Доброкачественная опухоль на коже: Доброкачественные образования кожи – статьи о здоровье
Доброкачественные образования кожи – статьи о здоровье
10.11.2022
Новообразования кожи – доброкачественные или злокачественные опухолевые поражения кожи в результате патологического разрастания клеток тканей. К доброкачественным новообразованиям относятся: бородавки, родинки, невусы, папилломы, липомы, ангиомы, аденомы и др.
Доброкачественные новообразования характеризуются медленным ростом, в процессе которого их клеточные элементы остаются в пределах опухоли, не прорастая в соседние ткани. Новообразование, равномерно увеличиваясь, отодвигает и сдавливает здоровые ткани, в результате чего последние как бы исполняют роль капсулы. Хотя доброкачественные опухоли атипичны, но метастазирование их клеток отсутствует.
Под влиянием неблагоприятных внешних или внутренних раздражителей они (особенно невус) могут трансформироваться в злокачественные опухоли.
Причины
Спровоцировать запуск неконтролируемого процесса деления клеток могут многие факторы, но, пожалуй, к наиболее предрасполагающим можно отнести частые случаи травмирования кожи, при которых клетки вынуждены слишком часто и активно обновляться, в результате и теряется контроль над этим процессом.
Существенно увеличивать риск возникновения различных образований на коже также могут такие факторы, как частое агрессивное воздействие на кожу, кожные инфекции, болезни кожи в хронической форме. В редчайших случаях метастазы раковых клеток из какого-либо другого органа могут послужить причиной возникновения новообразования кожи.
Симптомы
Фиброма — узелок появляется на коже, чаще на тех участках, которые открыты. Опухоль берёт начало в соединительной ткани. Провокацией могут служить укусы комаров или травмирование участка кожи. Узлы пигментированы и обычно не прогрессируют в развитии.
Себорейная бородавка — небольшое возвышение на коже, которое имеет бугристую поверхность.
Образование происходит из-за нарушения локализации клеток базального слоя. Появляются на коже головы, волосистой её части и на участках, которые скрыты одеждой.
Кератоакантома — опухоль чаще возникает на кистях рук и лице. Появляется узел, в течение месяца увеличивается, может достигнуть трёх сантиметров в диаметре.
Кератоакантома выглядит как бляшка с впадиной в центре, заполненной ороговевшими клетками. Образование само способно разрешиться примерно через год после появления.
Папиллома — образование может быть любой формы, похоже на бородавку. Поверхность неоплазии неровная ворсинчатая, без волос. Может иметь роговые массы, которые легко снимаются.Папиллома состоит из клеток эпидермиса. Цвет образования буроватый или сероватый. Отличаются медленным ростом.
Пигментный невус — состоит из меланоцитов или невусных клеток. Внешний вид – пигментные пятна чёрного или коричневатого цвета. Плоские папулы могут появляться на коже в любых местах.
Плоские папулы могут появляться на коже в любых местах.
Эти неоплазии опасны перерождением в меланомы. Наиболее расположены к такой трансформации невусы, локализующиеся на половых органах, ладонях и подошвах.
Липома — опухоль рождается из липоцитов – клеток жировой ткани. Кожа на неоплазии неизмененного цвета. Образование на ощупь мягкое.
Может вырастать размером до десяти сантиметров. Липома может быть как одиночное или множественное опухолевидное образование под кожей.
Ангиома – относится к сосудистым опухолям.Новообразование возникает в сосудах лимфатической или кровеносной системы. Это сложные для ранней диагностики случаи. Потому что неоплазия дублирует строение сосуда и вначале не очень заметна.
Такие новообразования могут встречаться во внутренних органах, а на коже они поселяются на её поверхности или в жировой прослойке. Опухоль опасна тем, что её присутствие в сосуде ухудшает его функционирование и этим влияет на общее здоровье.
Часто ангиомы появляются на лице. Имеют вид пятен розоватой, красной или синюшной окраски с плоской или бугристой поверхностью.
Имеют вид пятен розоватой, красной или синюшной окраски с плоской или бугристой поверхностью.
Диагностика
Большое значение в ранней диагностике отводится самодиагностике и регулярным диспансерным обследованиям. Внимательность доктора при визуальном осмотре позволяет диагностировать патологические состояния и новообразования кожи и направить пациента на дальнейшее обследование.
Внимательность к своему здоровью и к здоровью своих близких дает возможность вовремя заметить изменения в родинках, пигментациях и родимых пятнах. И, если возникают кожные изменения без объективных на то причин, то следует пройти обследование у дерматолога или у онкодерматолога, где на основании визуального осмотра, гистологических исследований и исследований общего состояния организма будет подтверждена или исключена опухолевидная природа новообразований кожи.
Лечение
Лечение распространенных доброкачественных опухолей чаще хирургическое. Применяют также лучевую терапию мягкими рентгеновскими лучами. Физиотерапия направлена на деструкцию и гибель опухолевых клеток и их удаление.
Применяют также лучевую терапию мягкими рентгеновскими лучами. Физиотерапия направлена на деструкцию и гибель опухолевых клеток и их удаление.
Отдельные себорейные бородавки по косметическим соображениям или при угрозе малигнизации подвергают криодеструкции жидким азотом либо разрушают другими методами.
Лечение кератокантомы представляет собой иссечение образования в пределах непораженных тканей. По некоторым данным удовлетворительные результаты дают местное применение в лечении опухоли цитотоксических средств.
Лечение невуса кожи также хирургическое, зависит от его размера, локализации и клинических проявлений. Большой невус лица, ведущий к эстетическим нарушениям, иссекают с одномоментной пластикой местными тканями или пересадкой свободного кожного аутотрансплантата либо применяют поэтапное иссечение.
Невус, даже небольших размеров, подвергающийся постоянной травме (воротником, очками, расческой и др.), удаляют. При появлении симптомов активизации опухоли требуется дополнительная радиоизотопная диагностика, которая позволяет определить доброкачественность или злокачественность процесса. При сохранении доброкачественного характера невуса необходимо провести его иссечение, при этом границы операции должны быть расширены. В последние годы для лечения невусов стали широко использовать криодеструкцию.
При сохранении доброкачественного характера невуса необходимо провести его иссечение, при этом границы операции должны быть расширены. В последние годы для лечения невусов стали широко использовать криодеструкцию.
Доброкачественные новообразования кожи: виды, лечение
Цены Фотогалерея
Подразделы
У большинства людей имеются доброкачественные образования на коже, которые не представляют опасности для жизни, но выглядят неэстетично.
- ОТЛИЧИЯ ДОБРОКАЧЕСТВЕННЫХ НОВООБРАЗОВАНИЙ ОТ ЗЛОКАЧЕСТВЕННЫХ
- ПРИЧИНЫ ВОЗНИКНОВЕНИЯ
- ВИДЫ ДОБРОКАЧЕСТВЕННЫХ ОБРАЗОВАНИЙ НА КОЖЕ
- ДИАГНОСТИКА
- УДАЛЕНИЕ ДОБРОКАЧЕСТВЕННЫХ НОВООБРАЗОВАНИЙ
- ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ
- ЛЕЧЕНИЕ В Клинике подологии Полёт
- СТОИМОСТЬ УСЛУГ
Отличия доброкачественных новообразований от злокачественных
Доброкачественные новообразования (неоплазии), в отличие от злокачественных опухолей:
- растут достаточно медленно;
- легко поддаются лечению;
- крайне редко появляются повторно.
Причины возникновения
Любые новообразования на коже формируются в результате бесконтрольного размножения эпидермальных клеток. Спровоцировать подобный процесс способны разнообразные факторы, в число которых входят: наследственная предрасположенность, частое травмирование кожи, воздействие ультрафиолетовых лучей, рентгеновское облучение, инфекции, хронические дерматологические заболевания.
Виды доброкачественных образований на коже
- Атерома – плотное, эластичное и подвижное (при пальпации) образование, обладающее четкими контурами. Формируется в результате закупорки сальных желез. Встречается на лице, на голове, на спине и на груди. При нагноении ткани краснеет и отекает, обнаруживается болезненность. Атерома склонна к трансформации в липосаркому – злокачественную опухоль жировой ткани.
- Гемангиома – сосудистая опухоль, образующаяся на голове и шее. Чаще всего диагностируется у новорожденных.
- Ангиома – сосудистая опухоль, которая часто появляется на лице. Представлена розовыми, красными или синими пятнами с бугристой или гладкой поверхностью.
- Лимфангиома – имеет вид полости, состоящей из стенок лимфатических сосудов. Формируется во время внутриутробного развития. Обычно растет очень медленно.
- Липома – мягкая и подвижная при пальпации опухоль, образующаяся в жировой прослойке и проникающая до костной ткани.
 Чаще всего встречается на спине, плечах и бедрах. Растет очень медленно. Крайне редко может перерождаться в липосаркому.
Чаще всего встречается на спине, плечах и бедрах. Растет очень медленно. Крайне редко может перерождаться в липосаркому. - Родинки и невусы – врожденные или приобретенные образования, клетки которых переполнены пигментом меланином. Некоторые разновидности могут перерождаться в меланому – злокачественную опухоль, развивающуюся из клеток, продуцирующих меланин. Меланома представляет особую опасность, так как быстро растет и образует метастазы во всех органах.
- Бородавки и папилломы – образования вирусного характера, похожие на наросты. Некоторые разновидности способны трансформироваться в злокачественные опухоли.
- Фиброма, или дерматофиброма – соединительнотканное образование, имеющее вид выступающего над кожей пигментированного узелка. Характеризуется медленным ростом. Чаще всего образуется у женщин. В основном располагается на ногах. Существует риск перерождения в фибросаркому – злокачественную опухоль, поражающую соединительную ткань.
- Нейрофиброма – опухоль, образующаяся из оболочек нервов.
 Имеет вид пигментированного или депигментированного бугорка. Редко подвергается малигнизации (перерождению в злокачественные опухоли), но способна спровоцировать серьезные функциональные нарушения в организме. Часто болезненна.
Имеет вид пигментированного или депигментированного бугорка. Редко подвергается малигнизации (перерождению в злокачественные опухоли), но способна спровоцировать серьезные функциональные нарушения в организме. Часто болезненна.
Диагностика
Опытный дерматолог способен на основе визуального осмотра поставить диагноз и определить тип новообразования. Чтобы подтвердить диагноз, врач может направить на лабораторную диагностику. Обычно проводят цитологические исследования. Если имеется подозрение на озлокачествление опухоли, то делают биопсию с последующим гистологическим анализом.
Видеодерматоскопия новообразований
Удаление доброкачественных новообразований
Хотя доброкачественные неоплазии в большинстве случаев не представляют опасности для организма, врачи рекомендуют удалять их, чтобы предотвратить риск перерождения в злокачественные опухоли.
Известно несколько способов удаления доброкачественных образований:
- хирургическая операция – опухоль вырезают вместе с окружающими здоровыми тканями;
- криодеструкция – замораживание новообразования жидким азотом;
- электрокоагуляция – воздействие электрическим током;
- радиохирургия – использование радиоволн;
- лазерное воздействие – послойное снятие тканей.
Метод лечения новообразования выбирает дерматолог, учитывая тип и локализацию неоплазии, скорость ее роста и обширность разрастания. Ни в коем случае не пытайтесь удалять образования на коже самостоятельно, это грозит опасными осложнениями не только для здоровья, но и для жизни.
Возможные осложнения
Доброкачественные кожные образования не представляют угрозы для жизни. Но при больших размерах они способны причинять дискомфорт и нарушать функционирование некоторых органов. Если они сжимают нервные окончания, то вызывают болезненность.
При сдавливании кровеносных сосудов нарушается кровообращение. В ряде случаев доброкачественные неоплазии могут трансформироваться в злокачественные опухоли.
Лечение в Клинике подологии Полёт
В Клинике подологии Полёт практикуют высококвалифицированные дерматологи, обладающие глубокими знаниями и профессиональными навыками, что позволяет справляться даже с самыми сложными практическими случаями.
Специалисты осуществляют удаление доброкачественных образований инновационными методами, что сводит к минимуму травмирование кожи, предотвращает возникновение рубцов и развитие нежелательных последствий. С нашей помощью вы освободитесь от дерматологических проблем и обретете гладкую и чистую кожу.
Читать далее
Фото до и после лечения
Случай 1
Пациентка обратилась в клинику для удаления новообразования в области ресничного края.
Перед удалением проводилась местная инфильтрационная анестезия.
Удаление проводилось радиоволновым методом аппаратом «Сургитрон». На дом даны рекомендации по уходу за раневой поверхностью.
Через 7 дней на контрольном осмотре наблюдается отек окружающей ткани, формирование геморагической корочки с самостоятельным отхождением в течение месяца. Далее пигмент ткани восстановится через несколько месяцев.
Случай 2
Пациентка 29 лет обратилась с жалобами на новообразование на тыльной стороне первого пальца левой стопы, которое появилось более 1 года назад. Беспокоит эстетический вид, боль отсутствует.
Беспокоит эстетический вид, боль отсутствует.
Отмечается плотное образование более 1 см в диаметре с незначительной болезненостью при сдавливании.
Пациентка направлена к хирургу для иссечения очага гиперкератоза.
Элемент удален в пределах здоровой кожи.
Биологический материал направлен на гистологическое исследование, по результатам которого выставлен диагноз – сухая мозоль.
Наложены постоперационные швы. Рекомендовано посещение клиники через 2 недели для снятия швов и получения дальнейших рекомендаций по уходу и профилактике возможного рецидива.
Случай 3
Пациентка 32 лет отметила на коже запястья новообразование. При осмотре был установлен диагноз – вирусная бородавка.
Проведена однократно криодеструкция, на контрольном осмотре через 1 месяц на месте обработки участок гиперемии.
Проводится дерматоскопия для исключения рецидива в месте удаления бородавки.
При осмотре признаков бородавки нет. Цвет кожи восстановится через несколько недель. Лечение завершено.
Лечение завершено.
Случай 4
Пациентка 58 лет обратилась в клинику с жалобами на видоизменение ногтевых пластин.
Клинически отмечались структурные видоизменения характерные для грибковой инфекции.
На 4-ом пальце правой стопы обнаружено новообразование, растущее из матрикса ногтевой пластины.
Микроскопически обнаружен мицелий гриба. Проводилось комплексное лечение, включающее чистки ногтевых пластин.
После консультации хирурга было решено удалить образование с гистологическим исследованием, в ходе которого подтверждена киста ногтевого ложа.
Хирургом во время операции была удалена ногтевая пластина с 3-го пальца правой стопы из-за тотального поражения грибковой инфекцией, с 4-го произведено удаление новообразования ногтевого ложа.
Через 3 месяца отмечалась положительная динамика: ногтевая пластина 3-го пальца формируется здорового вида. На месте удаленной кисты рубцовая ткань ногтевого ложа.
Случай 5
Пациентка 20 лет обратилась в Клинику для удаления врожденного образования на коже лица.
Пигментное образование на коже левой щеки покрыто стержневыми волосками.
Выполнено удаление невуса под местной инфильтрационной анестезией методом радиоволновой хирургии. На дом даны рекомендации по уходу.
Случай 6
В клинику обратилась пациентка 50 лет с жалобами на многочисленные папилломы в области шеи.
Сразу после удаления образований кожи шеи лазерным методом пациентке назначено туширование элементов и даны рекомендации по фотозащите для профилактики пигментации.
Случай 7
Пациентка обратилась в клинику для удаления новообразования на пояснице в связи с риском травмирования.
Невус полностью удален. На руки пациенту выданы рекомендации по обработке элемента в домашних условиях.
Случай 8
Женщина 50 лет обратилась в клинику с жалобами на множественные образования в области шеи и грудной клетки.
При осмотре был установлен диагноз: себорейный кератоз и множественные папилломы.
Перед удалением проводилось подкожное введение анестетика под каждый элемент.
Удаление лазерным аппаратом «Лахта-Милон».
Сразу после удаления новообразований. Даны рекомендации на дом по уходу.
Случай 9
Пациентка 30 лет обратилась с жалобами на безболезненное образование на волосистой части головы.
При осмотре выставлен диагноз ангиома. Под местной инфильтрационной анестезией было проведено удаление радиоволновым методом.
На контрольном осмотре через 7 дней на месте удаленного элемента сформирована геморрагическая корочка.
Случай 10
Пациент 56 лет обратился в клинику с жалобами на новообразование на коже пальца левой стопы.
При осмотре образование плотной структуры, цилиндрической формы, розоватого цвета.
Образование было удалено лазерным методом. Диагноз кожного рога подтвердился гистологически.
Случай 11
В клинику обратилась пациентка для удаления ангиомы в области подмышечной впадины.
Удаление методом радиоволновой хирургии аппаратом «Сургитрон».
Сразу после удаления элемента. На дом даны рекомендации по уходу за раневой поверхностью.
Случай 12
Из анамнеза: в январе этого года пациентка отметила появление подногтевого образования 1-ых пальцев стоп, боль при ходьбе, вздутие ногтевого полотна.
В марте во время подстригания ногтей пациентка обнаружила гнойное отделяемое и плотную капсулу под пластиной. Обратилась в нашу клинику.
Подологом была проведена аппаратная чистка ногтевой пластины с удалением патологических тканей.
Также взята биопсия для гистологического исследования подногтевого новообразования.
По результатам гистологического исследования подтвержден диагноз пиогенная гранулема.
Ежемесячно проводилась аппаратная чистка ногтевой пластины.
Болезненность была купирована, отделяемого нет, рана сухая. Ногтевые пластины сформированы на 80%. Пациенту даны рекомендации на дом во избежание рецидива.
Случай 13
Пациентка 35 лет обратилась в клинику для удаления папиллом на боковой поверхности шеи.
Выполнена местная инфильтационная анестезия.
Проведено удаление методом электрокоагуляции.
Сразу после удаления образований кожи шеи. Пациентке назначено туширование элементов и даны рекомендации по фотозащите для профилактики пигментации.
Случай 14
В клинику обратилась женщина 60 лет для удаления новообразования на шее. Элемент безболезненный, часто травмируется цепочкой.
Удаление проводилось под местной инфильтрационной анестезией радиоволновым методом аппаратом Сургитрон. На дом даны рекомендации по уходу.
Раневая поверхность через 1 месяц после удаления элемента.
Случай 15
В клинику обратилась пациентка 25 лет по поводу изменения ногтевой пластины 1-го пальца стопы после грубого хирургического удаления вросшего ногтя.
Субъективно беспокоит давящая боль при ношении обуви.
Технически во время операции пришлось удалить ногтевую пластину для лучшего доступа к полной эксцизии образования.
Операция проводилась под проводниковой анестезией, что позволило полностью убрать кисту ногтевого ложа, гистологически подтвержденную.
Через 1 месяц после проведенной операции на месте удаленного образования сформировалась геморрагическая корочка и начался рост ногтевой пластины.
При проведении комплексного лечения возникла необходимость в коррекционной системе. Была установлена скоба, с помощью которой растущая ногтевая пластина стала прилегать к ногтевому ложу.
Через 8 месяцев лечения сформировалась ногтевая пластина, которая плотно прилегает к ногтевому ложу в том месте, где была удалена киста. Пациентка продолжает лечение в клинике.
Случай 16
Пациент 27 лет обратился в клинику с болезненным новообразованием на коже стопы. При осмотре дерматологом выставлен диагноз: вирусная подошвенная бородавка.
Выполнено удаление бородавки под местной инфильтрационной анестезией методом радио-волновой хирургии.
На контрольном осмотре через 7 дней на месте удаления плотная геморрагическая корка, идет процесс эпителизации.
Через 4 недели на контрольном осмотре кожа полностью эпителизировалась, болезненности нет. Лечение считается завершенным.
Случай 17
Пациентка 42 лет обратилась в клинику для удаления родинки на коже нижней челюсти.
Под местной инфильтрацинной анестезией выполнено удаление радиоволновым методом.
На контрольном осмотре через 2 недели на месте удаления геморрагическая корка.
Через 2 месяца на месте очага отмечается гипопигментация, которая через некоторое время разрешится.
Случай 18
Пациентка обратилась в клинику для удаления новообразования на коже спины в связи с постоянной травматизацией.
Выполнена местная инфильтративная анестезия
Новообразование удалено лазерным методом хирургии. Нормальный цвет кожи восстанавливается в очаге, спустя несколько месяцев
Случай 19
Пациент 33 лет обратился в клинику с жалобами на образование в области волосистой части головы.
Клинически новообразование доброкачественное. Дерматологами клиники было предложено удаление новообразования.
Под местной инфильтрационной анестезией было проведено радиоволновое удаление аппаратом «Сургитрон».
Элемент сразу после удаления. На дом даны рекомендации по уходу.
По результатам гистологического исследования – образование доброкачественное, дермальный пегментный невус.
Через 2 месяца на месте очагов отличается гипопигментация, которая через некоторое время разрешится.
Случай 20
Пациентка 39 лет обратилась в клинику для удаления родинки на коже шеи.
Выполняется удаление элемента радиоволновым методом с последующим гистологическим исследованием.
По результату гистологического исследования выставлен диагноз папилломатозный невус.
Случай 21
В клинику обратилась пациентка для удаления образования на коже шеи в связи с частой травматизацией.
Удалено образование методом электрокоагуляции с последующим гистологическим исследованием. Даны рекомендации по уходу за раной, а также контрольный осмотр через месяц с дерматоскопией в месте удаления. Гистологически – пигментный меланоцитарный невус.
Даны рекомендации по уходу за раной, а также контрольный осмотр через месяц с дерматоскопией в месте удаления. Гистологически – пигментный меланоцитарный невус.
Случай 22
Пациент 42 лет обратился в клинику для удаления родинок на коже лица.
Удаление выполняется под местной инфильтрационной анестезией.
Выполняется удаление радиоволновым методом аппаратом Сургитрон.
Удаленное новообразование подлежит гистологическому исследованию. В гистологическом заключении подтвержден папилломатозный невус.
На специальном режиме создается тонкая коагуляционная пленка.
Вид раны сразу после удаления.
Выполняется удаление второй родинки радиоволновым методом аппаратом Сургитрон.
На специальном режиме создается тонкая коагуляционная пленка.
Очаги полностью удалены, вид раны сразу после удаления.
Случай 23
Пациентка 47 лет обратилась для удаления родинки на коже груди.
Удаление выполняется под местной инфильтрационной анестезией.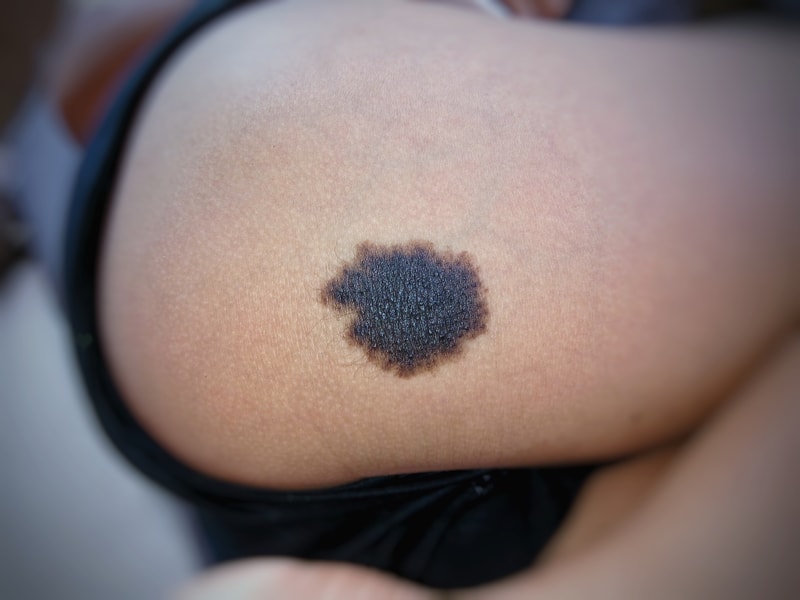
Врач срезает радиоволновым электродом новообразование.
Далее специальной насадкой коагулирует область удаления.
Вид места удаления сразу после процедуры.
Случай 24
В клинику обратилась женщина с жалобами на новообразование на коже. При осмотре выставлен диагноз фиброма.
Через 2 недели на контрольном осмотре отмечается эпителизация на месте удаления, корочки отпали. Нормальный цвет кожи восстанавливается в очаге, спустя несколько месяцев.
Случай 25
Пациентка обратилась для удаления множественных новообразований на коже.
Выполнено радиоволновое удаление папилломатозного образования.
На коже левой подмышечной впадины аналогичное новообразование.
Под местной инфильтративной анестезией удалена папиллома
На коже щеки отмечается интродермальный невус.
После удаления элемента аппаратом «Сургитрон»
Меланоцитарный невус на коже в области угла нижней челюсти.
Элемент удален радиоволновым методом под местной анестезией
Случай 26
Пациентка обратилась в клинику для удаления доброкачественных новообразований на коже шеи
Под местной анестезией выполнено удаление элементов радио-волновым методом.
Через 2 недели на контрольном осмотре отмечается эпителизация на месте удаления, корочки отпали. Нормальный цвет кожи восстанавливается в очаге, спустя несколько месяцев.
Смотреть еще
Прайс-лист Доброкачественные образования кожи
- Прием (осмотр, консультация) врача-дерматовенеролога (первичный) 5000
- Прием (осмотр, консультация) врача-дерматовенеролога (повторный) 3500
- Прием (осмотр, консультация) врача-хирурга (первичный)5000
- Прием (осмотр, консультация) врача-хирурга (повторный)3500
- Криодеструкция/химиодеструкция новообразований кожи до 0,5 см в диаметре (ед.
 ) — I/II/III степень*2600/3400/4300
) — I/II/III степень*2600/3400/4300 - Криодеструкция/химиодеструкция новообразований кожи более 0,5 см в диаметре (ед.) — I/II/III степень*4800/6600/8400
- Криодеструкция/химиодеструкция новообразований кожи более 1 см в диаметре (ед.) — I/II/III степень*5600/10800/16600
- Радиоволновое удаление новообразований кожи до 0,5 см в диаметре — I/II/III степень*4000/6000/8000
Смотреть полностью
Специалисты
Труфанов Вадим ДмитриевичХирург, к. м.н., стаж — 38 летЗаписаться на приемКарточка специалиста
м.н., стаж — 38 летЗаписаться на приемКарточка специалиста
Николенко Юлиана АльбертовнаДерматовенеролог, стаж — 37 летЗаписаться на приемКарточка специалиста
Сабирова Лола МахмуджоновнаКосметолог, дерматовенеролог, трихолог, к.м.н., стаж — 23 годаЗаписаться на приемКарточка специалиста
Исмаилов Георгий ИсаевичХирург, онколог, стаж — 14 летЗаписаться на приемКарточка специалиста
Садохина Ирина АлександровнаДерматовенеролог, подолог, косметолог, стаж — 9 летЗаписаться на приемКарточка специалиста
Шуманов Владимир АртуровичТравматолог-ортопед, подолог, стаж — 9 летЗаписаться на приемКарточка специалиста
Вахнина Екатерина СергеевнаДерматовенеролог, стаж — 4 годаЗаписаться на приемКарточка специалиста
Королева Татьяна ВасильевнаДерматовенеролог, трихолог, стаж — 4 годаЗаписаться на приемКарточка специалиста
Кадакова Ольга ВладимировнаДерматовенеролог, косметолог, трихолог, стаж — 8 летЗаписаться на приемКарточка специалиста
Сулейманова Динара ИршатовнаДерматовенеролог, косметолог, трихолог, стаж — 7 летЗаписаться на приемКарточка специалиста
Распространенные доброкачественные опухоли кожи | ААФП
МАРК С. ЛЮБА, доктор медицины, СКОТТ А. БЭНГС, доктор медицины, ЭНДРЮ М. МОЛЕР, доктор медицины, И ДЭНИЭЛ Л. СТУЛБЕРГ, доктор медицины
ЛЮБА, доктор медицины, СКОТТ А. БЭНГС, доктор медицины, ЭНДРЮ М. МОЛЕР, доктор медицины, И ДЭНИЭЛ Л. СТУЛБЕРГ, доктор медицины
Доброкачественные опухоли кожи обычно наблюдаются у семейных врачей. Умение правильно диагностировать и лечить распространенные доброкачественные опухоли и отличать их от злокачественных образований является жизненно важным навыком для всех семейных врачей. При любых поражениях, диагноз которых неясен на основании анамнеза и макроскопического исследования, следует провести биопсию для гистопатологического исследования, чтобы исключить злокачественное новообразование. Липомы технически представляют собой подкожные опухоли мягких тканей, а не опухоли кожи, и существуют разногласия по поводу того, имеют ли кератоакантомы злокачественный потенциал; тем не менее, оба они обсуждаются в этой статье, поскольку они являются распространенными опухолями, оцениваемыми семейными врачами. Диагноз обычно основывается на внешнем виде поражения и истории болезни пациента, хотя иногда требуется биопсия. Лечение включает иссечение, криотерапию, выскабливание с электродесикацией или без нее и фармакотерапию в зависимости от типа опухоли и ее локализации. Как правило, иссечение является методом выбора при липомах, дерматофибромах, кератоакантомах, пиогенных гранулемах и эпидермоидных кистах. Вишневые ангиомы и сальную гиперплазию часто лечат с помощью лазеротерапии и электродесикации. Обычными методами лечения акрохордонов и себорейного кератоза являются криотерапия и бритье. Направление показано, если семейный врач не уверен в диагностической оценке или лечении поражения или если биопсия выявляет меланому.
Диагноз обычно основывается на внешнем виде поражения и истории болезни пациента, хотя иногда требуется биопсия. Лечение включает иссечение, криотерапию, выскабливание с электродесикацией или без нее и фармакотерапию в зависимости от типа опухоли и ее локализации. Как правило, иссечение является методом выбора при липомах, дерматофибромах, кератоакантомах, пиогенных гранулемах и эпидермоидных кистах. Вишневые ангиомы и сальную гиперплазию часто лечат с помощью лазеротерапии и электродесикации. Обычными методами лечения акрохордонов и себорейного кератоза являются криотерапия и бритье. Направление показано, если семейный врач не уверен в диагностической оценке или лечении поражения или если биопсия выявляет меланому.
Семейные врачи часто сталкиваются с пациентами с дерматологическими заболеваниями либо как первичную жалобу, либо как «кстати». Поэтому способность точно диагностировать и лечить доброкачественные поражения кожи является важным навыком, которым должен обладать семейный врач. Варианты обследования пациентов с доброкачественными опухолями кожи можно разделить на категории в соответствии с морфологическими характеристиками каждого поражения: макулярные или слегка приподнятые/папулезные (рис. 1) , папулезный (рис. 2) или субэпидермальный (рис. 3) .
Варианты обследования пациентов с доброкачественными опухолями кожи можно разделить на категории в соответствии с морфологическими характеристиками каждого поражения: макулярные или слегка приподнятые/папулезные (рис. 1) , папулезный (рис. 2) или субэпидермальный (рис. 3) .
Вишневая ангиома (пятно Кэмпбелла де Моргана)
Вишневые ангиомы представляют собой приобретенные сосудистые поражения, встречающиеся у 50% взрослых. 1 Поражения чаще всего появляются на туловище и конечностях и могут достигать нескольких миллиметров в диаметре. Это круглые, ярко-красные, небелеющие сосудистые папулы (рис. 4) . Вишневые ангиомы впервые возникают в раннем взрослом возрасте, и их количество увеличивается с возрастом. Они протекают бессимптомно и не имеют клинических последствий.
Вишневые ангиомы состоят из расширенных капилляров и посткапиллярных венул. Этиология неизвестна; однако сообщалось о появлении множественных поражений после воздействия различных химических веществ, включая горчичный газ 2 и 2-бутоксиэтанол, 3 . Гормоны также могут быть этиологическим фактором; у некоторых беременных женщин развиваются поражения, которые инволюционируют после родов, и сообщалось, что у двух женщин с повышенным уровнем пролактина развились сотни поражений. 4
Гормоны также могут быть этиологическим фактором; у некоторых беременных женщин развиваются поражения, которые инволюционируют после родов, и сообщалось, что у двух женщин с повышенным уровнем пролактина развились сотни поражений. 4
Вишневые ангиомы лечат косметику. Варианты включают лазерное лечение, электродесикацию типичных поражений и иссечение более крупных поражений. Криотерапия неэффективна.
Сальная гиперплазия (старческая гиперплазия)
Сальная гиперплазия часто встречается у лиц среднего и пожилого возраста. У пациентов с редкими семейными формами заболевание начинается в период полового созревания. Сальная гиперплазия состоит из мягких, желтых, куполообразных папул, некоторые из которых имеют углубление в центре (Рисунок 5) . 5 Обычно возникают на лбу, щеках и носу, большинство поражений имеют диаметр от 2 до 4 мм, но зарегистрированы размеры до 5 см. 6 Гиперплазия сальных желез также может встречаться на вульве. За исключением косметического эффекта, это состояние не имеет клинического значения; однако поражения иногда путают с ранними базально-клеточными карциномами. С характерным мозаичным видом поверхность сальной гиперплазии обычно менее однородна, чем поверхность базально-клеточного рака.
За исключением косметического эффекта, это состояние не имеет клинического значения; однако поражения иногда путают с ранними базально-клеточными карциномами. С характерным мозаичным видом поверхность сальной гиперплазии обычно менее однородна, чем поверхность базально-клеточного рака.
Гистологически сальная гиперплазия состоит из увеличенных долек зрелых сальных желез с расширенным центральным протоком. Хотя этиология неизвестна, реципиенты трансплантатов солидных органов, принимающие циклоспорин (Sandimmune) 7 , и пациенты, получающие гемодиализ, подвергаются повышенному риску.
Варианты лечения гиперплазии сальных желез включают электродесикацию, 5 лазерную терапию и местное применение бихлоруксусной кислоты. 8 Пероральный изотретиноин (аккутан) оказался эффективным для пациентов с диффузными множественными поражениями. 9 Использование выскабливания ограничено из-за образования рубцов. Биопсия может быть необходима, если есть опасения, что поражение представляет собой базально-клеточную карциному.
Липома
Липомы являются наиболее распространенными подкожными опухолями мягких тканей, с расчетной ежегодной заболеваемостью 1 случай на 1000 человек. 10 Хотя липомы не являются опухолью кожи, здесь они рассматриваются по практическим соображениям. Липомы, состоящие из адипоцитов, обычно представляют собой медленно растущие узелки с твердой эластичной консистенцией. В то время как около 80 процентов липом имеют диаметр менее 5 см, 10 некоторые могут достигать более 20 см 11 и весить несколько кг. Большинство таких опухолей протекают бессимптомно, но могут вызывать боль при сдавливании нервов. Липомы, как правило, возникают на туловище, плечах, задней части шеи и подмышечных впадинах, хотя сообщалось почти о всех подкожных локализациях. 12 Одиночные поражения наблюдаются примерно в 80% случаев, в то время как множественные поражения чаще всего встречаются у молодых мужчин. 10
Хотя этиология неясна, солитарные липомы связаны с перестройками хромосомы 12. 13 Липомы могут появиться после травмы, 14 , но неясно, является ли травма причиной или обнаружение липомы случайно.
13 Липомы могут появиться после травмы, 14 , но неясно, является ли травма причиной или обнаружение липомы случайно.
Липомы не удаляются, если нет беспокойства по поводу косметического эффекта, компрессии окружающих структур или если диагноз неясен. Опухоли, которые имеют характеристики, соответствующие злокачественной липосаркоме, включают опухоли диаметром более 5 см, расположенные на бедре, глубоко (под или прикрепленные к поверхностной фасции) и проявляющие злокачественное поведение (быстрый рост или инвазия в нерв или кость). 10,15 Такие опухоли должны быть оценены рентгенологически, включая обзорные снимки и компьютерную томографию или магнитно-резонансную томографию, прежде чем будет выполнено иссечение. 16 Поскольку липомы, как правило, не инфильтрируют окружающие ткани, их можно легко удалить во время иссечения.
Альтернативой стандартному иссечению является ручное выдавливание липомы через небольшой разрез, сделанный скальпелем или 4-мм перфоратором (рис. 6–8) . 17 Этот метод особенно полезен на участках с тонкой дермой, таких как лицо и конечности. Липоэктомия с помощью липосакции, обычно выполняемая узким специалистом, может быть успешной при удалении даже больших липом с минимальным рубцеванием. 11
6–8) . 17 Этот метод особенно полезен на участках с тонкой дермой, таких как лицо и конечности. Липоэктомия с помощью липосакции, обычно выполняемая узким специалистом, может быть успешной при удалении даже больших липом с минимальным рубцеванием. 11
Себорейный кератоз
Себорейный кератоз — это гиперкератотические поражения эпидермиса, которые часто кажутся «прилипшими» к поверхности кожи. Себорейные кератозы различаются по цвету, от желтовато-коричневого до коричневого и черного, и обычно имеют четко очерченную границу. Большинство поражений имеют шероховатую поверхность и обычно имеют размер от 2 мм до 3 см в диаметре, но могут быть и больше. Себорейный кератоз в конечном итоге прогрессирует от начальной гиперпигментированной макулы до характерной бляшки (Рисунки 9 и 10) . 18 Туловище является наиболее распространенным местом, но поражения также могут быть обнаружены на конечностях, лице и волосистой части головы. 19
19
Мужчины и женщины одинаково страдают от себорейного кератоза, и заболеваемость увеличивается с возрастом. Лепестковый кератоз, вариант себорейного кератоза, представляет собой множественные сухие чешуйчатые поражения телесного или белого цвета, часто наблюдаемые на конечностях (рис. 11) . Черный папулезный дерматоз — еще один тип себорейного кератоза, состоящий из множества мелких коричневых или черных папул, обычно встречающихся на лице темнокожих людей.
Дифференциация себорейного кератоза и меланомы представляет собой сложную задачу. Оба имеют переменные темные цвета, потенциал большого размера и неравномерность. Ключевым отличительным признаком является то, что меланома имеет тенденцию больше различаться по цвету, например, коричневому, синему, черному, серому и красному, тогда как себорейный кератоз обычно ограничивается оттенками коричневого и черного. 18 Кроме того, поверхность себорейного кератоза имеет тенденцию быть более шероховатой, чем поверхность меланомы, которая гладкая, но часто рыхлая.
Себорейный кератоз часто протекает бессимптомно, но может проявляться раздражением и воспалением спонтанно или из-за натирания одеждой. Лечение себорейного кератоза показано по косметическим причинам, чтобы уменьшить раздражение или исключить злокачественное новообразование. Многочисленные методы лечения эффективны, но наиболее часто используются криодеструкция, кюретаж и иссечение. Криотерапия жидким азотом эффективна при большинстве себорейных кератозов, за исключением очень толстых поражений. Могут потребоваться повторные обработки. Кюретаж может быть выполнен с электрокоагуляцией или без нее после введения местной анестезии. 18 Бритье обеспечивает хороший косметический эффект; эксцизионная биопсия должна быть зарезервирована для очагов, подозрительных на меланому. 19 Топические стероиды можно использовать при раздраженном себорейном кератозе для облегчения симптомов.
Симптом Лезера-Трела представляет собой внезапное появление или увеличение числа себорейных кератозов в результате основного злокачественного новообразования внутренних органов, обычно аденокарциномы желудка, толстой кишки или молочной железы. 20 Хотя заболевание встречается редко, обследование, включающее сбор анамнеза и физикальное обследование, рутинные анализы крови, рентгенографию органов грудной клетки, маммографию и мазок Папаниколау у женщин, определение простатспецифического антигена у мужчин и эндоскопические исследования (эзофагогастродуоденоскопия и колоноскопия) следует рассмотреть. 20,21
20 Хотя заболевание встречается редко, обследование, включающее сбор анамнеза и физикальное обследование, рутинные анализы крови, рентгенографию органов грудной клетки, маммографию и мазок Папаниколау у женщин, определение простатспецифического антигена у мужчин и эндоскопические исследования (эзофагогастродуоденоскопия и колоноскопия) следует рассмотреть. 20,21
Дерматофиброма
Дерматофибромы представляют собой узелки, происходящие из мезодермальных и дермальных клеток. Неясно, являются ли они истинными новообразованиями или фиброзной реакцией на незначительную травму, укусы насекомых, вирусные инфекции, разрывы кист или фолликулит. 18 Узелки можно обнаружить на любом участке тела, но чаще всего они появляются на передней поверхности голеней. Дерматофибромы представляют собой твердые приподнятые папулы, бляшки или узелки размером от 3 до 10 мм в диаметре 9.0007 (Рисунок 12) . Они варьируются по цвету от коричневого до фиолетового, красного, желтого и розового. 22
22
Множественные дерматофибромы (т. е. более 15) у человека были описаны как связанные с аутоиммунными заболеваниями, такими как системная красная волчанка, или нарушением иммунитета. 23 Обычно бессимптомная дерматофиброма диагностируется на основании характерного внешнего вида и признака Фитцпатрика, который представляет собой углубление или западение поражения под кожу при боковом сдавлении (Рисунок 13) . 24
Лечение следует рассматривать по косметическим показаниям или по гистологическому диагнозу. Дерматофибромы можно спутать с меланомами, поэтому гистологический диагноз необходим, когда врач не уверен в клиническом диагнозе. Из-за кожного расположения узелков эксцизионная биопсия предпочтительнее бритвенной биопсии для обеспечения четкой гистологии и полного удаления поражения. 18 Недостатком эксцизионной биопсии является образование рубцов, особенно потому, что большинство дерматофибром выявляют на тонкой коже передних отделов голеней. Также можно использовать пункционную биопсию. Криохирургия является вариантом менее инвазивного лечения, которое не может полностью уничтожить поражение, но может улучшить его косметический вид. 25
Также можно использовать пункционную биопсию. Криохирургия является вариантом менее инвазивного лечения, которое не может полностью уничтожить поражение, но может улучшить его косметический вид. 25
Акрохордоны
Акрохордоны, или кожные бирки, происходят из эктодермы и мезодермы и представляют собой гиперплазированный эпидермис. Они обнаруживаются у 25% лиц и увеличиваются в числе с возрастом. Ожирение является предрасполагающим фактором. 18 Подмышечная область, шея и паховая область являются наиболее распространенными местами (рис. 14) . Кожные бирки обычно прикрепляются к коже тонкой ножкой (на ножке), но также могут быть сидячими. Их размер варьируется от менее 1 мм до 1 см в диаметре, они телесного или коричневого цвета.
Кожные бородавки не представляют злокачественной угрозы для взрослых, но лечение целесообразно при космезисе или раздражении. Достаточно простой электрокоагуляции или иссечения ножницами у основания стебля. Местная анестезия обычно не требуется. 26 Криотерапия эффективна при небольших поражениях. 19 Однако часто встречаются рецидивы кожных бляшек. 18 Патологоанатомическое исследование не требуется, за исключением случаев, когда кожные бородавки присутствуют в детстве, поскольку они могут быть начальным проявлением синдрома невоидной базально-клеточной карциномы. 27
Местная анестезия обычно не требуется. 26 Криотерапия эффективна при небольших поражениях. 19 Однако часто встречаются рецидивы кожных бляшек. 18 Патологоанатомическое исследование не требуется, за исключением случаев, когда кожные бородавки присутствуют в детстве, поскольку они могут быть начальным проявлением синдрома невоидной базально-клеточной карциномы. 27
Кератоакантома
Кератоакантомы представляют собой быстро растущие поражения, возникающие преимущественно на открытых участках кожи у пожилых людей. Большинство поражений поражает лицо и верхние конечности, хотя они часто возникают и на нижних конечностях, особенно у женщин. 28 Кератоакантомы начинаются как папулезные поражения, увеличивающиеся в течение двух-четырех недель до размера 2 см и более (рис. 15) . Папула часто образует пупковидное ороговевшее ядро. Через четыре-шесть месяцев поражение инволютирует с изгнанием сердцевины, часто оставляя гипопигментированный рубец. 29
29
Кератоакантомы обычно одиночные, но могут присутствовать множественные поражения. Этиология кератоакантом неясна, и неясно, действительно ли они доброкачественные или имеют злокачественный потенциал. Возможные возбудители включают ультрафиолетовое излучение, вирус папилломы человека и длительный контакт с производными каменноугольной смолы. 28
Морфология и характер роста кератоакантом обычно являются диагностическими. Однако рекомендуется биопсия и лечение из-за гистологического сходства с плоскоклеточным раком 9.0017 29 и возможное рубцевание после инволюции.
Тотальное иссечение является предпочтительным методом лечения большинства солитарных кератоакантом. При небольших поражениях достаточно электродесикации и выскабливания или тупой диссекции. Операцию Мооса можно использовать в сложных областях, особенно вокруг носа и ушей. 28
Альтернативные методы лечения включают пероральный изотретиноин, местный (Эффудекс) и внутриочаговый (Адруцил) фторурацил, внутриочаговый метотрексат (Ревматрекс) и внутриочаговый 5-интерферон альфа-2а (Роферон-А). Лучевая терапия является вариантом для пациентов с рецидивом или большими поражениями. 30
Лучевая терапия является вариантом для пациентов с рецидивом или большими поражениями. 30
Пиогенная гранулема
Пиогенные гранулемы представляют собой сосудистые поражения, а не гнойные, как следует из названия. Большинство пиогенных гранулем появляются в течение первых пяти лет жизни, их частота снижается с возрастом. 31 Поражения чаще всего возникают на голове, шее и конечностях, особенно на пальцах, а также на слизистых оболочках (рис. 16) . Пиогенные гранулемы часто возникают на деснах во время беременности (epulis gravidarum) и регрессируют после родов. Они начинаются как маленькие (менее 1 см), одиночные, красные или желтые папулы, которые быстро растут, часто образуя ножку или «воротничок» из чешуек у основания. Быстрый рост является ответом на неизвестный стимул, запускающий эндотелиальную пролиферацию и ангиогенез. Определенную роль могут играть травмы и ожоги, но в большинстве случаев очевидной причины нет. 31 Также были предложены вирусные причины. 32
32
Пиогенные гранулемы могут быть очень рыхлыми. Хотя небольшая часть пиогенных гранулем спонтанно инволюционирует в течение шести месяцев, большинство пациентов обращаются за лечением из-за кровотечения. Лечение включает иссечение или бритье с кюретажем и прижиганием. 31 Пиогенные гранулемы рецидивируют, если остается какая-либо аномальная ткань. В редких случаях множественные сателлитные поражения развиваются после удаления одиночного поражения. 33 Другим вариантом лечения является иссечение с первичным закрытием и лазерной терапией. 34
Эпидермоидная киста
Эпидермоидные кисты, также известные как кисты включения и эпидермальные кисты включения, имеют круглую форму и подвижны, их размер варьируется от нескольких миллиметров до нескольких сантиметров. Используемый ранее термин «сальная киста» является неправильным, поскольку сальные железы не являются компонентами этих кист. Киста заполнена кератином и выстлана многослойным плоским эпителием. Эпидермоидные кисты обычно возникают на спине, лице и груди и сообщаются с кожей через небольшую круглую пробку, заполненную кератином.0007 (Рисунок 17) . Кисты могут оставаться маленькими в течение многих лет или могут быстро расти. Прорыв стенки кисты в дерму вызывает воспалительную реакцию. Гной может либо стекать с поверхности, либо медленно рассасываться.
Эпидермоидные кисты обычно возникают на спине, лице и груди и сообщаются с кожей через небольшую круглую пробку, заполненную кератином.0007 (Рисунок 17) . Кисты могут оставаться маленькими в течение многих лет или могут быстро расти. Прорыв стенки кисты в дерму вызывает воспалительную реакцию. Гной может либо стекать с поверхности, либо медленно рассасываться.
Показания к иссечению включают косметику, боль и рецидивирующую инфекцию. В одном методе иссечения острая и тупая диссекция удаляет кисту нетронутой. 35 Другая методика включает в себя разрез кожи длиной 2–3 мм, разрез кисты, выдавливание содержимого кисты давлением через дефект и последующее извлечение стенки кисты. 36 Швы зарезервированы для больших кист.
Остро воспаленные, флюктуирующие кисты следует надрезать и дренировать. Разрушение стенки снижает риск рецидива кисты, а дренаж усиливается марлевым тампоном. Использование антибиотиков не является необходимым, если нет сопутствующего целлюлита. Любой ребенок с кистами сальных желез или любой взрослый с кистами сальных желез в необычных местах может иметь синдром Гарднера, разновидность семейного аденоматозного полипоза, проявляющуюся кистами сальных желез, полипами кишечника, остеомами и фиброматозом. 26
Любой ребенок с кистами сальных желез или любой взрослый с кистами сальных желез в необычных местах может иметь синдром Гарднера, разновидность семейного аденоматозного полипоза, проявляющуюся кистами сальных желез, полипами кишечника, остеомами и фиброматозом. 26
Другие доброкачественные новообразования кожи | Johns Hopkins Medicine
Какие другие доброкачественные новообразования кожи?
Когда человек становится старше и подвергается воздействию солнечного света, кожа меняется в ответ на это воздействие. У большинства людей есть пятна на коже, такие как веснушки и родинки, которые со временем могут увеличиваться или темнеть. Доброкачественные означает, что они не являются раком.
Какие существуют типы новообразований кожи?
| Рост кожи | Характеристики | Уход |
|---|---|---|
| Дерматофибромы | Небольшие твердые красные или коричневые шишки, вызванные скоплением фибробластов (клеток мягких тканей под кожей). Они часто возникают на ногах и могут чесаться. Они чаще встречаются у женщин. Они часто возникают на ногах и могут чесаться. Они чаще встречаются у женщин. | Дерматофибромы можно удалить хирургическим путем, если они становятся болезненными или зудящими. |
| Дермоидная киста | Доброкачественная опухоль, состоящая из волос, потовых и сальных желез. Некоторые внутренние дермоидные опухоли могут даже содержать хрящи, фрагменты костей и зубы. | Дермоидные кисты могут быть удалены хирургическим путем по косметическим причинам. |
| Веснушки | Потемневшие, плоские пятна, которые обычно появляются только на открытых участках кожи. Веснушки часто встречаются у людей со светлыми или рыжими волосами. | Лечение веснушек не требуется. |
| келоиды | Гладкие, твердые, приподнятые волокнистые разрастания на коже, образующиеся в местах ран. Келоиды чаще встречаются у людей с темной кожей. Келоиды чаще встречаются у людей с темной кожей. | Келоиды плохо реагируют на большинство подходов к лечению. Инъекции кортикостероидных препаратов могут помочь сгладить келоиды. Другие подходы к лечению могут включать хирургическое вмешательство, применение лазера или силиконовых пластырей для дальнейшего сглаживания келоидов. |
| Кератоакантомы | Круглые новообразования телесного цвета с воронкой, содержащей пастообразный материал. Эти наросты, как правило, появляются на лице, предплечье или тыльной стороне кисти. Обычно они исчезают через пару месяцев, но могут оставлять шрамы. Многие считают, что это форма плоскоклеточного рака. | Лечение обычно включает биопсию кожи, чтобы исключить рак кожи. Другое лечение может включать хирургическое удаление или инъекции кортикостероидов или фторурацила. |
| Липомы | Округлые или овальные, легко подвижные уплотнения под кожей, вызванные жировыми отложениями. Липомы чаще встречаются у женщин и, как правило, появляются на предплечьях, туловище и задней части шеи. Липомы чаще встречаются у женщин и, как правило, появляются на предплечьях, туловище и задней части шеи. | Липомы, как правило, безвредны. Но если липома меняет форму или у вас есть симптомы, ваш лечащий врач может сделать биопсию. Лечение может включать хирургическое удаление. |
| Родинки (невусы) | Небольшие пятна на коже, вызванные клетками кожи, вырабатывающими пигмент. Родинки могут быть плоскими или приподнятыми, гладкими или шероховатыми, а некоторые содержат волосы. Большинство родинок имеют темно-коричневый или черный цвет, но некоторые имеют телесный или желтоватый оттенок. Родинки могут меняться со временем и часто реагируют на гормональные изменения. | Большинство родинок доброкачественные и не требуют лечения. Некоторые доброкачественные родинки могут перерасти в рак кожи (меланому).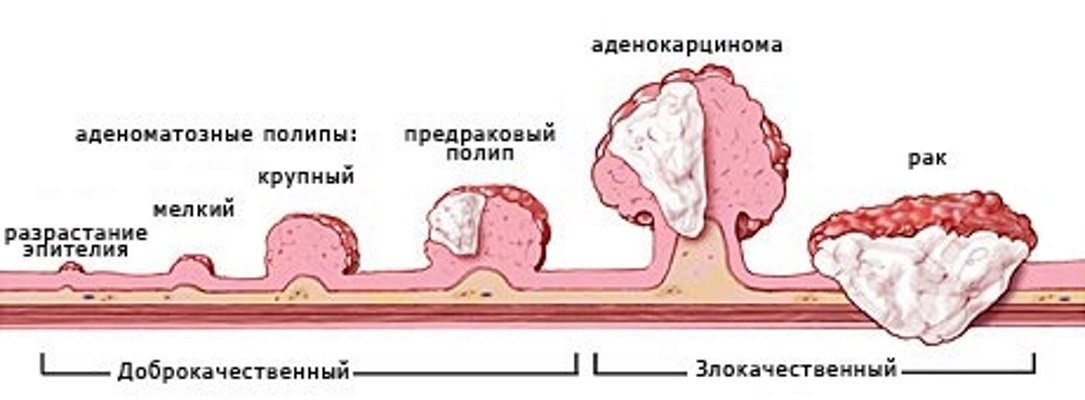 См. ниже знаки. См. ниже знаки. |
| Атипичные родинки (диспластические невусы) | Нетипичные родинки крупнее обычных (более половины дюйма в диаметре) и не всегда имеют круглую форму. Атипичные родинки могут быть от желтовато-коричневого до темно-коричневого цвета на розовом фоне. Эти типы родинок могут возникать в любом месте на теле. | Лечение может включать удаление любой атипичной родинки, которая меняет цвет, форму или диаметр. Кроме того, людям с атипичными родинками следует избегать пребывания на солнце, так как солнечный свет может ускорить изменения атипичных родинок. Людям с атипичными родинками следует обратиться к врачу при любых изменениях, которые могут указывать на рак кожи. |
| Пиогенные гранулемы | Красные, коричневые или синевато-черные выпуклые пятна, вызванные чрезмерным ростом капилляров (мелких кровеносных сосудов) и отеком. Пиогенные гранулемы обычно образуются после повреждения кожи и легко кровоточат. Пиогенные гранулемы обычно образуются после повреждения кожи и легко кровоточат. | Некоторые пиогенные гранулемы исчезают без лечения. Иногда требуется биопсия, чтобы исключить рак. Лечение может включать хирургическое удаление и электродесикацию основания. |
| Себорейный кератоз | Пятна телесного цвета, коричневые или черные, похожие на бородавки. Себорейные кератозы чаще встречаются у людей среднего и пожилого возраста. Они могут иметь круглую или овальную форму и выглядеть так, как будто они прилипли к коже. | Обычно никакого лечения не требуется. Если пятна раздражены или человек хочет их удалить по косметическим причинам, лечение может включать замораживание области жидким азотом или хирургическое вмешательство. |
| Метки на коже | Мягкие, маленькие, телесного цвета кожные лоскуты на шее, в подмышечных впадинах или в паху. |

