Красные сухие пятна на коже ног: Решение косметологических проблем. Медицинская косметология — Альтермед Эстетик
7 типов экземы – причины, симптомы, лечение
Экзема обычно проявляется в том, что участки кожи человека начинают воспаляться, зудеть и краснеть. Существует несколько различных типов экземы, включая атопическую и дискоидную экземы, контактный дерматит.
Мировая статистика указывает, что распространенность экземы составляет около 1–2 % среди взрослого населения планеты. Заболеванию подвержены все расы и возрастные категории, лица женского и мужского пола. Было установлено, что женщины болеют экземой чаще, чем мужчины. В 70 % случаев экзема является поводом обращения к врачу, в 20 % — причиной временной утраты трудоспособности, в 10 % случаев — причиной смены работы или профессии.
В целом, экзема может влиять на кожу, вызывая:
- темные пятна;
- грубые чешуйчатые или кожаные пятна;
- припухлости;
- корки и намокание.
Экзема не заразна, а это означает, что человек не может ею заразиться сам и/или заразить другого человека.
В данной статье рассматриваются семь различных типов экземы, вызывающие их причины и симптомы.
1. Атопический дерматит
Атопический дерматит, или атопическая экзема, является наиболее распространенным типом экземы.
Часто проявляется в детском возрасте и ее форма может варьироваться от легкой до тяжелой. У ребенка чаще развивается атопический дерматит, если им переболел один из родителей .
Для детей с атопическим дерматитом характерен высокий риск пищевой чувствительности. Также у таких детей развита склонность к таким болезням как астма и поллиноз (сенная лихорадка). У некоторых детей атопический дерматит может пройти с возрастом.
Атопический дерматит имеет тенденцию проявляться участками сухой кожи, которые могут стать зудящими, красными и воспаленными. Эти участки часто появляются в складках локтей и коленей, а также на лице, шее и запястьях. Царапины на таких участках могут усилить зуд и заставить кожу сочиться прозрачной жидкостью. Повторные царапины или постоянное трение могут привести к уплотнению слоя кожи.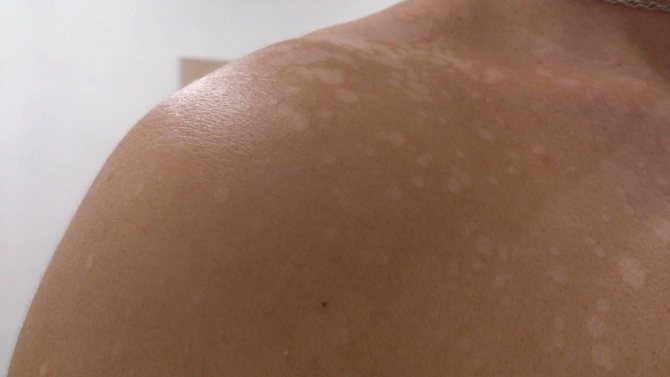 Такое состояние известно как простой хронический лишай или нейродермит (Lichen Simplex Chronicus , LSC).
Такое состояние известно как простой хронический лишай или нейродермит (Lichen Simplex Chronicus , LSC).
Люди с атопическим дерматитом обычно на какое-то время испытывают вспышки при которых состояние экземы ухудшается. Причинами проявлений таких вспышек могут быть:
- низкая влажность, холодная погода и экстремальные изменения температуры;
- некоторые раздражители, такие как моющие средства, мыло, парфюмерия и ароматизаторы;
- пылевые клещи;
- волосы и слюна животных;
- кожные инфекции;
- некоторые ткани, такие как шерсть и синтетика;
- гормональные изменения, например во время беременности;
- пищевые аллергии.
2. Контактный дерматит
У некоторых людей реакцию кожи вызывает контакт с определенными веществами. Такое состояние известно как контактный дерматит.
Симптомы контактного дерматита могут включать:
- сухую, красную и зудящую кожу, человек испытывает ощущение будто кожа горит;
- пузыри;
- сыпь, которая как будто состоит из небольших красных шишек;
У человека с атопическим дерматитом повышен риск развития контактного дерматита.
Существует два типа контактного дерматита:
Раздражающий контактный дерматит
Раздражающий контактный дерматит может быть результатом многократного воздействия вещества, которое раздражает кожу, например:
- кислоты и щелочи;
- сильные моющие средства;
- растворители;
- краски для волос;
- химикаты против сорняков
- цемент:
- некоторые шампуни.
У людей, которые регулярно используют такие вещества или работают с ними, более высокий риск развития контактного дерматита.
Аллергический контактный дерматит
Аллергический контактный дерматит возникает, когда иммунная система человека реагирует на конкретное вещество, известное как аллерген.
Человек может не реагировать на аллерген при первом контакте с ним. Однако, как только у них развивается аллергия, она остается на всю жизнь.
Возможными аллергенами могут быть:
- клеи и адгезивы:
- некоторые лекарства, такие как топические и пероральные антибиотики;
- ткани и красители для одежды;
- некоторые растения;
- ингредиенты в макияже, лак для ногтей, кремы, красители для волос и другие косметические средства;
- некоторые металлы, такие как никель и кобальт.
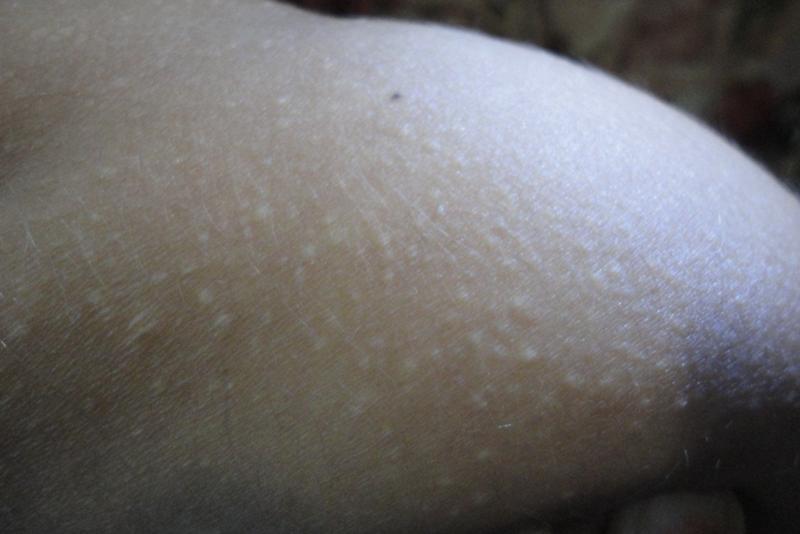
3. Дисгидротическая экзема
Дисгидротическая экзема обычно появляются у взрослых в возрасте до 40 лет. Обычно она проявляется на руках и ногах и имеет характерные симптомы, в том числе сильный зуд и появление маленьких пузырьков, наполненных жидкостью (везикулы). В некоторых случаях пузырьки могут стать большими и водянистыми. Везикулы также могут быть инфицированы, что может привести к боли и отеку. Из них также может сочиться гной.
Обычно пузырьки лопаются в течение нескольких недель. После этого кожа часто становится сухой образуя эрозии, что может привести к болезненным трещинам кожи.
Неясно, что вызывает дисгидротическую экзему. Однако заболевание чаще встречается у людей:
- страдающих поллинозом;
- имеющих атопический дерматит или же атопический дерматит имеется в семейном анамнезе;
- имеющих грибковые инфекции кожи.
Люди, которые работают с определенными химическими веществами или их работа связана с погруженными в воду в течение дня руками, также подвергаются большему риску развития дисгидротической экземы.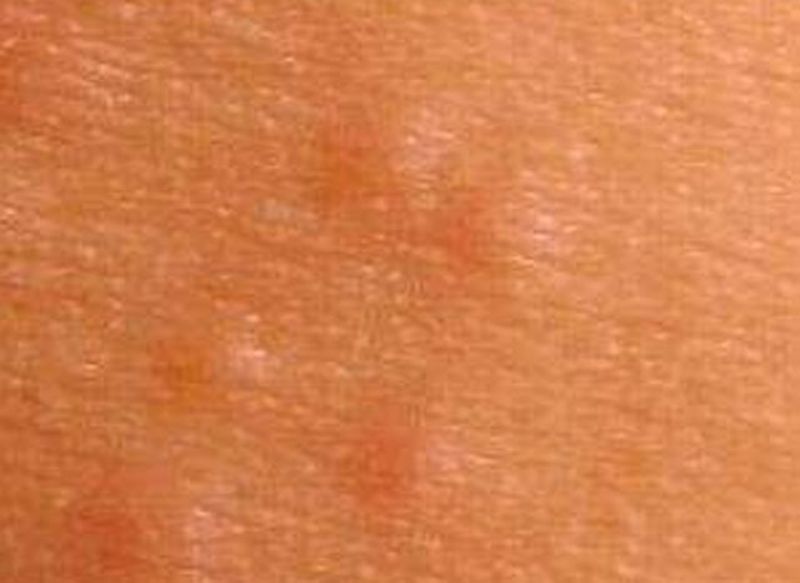
В число факторов, способствующих развитию дисгидротической экземы входят эмоциональный стресс и изменения в погоде.
Дисгидротическая экзема может быть формой контактного дерматита. Люди с дисгидротической экземой также склонны периодически испытывать обострения.
4. Дискоидная экзема
Дискоидная экзема или нуммулярная экзема, узнаваема из-за вызываемых ею дискообразных пятен зудящей, красной, потрескавшейся и опухшей кожи.
Диски обычно появляются на нижних конечностях, туловище и предплечьях. Иногда центр диска чистый, окруженный кольцом красной кожи.
Дискоидная экзема может возникать у людей любого возраста, включая детей.
Как и при других типах экземы, причины дискоидной экземы не полностью ясны. Однако известные причины проявлений и факторы риска включают:
- сухую кожу;
- травмы кожи, такие как трение или ожоги;
- укусы насекомых;
- плохой кровоток;
- холодный климат;
- бактериальные инфекции кожи;
- некоторые лекарства;
- чувствительность к металлам и формальдегиду;
- атопический дерматит.

5. Себорейный дерматит
Себорейный дерматит — заболевание, которое вызывает красную, зудящую и шелушащуюся сыпь. Сыпь может казаться опухшей или приподнятой, на ее поверхности может образовываться желтоватая или белая корка.
Себорейный дерматит развивается областях с жирной кожей, например:
- кожа черепа;
- уши;
- брови;
- веки;
- лицо;
- верхняя часть груди и спины;
- подмышки;
- гениталии.
Себорейный дерматит может поражать людей любого возраста. Например, на коже головы младенцев может возникнуть тип себорейного дерматита, но он обычно исчезает через несколько месяцев.
Для лечения себорейного дерматита у взрослых лекарств не существует, поэтому человек будет периодически испытывать вспышки заболевания. Такое течение болезни характерно для людей в возрасте от 30 до 60 лет.
Некоторые медицинские состояния и заболевания могут увеличить риск возникновения себорейного дерматита. К ним относятся:
К ним относятся:
- болезнь Паркинсона;
- ВИЧ;
- угри, розацеа и псориаз;
- эпилепсия;
- расстройства, связанные с употребления алкоголя;
- восстановление после инсульта или сердечного приступа;
- депрессия;
- расстройства пищевого поведения.
Прием некоторых лекарств, включая интерферон, литий и псорален, также могут увеличить риск возникновения себорейного дерматита.
6. Варикозная экзема
Варикозная экзема также известна как венозная, гравитационная или статическая экзема. Распространена у пожилых людей с варикозным расширением вен.
Старение, снижение двигательное активности могут ослабить вены в ногах человека. Такое состояние может привести как к варикозному расширению вен, так и к варикозной экземе.
Варикозная экзема обычно затрагивает нижнюю часть ног, ее симптомы могут включать:
- зудящие пятна или пузыри;
- сухие, чешуйчатые уплотнения;
- сочащиеся, твердые пятна;
- потрескавшаяся кожа.

Кожа на ноге может стать хрупкой, поэтому важно избегать царапин и расчесываний на пятнах и волдырях.
7. Астеатозная экзема
Астеатозная экзема, также называемая ксеротической или кракелюрной экземой, обычно поражает только людей старше 60 лет. Заболевание может быть связано с тем, что по мере старения человека его кожа становится суше.
Астеатозная экзема обычно возникает на нижних конечностях, но она также может появляться на других частях тела. Симптомы включают:
- треснувшая, сухая кожа с характерным внешним видом;
- розовые или красные трещины или углубления;
- зуд и болезненность.
Как и в случае с другими типами экземы, причины астеатозной экземы неизвестны, но причинами ее проявлений могут быть:
- сухая, холодная погода:
- горячие ванны:
- мыло и другие моющие средства:
- чрезмерная очистка кожи;
- сушка полотенцем.
Когда необходимо обращаться к врачу и диагностика
Люди, у которых проявляются экземы, должны обратиться к врачу-дерматологу. Экзема может указывать на проявление аллергии, поэтому важно определить, что вызывает реакцию. Экзема также повышает вероятность инфицирования стафилококками и оказывает серьезное влияние на психическое здоровье человека. Врач может рекомендовать план лечения вспышек заболевания.
Экзема может указывать на проявление аллергии, поэтому важно определить, что вызывает реакцию. Экзема также повышает вероятность инфицирования стафилококками и оказывает серьезное влияние на психическое здоровье человека. Врач может рекомендовать план лечения вспышек заболевания.
Какого-либо специального теста для диагностики большинства типов экземы не существует. Врачу может потребоваться информация о личной и семейной истории болезни пациента. Он также может поинтересоваться о недавних воздействиях потенциальных аллергенов и раздражителей. Важно, чтобы пациенты проинформировали врача о наличии у них поллиноза или астмы.
Врач также может узнать у пациента о:
- характере периода сна;
- факторах стресса:
- любых предшествующих процедурах для кожи;
- любом использовании стероидов.
Физическое обследование сыпи поможет врачу определить тип экземы.
Врач может также выполнить тест, который включает в себя покалывание кожи человека иглой, которая содержит потенциальные раздражители и аллергены. Такой тест может определить, имеется ли у пациента контактный дерматит.
Такой тест может определить, имеется ли у пациента контактный дерматит.
Лечение
Каких либо способов вылечиться от экземы не существует, поэтому лечение включает в себя управление симптомами и попытки предотвращения дальнейших проявлений болезни.
Некоторые варианты лечения экземы включают:
- применение увлажняющих или смягчающих средств для кожи, с целью уменьшения зуда и растрескиваний;
- использование стероидных кремов и мазей для уменьшения отеков, покраснений и болезненности;
- применение антигистаминных препараты для уменьшения зуда, особенно ночного;
- применение ингибиторов кальциневрина, помогающих уменьшить воспаление;
- фототерапию, которая использует ультрафиолетовый свет для борьбы с воспалением
- применение антибиотиков для лечения бактериальных кожных инфекций.
Профилактика проявлений заболевания.
Перечень советов, которые могут помочь предотвратить вспышки экземы, включает в себя:
- использование мягких мыл и моющих средств;
- необходимость избегать ароматические отдушки или парфюмерию;
- использование прохладной воды для душа и ванн;
- осторожная сушка и уход за кожей после мытья;
- необходимость избегать царапин или трения участков экземы, так как повреждение кожи может привести к ухудшению и увеличению вероятности заражения;
- тщательное и регулярное увлажнение кожи с использованием легких, богатых маслом продуктов;
- применение некосметических увлажняющих средств после душа и ванн для поддержания влажности кожи
- ношение одежды из натуральных тканей, отказ от обтягивающей одежды.
Пациентам с экземой необходимо быть в постоянном контакте с дерматологом – это позволит определить, что вызывает или ухудшает симптомы заболевания. Знание причин проявлений экземы или аллергенов может помочь предотвратить или свести к минимуму проявления болезни.
Оригинал статьи на сайте Medical News Today — What are the different types of eczema?
В Профессорской клинике ведут прием квалифицированные врачи-дерматологи, которые помогут пациентам в лечении кожных заболеваний. Уточнить информацию, записаться на прием к специалисту можно позвонив на единый телефон в Перми -206-07-67 или воспользовавшись сервисом «Запись на прием» на нашем сайте.
Холодовой дерматит | Флорис
- Главная
- Интересное
- Статьи
- Дерматовенерология
- Холодовой дерматит
Холодовой дерматит представляет собой воспалительную реакцию кожи в ответ на воздействие холода. Кроме него, холод может провоцировать еще целый ряд патологических реакций в организме человека. Так, при воздействии холода может развиться кожная реакция в виде крапивницы, холодовой ринит и холодовой конъюнктивит. Известна клиническая форма бронхиальной астмы, при которой приступы провоцирует вдыхание морозного воздуха (холодовая астма).
Так, при воздействии холода может развиться кожная реакция в виде крапивницы, холодовой ринит и холодовой конъюнктивит. Известна клиническая форма бронхиальной астмы, при которой приступы провоцирует вдыхание морозного воздуха (холодовая астма).
В настоящее время дерматология продолжает изучать причины и механизмы развития холодового дерматита. Ведущими являются три теории его происхождения. Первая связывает возникновение холодового дерматита со спазмом периферических капилляров, который происходит при воздействии холода. В результате нарушается кровоснабжение поверхностных слоев кожи с развитием воспалительной реакции.
Согласно второй теории при понижении температуры кожи у некоторых людей происходит соединение белков, входящих в ее клеточные структуры. Образовавшиеся соединения выступают в роли сильного раздражителя, провоцирую продукцию гистамина и других медиаторов воспаления с развитием холодового дерматита. Однако такие белковые соединения являются не стойкими и склонны распадаться при согревании кожи.
Третья теория появления холодового дерматита говорит о том, что он связан с недостаточностью жирового покрытия поверхности кожи, из-за чего под действием холода происходит избыточное испарение влаги. Обезвоженные клетки кожи слущиваются, образуются трещины. В пользу этой теории свидетельствует более частое возникновение холодового дерматита у людей с сухой и чувствительной кожей, а также при старении кожи (у пациентов пожилого возраста).
Отмечено, что повышению чувствительности кожи к холоду могут способствовать нарушения в работе иммунной системы, связанные с заболеваниями ЖКТ (язва желудка, дисбактериоз кишечника, хронический холецистит, гепатит, панкреатит) или имеющимися очагами хронической инфекции (гайморит, хронический тонзиллит, отит, пародонтит, хронический цистит, пиелонефрит, сальпингит, вагинит и пр.).
Симптомы холодового дерматитаХолодовой дерматит характеризуется появлением на открытых областях кожного покрова сухих шелушащихся темно-красных или бардовых пятен размером 2-5 см. Их возникновение сопровождается выраженным зудом и жжением. Со временем на поверхности пятен появляются трещины, происходит образование корок. Наиболее часто холодовому поражению подвергается кожа лица, ушных раковин, шеи и кистей рук. Иногда высыпания холодового дерматита локализуются на закрытых, но наиболее чувствительных к холоду, участках кожи — на коленях и внутренней поверхности бедер.
Их возникновение сопровождается выраженным зудом и жжением. Со временем на поверхности пятен появляются трещины, происходит образование корок. Наиболее часто холодовому поражению подвергается кожа лица, ушных раковин, шеи и кистей рук. Иногда высыпания холодового дерматита локализуются на закрытых, но наиболее чувствительных к холоду, участках кожи — на коленях и внутренней поверхности бедер.
Проявления холодового дерматита могут сопровождаться чиханьем и водянистыми выделениями из носа (холодовой насморк), чувством жжения в глазах и слезотечением (холодовой конъюнктивит), которые проходят в теплом помещении.
Диагностика холодового дерматита
Диагноз холодового дерматита устанавливается при выявлении типичных пятен на коже и четко прослеживаемой связи их появления с воздействием холода. Дополнительно проводиться дерматоскопия
Лечение и профилактика холодового дерматитаТерапия холодового дерматита, как и профилактика его появления, заключается в основном в защите кожи от воздействия холода. В первую очередь это теплая одежда, перчатки, шапки и шарфы. Защитить кожу помогает нанесение жирного питательного крема на открытые участки кожи за 30-40 минут до выхода из теплого помещения на холод. Пациентам с холодовым дерматитом необходимо также избегать контакта с холодной водой и исключить прием холодных продуктов (напитки, мороженное). Для борьбы с сухостью кожи следует увлажнять воздух в помещениях и применять специальные косметологические средства ежедневного ухода за кожей.
В первую очередь это теплая одежда, перчатки, шапки и шарфы. Защитить кожу помогает нанесение жирного питательного крема на открытые участки кожи за 30-40 минут до выхода из теплого помещения на холод. Пациентам с холодовым дерматитом необходимо также избегать контакта с холодной водой и исключить прием холодных продуктов (напитки, мороженное). Для борьбы с сухостью кожи следует увлажнять воздух в помещениях и применять специальные косметологические средства ежедневного ухода за кожей.
В лечении холодового дерматита применяют антигистаминные препараты, витамины (С, А, РР, Е), медикаменты, улучшающие микроциркуляцию и периферическое кровообращение. Важное значение имеет ликвидация инфекционного очага и устранение нарушений в работе органов ЖКТ.
Лечение экземы зимой и круглый год: руководство для родителей
Холодный, сухой наружный воздух и отопление в помещении зимой лишают кожу естественной влаги. Красные, покрытые коркой, сухие пятна могут быть обычным явлением на коже ребенка, особенно зимой, и вызывать беспокойство у родителей. Однако такие симптомы поддаются лечению, и многие младенцы и дети перерастают сухую зудящую кожу атопического дерматита, также известную как экзема.
Однако такие симптомы поддаются лечению, и многие младенцы и дети перерастают сухую зудящую кожу атопического дерматита, также известную как экзема.
Мы поговорили с детским дерматологом Кэтрин Путтген, чтобы узнать больше.
Что такое экзема?В широком смысле под экземой понимается сухость, сыпь и зуд кожи. Это наследственное и хроническое кожное заболевание, которое чаще всего наблюдается у младенцев или детей раннего возраста, часто начинается на первом году жизни и чаще всего наблюдается в возрасте до 5 лет. Экзема не заразна.
Хотя многие дети перерастают экзему, у некоторых она может сохраняться в подростковом или взрослом возрасте. По оценкам Американской академии дерматологии, от 10 до 20 процентов детей в мире страдают экземой, и она поражает до 20 процентов младенцев.
Что вызывает экзему у младенцев и детей?
Экзема возникает в результате сложного взаимодействия генетической предрасположенности и окружающей среды ребенка.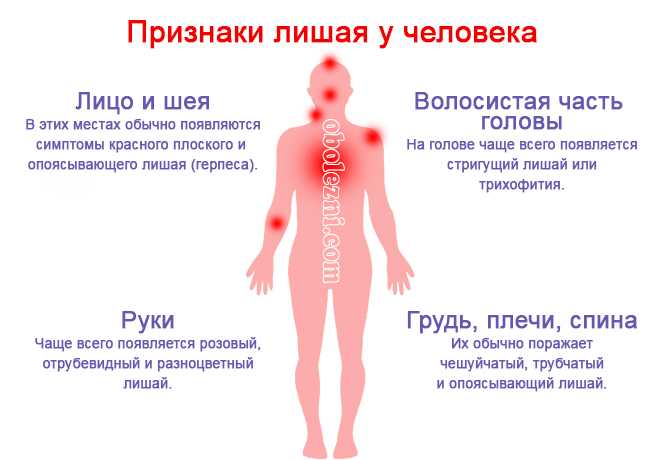 Многие вещи — от климата до возможных аллергенов — могут вызвать обострение экземы. Мы знаем, что экзема чаще встречается в семьях с предрасположенностью к другим атопическим заболеваниям, таким как пищевая аллергия, астма и сенная лихорадка. У людей с атопическим дерматитом может отсутствовать определенный белок в коже, что приводит к повышенной чувствительности. У родителей с экземой чаще рождаются дети с экземой. Однако точный путь передачи инфекции от родителей к детям до сих пор неизвестен. У большинства детей с экземой признаки заболевания проявляются в первый год жизни. Он имеет тенденцию усиливаться и ослабевать.
Многие вещи — от климата до возможных аллергенов — могут вызвать обострение экземы. Мы знаем, что экзема чаще встречается в семьях с предрасположенностью к другим атопическим заболеваниям, таким как пищевая аллергия, астма и сенная лихорадка. У людей с атопическим дерматитом может отсутствовать определенный белок в коже, что приводит к повышенной чувствительности. У родителей с экземой чаще рождаются дети с экземой. Однако точный путь передачи инфекции от родителей к детям до сих пор неизвестен. У большинства детей с экземой признаки заболевания проявляются в первый год жизни. Он имеет тенденцию усиливаться и ослабевать.
Различные «триггеры» могут усугубить экзему. Для младенцев это могут быть раздражители, такие как шерсть, определенные моющие средства или экстремальные температуры, или другие иммунные триггеры, такие как пищевая аллергия и астма, и даже перхоть домашних животных.
Большинству детей с этим заболеванием труднее всего зимой, когда воздух холодный и сухой. Небольшому проценту приходится тяжелее летом, когда жарко и влажно.
Небольшому проценту приходится тяжелее летом, когда жарко и влажно.
Признаки экземы у младенцев включают зуд, сухость и шелушение кожи, покраснение и отек кожи, а также небольшие бугорки, которые открываются и мокнут при расчесывании. У младенцев и детей младшего возраста экзема обычно появляется на лице, вне локтей и на коленях.
У детей старшего возраста и взрослых экзема обычно возникает на кистях и стопах, руках и на тыльной стороне коленей. Имейте в виду, что не все участки сухой кожи являются экземой. Холодный, сухой наружный воздух и отопление в помещении могут сушить кожу всех детей зимой, вызывая появление сухих пятен. У детей, склонных к сухости кожи, так же могут быть солнце, кондиционер, бассейн и соленая вода.
Мы, дерматологи, обычно говорим «если не чешется, то это не экзема»; вы не можете поставить диагноз экземы, если нет зуда, сопровождающего сыпь. У детей с колыбельным дерматитом, также известным как себорейный дерматит, также может быть широко распространенная сыпь, которая сама по себе не является экземой. Но обычно колыбель и экзема сосуществуют в первые несколько месяцев жизни.
Но обычно колыбель и экзема сосуществуют в первые несколько месяцев жизни.
Симптомы экземы могут напоминать другие кожные заболевания, поэтому всегда консультируйтесь с педиатром вашего ребенка. Диагноз включает в себя полную историю болезни и физикальное обследование.
Как это лечится?Поскольку лекарства от экземы пока не существует, целью нашего лечения является уменьшение зуда и воспаления кожи, а также предотвращение инфекции. Лучшее лечение экземы — активное, с использованием мягкого ухода за кожей и увлажняющих средств для восстановления кожного барьера.
Кожу младенцев и детей старшего возраста необходимо хорошо увлажнять и мыть очищающими средствами без запаха, не содержащими мыла. Мы также рекомендуем увлажняющий крем на основе мази без отдушек, с вазелином в качестве единственного или первого ингредиента. У детей младшего возраста и младенцев целесообразно использовать продаваемую без рецепта гидрокортизоновую мазь для местного применения, которая представляет собой мягкий местный стероид, на срок до недели.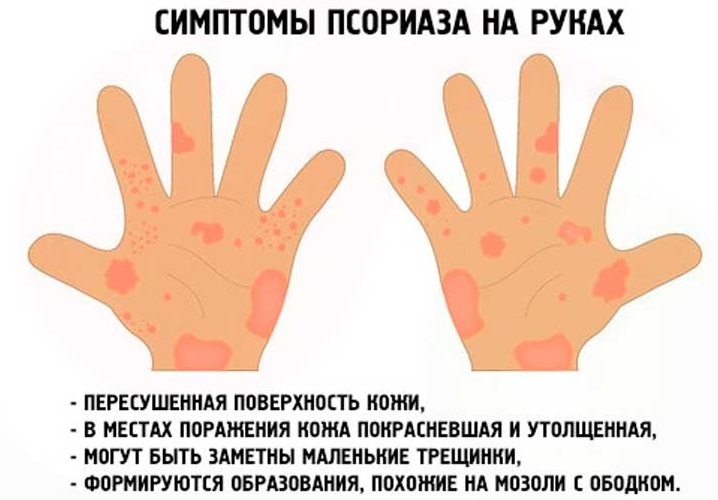
Но если сыпь сохраняется или вы обнаружите, что вам необходимо использовать гидрокортизон чаще одной недели в месяц, вам следует обсудить дальнейшее использование с педиатром вашего ребенка. Вы можете нанести мазь, как предписано, а затем нанести слой увлажняющего крема на основе вазелина, чтобы сохранить влагу.
Для детей школьного возраста, которые не хотят быть такими жирными, мы обычно говорим о кремах. Тем не менее, что касается младенцев, когда их кожа становится очень сухой, мы по-прежнему рекомендуем мазь на нефтяной основе в качестве верхнего слоя. Помимо обеспечения наилучшей барьерной защиты, мази не жгут и не жгут при нанесении; кремы и лосьоны иногда могут, когда кожа воспалена и очень сухая. Увлажняющие средства следует наносить не менее двух-трех раз в день; для детей в подгузниках каждая смена подгузника может предоставить легкую возможность увлажнить кожу. Более частое использование увлажняющих средств приводит к лучшему контролю зуда и меньшей потребности в местных стероидах, а также помогает восстановить естественную барьерную функцию кожи.
Для детей всех возрастов с экземой или предрасположенных к экземе ванны должны быть короткими (менее 15 минут) в теплой воде, чтобы избежать пересушивания кожи. Дети должны быть защищены от царапин на коже (маленькие варежки могут помочь младенцам) и от раздражителей, контактирующих с их кожей, таких как агрессивные моющие средства и некоторые ткани (включая постельное белье). Чтобы уменьшить возможное раздражение кожи, младенцы и дети с экземой должны носить только одежду из хлопка или других натуральных волокон, прилегающую к коже, за исключением, конечно, шерсти. И они должны быть защищены от холода (или очень жарко) окружающей среды, чтобы предотвратить кожную реакцию.
Если кожа вашего ребенка плохо реагирует на какие-либо из этих мер или заразилась, обратитесь к педиатру, который может диагностировать состояние и назначить другой крем для местного применения или антигистаминный препарат.
На горизонте есть лекарство от экземы или лучшее лечение? Без лечения в ближайшем будущем мы здесь, в Johns Hopkins, создаем отделение дневного лечения экземы, чтобы помочь нашим пациентам с экземой средней и тяжелой степени контролировать свои симптомы и предотвращать обострения. Мы ожидаем, что в этой новой междисциплинарной программе будут участвовать эксперты из области детской жизни, поведенческой психологии, аллергологов, дерматологов и инфекционистов, чтобы обеспечить всесторонний уход, в котором нуждаются эти дети, — уход, который не может быть обеспечен при обычном посещении клиники.
Мы ожидаем, что в этой новой междисциплинарной программе будут участвовать эксперты из области детской жизни, поведенческой психологии, аллергологов, дерматологов и инфекционистов, чтобы обеспечить всесторонний уход, в котором нуждаются эти дети, — уход, который не может быть обеспечен при обычном посещении клиники.
Основной целью дневного стационара будет образование; дети и их семьи изучат такие методы, как терапия влажным обертыванием, чтобы помочь глубоко увлажнить кожу. Эта терапия включает в себя покрытие кожи мазью для местного применения, затем жирной мазью, такой как вазелин, затем надевание влажной пижамы, а затем сухой пижамы, позволяющей коже впитаться влагой.
В сотрудничестве с нашими коллегами из области поведенческой психологии мы наблюдали значительное улучшение состояния многих наших пациентов с тяжелой экземой, когда им помогали найти способы избежать расчесов, которые ухудшают состояние их кожи, а также помогая детям старшего возраста говорить о социальных трудностях, с которыми им приходится справляться. с хроническим заболеванием или ходить в школу с видимым расстройством. Специалисты по детской жизни являются неотъемлемой частью Детского центра Джонса Хопкинса, и их способность вовлекать детей в соответствующие их возрасту игры и беседы является важным краеугольным камнем построения успешной программы. Поскольку пищевая аллергия и аллергия на окружающую среду, а также кожные инфекции чаще встречаются у детей с экземой средней и тяжелой степени, тесное партнерство с нашими экспертами в области педиатрической аллергии и инфекционных заболеваний также имеет ключевое значение.
с хроническим заболеванием или ходить в школу с видимым расстройством. Специалисты по детской жизни являются неотъемлемой частью Детского центра Джонса Хопкинса, и их способность вовлекать детей в соответствующие их возрасту игры и беседы является важным краеугольным камнем построения успешной программы. Поскольку пищевая аллергия и аллергия на окружающую среду, а также кожные инфекции чаще встречаются у детей с экземой средней и тяжелой степени, тесное партнерство с нашими экспертами в области педиатрической аллергии и инфекционных заболеваний также имеет ключевое значение.
В Johns Hopkins многие специалисты детской дерматологии, детской инфекционной патологии, детской аллергии и иммунологии ищут более эффективные способы профилактики или лечения экземы. Мы изучаем оптимальное управление бактериальной колонизацией и инфекцией в атопической коже, а также роль пищевой аллергии при экземе. Наши специальности сотрудничают; каждый предлагает другой подход к лечению экземы. Наша цель — работать вместе, чтобы использовать лучшие подходы для лучшего понимания экземы и, таким образом, для более эффективного ее лечения.
Наша цель — работать вместе, чтобы использовать лучшие подходы для лучшего понимания экземы и, таким образом, для более эффективного ее лечения.
Мы делаем все возможное, чтобы предоставить всестороннюю помощь нашим пациентам с экземой. В каждом конкретном случае мы общаемся друг с другом — будь то в области аллергии, дерматологии, психологии или инфекционных заболеваний — чтобы подобрать лучший курс лечения для каждого ребенка. Мы с оптимизмом смотрим на то, что будущие методы лечения и подходы к уходу за даже с тяжелой экземой, будут значительно улучшены благодаря дополнительным исследованиям, и что создание Отделения дневного лечения экземы поможет нам проводить передовые исследования и отвечать на вопросы, с которыми мы сталкиваемся каждый день при осмотре и лечении пациентов.
Как и другие атопические заболевания, такие как пищевая аллергия, увеличивается ли заболеваемость экземой у детей? Да. Мы действительно не знаем, почему. Но мы по делу, чтобы найти ответы.
Мы действительно не знаем, почему. Но мы по делу, чтобы найти ответы.
диабет и ваша кожа | CDC
Если вы заметили какие-либо необычные изменения на коже, важно обратиться к врачу. Ранняя диагностика и лечение являются ключом к предотвращению серьезных осложнений.
Знаете ли вы, что диабет может поражать многие части тела, включая кожу? Фактически, изменения кожи являются одним из наиболее распространенных признаков диабета. Узнайте о признаках диабета, которые могут появиться на вашей коже.
Кожа — самый большой орган человеческого тела. Он наполнен нервами и кровеносными сосудами, которые позволяют нам ощущать прикосновение, температуру, боль и давление. Диабет может повлиять на нервы и кровеносные сосуды в вашем теле, в том числе на коже. Изменения в вашей коже могут быть признаком того, что что-то происходит под поверхностью.
Когда диабет поражает вашу кожу, это часто является признаком того, что уровень сахара в крови с течением времени становится слишком высоким.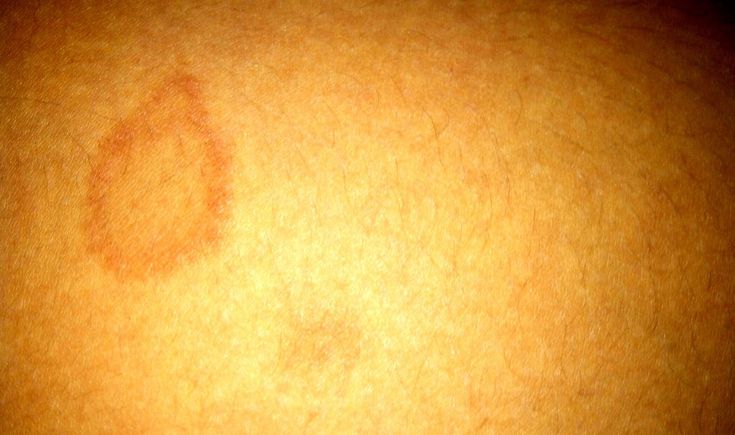 Некоторые изменения кожи могут появиться еще до того, как у вас диагностируют диабет. Другие могут быть признаком того, что ваше лечение диабета необходимо скорректировать. В любом случае вам нужно записаться на прием к врачу, чтобы пройти обследование на диабет или обсудить корректировку лечения. Они могут помочь вам предотвратить серьезные осложнения с кожей и другими частями тела.
Некоторые изменения кожи могут появиться еще до того, как у вас диагностируют диабет. Другие могут быть признаком того, что ваше лечение диабета необходимо скорректировать. В любом случае вам нужно записаться на прием к врачу, чтобы пройти обследование на диабет или обсудить корректировку лечения. Они могут помочь вам предотвратить серьезные осложнения с кожей и другими частями тела.
Продолжайте читать, чтобы узнать о 9 заболеваниях кожи, которые могут возникнуть при диабете, и о том, что вы можете сделать для их лечения или предотвращения.
1. Acanthosis nigricans (AN)
Это заболевание кожи вызывает появление темных пятен или полос бархатистой кожи, которые могут появляться в складках тела, таких как шея, подмышки или пах. Иногда пятна также могут появляться на руках, локтях или коленях.
Причины: НА является признаком резистентности к инсулину и может быть признаком преддиабета или диабета 2 типа. Это часто встречается у людей, страдающих ожирением.
Что делать: Некоторые кремы могут помочь улучшить внешний вид прыщей, но наиболее эффективным методом лечения является устранение основной причины, такой как ожирение или резистентность к инсулину. Изменения в образе жизни, такие как физическая активность и поддержание здорового веса, могут помочь обратить вспять резистентность к инсулину.
2. Диабетическая дермопатия
Это состояние также известно как пятна на голенях, и оно безвредно. Пятна выглядят как красные или коричневые круглые пятна или линии на коже и часто встречаются у людей с диабетом. Они появляются на передней части ног (на голенях), и их часто путают с пигментными пятнами. Пятна не болят, не чешутся, не вскрываются.
Причины: Диабет может вызывать изменения в мелких кровеносных сосудах, которые уменьшают приток крови к коже.
Что делать: Это кожное заболевание безвредно и не требует лечения. Если у вас есть какие-либо опасения по поводу пятен на голенях, поговорите со своим врачом.
3. Липоидный некробиоз
Это состояние вызывает желтые, красноватые или коричневые пятна на коже. Обычно это начинается с небольших приподнятых бугорков, которые выглядят как прыщи. По мере ухудшения состояния шишки превращаются в участки опухшей, твердой кожи. Это состояние кожи встречается редко, но если оно развивается, оно может сопровождаться зудом и болью.
Причины: Причина липоидного некробиоза до конца не выяснена, но женщины болеют им чаще, чем мужчины. Обычно это развивается, когда под поверхностью кожи происходят изменения в жире и коллагене (волокноподобном белке в вашем теле).
Что делать: Это заболевание неизлечимо, поэтому лечение направлено на устранение признаков и симптомов. На ранних стадиях можно использовать местные стероидные кремы, чтобы предотвратить ухудшение состояния. Вы захотите поговорить со своим врачом, чтобы он мог подобрать для вас правильный план лечения.
4. Диабетический буллез (диабетические волдыри)
Это состояние выглядит как ожоговые волдыри. Они могут развиваться на голенях и ступнях, а иногда и на руках и кистях. Они могут выглядеть устрашающе, но они безболезненны и обычно заживают сами по себе.
Они могут развиваться на голенях и ступнях, а иногда и на руках и кистях. Они могут выглядеть устрашающе, но они безболезненны и обычно заживают сами по себе.
Что вызывает это: Причина диабетических волдырей неизвестна. Они могут появиться без известных повреждений кожи. У вас больше шансов получить диабетические волдыри, если уровень сахара в крови будет высоким с течением времени.
Что делать: Большинство волдырей заживают сами по себе, не оставляя шрамов. Ежедневный осмотр ног и кожи — лучший способ обнаружить ранние признаки волдырей. Лучший способ предотвратить их развитие или ухудшение — снизить уровень сахара в крови до нормального уровня.
5. Эруптивный ксантоматоз
Это состояние вызывает появление небольших красновато-желтых бугорков на тыльной стороне кистей, стоп, предплечий, голеней и ягодиц. Они могут быть чувствительными и зудящими.
Причины: Это редкое состояние. Это вызвано высоким уровнем холестерина и триглицеридов (жиров в крови).
Что делать: Лучшее лечение — контролировать уровень жира в крови. Ваш врач может также назначить лекарство для снижения уровня холестерина. Поговорите со своим врачом о проверке уровня холестерина, чтобы вы могли принять меры для предотвращения высокого уровня холестерина.
6. Дигитальный склероз
Это состояние начинается с плотной, толстой, восковидной кожи на пальцах и может привести к тому, что суставы пальцев станут тугоподвижными и им будет трудно двигаться. Если уровень сахара в крови остается высоким, цифровой склероз может привести к тому, что ваша кожа станет твердой, толстой и опухшей и может распространиться по всему телу.
Причины: Это состояние чаще встречается у людей с диабетом 1 типа и высоким уровнем сахара в крови.
Что делать: Единственным методом лечения дигитального склероза является снижение уровня сахара в крови до нормального уровня. Физиотерапия может помочь улучшить диапазон движений пораженных суставов.
7. Бактериальные инфекции
Бактериальные инфекции вызывают воспаление тканей (клеток, из которых состоят органы и другие части тела), они становятся горячими, опухшими, красными и болезненными. Общие бактериальные инфекции включают инфекции век, волосяных фолликулов и ногтей.
Причины: Любой человек может заразиться бактериальной инфекцией, но люди с диабетом заболевают чаще, чем люди без диабета. Бактерии процветают, когда в организме слишком много глюкозы (сахара). Распространенным типом бактерий, ответственных за бактериальные инфекции у людей с диабетом, является стафилококк (стафилококк).
Что делать: Бактериальные инфекции обычно лечат антибиотиками. Поддержание уровня сахара в крови в пределах нормы может помочь вам избежать инфекций. Здоровое питание, физическая активность и прием лекарств в соответствии с инструкциями могут помочь вам контролировать уровень сахара в крови.
8. Грибковые инфекции
Грибковые инфекции вызывают зудящую сыпь, окруженную крошечными красными волдырями и чешуйками. Обычно они развиваются в теплых влажных складках кожи. Распространенные грибковые инфекции включают зуд спортсмена, эпидермофитию стопы, стригущий лишай и вагинальные инфекции.
Обычно они развиваются в теплых влажных складках кожи. Распространенные грибковые инфекции включают зуд спортсмена, эпидермофитию стопы, стригущий лишай и вагинальные инфекции.
Причины: Грибковая инфекция, как и бактериальные инфекции, может возникнуть у каждого, но они часто встречаются у людей с диабетом. Грибковые инфекции чаще возникают при высоком уровне сахара в крови.
Что делать: Поговорите со своим врачом о лекарствах, отпускаемых по рецепту или без рецепта, которые могут помочь в лечении грибковых инфекций. Поддержание уровня сахара в крови в пределах нормы путем частой проверки уровня сахара в крови, здорового питания и регулярных физических упражнений — лучший способ предотвратить грибковые инфекции.
9. Сухая, зудящая кожа
Это состояние кожи часто встречается даже у людей, не страдающих диабетом. Но сухая, зудящая кожа может быть результатом плохого кровообращения, что более вероятно при диабете.
Причины: Избыток сахара в крови заставляет организм вытягивать жидкость из клеток, чтобы вырабатывать достаточное количество мочи для удаления избытка сахара.

