Круглое красное пятно на коже не чешется: Пятна на коже — виды, причины, диагностика и лечение
Чем вызвано появление красных пятен на небе?
Популярные статьи
Другие статьи
Появление красных пятен на небе может иметь множество причин. В некоторых случаях пятна вызывают незначительное беспокойство, в других же они могут быть признаком более серьезных заболеваний, которые могут требовать дополнительного исследования. Ниже описаны наиболее распространенные из возможных причин:
Афтозный стоматит
Большинство людей когда-либо страдали афтозным стоматитом. Данное заболевание сопровождается возникновением язв, которые чаще всего образуются на слизистой оболочке щек и губ, но могут возникать в разных местах, в том числе и на небе. Развитие афтозного стоматита обычно обусловлено стрессом, потреблением определенных продуктов питания или влиянием других раздражающих факторов. Язвы обычно появляются в виде мелких красных бугорков, в середине которых со временем появляется небольшая беловатая язвочка. Для лечения данного заболевания на рынке доступны безрецептурные препараты, и большинство язв заживает за период недели или 10 дней.
Для лечения данного заболевания на рынке доступны безрецептурные препараты, и большинство язв заживает за период недели или 10 дней.
Кандидоз
Заболевание также известно как молочница или кандидоз полости рта. Оно вызывается разрастанием грибковых микроорганизмов и сопровождается появлением в ротовой полости красных наростов и белых пятен. Кандидоз распространен среди людей с зубными протезами и сахарным диабетом, и часто его лечение прежде всего предполагает предотвращение разрастания грибка. По данным ADA в особо тяжелых случаях для борьбы с грибком также могут использоваться противогрибковые средства для приема внутрь. Дополнительную информацию о кандидозе можно найти на страницах Центра здоровья зубов и полости рта Colgate.
Вирусы Коксаки
Вирусы Коксаки – возбудители заболевания, поражающего кожу рук и ног, а также слизистую оболочку ротовой полости, они могут вызывать образование болезненных волдырей и красных пятен как на коже рук и ног, так и на небе. Наиболее часто заболевание, вызываемое такими вирусами, наблюдается у детей до пяти лет, однако оно может развиваться в любом возрасте. Методы лечения включают применение безрецептурных препаратов, предназначенных для лечения лихорадки и ослабления боли, а также специальных лечебных ополаскивателей для полости рта, облегчающих неудобство, вызванное ротовыми язвами.
Наиболее часто заболевание, вызываемое такими вирусами, наблюдается у детей до пяти лет, однако оно может развиваться в любом возрасте. Методы лечения включают применение безрецептурных препаратов, предназначенных для лечения лихорадки и ослабления боли, а также специальных лечебных ополаскивателей для полости рта, облегчающих неудобство, вызванное ротовыми язвами.
В редких случаях ротовые язвы и поражения могут быть признаком рака ротовой полости, поэтому важно, чтобы все пораженные участки, которые вызывают болевые ощущения, мешают потреблению пищи или напитков и быстро не заживают, осматривал стоматолог.
Эта статья предназначена для расширения знаний и углубления понимания общих вопросов гигиены полости рта. Статья не заменяет профессиональную медицинскую консультацию специалиста, не может быть использована для принятия решения о постановке диагноза и назначении лечения. Всегда обращайтесь за советом к стоматологу или другому квалифицированному специалисту по всем вопросам относительно состояния вашего здоровья и назначаемого лечения.
Покраснения на груди: причины появления, заболевания, вскармливание
Кожа груди в норме должна быть мягкой на ощупь, чистой, эластичной, без кровоподтеков, шелушений, покраснений, пятен и сыпи. Любое отклонение от нормы должно стать поводом для консультации у специалиста.
Покраснение грудных желез может произойти по ряду причин, среди которых заболевания различной природы, опухолевые процессы, аллергические реакции, травмы, ношение некачественного синтетического белья и др.
Заболевания, которые могут вызвать покраснение кожи груди
- Воспалительное заболевание грудных желез (мастит) — наиболее распространенная причина покраснения груди у женщин в послеродовом периоде. Воспалительный процесс возникает из-за проникновения возбудителя инфекции или травмы, сопровождается болью, высокой температурой, общим ухудшением самочувствия. В воспаленной полости скапливается гной и необходимо хирургическое дренирование пораженной зоны. Мастит чаще всего возникает при неправильном грудном вскармливании, из-за застоя молока в молочных протоках.

- Опухолевые заболевания. Развитие злокачественной опухоли в молочной железе может сопровождаться покраснением и изменением размеров желез. Патологический участок становится более плотным на ощупь. В груди возникает чувство распирания, втягивается сосок, могут появиться патологические выделения и другие характерные симптомы. Болевых ощущений на начальном этапе может не быть.
- Дерматологические патологии. Покраснение кожных покровов – это один из симптомов многих болезней кожи. Кроме покраснения груди экзема, псориаз, дерматит или другие кожные патологии сопровождаются зудом, шелушением, высыпаниями, воспалением кожных покровов.
- Инфекционные или вирусные заболевания. Если покраснение груди сопровождается появлением высыпаний на коже различного характера, то это может быть симптомом инфекционных или вирусных заболеваний – краснухи, ветряной оспы, герпеса и т.
 д.
д. - Аллергия. Аллергическая реакция возникает вследствие повышенной чувствительности организма к провоцирующим факторам – аллергенам. В роли последних выступают химические вещества, пух, пыль, шерсть и слюна животных, пищевые продукты и т.д. Аллергическая реакция помимо покраснения кожи тела может также сопровождается зудом, появлением различных высыпаний, расчесами, незначительным повышением температуры.
- Сильный стресс, страх или психологическая травма. Сильное нервное возбуждение может стать причиной покраснения кожи груди и тела, появлением красных пятен, сильным зудом, повышением температуры и артериального давления. Обычно такая патологическая реакция свойственна легко возбудимым людям с неустойчивой психикой, истощенной нервной системой или повышенной эмоциональностью.
Краснота под грудью может быть вызвана опрелостью кожи, при повышенном потоотделении.
При покраснении груди, особенно, когда оно сопровождается болью, зудом, повышением температуры, увеличением регионарных лимфоузлов, изменением формы и размеров груди (соска), появлением пальпируемых уплотнений необходима консультация врача.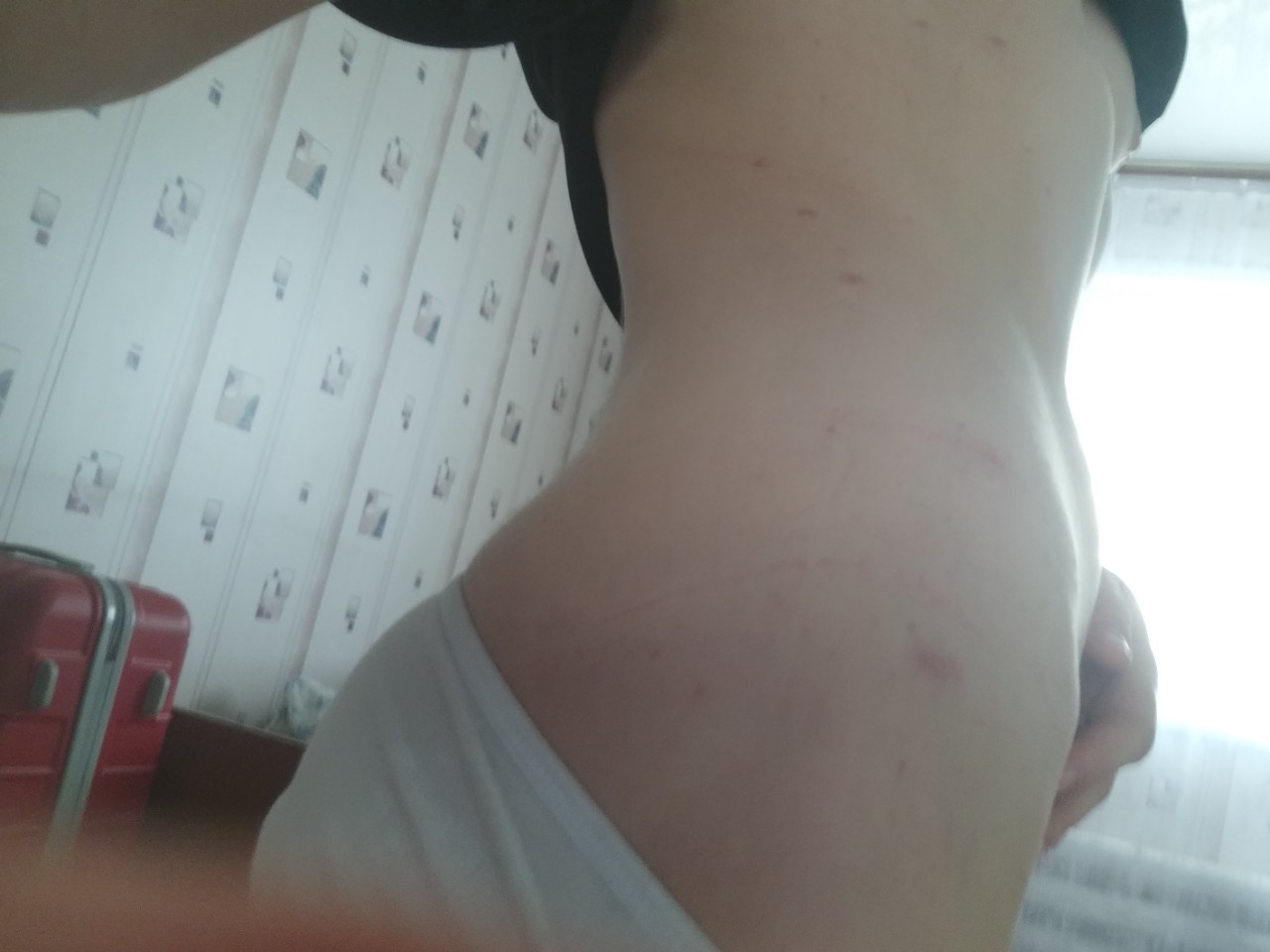
Врач проведет опрос пациента, визуальный осмотр и пальпацию для уточнения причины покраснения или направит на дополнительные исследования:
- УЗИ и/или маммографию молочных желез;
- пункцию новообразования с последующим цитологическим или гистологическим исследованием;
- соскоб и посев патологических клеток;
- дерматоскопию и др.
В некоторых случаях может потребоваться консультация инфекциониста, дерматолога или онколога.
Лечение покраснения груди
Лечение геперемии груди осуществляется в зависимости от причины вызвавшей заболевание. Воспаление грудных желез с образованием гнойного инфильтрата требует проведения хирургической операции по его удалению и дальнейшего противовоспалительного лечения. Аллергическая реакция, вызвавшая покраснение груди купируется приемом антигистаминных препаратов с исключением раздражающего действия аллергенов.
Терапия дерматологических заболеваний кожи включает прием противомикробных, противовоспалительных, антигистаминных препаратов и местное использование лечебных кремов, гелей и мазей. Лечение покраснения неврологической природы заключается в приеме успокоительных препаратов и лекарств повышающих стрессоустойчивость.
Лечение покраснения неврологической природы заключается в приеме успокоительных препаратов и лекарств повышающих стрессоустойчивость.
Диагностика и лечение различных новообразований грудных желез или кожи груди производится врачом онкологом, после определения характера новообразования. Злокачественные опухоли, как правило, удаляются хирургическим путем, при этом иссекается патологический участок, часть железы или вся грудь и близлежащие лимфоузлы. Затем проводится лучевая и химиотерапия.
При покраснении груди важно носить белье из натуральных материалов, исключить негативное действие средств бытовой химии и аллергенов.
Диагностику причин и лечение покраснений груди в многопрофильном центре «Дом здоровья» проводят высококвалифицированные специалисты в области дерматологии, онкологии, аллергологии, маммологии. К услугам пациентов клиники современная диагностическая лаборатория, которая осуществляет широкий спектр лабораторных исследований, а также современное диагностическое оборудование экспертного уровня, что позволяет оказывать медицинские услуги на уровне мировых стандартов лечения.
Кольцевидная гранулема — NHS
Кольцевидная гранулема — это сыпь, которая часто выглядит как кольцо небольших розовых, лиловых или телесных пупырышек .
Обычно появляется на тыльной стороне кистей, стоп, локтей или лодыжек. Сыпь обычно безболезненна, но может быть слегка зудящей. Это не заразно и обычно проходит само по себе в течение нескольких месяцев.
Кольцевидная гранулема чаще встречается у детей и молодых людей, хотя может поражать людей всех возрастов. Примерно в два раза чаще встречается у женщин.
Типы кольцевидной гранулемы
Вот некоторые из основных типов кольцевидной гранулемы:
Локализованная кольцевидная гранулема
и обычно проходит самостоятельно через несколько месяцев.
Пятна розового, лилового или телесного цвета обычно появляются на пальцах, тыльной стороне кистей, стопах, лодыжках или локтях.
Они образуют кольца, которые медленно растут, пока не достигают 2,5–5 см в диаметре. По мере того, как кольца становятся больше, они становятся более плоскими и более фиолетовыми, прежде чем исчезнуть.
ФОТОБИБЛИОТЕКА ISM/SCIENCE https://www.sciencephoto.com/media/101458/view
При локализованной кольцевидной гранулеме верхняя часть кожи кажется гладкой и, в отличие от других кожных заболеваний, таких как отрубевидный лишай, стригущий лишай или экзема, она не грубая, сухая или чешуйчатая.
Пораженная кожа также кажется плотной из-за воспаления среднего слоя кожи (дермы). Внешний слой кожи (эпидермис) не изменен.
Широко распространенная кольцевидная гранулема
В более редких случаях может развиться широко распространенная сыпь, известная как генерализованная или диссеминированная кольцевидная гранулема. Обычно поражает взрослых.
Обычно поражает взрослых.
Крупные пятна розового, лилового или телесного цвета появляются на большей части тела, включая туловище, руки и ноги.
Кредит:DR P. MARAZZI/SCIENCE PHOTO LIBRARY https://www.sciencephoto.com/media/257181/view
Сыпь иногда состоит из небольших приподнятых пятен, образующих симметричные кольца диаметром 10 см и более. Они часто обнаруживаются в складках кожи в подмышечных впадинах и в паху.
Под кожу
Кольцевидная гранулема под кожей обычно поражает детей. Под кожей развиваются один или несколько твердых резиноподобных образований.
Размеры могут варьироваться от 5 мм до 4 см.
Они могут появиться на голенях, лодыжках, ступнях, ягодицах, руках, волосистой части головы и веках.
Когда обратиться к терапевту
Обратитесь к терапевту, если у вас появилась необъяснимая сыпь, которая не исчезает в течение нескольких недель.
Обычно они могут диагностировать кольцевидную гранулему по внешнему виду сыпи.
Для диагностики более редких типов кольцевидной гранулемы может потребоваться биопсия кожи. Берется небольшой образец пораженной кожи, чтобы его можно было изучить под микроскопом в лаборатории.
Также может быть рекомендован анализ крови на глюкозу. Это связано с тем, что в редких случаях кольцевидная гранулема может быть связана с диабетом.
Лечение кольцевидной гранулемы
К сожалению, действительно эффективного лечения кольцевидной гранулемы не существует. Но в большинстве случаев лечение не требуется, поскольку сыпь исчезнет сама по себе в течение от нескольких месяцев до 2 лет.
В более тяжелых случаях вы можете спросить врача о следующих методах лечения:
- стероидные кремы или мази могут помочь, но их следует использовать осторожно, поскольку длительное использование может истончить кожу быть болезненным и вызывать необратимые рубцы
- лечение ультрафиолетовым светом и сильнодействующие лекарства (такие как стероидные таблетки, антибиотики, противомалярийные препараты, изотретиноин, циклоспорин и дапсон) помогают в отдельных случаях широко распространенной кольцевидной гранулемы, но для большинства людей симптомы кольцевидной гранулемы не оправдывают использование этих методов лечения, поскольку все они имеют значительные побочные эффекты
Если появление сыпи вас расстраивает, вы можете попробовать использовать средства для маскировки кожи.
Узнайте больше о средствах для маскировки кожи и опыте Марии в их использовании.
Что вызывает кольцевидную гранулему?
Ткань под верхним слоем кожи (дерма) становится гиперчувствительной и воспаленной. Непонятно, что заставляет кожу реагировать таким образом.
Кольцевидная гранулема не вызывается аллергией и не передается по наследству. Иногда это связано с диабетом, хотя это случается редко.
Последняя проверка страницы: 24 февраля 2020 г.
Дата следующей проверки: 24 февраля 2023 г.
Крапивница — Канал лучшего здоровья
Резюме
Прочитать полный информационный бюллетень- Крапивница (крапивница) представляет собой кожную сыпь, характеризующуюся покрасневшими и возвышающимися округлыми волдырями (шишками).

- В большинстве случаев крапивница не связана с аллергией и ее можно лечить антигистаминным средством, не вызывающим сонливости.
О крапивнице
Крапивница (крапивница) Внешняя ссылка — это распространенная кожная сыпь, характеризующаяся одним или несколькими волдырями (шишками) покрасневшей, приподнятой и зудящей кожи. Волдыри могут различаться по размеру, от относительно маленьких до больших, как обеденная тарелка. Волдыри могут быть круглыми, овальными или кольцевидными (кольцеобразными).
Крапивница может поражать любую часть тела, но чаще всего поражает туловище, горло, руки и ноги. Волдыри обычно появляются группами, причем одна группа становится хуже, а другая — лучше.
Большинство волдырей бесследно исчезают в течение нескольких часов и заменяются новыми в другом месте на коже. Волдыри, сохраняющиеся на одном и том же месте более 24 часов, могут указывать на другое заболевание, известное как уртикарный васкулит.
При острой (непродолжительной) крапивнице волдыри могут появляться и исчезать в течение нескольких дней или недель. В редких случаях хронической крапивницы волдыри могут сохраняться более 6 недель. Волдыри приходят и уходят месяцами или даже годами.
Считается, что каждый шестой человек в какой-то момент своей жизни испытывает приступ острой крапивницы. У большинства людей это не связано с аллергией.
Тучные клетки и гистамины
Под оболочкой кожи, кишечника, легких, носа и глаз находятся тучные клетки. Они предназначены для уничтожения глистов и паразитов.
Тучные клетки содержат химические вещества, включая гистамин. Когда они попадают на кожу в небольших количествах, они вызывают зуд и раздражение. Когда большое количество попадает на кожу, жидкость вытекает из кровеносных сосудов, что приводит к отеку кожи (крапивнице).
Иногда крапивница вызывает отек без зуда.
Симптомы крапивницы
Симптомы крапивницы включают:
- возвышающиеся круглые волдыри, которые выглядят как укусы комаров – они красные по внешнему краю и белые в центре, и каждый волдырь держится от 2 до 4 часов (редко до 24 часов).
 Волдыри появляются группами или скоплениями, и когда одна партия исчезает, появляется новая партия
Волдыри появляются группами или скоплениями, и когда одна партия исчезает, появляется новая партия - локализованный зуд
- при острой крапивнице сыпь может сохраняться в течение нескольких дней или недель
- при хронической крапивнице сыпь может сохраняться от нескольких месяцев до нескольких лет, а иногда и десятилетий.
Причины крапивницы
В 80% случаев причина крапивницы неизвестна. Некоторые известные факторы, вызывающие крапивницу, включают:
- лекарства, такие как антибиотики, аспирин и кодеин
- аллергические реакции на пищевые продукты
- некоторые пищевые добавки
- инфекции, включая бактериальные, вирусные или паразитарные
- респираторные инфекции (особенно у маленьких детей )
- некоторые сопутствующие заболевания, такие как системная красная волчанка, краснуха и гепатит жалит оса.
При хронической крапивнице редко удается найти причину, хотя аспирин и кодеин могут ее усугубить.

