Пятна на коже от солнца фото: Аллергия на солнце: симптомы, причины, лечение
Фотодерматоз: часто встречающаяся аллергия на солнце
Летний солнечный дерматит, часто называемый аллергией на солнце, является наиболее распространенной формой фотодерматоза. Это заболевание обусловлено повышенной чувствительностью кожи к ультрафиолету и вызвано воздействием солнечных лучей. Такое явление не редкое на сегодняшний день – с фотодерматозом сталкивается около 20% населения во всем мире. Аллергия проявляется в виде небольших красных зудящих точек. Обычно это происходит через 12 часов. Часто неизбежны рецидивы. Аллергия на солнце может быть более сильной: больше точек, больше зуда и больше затронутых зон.
От аллергии на солнце очень часто страдают женщины в возрасте от 15 до 35 лет. Она доставляет дискомфорт и негативно сказывается на внешности, выражается в появлении маленьких красных пятен, вызывающих интенсивный зуд и жжение. На лице эти пятна обычно не появляются, однако они есть на шее, плечах, руках и ногах. Другие симптомы фотодерматоза: шелушение кожи, высыпания в виде папул или фолликулитов (гнойничков), длительная пигментация на пораженных участках.
Часто признаки возникают не сразу. В отличие от солнечного ожога, фотодерматоз может развиться лишь спустя несколько часов после возвращения домой (фототоксическая реакция), а иногда и вовсе через несколько дней (фотоаллергическая реакция).
Причинами фотодерматоза служат ультрафиолетовые лучи, в особенности UVA-лучи. Повышают их негативное влияние дезодоранты, духи, мази и крема, которые были нанесены на чувствительную кожу перед выходом на солнце. Некоторые вещества в составе парфюмерных и косметических средств могут вступать в реакцию с ультрафиолетом и вызывать аллергию. Таким свойством обладает, например, эозин, содержащийся в губной помаде, и парааминобензойная кислота, входящая в состав некоторых солнцезащитных средств. Схожее действие оказывают и другие вещества: фенол, ретиноиды, салициловая, борная и полиненасыщенные жирные кислоты, сок петрушки, масло розы, бергамота, мускуса, зверобоя и сандала.
Нередко появление признаков аллергии на солнце вызывают лекарственные препараты. В частности: барбитураты, антигистаминные средства, цитостатики, оральные контрацептивы, препараты гормонозаместительной терапии, сульфаниламиды, аминазин, некоторые сердечно-сосудистые средства, определенные антибиотики и отдельные противовоспалительные препараты. Повышенная реакция на ультрафиолет проявляется и в случае снижения защитной функции кожи по причине оказания на нее дополнительного воздействия (например, пилинг, косметологические манипуляции). Часто причиной фотодерматоза является нарушение работы гепатобиллиарного и желудочно-кишечного тракта.
В частности: барбитураты, антигистаминные средства, цитостатики, оральные контрацептивы, препараты гормонозаместительной терапии, сульфаниламиды, аминазин, некоторые сердечно-сосудистые средства, определенные антибиотики и отдельные противовоспалительные препараты. Повышенная реакция на ультрафиолет проявляется и в случае снижения защитной функции кожи по причине оказания на нее дополнительного воздействия (например, пилинг, косметологические манипуляции). Часто причиной фотодерматоза является нарушение работы гепатобиллиарного и желудочно-кишечного тракта.
И есть только один способ решить эту проблему – профилактировать ее возникновение. Идеальное решение – избегать солнца или носить защитную одежду. Если солнца не избежать:
- не загорайте в период между 11.00 – 16.00
- перед посещением пляжа не пользуйтесь духами и кремами, содержащими спирт
- загорайте постепенно (по 20-30 минут в день)
- используйте солнцезащитные средства широкого спектра с сильным защитным фактором (от воздействия UVA и UVB-лучей).
 Первые дни только на ограниченные участки кожного покрова. И только убедившись в отсутствии возникновения фотодерматоза, при нанесении этих средств на отдельные участки кожи, используйте их на все поверхности кожного покрова.
Первые дни только на ограниченные участки кожного покрова. И только убедившись в отсутствии возникновения фотодерматоза, при нанесении этих средств на отдельные участки кожи, используйте их на все поверхности кожного покрова. - наносите крем повторно каждые два часа
- если избежать негативного воздействия на кожу все-таки не удалось, а обратиться к врачу нет возможности, снять острые проявления фотодерматоза можно с помощью холодных примочек и специальных средств после загара, содержащих пантенол. Лучше и эффективнее обратиться за помощью к врачу дерматологу или аллергологу.
- в период обострения аллергии соблюдайте гипоаллергенную диету, исключите прием спиртных напитков.
Важно предпринимать все меры предосторожности для достижения наилучшего результата.
Аллергия на солнце: лечение и симптомы фотодерматита
С одной стороны, солнечные лучи согревают людей своим теплом, способствуя укреплению иммунитета, а с другой стороны — у многих в результате пребывания на солнце возникает аллергическая реакция.
Аллергия на солнечные ванны понимается, как фотодерматит или фотодерматоз, так как сам аллергический компонент в солнечных лучах не присутствует. Сами по себе солнечные лучи не относятся к аллергенам, но при этом под их воздействием в организме человека могут скапливаться вещества, вызывающие аллергию.
Фотодерматит вызван повышением сенсибилизации кожного покрова при попадании на него солнечных лучей. Воздействие ультрафиолетовых лучей вызывает фотохимическую реакцию, изменяющую структуру веществ, которые находятся в толще коже или на ней. Затем данные измененные соединения усиливают чувствительность кожи.
В соответствии с провоцирующим фактором, фотодерматиты делятся на эндогенные и экзогенные:
— эндогенные фотодерматиты вызваны нарушениями метаболизма (обмена веществ) и иммунными патологиями;
— экзогенные фотодерматиты связаны с веществами, которые попадают на кожу и изменяются под влиянием ультрафиолета.
Чаще всего рискуют заболеть фотодерматитом следующие категории людей:
- люди со светлой и тонкой кожей;
- дети;
- беременные женщины;
- люди, у которых близкие родственники страдают фотодерматитом;
- больные, страдающие атопическим или другими видами дерматита;
- люди, злоупотребляющие солярием и загаром;
- люди, которые принимают ряд лекарственных препаратов;
- Люди, недавно проводившие пилинг или татуаж;
- Люди, активно пользующиеся косметикой или парфюмерией.
Симптомы фотодерматита
Условно симптомы фотодерматита делятся на местные и общие. Местные проявления аллергии на солнце выражаются в покраснении участков кожи, которые попали под солнце; припухлости поражённых участков кожи; жжении; появлении зуда различной интенсивности; волдырях, заполненных жидкостью или гноем; шелушении пораженной кожи. К общим симптомам фотодерматита относятся повышение температуры; общее недомогание; головокружение.
Аллергия на солнце не всегда сопровождается общими симптомами. Признаки фотодерматита могут принимать различную форму, что связано со степенью чувствительности к ультрафиолетовым лучам, типом кожи, общим состоянием здоровья, длительностью и интенсивностью воздействия аллергена. Люди с особой чувствительностью при возникновении фотодерматита могут падать в обмороки; у них резко понижается артериальное давление; появляются бронхоспазмы.
Лечение фотодерматита
Наружное лечение предполагает нанесение на пораженные участки кожи мази с элементами ланолина, цинка, метилурацила. Если рассматривать народные средства, то выбор следует сделать в пользу листов капусты, тонких кружочков огурца или картофеля, охлаждающих кожу и снимающих зуд. Когда у человека наблюдаются тяжелые поражения кожи, врач назначает лечение с применением гормональных мазей.
Внутрь принимаются препараты, способные нормализовать функции печени, способные улучшить обмен веществ и регенерировать (восстановливать) кожу.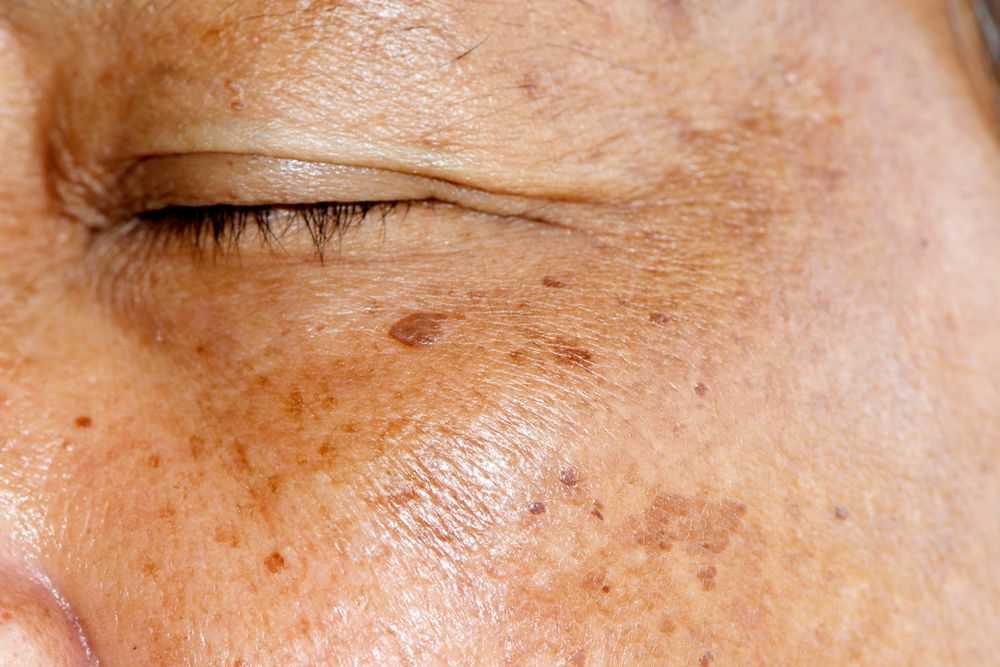
При повторном фотодерматите есть риск развития экземы. Соответственно, если фотодерматит возникает во второй раз, надо минимизировать дальнейшее нахождение под солнцем и отказаться от загара.
У многих людей, у которых возникала аллергическая реакция на солнце, часто складывается ошибочное мнение, что загорать им нельзя. Это не так. Если соблюдать определенную технику безопасности при приеме солнечных ванн, можно не бояться загара. А дети часто и вовсе безболезненно «перерастают» аллергию на солнце.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей.
Солнечные пятна на коже: причины и лечение
Солнечные пятна — это плоские коричневые пятна, которые появляются на коже из-за пребывания на солнце. Они не являются раковыми и не представляют опасности для вашего здоровья. Но некоторые люди предпочитают удалять их из косметических соображений.
Обзор
Солнечные пятна — это плоские коричневые пятна, которые появляются на участках кожи, подверженных воздействию солнца. Они также известны как печеночные пятна, хотя они не имеют ничего общего с вашей печенью. Солнечные пятна безвредны. Они не являются раковыми и не представляют никакого риска для вашего здоровья и не требуют лечения, если только вы не хотите удалить их по косметическим причинам.
Существует множество профессиональных и домашних средств, которые можно использовать для осветления или удаления пигментных пятен.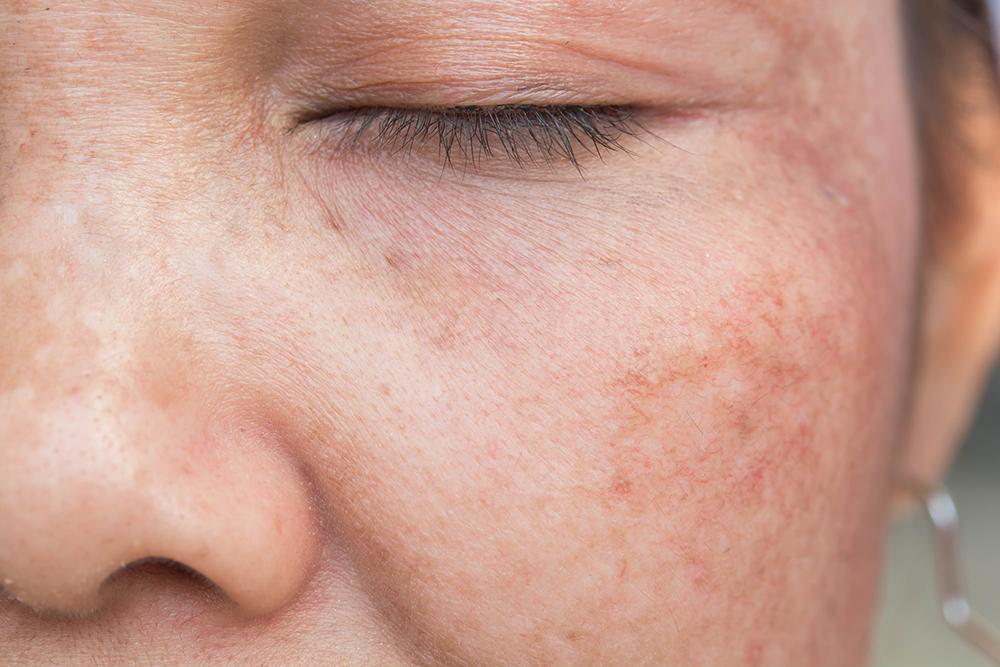 Мы рассмотрим эти варианты вместе с советами по предотвращению солнечных пятен. Мы также объясним, как отличить солнечные пятна, родимые пятна и рак кожи.
Мы рассмотрим эти варианты вместе с советами по предотвращению солнечных пятен. Мы также объясним, как отличить солнечные пятна, родимые пятна и рак кожи.
Домашнее лечение
- Алоэ. Алоэ вера содержит активные соединения, в том числе алоин и алоэзин, которые эффективно осветляют гиперпигментацию, включая солнечные пятна.
- Яблочный уксус. Согласно обзору, опубликованному в 2009 году в Международном журнале молекулярных наук, уксусная кислота в яблочном уксусе может осветлить солнечные пятна при регулярном применении.
- Черный чай. Исследование кожи морской свинки, проведенное в 2011 году, показало, что нанесение воды из черного чая на загорелые пятна два раза в день в течение четырех недель осветляет кожу.
- Зеленый чай. Согласно обзору 2013 года, опубликованному в Журнале кожной и эстетической хирургии, экстракт зеленого чая оказывает депигментирующее действие.
- Экстракт солодки.
 Экстракт солодки является распространенным ингредиентом многих коммерчески доступных кремов от солнечных пятен, поскольку было показано, что он осветляет обесцвечивание кожи, вызванное повреждением солнцем.
Экстракт солодки является распространенным ингредиентом многих коммерчески доступных кремов от солнечных пятен, поскольку было показано, что он осветляет обесцвечивание кожи, вызванное повреждением солнцем. - Молоко. Молоко, простокваша и пахта содержат молочную кислоту, которая может помочь осветлить пигментацию кожи, включая солнечные пятна. Исследования показали, что он эффективен при осветлении меланодермии.
- Витамин С. Антиоксидантные свойства витамина С обеспечивают несколько преимуществ, связанных с солнцем, включая защитный эффект от лучей UVA и UVB. Местное применение витамина С также является эффективным способом осветления различных темных пятен, вызванных солнцем.
- Витамин Е. Имеющиеся данные свидетельствуют о том, что пищевой витамин Е и масло с витамином Е для местного применения помогают защитить кожу от солнечных лучей и осветлить солнечные пятна.
- Кремы для местного применения.
 Существует несколько безрецептурных кремов, которые можно наносить в домашних условиях, чтобы избавиться от солнечных пятен. Наиболее эффективны кремы, содержащие оксикислоту, гликолевую кислоту, койевую кислоту или дезоксиарбутин.
Существует несколько безрецептурных кремов, которые можно наносить в домашних условиях, чтобы избавиться от солнечных пятен. Наиболее эффективны кремы, содержащие оксикислоту, гликолевую кислоту, койевую кислоту или дезоксиарбутин.
Профессиональное лечение
- Интенсивный импульсный свет (IPL). IPL удаляет солнечные пятна, нагревая и разрушая меланин импульсами световой энергии. Для достижения желаемого результата может потребоваться несколько сеансов. Каждое занятие занимает не более 30 минут.
- Лазерная шлифовка. При лазерной шлифовке кожи устройство, похожее на палочку, доставляет лучи света к слоям вашей кожи до тех пор, пока солнечные пятна не перестанут быть видны, позволяя новой коже расти на ее месте. Заживление может занять от 10 до 21 дня.
- Химический пилинг. Кислотный раствор, наносимый на солнечные пятна, приводит к тому, что кожа в конечном итоге отслаивается, чтобы могла вырасти новая кожа.
 Химический пилинг может вызвать жжение, которое длится несколько минут и может быть болезненным. Обезболивающие и холодные компрессы могут уменьшить дискомфорт во время выздоровления.
Химический пилинг может вызвать жжение, которое длится несколько минут и может быть болезненным. Обезболивающие и холодные компрессы могут уменьшить дискомфорт во время выздоровления. - Криотерапия. Криотерапия — это довольно быстрая процедура, проводимая в офисе и эффективная при лечении солнечных пятен и других поражений кожи. Раствор жидкого азота или закись азота используется для замораживания солнечных пятен.
- Микродермабразия. № Во время этой процедуры аппликатор с абразивным наконечником аккуратно удаляет верхний слой кожи. Затем следует отсасывание для удаления омертвевшей кожи. Микродермабразия практически не вызывает боли. После процедуры вы можете почувствовать некоторое временное покраснение и чувство стянутости.
- Микронидлинг. Эта минимально инвазивная косметическая процедура использует маленькие иглы для укола кожи. Перед процедурой можно нанести местный анестетик, чтобы уменьшить дискомфорт.
 Микронидлинг обычно используется для стимулирования выработки коллагена (делает кожу более упругой и гладкой), помогает при шрамах от угревой сыпи и уменьшает появление солнечных пятен. После этой процедуры ваша кожа будет слегка красной, и вы можете испытывать сухость и шелушение кожи в течение нескольких дней.
Микронидлинг обычно используется для стимулирования выработки коллагена (делает кожу более упругой и гладкой), помогает при шрамах от угревой сыпи и уменьшает появление солнечных пятен. После этой процедуры ваша кожа будет слегка красной, и вы можете испытывать сухость и шелушение кожи в течение нескольких дней.
Вы не можете не беспокоиться, когда замечаете темное пятно на коже. Определенные признаки помогут вам отличить солнечные пятна, родимые пятна и рак кожи:
Солнечные пятна. Это плоские участки обесцвеченной кожи, которые могут быть желтовато-коричневого или различных оттенков коричневого. Они появляются на тех частях тела, которые подвергаются наибольшему воздействию солнца, например, на лице, плечах, спине и тыльной стороне ладоней. Они часто начинают появляться в возрасте около 40 лет, хотя у некоторых людей они могут развиться раньше или позже в зависимости от продолжительности пребывания на солнце.
Мелазма. Это еще одна распространенная кожная проблема, поражающая участки, которые часто подвергаются воздействию солнца, в основном лоб, щеки, нос и верхняя губа. Он вызывает коричневые или серо-коричневые пятна на коже, обычно на лице. По данным Американской академии дерматологии, это чаще встречается у женщин. Мелазма может быть вызвана гормонами. Это также очень распространено во время беременности и часто упоминается как «маска беременности». Мелазма не является раком и вызывает больше эстетическую озабоченность, чем медицинскую.
Он вызывает коричневые или серо-коричневые пятна на коже, обычно на лице. По данным Американской академии дерматологии, это чаще встречается у женщин. Мелазма может быть вызвана гормонами. Это также очень распространено во время беременности и часто упоминается как «маска беременности». Мелазма не является раком и вызывает больше эстетическую озабоченность, чем медицинскую.
Веснушки. Веснушки — это наследственная особенность, чаще всего встречающаяся у людей со светлой кожей, особенно у рыжеволосых. Веснушки — это плоские коричневые пятна, которые становятся более заметными летом, когда вы больше находитесь на солнце. Зимой они тускнеют или исчезают. В отличие от солнечных пятен, веснушки с возрастом становятся менее заметными.
Родимые пятна. Существует два основных типа родимых пятен: пигментные и сосудистые. Родимые пятна могут быть плоскими или выпуклыми, большими или маленькими, а также могут быть различных цветов и оттенков, таких как коричневый, коричневый, фиолетовый, красный и бледно-голубой.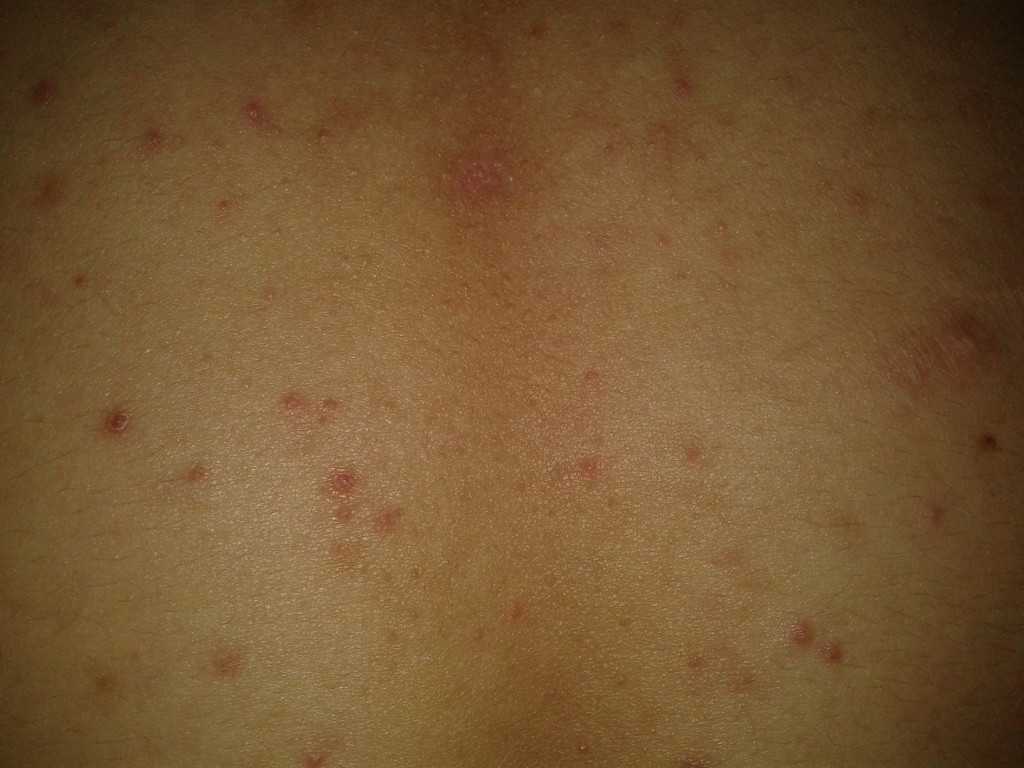 Большинство родимых пятен безвредны, но некоторые могут быть связаны с проблемами со здоровьем.
Большинство родимых пятен безвредны, но некоторые могут быть связаны с проблемами со здоровьем.
Рак кожи. По данным Фонда рака кожи, у каждого пятого американца к 70 годам разовьется рак кожи. Рак кожи возникает в результате неконтролируемого роста аномальных клеток кожи и может быть вызван УФ-лучами от солнца и солярия или генетическими мутациями. .
Существует несколько типов рака кожи. Базально-клеточная карцинома является наиболее распространенным типом, а меланома является самой смертельной. Новая, меняющаяся или растущая родинка или пятно является предупреждающим признаком возможного рака кожи, наряду с поражениями, которые зудят, кровоточат или не заживают. Рак кожи также имеет тенденцию иметь неровные границы.
Солнечные пятна безвредны, но любое пятно, которое быстро растет, меняет внешний вид или кажется необычным, должно быть осмотрено врачом.
Солнечные пятна не требуют лечения, а настоящие солнечные пятна не являются раковыми и не могут стать злокачественными. Их можно удалить из косметических соображений, но оставление их не представляет опасности для вашего здоровья.
Их можно удалить из косметических соображений, но оставление их не представляет опасности для вашего здоровья.
Хотя процедуры в целом безопасны, некоторые из них могут вызвать временный дискомфорт и покраснение. Поговорите со своим врачом о возможных рисках, связанных с каждым лечением.
Единственный способ предотвратить появление солнечных пятен — ограничить воздействие лучей UVA и UVB. Для предотвращения солнечных пятен:
- Не пользуйтесь соляриями.
- Избегайте пребывания на солнце с 10:00 до 15:00.
- Наносите солнцезащитный крем перед выходом на улицу.
- Регулярно повторно наносите солнцезащитный крем в соответствии с указаниями.
- Выбирайте косметику с SPF.
- Закройте кожу одеждой.
Солнечные пятна безвредны, и лечение от них зависит от личного выбора. Если вас беспокоит новое или изменяющееся пятно на коже, обратитесь к врачу.
Солнечные пятна на коже: причины и лечение
Солнечные пятна — это плоские коричневые пятна, которые появляются на коже под воздействием солнца. Они не являются раковыми и не представляют опасности для вашего здоровья. Но некоторые люди предпочитают удалять их из косметических соображений.
Они не являются раковыми и не представляют опасности для вашего здоровья. Но некоторые люди предпочитают удалять их из косметических соображений.
Обзор
Солнечные пятна — это плоские коричневые пятна, которые появляются на участках кожи, подверженных воздействию солнца. Они также известны как печеночные пятна, хотя они не имеют ничего общего с вашей печенью. Солнечные пятна безвредны. Они не являются раковыми и не представляют никакого риска для вашего здоровья и не требуют лечения, если только вы не хотите удалить их по косметическим причинам.
Существует множество профессиональных и домашних средств, которые можно использовать для осветления или удаления пигментных пятен. Мы рассмотрим эти варианты вместе с советами по предотвращению солнечных пятен. Мы также объясним, как отличить солнечные пятна, родимые пятна и рак кожи.
Домашнее лечение
- Алоэ. Алоэ вера содержит активные соединения, в том числе алоин и алоэзин, которые эффективно осветляют гиперпигментацию, включая солнечные пятна.
- Яблочный уксус. Согласно обзору, опубликованному в 2009 году в Международном журнале молекулярных наук, уксусная кислота в яблочном уксусе может осветлить солнечные пятна при регулярном применении.
- Черный чай. Исследование кожи морской свинки, проведенное в 2011 году, показало, что нанесение воды из черного чая на загорелые пятна два раза в день в течение четырех недель осветляет кожу.
- Зеленый чай. Согласно обзору 2013 года, опубликованному в Журнале кожной и эстетической хирургии, экстракт зеленого чая оказывает депигментирующее действие.
- Экстракт солодки. Экстракт солодки является распространенным ингредиентом многих коммерчески доступных кремов от солнечных пятен, поскольку было показано, что он осветляет обесцвечивание кожи, вызванное повреждением солнцем.
- Молоко. Молоко, простокваша и пахта содержат молочную кислоту, которая может помочь осветлить пигментацию кожи, включая солнечные пятна.
 Исследования показали, что он эффективен при осветлении меланодермии.
Исследования показали, что он эффективен при осветлении меланодермии. - Витамин С. Антиоксидантные свойства витамина С обеспечивают несколько преимуществ, связанных с солнцем, включая защитный эффект от лучей UVA и UVB. Местное применение витамина С также является эффективным способом осветления различных темных пятен, вызванных солнцем.
- Витамин Е. Имеющиеся данные свидетельствуют о том, что пищевой витамин Е и масло с витамином Е для местного применения помогают защитить кожу от солнечных лучей и осветлить солнечные пятна.
- Кремы для местного применения. Существует несколько безрецептурных кремов, которые можно наносить в домашних условиях, чтобы избавиться от солнечных пятен. Наиболее эффективны кремы, содержащие оксикислоту, гликолевую кислоту, койевую кислоту или дезоксиарбутин.
Профессиональное лечение
- Интенсивный импульсный свет (IPL). IPL удаляет солнечные пятна, нагревая и разрушая меланин импульсами световой энергии.
 Для достижения желаемого результата может потребоваться несколько сеансов. Каждое занятие занимает не более 30 минут.
Для достижения желаемого результата может потребоваться несколько сеансов. Каждое занятие занимает не более 30 минут. - Лазерная шлифовка. При лазерной шлифовке кожи устройство, похожее на палочку, доставляет лучи света к слоям вашей кожи до тех пор, пока солнечные пятна не перестанут быть видны, позволяя новой коже расти на ее месте. Заживление может занять от 10 до 21 дня.
- Химический пилинг. Кислотный раствор, наносимый на солнечные пятна, приводит к тому, что кожа в конечном итоге отслаивается, чтобы могла вырасти новая кожа. Химический пилинг может вызвать жжение, которое длится несколько минут и может быть болезненным. Обезболивающие и холодные компрессы могут уменьшить дискомфорт во время выздоровления.
- Криотерапия. Криотерапия — это довольно быстрая процедура, проводимая в офисе и эффективная при лечении солнечных пятен и других поражений кожи. Раствор жидкого азота или закись азота используется для замораживания солнечных пятен.
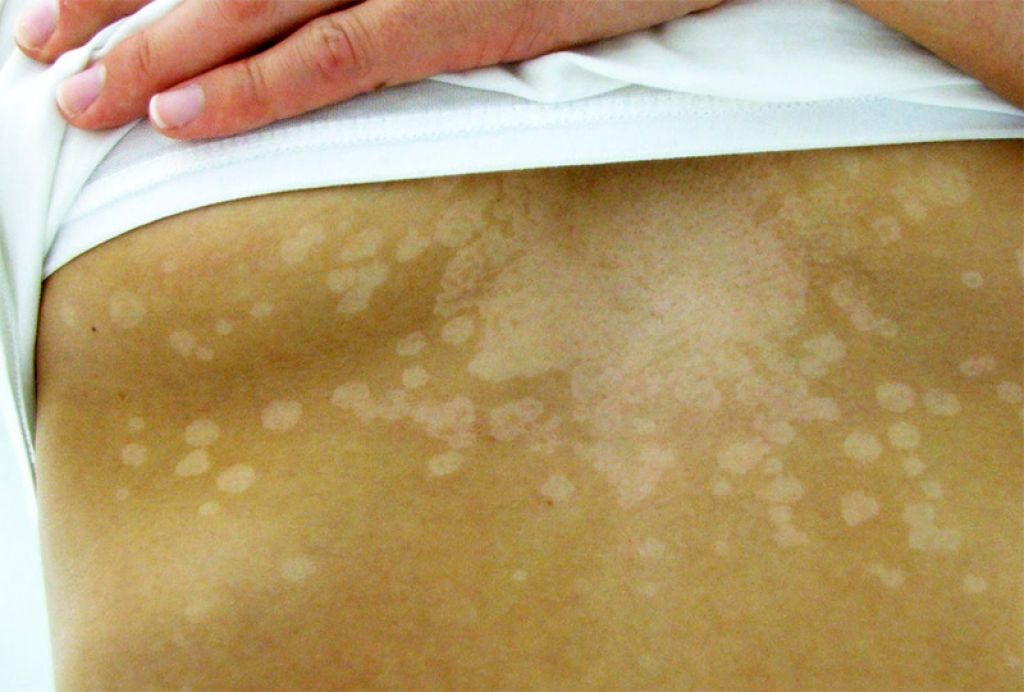
- Микродермабразия. № Во время этой процедуры аппликатор с абразивным наконечником аккуратно удаляет верхний слой кожи. Затем следует отсасывание для удаления омертвевшей кожи. Микродермабразия практически не вызывает боли. После процедуры вы можете почувствовать некоторое временное покраснение и чувство стянутости.
- Микронидлинг. Эта минимально инвазивная косметическая процедура использует маленькие иглы для укола кожи. Перед процедурой можно нанести местный анестетик, чтобы уменьшить дискомфорт. Микронидлинг обычно используется для стимулирования выработки коллагена (делает кожу более упругой и гладкой), помогает при шрамах от угревой сыпи и уменьшает появление солнечных пятен. После этой процедуры ваша кожа будет слегка красной, и вы можете испытывать сухость и шелушение кожи в течение нескольких дней.
Вы не можете не беспокоиться, когда замечаете темное пятно на коже. Определенные признаки помогут вам отличить солнечные пятна, родимые пятна и рак кожи:
Солнечные пятна.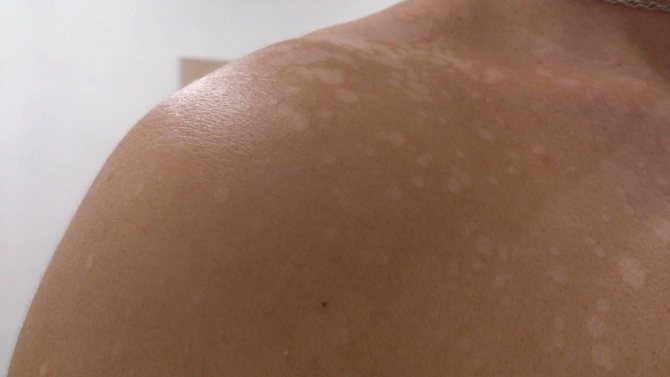 Это плоские участки обесцвеченной кожи, которые могут быть желтовато-коричневого или различных оттенков коричневого. Они появляются на тех частях тела, которые подвергаются наибольшему воздействию солнца, например, на лице, плечах, спине и тыльной стороне ладоней. Они часто начинают появляться в возрасте около 40 лет, хотя у некоторых людей они могут развиться раньше или позже в зависимости от продолжительности пребывания на солнце.
Это плоские участки обесцвеченной кожи, которые могут быть желтовато-коричневого или различных оттенков коричневого. Они появляются на тех частях тела, которые подвергаются наибольшему воздействию солнца, например, на лице, плечах, спине и тыльной стороне ладоней. Они часто начинают появляться в возрасте около 40 лет, хотя у некоторых людей они могут развиться раньше или позже в зависимости от продолжительности пребывания на солнце.
Мелазма. Это еще одна распространенная кожная проблема, поражающая участки, которые часто подвергаются воздействию солнца, в основном лоб, щеки, нос и верхняя губа. Он вызывает коричневые или серо-коричневые пятна на коже, обычно на лице. По данным Американской академии дерматологии, это чаще встречается у женщин. Мелазма может быть вызвана гормонами. Это также очень распространено во время беременности и часто упоминается как «маска беременности». Мелазма не является раком и вызывает больше эстетическую озабоченность, чем медицинскую.
Веснушки. Веснушки — это наследственная особенность, чаще всего встречающаяся у людей со светлой кожей, особенно у рыжеволосых. Веснушки — это плоские коричневые пятна, которые становятся более заметными летом, когда вы больше находитесь на солнце. Зимой они тускнеют или исчезают. В отличие от солнечных пятен, веснушки с возрастом становятся менее заметными.
Родимые пятна. Существует два основных типа родимых пятен: пигментные и сосудистые. Родимые пятна могут быть плоскими или выпуклыми, большими или маленькими, а также могут быть различных цветов и оттенков, таких как коричневый, коричневый, фиолетовый, красный и бледно-голубой. Большинство родимых пятен безвредны, но некоторые могут быть связаны с проблемами со здоровьем.
Рак кожи. По данным Фонда рака кожи, у каждого пятого американца к 70 годам разовьется рак кожи. Рак кожи возникает в результате неконтролируемого роста аномальных клеток кожи и может быть вызван УФ-лучами от солнца и солярия или генетическими мутациями. .
.
Существует несколько типов рака кожи. Базально-клеточная карцинома является наиболее распространенным типом, а меланома является самой смертельной. Новая, меняющаяся или растущая родинка или пятно является предупреждающим признаком возможного рака кожи, наряду с поражениями, которые зудят, кровоточат или не заживают. Рак кожи также имеет тенденцию иметь неровные границы.
Солнечные пятна безвредны, но любое пятно, которое быстро растет, меняет внешний вид или кажется необычным, должно быть осмотрено врачом.
Солнечные пятна не требуют лечения, а настоящие солнечные пятна не являются раковыми и не могут стать злокачественными. Их можно удалить из косметических соображений, но оставление их не представляет опасности для вашего здоровья.
Хотя процедуры в целом безопасны, некоторые из них могут вызвать временный дискомфорт и покраснение. Поговорите со своим врачом о возможных рисках, связанных с каждым лечением.
Единственный способ предотвратить появление солнечных пятен — ограничить воздействие лучей UVA и UVB.

