Розацеа кожи лица: причины и лечение, фото до и после, препараты – Розацеа — Википедия
Розацеа — Википедия
Не следует путать с Rosaceae — латинским названием семейства розовых.Розацеа (от лат. acne rosacea — розовые угри) — хроническое рецидивирующее заболевание кожи лица, характеризующееся гиперемией, расширением мелких и поверхностных сосудов кожи лица, образованием папул, пустул, отеком, телеангиэктазиями. [3]
Заболевание очень распространено. Им страдают до 10 % всех дерматологических больных. Дерматоз чаще встречается у светлокожих людей и у женщин (они заболевают в три раза чаще). Заболевание начинается в большинстве случаев на третьем-четвёртом десятилетии жизни и достигает расцвета между сорока и пятьюдесятью годами жизни[4].
В основе патогенеза розацеа лежит изменение тонуса поверхностных артериол кожи лица, которые обусловлены различными факторами[5].
Экзогенные факторы:
- Физические факторы (солнечные инсоляции, воздействие тепла, холода, частые химические пилинги)[6];
- Алиментарные факторы (употребление алкоголя, горячих напитков, пряностей).
Эндогенные факторы:
Клинически различают несколько форм розацеа[8]:
- Эритематозно-телеангиэктатическая. Эритема носит персистирующий характер (держится постоянно). На коже щек появляются множественные телеангиэктазии.
- Папуло-пустулезная. На фоне возникшей эритемы появляются группы мелких папул с тонкими чешуйками на поверхности. Располагаются они вначале на коже носа и носогубных складок, затем распространяются на кожу лба и подбородка. Часть папул со временем трансформируется в пустулы, заполненные стерильным содержимым. Нередко развивается инфильтрация кожи и отек.
- Фиматозная (или папулезно-узловатая). Эта форма характеризуется появлением узлов и бляшек. Отмечается увеличение размеров высыпаний с их последующим слиянием. Фиброз и гиперплазия сальных желез приводит к увеличению участков кожи («фима»).
- Глазная. Включает блефарит, инфекции конъюнктивы, конъюнктивит, кератит, ирит, халязион и др. Пациентов могут беспокоить фотофобия, нечеткость зрения, зуд, слезотечение, сухость глаз, ощущение инородного тела и др. Глазные симптомы могут выявляться у 50 % пациентов с кожными формами розацеа[9]. Детальное уточнение глазных симптомов и осведомленность пациентов об этой форме розацеа помогают своевременно обратиться к офтальмологу.
Розацеа наиболее часто проявляется у женщин старше 30 лет, за исключением фиматозной формы, которая чаще встречается среди мужчин. Чаще поражаются светлокожие представители европеоидной расы. У людей с более темным цветом кожи распознать розацеа может быть сложнее.
Заболевание розацеа необходимо дифференцировать со следующими болезнями:
Лечение зависит от типа розацеа и тяжести.
В целом, требуется изменение поведения для уменьшения воспаления:
Эритематозно-телеангиоэктатическая форма[править | править код]
Прежде всего, необходимы вышеописанные изменения образа жизни.
Лазерная/свето- терапия может быть эффективна для тех, у кого не происходит улучшения или у кого заболевание прогрессирует[11]. Такое лечение влияет на сосудистый компонент. Однако, возможен рецидив, вследствие чего необходимы повторные курсы лечения.
Фармакологическое лечение на сегодня имеет ограниченное значение. Бримонидин, агонист вазоконстрикторных α-2-адренергических рецепторов, наносимый местно, показал улучшение у небольшого процента пациентов[12]. К тому же, каждый препарат имеет побочный эффект.
Папулопустулезная форма[править | править код]
Проводится местное и системное лечение. Для легких случаев препаратами первой линии могут быть метронидазол местно, азелаиновая кислота или ивермектин. Местное (накожное) применение метронидазола обладает антимикробным, противовоспалительным и антиоксидантным эффектами. Азелаиновая кислота также обладает антиоксидантными и противовоспалительными свойствами. Рекомендуется использовать дважды в день, но может быть достаточно и одного раза в день. Применения ивермектина (1 % крем) один раз в день может быть достаточно. Ивермектин обладает противопаразитарными и противовоспалительными свойствами.
Часто рекомендуется сульфацетамид серы, хотя механизм его действия неизвестен.
Традиционно наиболее часто для среднетяжелого/тяжелого течения применяют тетрациклины (перорально): доксициклин или миноциклин 100 мг дважды в день, в течение 4 −12 недель. Есть также сведения об эффективности применения 20 мг доксициклина дважды в день. Реже используют макролиды.
У пациентов с рефрактерным течением болезни возможно применение изотретиноина.
Поскольку заболевание хроническое, часто требуется поддерживающая терапия. Пациентам могут назначать местную или системную терапию (например, суб-антимикробные дозы тетрациклинов или короткие курсы на время обострения)[13][14].
Лечение фимозной розацеа[править | править код]
На ранней стадии предлагается использование перорального изотретиноина. В более поздних случаях применяется лазерное или хирургическое удаление масс.
Является важной составляющей качества жизни пациентов с кожными заболеваниями. Существуют сообщества пациентов, через которые распространяется проверенная информация о заболевании, часто организовывается с участием врачей-экспертов, например, американское Национальное общество пациентов с розацеа
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Tüzün Y, Wolf R, Kutlubay Z, Karakuş O, Engin B. Rosacea and rhinophyma (англ.) // Clinics in Dermatology. — 2013. — № 1. — С. 35-46.
- ↑ Под редакцией О. Ю. Олисовой. Кожные и венерические болезни. — 1. — Практическая медицина, 2015. — С. 208—210. — 288 с. — ISBN 978-5-98811-337-9.
- ↑ Майорова А. В., Шаповалов В. С., Ахтямов С. Н. Угревая болезнь в практике врача-косметолога. — М.: ООО «Фирма КЛАВЕЛЬ», 2005. — 192 с. — c. 127—141. — ISBN 5-901100-21-1.
- ↑ Berg M., Liden S. An An epidemiological study of rosacea // Acta Derm Venereal Stockh/ — 1989. № 69(5).
- ↑ Антоньев А. А., Шеварова В. Н., Иванова Г. Н., Кузнецова Т. С. Розацеа и демодекоз по данным кафедры дерматовенерологии ЦОЛИУВ за 5 лет. Новые косметические препараты и лечение кожных заболеваний. — М., 1988. — с. 41—43.
- ↑ 1 2 Powell FC, Raghallaigh SN. Rosacea and Related Disorders. In: Bolognia JL, Jorizzo JL, Schaffer JV, eds. Dermatology, 3rd ed. China: Elsevier; 2012:561-569
- ↑ Esfahan A, Lohman M, Laumann A. A 55-Year-Old Woman With Bumps on Her Face (англ.) // medscape.com. — 2016. — 2 сентября.
- ↑ Как лечить розацеа или розовые угри
- ↑ Fowler J Jr, Jackson M, Moore A, et al. Efficacy and safety of once-daily topical brimonidine tartrate gel 0.5% for the treatment of moderate to severe facial erythema of rosacea: results of two randomized, double-blind, and vehicle-controlled pivotal studies. // J Drugs Dermatol. — 2013. — № 12(6). — С. 650.
- ↑ Sanchez J, Somolinos AL, Almodóvar PI, et al. A randomized, double-blind, placebo-controlled trial of the combined effect of doxycycline hyclate 20-mg tablets and metronidazole 0.75% topical lotion in the treatment of rosacea. // J Am Acad Dermatol.. — 2005. — № 53(5). — С. 791.
- ↑ Webster GF. An open-label, community-based, 12-week assessment of the effectiveness and safety of monotherapy with doxycycline 40 mg (30-mg immediate-release and 10-mg delayed-release beads). // Cutis. — 2010. — Т. 86, № (5 Suppl). — С. 7-15. — ISSN 0011-4162.
- ↑ www.rosacea.org
симптомы, фото, лечение. Как лечить розацеа
Розацеа является хроническим и не до конца изученным дерматологическим заболеванием, которое характерным образом поражает людей с бледной кожей, голубыми глазами и, как правило, начинается в среднем возрасте. Обладатели более темных оттенков кожи также могут страдать от розацеа, однако признаки болезни в данном случае будут не такими броскими. Расстройство всегда сопровождается покраснением, нередко с небольшими папулами (или бугорками), которые могут превращаться в прыщики. Часто его путают с акне.
Что это такое?
Розацеа – это хроническая кожная патология неинфекционной природы, которая преимущественно поражает пациентов зрелого возраста. Воспалительный процесс протекает с постепенным нарастанием симптоматики, частыми покраснениями кожи, телеангиэктазиями (стойким расширением мелких кровеносных сосудов), персистуирующей эритемой, формированием папул, пустул, а в редких случаях – узлов.
Причины возникновения
Сегодня причины розацеа так до конца и не изучены, однако существует несколько теорий, которые утверждают, что в развитии данной болезни не последнюю роль играют наследственные факторы, нарушения адекватной работы иммунной защиты, эндокринные и желудочно-кишечные заболевания.
- Психическая теория развития болезни. Достаточно длительный промежуток времени считалось, что одной из основополагающих причин развития розацеа на лице являются различные психические нарушения, однако данный факт не был подтвержден достаточно многочисленными исследованиями. Единственная связь розацеа с психическими болезнями заключается в развитии тяжелых психических состояний на фоне тяжелых форм розовых угрей. Обычно это проявляется эмоциональной неустойчивостью, подавленным настроением и депрессией.
- Наследственная теория развития. Большинство ученых категорически отрицают генетический фактор в развитии розацеа. Однако несмотря на это, проведенные в Соединенных Штатах соответствующие исследования показали, что у более чем 40% пациентов с розацеа, данная болезнь наблюдается у самых близких родственников. Помимо этого в соответствующей мед. литературе были неоднократно описаны семейные случаи поражения данным заболеванием.
- Теория роли клещей в развитии болезни. Некоторые ученые связывают появление розацеа с воздействием клещей из рода Демодекс. Данную теорию подтверждает обнаружение клещей в исследуемых материалах, взятых с проблемных участков кожи. Однако вследствие того, что далеко не у всех пациентов обнаруживаются личинки данных клещей, окончательного подтверждения данная теория до сих пор не получила. Если при розацеа обнаруживают клещей, устанавливают диагноз розацеаподобный демодекоз.
- Роль заболеваний пищеварительной системы. У этой, также как и у наследственной теории, тоже очень много противников, однако благодаря проведенным многочисленным исследованиям и наблюдениям у 35% больных розацеа били обнаружены симптомы болезней тонкого кишечника и у практически 90% больных – признаки гастрита.
- Теория влияния внешних факторов. В последние годы упорно муссируется теория о том, что употребление спиртных напитков, кофе и пряностей, вследствие негативного воздействия на слизистую желудка, приводит к рефлекторному расширению сосудов на лице. Однако проведенные исследования доказали, что расширение сосудов лица развивается не после употребления вышеперечисленных продуктов, а вследствие попадания в организм, точнее в желудок, нагретой более 60°С жидкости. Однако не смотря на это, пациентам с розацеа рекомендовано исключить из своего рациона цитрусовые, острую пищу, спиртные напитки и кофе.
- Инфекционная теория. Вследствие того, что при розацеа на кожных покровах лица наблюдается появление гнойничковой сыпи, определенную роль в развитии данной болезни отводят инфекционному фактору, а если быть точнее, то бактериям. Инфекционную теорию подтверждает и то, что в случае назначения антибиотиков наблюдается значительное уменьшение проявлений розацеа. Не смотря на это, в содержимом гнойной сыпи так и не удалось распознать какие-либо бактерии или вирусы, способные стать причиной развития данного заболевания.
Обычно данная болезнь наблюдается у женского пола, при том что у мужчин она протекает более стремительно с преимущественным развитием серьезных осложнений. Обычно розовое акне встречается у людей светлой кожи возраста от 39 до 55 лет (лиц преклонного возраста, а также детей, розацеа поражает крайне редко).
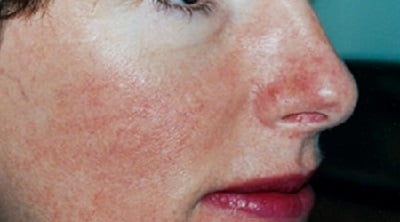
Симптомы
Симптомы розацеа (см. фото) достаточно типичны, их почти невозможно спутать с признаками других заболеваний.
Итак, основные симптомы розацеа на лице это:
- Розовая сыпь, которая появляется на фоне покраснения. Сначала это папулы (розовые бугорки), которые потом преобразуются в прыщи с гнойным содержимым (пустулы, угри). Эта стадия называется папуло-пустулезной.
- Устойчивая краснота центра лица (в Т -зоне). То есть краснота захватывает нос, щеки, подбородок и нос. Иногда покраснение может быть и более обширным, захватывающим грудь и спину больного. Эти симптомы характерны для эритематозной стадии.
- Выступление на кожи лица сосудистой стенки красного цвета (телеангиэктазии) на всей пораженной территории, возникновение красных и синюшных узелков типичны при эритематозно-папулезной стадии болезни.
- Покраснение глаз, слезотечение или ощущение их сухости. Также больной может почувствовать резь в глазах, будто бы в них попало инородное тело. Изучив симптомы розацеа, исследователи этой болезни создали несколько разных, довольно сложных классификаций стадий и форм. Вышеописанные стадии относятся к одной из самых распространенных классификаций болезни.
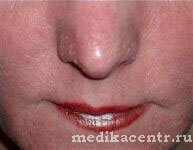
- Плотная, коркообразная кожа лица в местах покраснения. Красная и плотная кожа на носу. Из-за гипертрофии сальных желез и соединительной ткани, нос может значительно увеличиться в размере, на нем появляются бугристые узлы, разделенные бороздками. Это самая тяжёлая, узловая стадия розацеа, которую ещё называют риноформой. Чаще всего диагностируется у мужчин 50-60 лет.
Клинически различают несколько форм розацеа:
- Эритематозно-телеангиэктатическая. Эритема носит персистирующий характер (держится в течение нескольких дней). На коже щек появляются множественные телеангиэктазии.
- Фиматозная (или папулезно-узловатая). Эта форма характеризуется появлением узлов и бляшек. Отмечается увеличение размеров высыпаний с их последующим слиянием. Фиброз и гиперплазия сальных желез приводит к увеличению участков кожи («фима»).
- Папуло-пустулезная. На фоне возникшей эритемы появляются группы мелких папул с тонкими чешуйками на поверхности. Располагаются они вначале на коже носа и носогубных складок, затем распространяются на кожу лба и подбородка. Часть папул со временем трансформируется в пустулы, заполненные стерильным содержимым. Нередко развивается инфильтрация кожи и отек.
- Глазная. Включает блефарит, инфекции конъюнктивы, конъюнктивит, кератит, ирит, халязион и др. Пациентов могут беспокоить фотофобия, нечеткость зрения, зуд, слезотечение, сухость глаз, ощущение инородного тела и др. Глазные симптомы могут выявляться у 50 % пациентов с кожными формами розацеа. Детальное уточнение глазных симптомов и осведомленность пациентов об этой форме розацеа помогают своевременно обратиться к офтальмологу.
Розацеа наиболее часто проявляется у женщин старше 30 лет, за исключением фиматозной формы, которая чаще встречается среди мужчин. Чаще поражаются светлокожие представители европеоидной расы. У людей с более темным цветом кожи распознать розацеа может быть сложнее.
Как выглядит розацеа: фото
На фото ниже показано, как проявляется заболевание у взрослых.
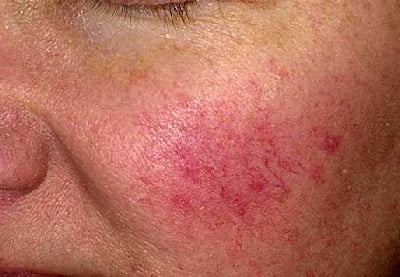
Диагностика
Это кожное заболевание диагностируют при помощи осмотра кожных покровов пациента. Чтобы в деталях рассмотреть пораженные области, могут применять видеодерматоскоп.
Если есть подозрение на заражение подкожным клещом-демодексом, делают анализ соскоба кожи. При наличии гнойных высыпаний врач назначает бакпосев содержимого угрей. Также может быть рекомендовано сдать анализ мочи и крови, сделать ультразвуковое обследование внутренних органов.
Осложнения
Возможные осложнения розацеа:
- образование абсцессов;
- развитие вторичной инфекции;
- шишковидный нос (ринофима) или утолщение кожи на других зонах лица;
- повреждение и воспаление роговицы глаза, снижение остроты зрения;
- психологические проблемы, нервные расстройства (депрессия, бессонница, раздражительность, усталость).
Как лечить розацеа?
Прежде всего, усилия врачей должны быть направлены на купирование симптомов болезни. Для того чтобы предотвратить её развитие, назначается патогенетическая терапия, а для предотвращения возникновения рецидивов – этиотропное лечение.
Следует понимать, что розацеа – это достаточно серьезное заболевание, а не простое кожное воспаление или косметический дефект, поэтому не стоит надеяться на полное излечение.
При назначении лечения учитываются причины заболевания. Оно проводится в комплексе, а сочетание медикаментозных препаратов выбирается в зависимости от стадии и формы заболевания, с учетом индивидуальных особенностей организма пациента.
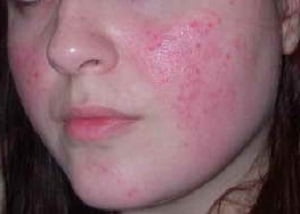
Препараты для лечения розацеа на лице
Такое лечение розацеа на лице с помощью препаратов заключается в применении мазей и кремов, содержащих антибактериальный компонент (Метрогил, Розамет, Розекс), ихтиол, нафталанскую нефть. На начальных стадиях хорошо помогают примочки с раствором борной кислоты и болтушки, которые готовят в аптеках по рецепту врача.
Наиболее популярными препаратами местного действия являются:
- Крем от розацеа на лице Ованте. Натуральный препарат, содержащий растительные экстракты и микрокапсулированную кристаллическую серу. Препарат вполне безопасен, обеспечивает выраженный косметический эффект и может использоваться продолжительное время без вреда для здоровья.
- Скинорен — гель. Содержит азелаиновую кислоту, которая обладает выраженным противовоспалительным и противоотечным эффектом, оказывает на высыпания подсушивающее действие. Препарат практически не имеет противопоказаний, его можно использовать в период беременности и грудного вскармливания. Гель наносят на чистую кожу лица 2-3 раза в день, стойкого положительного результата можно добиться только при регулярном применении препарата.
- Гормональные препараты для наружного применения. Эти средства дают быстрый положительный эффект, но использовать их следует короткими курсами. Назначать их должен врач, лечение проходит под его контролем. Многие специалисты сомневаются в целесообразности применения гормональных мазей, так как положительный результат от их использования кратковременный, и после отмены наблюдается быстрое возвращение симптомов в более тяжелой форме. Кроме этого, существует риск перехода розацеа в стероидную форму, тяжело поддающуюся лечению.
Также при лечении розацеа хорошо зарекомендовали себя препараты антибиотики тетрациклиновой группы (окситетрациклин, миноциклин, тетрациклина гидрохлорид). Высокую эффективность в борьбе с розацеа показывает Метронидазол, он справляется со многими разновидностями бактерий и уничтожает подкожного клеща. Кроме этого, Метронидазол оказывает противоотечное действие и благотворно влияет на восстановление слизистой желудка и кишечника.
Для устранения сильного зуда и раздражения назначают антигистаминные средства (Тавегил, Супрастин, Кларитин). При появлении сосудистых звездочек выписывают витаминный комплекс аскорутин, укрепляющий стенки сосудов. Для успокоения нервной системы рекомендуют пустырник или валериану, в тяжелых случаях выписывают антидепрессанты.
Смотреть фото
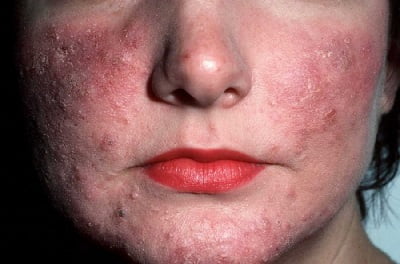
[свернуть]
Физиотерапевтическое лечение
Лечение розацеа может дополняться следующими физиотерапевтическими методиками:
- Электрокоагуляция. Участок поражения подвергается воздействию электрического тока, поступающего через тонкий электрод. Этот метод позволяет удалять папулы, пустулы и телеангиоэктазии, но может оставлять ожоги на здоровой коже.
- Криотерапия. Может применяться на любых стадиях заболевания. Участок поражения подвергается воздействию низких температур при помощи жидкого азота. Эта методика позволяет уменьшить проявления телеангиоэктазий и улучшает внешний вид кожи.
- Лазерная терапия. На участок с телеангиоэктазией направляется лазерный луч, который вызывает тепловое воздействие на кровеносный сосуд и разрушает его. Эта процедура позволяет устранять телеангиоэктазии на более длительное время и не сопровождается поражением здоровых тканей как при электрокоагуляции.
- Ротационный массаж. Участки поражения массируются круговыми поглаживающими движениями два раза в день. Этот метод позволяет улучшить отток лимфы и снижает отек тканей.
При осложнении розацеа абсцессами и фистулами больному может рекомендоваться хирургическое лечение, направленное на иссечение патологических очагов и установку дренажа для лучшего оттока гнойного отделяемого. После выполнения таких вмешательств больному назначаются перевязки с применением антибиотиков и других противовоспалительных и дезинфицирующих средств.
Лечение розацеа народными средствами
Для лечения розацеа используют следующие травы и растения:
- Череда. Для приготовления настоя используют 1 часть травы на 30 частей воды. Смоченная раствором салфетка накладывается на лицо на 30 минут.
- Ромашка. При розацеа розовой используют настой цветков (готовится в соотношении 1:15). После приготовления раствора выполняется та же процедура, как и с календулой.
- Календула. Можно использовать готовую настойку календулы, купленную в аптеке. 50 мл настойки разводят в стакане холодной воды. Полученным раствором пропитывают полотенце или сложенную в несколько слоев марлю. Немного отжав, марлю накладывают на лицо на 3 часа. Процедура проводится один раз в день.
- Клюква. В домашних условиях можно проводить лечение розацеа соком плодов клюквы. Наибольшей эффективностью обладают влажно-высыхающие повязки. Для этого сложенную в 10 слоев марлю пропитывают клюквенным соком, затем накладывают на лицо, сверху накрыв слоем ваты. Фиксируют такую повязку бинтом, и оставляют на 30-60 минут. Если вы используете клюкву впервые, сок следует разводить с водой в соотношении 1:3. Если кожа отреагировала хорошо, можно постепенно повышать концентрацию, и переходить на неразведенный клюквенный сок.
Народные методы лечения розацеа очень часто дают хороший косметический эффект. Лечение и уход за кожей при розацеа лучше начинать с примочек. Для этого могут быть использованы отвары, соки и экстракты растений. Одно из самых важных условий эффективного лечения – все растворы должны быть охлажденными!
Косметика
Какой косметикой пользоваться? Вот основные правила:
- При поражении век и глаз протирайте их отварами лекарственных трав.
- Очищайте лицо косметическим молочком, мягко удаляющим загрязнение с кожных покровов.
- При высыпаниях на голове пользуйтесь лечебным шампунем, делайте маски для уменьшения воспаления.
- Используйте масла для смягчения кожи. В оливковое масло добавьте несколько капель масла чайного дерева, зверобоя.
- Покупайте качественные средства по уходу за кожей от известных косметических компаний.
- Высыпания, красные пятна, гнойники, апельсиновую корку запрещено маскировать тональным кремом. Поры забьются ещё больше, воспаление усилится. Проявления розацеа под слоем пудры или тонального крема выглядят ещё более отталкивающе.
- Пользуйтесь лёгким дневным и ночным кремом для проблемной кожи. Подберите лечебный крем, проконсультируйтесь у дерматолога, подходит ли выбранное вами средство. Наносите тонкий слой крема.
Диета и питание
В обязательном порядке при розацеа на лице лечение включает диетическое питание:
- необходимо исключить алкоголь, горячий крепкий чай и кофе.
- в тяжёлых случаях может назначаться по показаниям лечебное голодание.
- исключаются все провоцирующие факторы — острая, солёная, копчёная, консервированная еда. На время лечения следует воздержаться от сладостей и некоторых фруктов (груш, винограда, цитрусовых).
Рекомендуется:
- зелень и овощи;
- крупы и молочнокислые продукты;
- нежирное мясо и рыба, желательно, приготовленные на пару;
- отварной картофель и яйца;
- сухари или чёрствый хлеб.

Профилактика
Для профилактики рецидивов заболевания больному необходимо соблюдать следующие правила:
- избегать чрезмерных эмоциональных и физических нагрузок;
- отказаться от посещений солярия, пляжей без укрытий от солнца и саун;
- избегать приема слишком горячей или холодной пищи;
- соблюдать диету, исключающую употребление острой, соленой, пряной пищи;
- отказаться от приема алкоголя;
- пользоваться солнцезащитными средствами;
- периодически посещать косметолога и дерматолога;
- пользоваться только качественной косметикой;
- постоянно очищать кожу рекомендованными врачом средствами;
- своевременно лечить заболевания внутренних органов;
- принимать гормональные средства только по рекомендации врача;
- не заниматься самолечением.
симптомы, фото, лечение. Как лечить розацеа
Розацеа на лице: причины, симптомы и препараты для лечения
Розацеа является хроническим и не до конца изученным дерматологическим заболеванием, которое характерным образом поражает людей с бледной кожей, голубыми глазами и, как правило, начинается в среднем возрасте. Обладатели более темных оттенков кожи также могут страдать от розацеа, однако признаки болезни в данном случае будут не такими броскими. Расстройство всегда сопровождается покраснением, нередко с небольшими папулами (или бугорками), которые могут превращаться в прыщики. Часто его путают с акне.
Однако акне не имеет никакого отношения к этому заболеванию, хотя в некоторых случаях могут наблюдаться сходные симптомы в виде покраснений и повреждений кожи. Основным отличительным признаком розацеа кожи является отсутствие черных или белых угрей. Пациенты ощущают дискомфорт от визуальных проявлений недуга. Затронутой, как правило, оказывается центральная область лица. Несмотря на то, что заболевание является хроническим, иногда возможны периоды временного затухания симптомов, в других же случаях может наблюдаться ухудшение состояния.

Что это такое?
Розацеа – это хроническая кожная патология неинфекционной природы, которая преимущественно поражает пациентов зрелого возраста. Воспалительный процесс протекает с постепенным нарастанием симптоматики, частыми покраснениями кожи, телеангиэктазиями (стойким расширением мелких кровеносных сосудов), персистуирующей эритемой, формированием папул, пустул, а в редких случаях – узлов. [adsense1]
Причины возникновения
Сегодня причины розацеа так до конца и не изучены, однако существует несколько теорий, которые утверждают, что в развитии данной болезни не последнюю роль играют наследственные факторы, нарушения адекватной работы иммунной защиты, эндокринные и желудочно-кишечные заболевания.
- Психическая теория развития болезни. Достаточно длительный промежуток времени считалось, что одной из основополагающих причин развития розацеа на лице являются различные психические нарушения, однако данный факт не был подтвержден достаточно многочисленными исследованиями. Единственная связь розацеа с психическими болезнями заключается в развитии тяжелых психических состояний на фоне тяжелых форм розовых угрей. Обычно это проявляется эмоциональной неустойчивостью, подавленным настроением и депрессией.
- Наследственная теория развития. Большинство ученых категорически отрицают генетический фактор в развитии розацеа. Однако несмотря на это, проведенные в Соединенных Штатах соответствующие исследования показали, что у более чем 40% пациентов с розацеа, данная болезнь наблюдается у самых близких родственников. Помимо этого в соответствующей мед. литературе были неоднократно описаны семейные случаи поражения данным заболеванием.
- Теория роли клещей в развитии болезни. Некоторые ученые связывают появление розацеа с воздействием клещей из рода Демодекс. Данную теорию подтверждает обнаружение клещей в исследуемых материалах, взятых с проблемных участков кожи. Однако вследствие того, что далеко не у всех пациентов обнаруживаются личинки данных клещей, окончательного подтверждения данная теория до сих пор не получила. Если при розацеа обнаруживают клещей, устанавливают диагноз розацеаподобный демодекоз.
- Роль заболеваний пищеварительной системы. У этой, также как и у наследственной теории, тоже очень много противников, однако благодаря проведенным многочисленным исследованиям и наблюдениям у 35% больных розацеа били обнаружены симптомы болезней тонкого кишечника и у практически 90% больных – признаки гастрита.
- Теория влияния внешних факторов. В последние годы упорно муссируется теория о том, что употребление спиртных напитков, кофе и пряностей, вследствие негативного воздействия на слизистую желудка, приводит к рефлекторному расширению сосудов на лице. Однако проведенные исследования доказали, что расширение сосудов лица развивается не после употребления вышеперечисленных продуктов, а вследствие попадания в организм, точнее в желудок, нагретой более 60°С жидкости. Однако не смотря на это, пациентам с розацеа рекомендовано исключить из своего рациона цитрусовые, острую пищу, спиртные напитки и кофе.
- Инфекционная теория. Вследствие того, что при розацеа на кожных покровах лица наблюдается появление гнойничковой сыпи, определенную роль в развитии данной болезни отводят инфекционному фактору, а если быть точнее, то бактериям. Инфекционную теорию подтверждает и то, что в случае назначения антибиотиков наблюдается значительное уменьшение проявлений розацеа. Не смотря на это, в содержимом гнойной сыпи так и не удалось распознать какие-либо бактерии или вирусы, способные стать причиной развития данного заболевания.
Обычно данная болезнь наблюдается у женского пола, при том что у мужчин она протекает более стремительно с преимущественным развитием серьезных осложнений. Обычно розовое акне встречается у людей светлой кожи возраста от 39 до 55 лет (лиц преклонного возраста, а также детей, розацеа поражает крайне редко).

Симптомы
Симптомы розацеа (см. фото) достаточно типичны, их почти невозможно спутать с признаками других заболеваний.
Итак, основные симптомы розацеа на лице это:
- Розовая сыпь, которая появляется на фоне покраснения. Сначала это папулы (розовые бугорки), которые потом преобразуются в прыщи с гнойным содержимым (пустулы, угри). Эта стадия называется папуло-пустулезной.
- Устойчивая краснота центра лица (в Т -зоне). То есть краснота захватывает нос, щеки, подбородок и нос. Иногда покраснение может быть и более обширным, захватывающим грудь и спину больного. Эти симптомы характерны для эритематозной стадии.
- Выступление на кожи лица сосудистой стенки красного цвета (телеангиэктазии) на всей пораженной территории, возникновение красных и синюшных узелков типичны при эритематозно-папулезной стадии болезни.
- Покраснение глаз, слезотечение или ощущение их сухости. Также больной может почувствовать резь в глазах, будто бы в них попало инородное тело. Изучив симптомы розацеа, исследователи этой болезни создали несколько разных, довольно сложных классификаций стадий и форм. Вышеописанные стадии относятся к одной из самых распространенных классификаций болезни.
- Плотная, коркообразная кожа лица в местах покраснения. Красная и плотная кожа на носу. Из-за гипертрофии сальных желез и соединительной ткани, нос может значительно увеличиться в размере, на нем появляются бугристые узлы, разделенные бороздками. Это самая тяжёлая, узловая стадия розацеа, которую ещё называют риноформой. Чаще всего диагностируется у мужчин 50-60 лет.
Клинически различают несколько форм розацеа:
- Эритематозно-телеангиэктатическая. Эритема носит персистирующий характер (держится в течение нескольких дней). На коже щек появляются множественные телеангиэктазии.
- Фиматозная (или папулезно-узловатая). Эта форма характеризуется появлением узлов и бляшек. Отмечается увеличение размеров высыпаний с их последующим слиянием. Фиброз и гиперплазия сальных желез приводит к увеличению участков кожи («фима»).
- Папуло-пустулезная. На фоне возникшей эритемы появляются группы мелких папул с тонкими чешуйками на поверхности. Располагаются они вначале на коже носа и носогубных складок, затем распространяются на кожу лба и подбородка. Часть папул со временем трансформируется в пустулы, заполненные стерильным содержимым. Нередко развивается инфильтрация кожи и отек.
- Глазная. Включает блефарит, инфекции конъюнктивы, конъюнктивит, кератит, ирит, халязион и др. Пациентов могут беспокоить фотофобия, нечеткость зрения, зуд, слезотечение, сухость глаз, ощущение инородного тела и др. Глазные симптомы могут выявляться у 50 % пациентов с кожными формами розацеа. Детальное уточнение глазных симптомов и осведомленность пациентов об этой форме розацеа помогают своевременно обратиться к офтальмологу.
Розацеа наиболее часто проявляется у женщин старше 30 лет, за исключением фиматозной формы, которая чаще встречается среди мужчин. Чаще поражаются светлокожие представители европеоидной расы. У людей с более темным цветом кожи распознать розацеа может быть сложнее. [adsense2]
Как выглядит розацеа: фото
На фото ниже показано, как проявляется заболевание у взрослых.

Диагностика
Это кожное заболевание диагностируют при помощи осмотра кожных покровов пациента. Чтобы в деталях рассмотреть пораженные области, могут применять видеодерматоскоп.
Если есть подозрение на заражение подкожным клещом-демодексом, делают анализ соскоба кожи. При наличии гнойных высыпаний врач назначает бакпосев содержимого угрей. Также может быть рекомендовано сдать анализ мочи и крови, сделать ультразвуковое обследование внутренних органов.
Осложнения
Возможные осложнения розацеа:
- образование абсцессов;
- развитие вторичной инфекции;
- шишковидный нос (ринофима) или утолщение кожи на других зонах лица;
- повреждение и воспаление роговицы глаза, снижение остроты зрения;
- психологические проблемы, нервные расстройства (депрессия, бессонница, раздражительность, усталость).
[adsen]
Как лечить розацеа?
Прежде всего, усилия врачей должны быть направлены на купирование симптомов болезни. Для того чтобы предотвратить её развитие, назначается патогенетическая терапия, а для предотвращения возникновения рецидивов – этиотропное лечение.
Следует понимать, что розацеа – это достаточно серьезное заболевание, а не простое кожное воспаление или косметический дефект, поэтому не стоит надеяться на полное излечение.
При назначении лечения учитываются причины заболевания. Оно проводится в комплексе, а сочетание медикаментозных препаратов выбирается в зависимости от стадии и формы заболевания, с учетом индивидуальных особенностей организма пациента.

Препараты для лечения розацеа на лице
Такое лечение розацеа на лице с помощью препаратов заключается в применении мазей и кремов, содержащих антибактериальный компонент (Метрогил, Розамет, Розекс), ихтиол, нафталанскую нефть. На начальных стадиях хорошо помогают примочки с раствором борной кислоты и болтушки, которые готовят в аптеках по рецепту врача.
Наиболее популярными препаратами местного действия являются:
- Крем от розацеа на лице Ованте. Натуральный препарат, содержащий растительные экстракты и микрокапсулированную кристаллическую серу. Препарат вполне безопасен, обеспечивает выраженный косметический эффект и может использоваться продолжительное время без вреда для здоровья.
- Скинорен — гель. Содержит азелаиновую кислоту, которая обладает выраженным противовоспалительным и противоотечным эффектом, оказывает на высыпания подсушивающее действие. Препарат практически не имеет противопоказаний, его можно использовать в период беременности и грудного вскармливания. Гель наносят на чистую кожу лица 2-3 раза в день, стойкого положительного результата можно добиться только при регулярном применении препарата.
- Гормональные препараты для наружного применения. Эти средства дают быстрый положительный эффект, но использовать их следует короткими курсами. Назначать их должен врач, лечение проходит под его контролем. Многие специалисты сомневаются в целесообразности применения гормональных мазей, так как положительный результат от их использования кратковременный, и после отмены наблюдается быстрое возвращение симптомов в более тяжелой форме. Кроме этого, существует риск перехода розацеа в стероидную форму, тяжело поддающуюся лечению.
Также при лечении розацеа хорошо зарекомендовали себя препараты антибиотики тетрациклиновой группы (окситетрациклин, миноциклин, тетрациклина гидрохлорид). Высокую эффективность в борьбе с розацеа показывает Метронидазол, он справляется со многими разновидностями бактерий и уничтожает подкожного клеща. Кроме этого, Метронидазол оказывает противоотечное действие и благотворно влияет на восстановление слизистой желудка и кишечника.
Для устранения сильного зуда и раздражения назначают антигистаминные средства (Тавегил, Супрастин, Кларитин). При появлении сосудистых звездочек выписывают витаминный комплекс аскорутин, укрепляющий стенки сосудов. Для успокоения нервной системы рекомендуют пустырник или валериану, в тяжелых случаях выписывают антидепрессанты.
[spoiler title=’Смотреть фото’ style=’default’ collapse_link=’true’] [/spoiler]
[/spoiler]
Физиотерапевтическое лечение
Лечение розацеа может дополняться следующими физиотерапевтическими методиками:
- Электрокоагуляция. Участок поражения подвергается воздействию электрического тока, поступающего через тонкий электрод. Этот метод позволяет удалять папулы, пустулы и телеангиоэктазии, но может оставлять ожоги на здоровой коже.
- Криотерапия. Может применяться на любых стадиях заболевания. Участок поражения подвергается воздействию низких температур при помощи жидкого азота. Эта методика позволяет уменьшить проявления телеангиоэктазий и улучшает внешний вид кожи.
- Лазерная терапия. На участок с телеангиоэктазией направляется лазерный луч, который вызывает тепловое воздействие на кровеносный сосуд и разрушает его. Эта процедура позволяет устранять телеангиоэктазии на более длительное время и не сопровождается поражением здоровых тканей как при электрокоагуляции.
- Ротационный массаж. Участки поражения массируются круговыми поглаживающими движениями два раза в день. Этот метод позволяет улучшить отток лимфы и снижает отек тканей.
При осложнении розацеа абсцессами и фистулами больному может рекомендоваться хирургическое лечение, направленное на иссечение патологических очагов и установку дренажа для лучшего оттока гнойного отделяемого. После выполнения таких вмешательств больному назначаются перевязки с применением антибиотиков и других противовоспалительных и дезинфицирующих средств.
Лечение розацеа народными средствами
Для лечения розацеа используют следующие травы и растения:
- Череда. Для приготовления настоя используют 1 часть травы на 30 частей воды. Смоченная раствором салфетка накладывается на лицо на 30 минут.
- Ромашка. При розацеа розовой используют настой цветков (готовится в соотношении 1:15). После приготовления раствора выполняется та же процедура, как и с календулой.
- Календула. Можно использовать готовую настойку календулы, купленную в аптеке. 50 мл настойки разводят в стакане холодной воды. Полученным раствором пропитывают полотенце или сложенную в несколько слоев марлю. Немного отжав, марлю накладывают на лицо на 3 часа. Процедура проводится один раз в день.
- Клюква. В домашних условиях можно проводить лечение розацеа соком плодов клюквы. Наибольшей эффективностью обладают влажно-высыхающие повязки. Для этого сложенную в 10 слоев марлю пропитывают клюквенным соком, затем накладывают на лицо, сверху накрыв слоем ваты. Фиксируют такую повязку бинтом, и оставляют на 30-60 минут. Если вы используете клюкву впервые, сок следует разводить с водой в соотношении 1:3. Если кожа отреагировала хорошо, можно постепенно повышать концентрацию, и переходить на неразведенный клюквенный сок.
Народные методы лечения розацеа очень часто дают хороший косметический эффект. Лечение и уход за кожей при розацеа лучше начинать с примочек. Для этого могут быть использованы отвары, соки и экстракты растений. Одно из самых важных условий эффективного лечения – все растворы должны быть охлажденными! [adsense3]
Косметика
Какой косметикой пользоваться? Вот основные правила:
- При поражении век и глаз протирайте их отварами лекарственных трав.
- Очищайте лицо косметическим молочком, мягко удаляющим загрязнение с кожных покровов.
- При высыпаниях на голове пользуйтесь лечебным шампунем, делайте маски для уменьшения воспаления.
- Используйте масла для смягчения кожи. В оливковое масло добавьте несколько капель масла чайного дерева, зверобоя.
- Покупайте качественные средства по уходу за кожей от известных косметических компаний.
- Высыпания, красные пятна, гнойники, апельсиновую корку запрещено маскировать тональным кремом. Поры забьются ещё больше, воспаление усилится. Проявления розацеа под слоем пудры или тонального крема выглядят ещё более отталкивающе.
- Пользуйтесь лёгким дневным и ночным кремом для проблемной кожи. Подберите лечебный крем, проконсультируйтесь у дерматолога, подходит ли выбранное вами средство. Наносите тонкий слой крема.
Диета и питание
В обязательном порядке при розацеа на лице лечение включает диетическое питание:
- необходимо исключить алкоголь, горячий крепкий чай и кофе.
- в тяжёлых случаях может назначаться по показаниям лечебное голодание.
- исключаются все провоцирующие факторы — острая, солёная, копчёная, консервированная еда. На время лечения следует воздержаться от сладостей и некоторых фруктов (груш, винограда, цитрусовых).
Рекомендуется:
- зелень и овощи;
- крупы и молочнокислые продукты;
- нежирное мясо и рыба, желательно, приготовленные на пару;
- отварной картофель и яйца;
- сухари или чёрствый хлеб.

Профилактика
Для профилактики рецидивов заболевания больному необходимо соблюдать следующие правила:
- избегать чрезмерных эмоциональных и физических нагрузок;
- отказаться от посещений солярия, пляжей без укрытий от солнца и саун;
- избегать приема слишком горячей или холодной пищи;
- соблюдать диету, исключающую употребление острой, соленой, пряной пищи;
- отказаться от приема алкоголя;
- пользоваться солнцезащитными средствами;
- периодически посещать косметолога и дерматолога;
- пользоваться только качественной косметикой;
- постоянно очищать кожу рекомендованными врачом средствами;
- своевременно лечить заболевания внутренних органов;
- принимать гормональные средства только по рекомендации врача;
- не заниматься самолечением.
формы, причины, лечение, народные средства
В статье говорится о 4 формах розацеа (другое название: розовые угри). Мы вам расскажем, что служит причиной появления хронических высыпаний на лице. Познакомим с симптомами болезни и методами ее лечения. После прочтения статьи вы узнаете, какие лекарства помогают снять обострение розацеа. Каким должно быть питание больного. Как предотвратить появление розовых угрей на лице с помощью народных средств.
Розацеа — болезнь кожи лица
Более распространенное название заболевания — розовые угри. Неправильное — розацея. Розацеа имеет похожие симптомы с демодекозом (патологию провоцирует подкожный клещ демодекс), поэтому их ошибочно связывают.
Розацеа вызывает сильное покраснение кожи лица. В более тяжелых случаях на ней появляются маленькие плотные прыщи и угревая сыпь, происходит утолщение верхнего слоя кожи за счет закупорки сальных желез.
Прыщи на лице — заболевание, с которым сталкиваются многие. Поэтому очень важно знать, как от них избавиться без ущерба для здоровья.
Патологические изменения кожного покрова невозможно полностью вылечить, поэтому болезнь относят к группе хронических рецидивирующих (постоянно обостряющихся). Все, чем можно помочь больному человеку, это облегчить протекание заболевания. Оставив признаки появления розацеа без внимания, можно обрести пожизненные дефекты кожи (появление шишек и бугорков).
В следующем видео врач-дерматолог расскажет, насколько серьезные последствия вызывает такое хроническое заболевание как розацеа у мужчин, женщин и детей:
Формы заболевания
Розацеа может иметь разные симптомы, в связи с чем ученые-медики поделили ее на 4 разновидности. При этом у некоторых людей могут наблюдаться признаки развития сразу нескольких видов этого заболевания. Давайте рассмотрим их подробнее.
Эритематозно-телеангиэктатическая
Данная форма заболевания является самой распространенной. Ее симптомы тяжело снять, поэтому болезнь мучает человека многие годы, периодически обостряясь (сосуды на лице переполняются кровью).
Развитию эритематозно-телеангиэктатической розацеа способствуют солнечные лучи, низкая и высокая температура, употребление горячих и спиртных напитков, а также острых блюд. Эмоциональные факторы также становятся причиной покраснения лица. Состояние представляет собой прилив избыточного количества крови к лицу, что происходит за счет расширения сосудов, и сопровождается чувством жара.
На начальной стадии развития болезни такие приливы длятся около 10 минут, затем по несколько часов, после чего бесследно исчезают. При отсутствии необходимого лечения сосуды на лице начинают переполняться все чаще, в результате чего промежутки здоровой кожи между красными пятнами уменьшаются. На лице больного формируются стойкие гиперемические участки (покраснения). Спустя время на их фоне начинают проявляться ветви расширенных темно-красных переплетенных капилляров (телеангиэктазия).
Обратите внимание! Розацеа эритематозно-телеангиэктатического типа может развиваться на любом участке лица (лоб, подбородок, щеки, крылья носа). Пораженные участки постепенно увеличиваются (под воздействием внутренних и внешних факторов) и меняют свой оттенок на розово-фиолетовый.
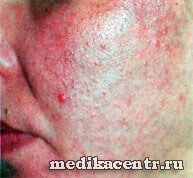
Папуло-пустулезная
На отечных, утолщенных и аномально покрасневших участках кожи лица появляется сыпь в виде мелких розово-красных папул (плотные узелки) и пустул с прозрачным содержимым. Высыпания располагаются группами. При отсутствии лечения, помогающего снять первые симптомы розацеа, на следующей стадии развития папуло-пустулезные элементы покрываются тонкими чешуйками.
Локализация папуло-пустулезной сыпи: крылья носа, зона лба, брови, веки, переносица, нижняя часть подбородка, кожа около уголков губ, щеки и височная часть лица. Обычно около рта появляются воспаленные уплотнения (инфильтраты, содержащие клетки крови и продукты распада лимфы).
Симптомы данной формы заболевания схожи с признаками проявления следующих болезней: вульгарное акне, системная красная волчанка, демодекоз и себорейный дерматит. Поэтому начинать лечение розацеа не стоит без осмотра специалиста.
Обратите внимание! Больной с описанными выше симптомами должен посетить гастроэнтеролога (некоторые заболевания желудочно-кишечного тракта провоцируют расширение сосудов на лице и обострение розацеа) и офтальмолога (чтобы исключить патологические изменения области глаз).
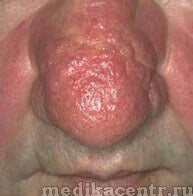
Фиматозная и гландулярная
Другое название данной формы патологии — папулезно-узловатая розацеа. Для нее характерно утолщение эпидермиса, а также образование и разрастание шишкоподобных элементов на крыльях и кончике носа, на щеках, в области лба и на подбородке.
Фиматозную форму заболевания медики чаще всего наблюдают у мужчин, чем у женщин, и связывают данный фактор с воздействием женских гормонов на организм.
При фиматозном типе болезни воспаленные участки кожи лица отекают, делаются бугристыми и приобретают розово-фиолетовый цвет.
Особенно заметно в размере увеличивается нос. На нем становятся хорошо видны поры и крупные венозные сосуды. Нередко шишкоподобные розовые угри образуются на мочках ушей.
Женщины чаще всего подвержены гландулярной форме розацеа. Заболевание представляет собой увеличение в размерах и утолщение сальных желез, что приводит к появлению избыточной пористости кожи. Патологические изменения затрагивают крылья и кончик носа.
Причина заболевания заключается в излишней выработки сальными железами кожного сала, вследствии чего происходит закупорка и увеличение в размере их выводных протоков. При этом поры кожи забиваются специфическим образом, на коже появляются твердые желтые или белые бугорки с углублением по центру. Впоследствие буггорки могут прорасти сосудами и поменять цвет на красный.
Глазная (офтальморозацеа)
Заболевание развивается у 50% лиц с другими формами розацеа. Однако серьезные поражения глаз (патология век, роговицы, склеры) наблюдаются только у 6 — 17% больных. Глазная форма розацеа также может возникать за 1 — 2 года до поражения заболеванием кожи лица или появляться одновременно с симптомами на коже.
Признаки развития глазной формы розацеа могут представлять собой как незначительную сухость слизистой оболочки глаз, так и проявляться снижением зрения. В последнем случае не исключается склерит (воспаление наружной оболочки глаза) и эписклерит (воспаление эписклеральной ткани, расположеной между склерой и коньюктивой), кератит (изменение роговицы глаза — покраснение, помутнение).
Возможные причины
Точные причины возникновения розацеа на лице не известны. Проведенные учеными-медиками исследования показали, что характерные патологические изменения на коже чаще всего возникают у людей с нарушенным функционированием сальных желез и повышенной чувствительностью сосудов.
Расширение поверхностных сосудов кожи (купероз) происходит под воздействием таких раздражителей (холод, жара, горячительные напитки, острые блюда), которые у здоровых лиц не вызывают подобной реакции.
В следующем видео врач-дерматолог назовет внешние и внутренние факторы, провоцирующие появление розацеа, а также расскажет о причинах расширения сосудов на лице:
Розовые угри очень часто наблюдаются на лицах людей, которым пришлось лечиться с помощью гормональных препаратов. Такие лекарства провоцируют расширение мелких поверхностных сосудов.
Происходит это прямым воздействием (когда гормональную мазь наносят на кожу) или опосредованно (после приема таблеток, посредством висцеральной нервной системы). Расширение сосудов приводит к застою крови и лимфатической жидкости в тканях кожи.
В списке провоцирующих розацеа пероральных препаратов находится Сульфат магния, «Пентоксифиллин», а также некоторые противозачаточные таблетки. Что касается гормональных мазей («Синафлан», «Тридерм»), то их применение в лечении розовых угрей противопоказано. Такие препараты восстанавливают кожу практически после первой процедуры нанесения, но они не лечат заболевание, а лишь снимают его симптомы. И как только человек перестает использовать гормональную мазь, угри не только возвращаются, их становится еще больше.
Женщины очень подвержены появлению прыщей на подбородке. О том, как от них избавиться, читайте в этой статье.
Ранее считалось, что розацеа вызывает микроскопический подкожный клещ демодекс. Существовало такое предположение: обитая в устьях волосяных фолликулов кожи, микроскопический паразит вызывает заболевание — демодекоз, на фоне которого развивается розацеа. Но после того как исследования показали, что демодекс также может являться обитателем кожи здоровых людей, большинство врачей перестали считать данный фактор основным в развитии розацеа.
Также, пытаясь выявить причину розацеа, некоторые врачи направляли своих пациентов на обследование к гастроэнтерологу. Объясняя это тем, что спровоцировать развитие розацеа на лице может бактерия, вызывающая гастрит — Хеликобактер пилори (Helicobacter pylori). Основанием послужил тот фактор, что эта болезнетворная бактерия чаще обнаруживается у заболевших розацеа, чем у совершенно здоровых людей.
Лечение
С целью избавления кожи лица от симптомов розацеа врачи приписывают своим пациентам следующие препараты:
- Антибиотики. Обычно это крема и мази «Эритромицин», «Метациклин», «Олеандомицин». Антибактериальные пероральные препараты («Тетрациклин», «Эритромицин») назначают пациентам с гнойными высыпаниями на коже. Лечение розацеа антибиотиками врачи считают необходимым тогда, когда протекание патологии осложняют заболевания желудочно-кишечного тракта или инфицирование организма болезнетворными бактериями. Указанные факторы усиливают воспалительный процесс.
- Витаминотерапия. При розовых угрях больной обязательно должен принимать витамины группы В («Ангиовит», «Геримакс») — уменьшают выработку кожного сала, защищают кожу от воздействия ультрафиолета, способствуют регенерации поврежденных тканей. Витамин А — при розацеа эффективен витаминный комплекс «Аевит», содержит витамин Е. Средство нормализует секрецию сальных желез. Принимать его нужно только по назначению врача, чтобы исключить гипервитаминоз. Витамин С — аскорбинка, укрепляет стенки кровеносных сосудов, очищает кожу от токсинов.
- Противовоспалительные и противомикробные местные препараты. «Скинорен-гель» предупреждает инфицирование пораженной розовыми угрями кожи, снимает воспаление и отечность.
Обратите внимание! После избавления кожи лица от симптомов розацеа (папулы, пустулы, бугорки) и нормализации работы сальных желез, у больного на лице остается сосудистая сетка. Решить проблему поврежденных сосудов и вернуть коже здоровый вид, позволяет аппаратная косметология. Популярностью пользуется лазерная методика. Лазерный луч разрушает деформированные сосуды и следы застывшей под кожей крови (мелкие пятна исчезают, крупные уменьшаются и светлеют).
Народные средства
Лечение розацеа на лице домашними средствами предусматривает применение только натуральных продуктов. Если желаете быстро вылечить кожу от розовых угрей, тогда вам лучше отказаться от ухаживающей и декоративной косметики.
Раствор прополиса + травяной отвар
В аптеке купите 5% раствор прополиса и перечисленные в списке травы.
Ингредиенты для отвара:
- Хвощ полевой.
- Листья крапивы.
- Стебли лопуха.
- Кипяток — 0,5 л.
Как приготовить: возьмите одинаковое количество каждой травы, перемешайте. Положите 2 ст.л. травяного сбора в эмалированную емкость и залейте кипятком, дайте лекарству покипеть на медленном огне в течение 5 минут, затем процедите.
Как лечиться: вечером перед сном тщательно протрите пораженную кожу раствором прополиса. Будьте готовы к неприятному ощущению стянутости кожи, объясняется такое состояние образованием на лице прополисной пленки. Утром эту пленку удалите, смочив марлевый тампон медицинским спиртом. Затем перед завтраком выпейте 100 мл травяного отвара (3 раза в день перед едой). Курс лечения длится до выздоровления. Отвар можно принимать в профилактических целях.
Результат: ежедневные протирания пораженной кожи раствором прополиса в сочетании с регулярным приемом травяного отвара позволяют укрепить иммунитет, обеспечить коже противомикробный и противовоспалительный эффект.
Компрессы с клюквенным соком
Ингредиенты:
- Свежая клюква — 1 кг.
- Картофельный крахмал.
Как приготовить: ягоды промойте проточной водой, с помощью соковыжималки приготовьте сок. Храните его на полке холодильника, а перед применением налейте немного в другую емкость и подогревайте до комнатной температуры на водяной бане.
Как лечиться: возьмите плотную хлопчатобумажную ткань, смочите ее соком клюквы, слегка отожмите и приложите на 40 минут к воспаленной коже. Затем умойте лицо теплой водой, промокните салфеткой. Влажную кожу слегка припудрите картофельным крахмалом. Процедуру делайте на ночь ежедневно до полного выздоровления.
Результат: клюквенный сок является богатым источником витамина В9, за счет чего снимает воспаление, отечность, очищает кожу от излишков кожного сала тем самым не позволяя закупориваться выводным протокам сальных желез. Картофельный крахмал успокаивает кожу, убирает ощущение стянутости после клюквенного компресса.
20 масок из алоэ
Ингредиенты:
- Листья 3-х летнего алоэ.
- Минеральная вода без газа (любая).
Как приготовить: срежьте с нижней части цветка 1 — 2 листика, промойте их теплой водой, измельчите с помощью блендера. Полученную кашицу выложите на сложенную в несколько раз марлю,отожмите из нее сок в глиняную или стеклянную емкость. Смешайте 1 часть сока с 1 частью минералки.
Как лечиться: смочите полученным раствором марлю и приложите ее к воспаленной коже на 30 минут, после чего умойтесь теплой водой без мыла. Процедуру проводите через 1 день. Вы должны сделать 20 таких масок.
Результат: маска из алоэ снимает отечность и воспаление, нормализует работу сальных желез, очищает поры кожи, способствует регенерации ее клеток.
Особенности питания
Так как появлению розацеа способствует употребление острой и жирной пищи, спиртных напитков и т.д., то больному следует подкорректировать свое меню. Здоровое питание позволит коже очиститься от токсинов, ускорит ее выздоровление и поможет держать протекание розацеа под контролем. Рекомендуемые продукты:
- Фрукты и овощи. Яблоки — кисло-сладкие сорта, смородина, клюква. Вареная и сырая винегретная свекла, белокочанная капуста, тыква, картофель, огурцы. Указанные продукты являются источником витаминов и содержат растительную клетчатку, которая очищает организм от токсинов и положительно влияет на состояние кожи.
- Морская рыба. Скумбрия, сельдь, тунец, палтус — содержат омега-3 кислоты, которые обеспечивают коже противовоспалительный эффект, укрепляют ее иммунитет, не позволяют образовываться злокачественным наростам.
- Продукты для обновления тканей кожи: куриные яйца всмятку, печень птицы, шпинат, грибы — лисички, шампиньоны, вешенки. Указанные продукты содержат рибофлавин (витамин В2), который еще называют кожным витамином. Он придает коже гладкость и эластичность, обеспечивает омолаживающий эффект.
- Мясо индейки, курицы, кролика, говядина. Указанные продукты содержат витамины группы В, которые принимают участие в обновлении клеток кожи, укреплении ее иммунитета.
Обратите внимание! Людям с симптомами розацеа на лице рекомендуется выпивать ежедневно не менее 1,5 литра жидкости, которая участвует в обменных процессах организма и не позволяет коже обезвоживаться.
Ответы на вопросы
Какие врачи могут быть привлечены к лечению розацеа помимо дерматолога?
Гастроэнтеролог — для диагностики болезней желудочно-кишечного тракта, которые вызывают обострение розацеа. Диетолог — исключает из меню пациента противопоказанные продукты. Эндокринолог — участие этого специалиста необходимо, если розацеа возникла из-за нарушения работы эндокринных желез (вызывает гормональный дисбаланс). Невропатолог — помощь этого специалиста необходима в том случае, если причиной расширения сосудов при розацеа становятся нервы, которые регулируют процесс сужения и расширения их просвета. Офтальмолог — нужен, если поражена кожа век, заболевание может распространиться внутрь глаз.
Почему больного с розацеа направили к хирургу?
Хирургическое вмешательство при розацеа необходимо тогда, когда заболевание считается запущенным (сильно разросшаяся кожа). Хирург удаляет патологические слои кожи с целью восстановления изначальных черт лица. Либо тогда, когда симптомы розацеа не могут быть вылечены медикаментозно (при аллергии на лекарства).
Очень полезен при розацеа витамин Е, в какой форме он выпускается? Какой должна быть суточная доза.
Витамин Е продается в капсулах и каплях. Суточная доза для взрослого 10 мг (для профилактики заболевания) и не более 15 мг (для достижения лечебного эффекта).
Бывают ли осложнения при розацеа и чем они вызваны?
Обычно это, уродующие лицо, косметические дефекты и нарушение зрения. Причиной осложнений является неправильное или несвоевременное лечение заболевания.
При какой форме розацеа отекает лицо?
Отечность лица появляется при любой форме данного заболевания, это частый симптом патологии, который проявляется вследствие расширения мелких сосудов.
Что запомнить
- Розацеа (розовые угри) и демодекоз имеют похожием симптомы, но являются разными заболеваниями.
- Патология может иметь разные симптомы, данный фактор зависит от формы болезни.
- Если розацеа не лечить, то кожа утолщается и разрастается, образуя бугорки.
- Для лечения розовых угрей на лице могут быть привлечены разные специалисты, помимо дерматолога это практически всегда гастроэнтеролог, который подтверждает или опровергает тот факт, что обострение розацеа вызваны болезнями желудочно-кишечного тракта.
- В период лечения розовых угрей нужно правильно питаться, а также следует отказаться от декоративной косметики.
Розацеа — Заболевание кожи лица
Заболевание кожи лица
Практически все сталкивались с покраснениями на коже и появлением на ней небольших прыщиков. Обычно люди не придают этому значение, в то время как регулярное появление такого рода образований на коже может быть признаком розацеа – заболевания кожных покровов лица хронического характера.
Оно выражается в постоянных покраснениях кожи на лбу, подбородке, носу и щеках, а также высыпаниями характерного розового цвета. В тяжелых случаях сопровождается появлением на коже гнойников, а также дефектами внешности.
В связи с этим лучше всего узнать о наличии данного заболевания на стадиях его зарождения, чтобы вовремя посетить врача и не допустить развития тяжелых форм заболевания.
Причины развития розацеа
Прежде всего, стоит отметить генетическую предрасположенность к развитию розацеа. Вероятность приобрести заболевание высока, если человек отличается чересчур высокой чувствительностью сосудов, их хрупкой структурой, а также тонкой кожей.
В таком случае кожа будет реагировать даже на несерьезные раздражители, такие как горячий воздух или перепады температуры. Если человек здоров, он спокойной переносит резкую смену температуры воздуха, однако страдающий розацеа начнет замечать покраснения кожи буквально через несколько часов.
Также не последнее значение имеет наличие у пациента заболеваний желудочно-кишечного тракта, в особенности гастрита.
Ухудшает состояние кожи при розацеа употребление алкоголя, чрезмерно горячей, а также слишком пряной и жирной еды.
Если долгое время пользоваться кортикостероидными мазями (часто их используют при борьбе с прыщиками), сосуды становятся тоньше, в результате чего уточняется и сама кожа, становится сухой, ломкой, склонной к развитию розацеа и постоянным покраснениям, появляющимся после воздействия ранее незначительных раздражителей.
Дерматологи также отмечают влияние гормонального фона на развитие или ухудшение уже существующей розацеа. Нарушения эндокринной системы могут негативно сказаться на заболевании кожи лица, также в качестве фактора риска выделяют беременность и менопаузу у женщин, постоянные стрессы: они могут и не спровоцировать появление болезни, но при ее наличии окажут усугубляющее воздействие.
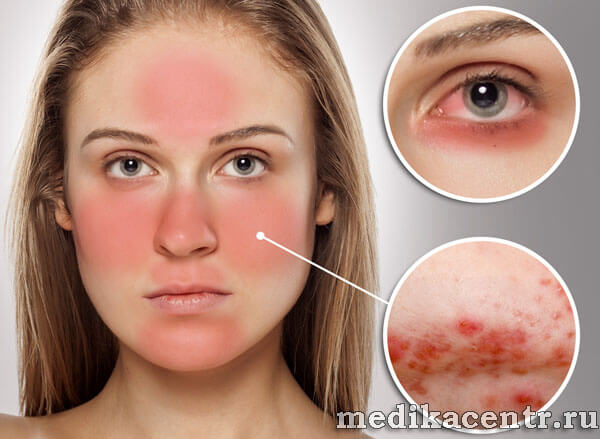
Фото: Заболевание Кожи лица
Как выглядит розацеа на лице, симптомы представлено чуть ниже на фото.
Симптомы розацеа
К основным симптомам розацеа относятся:
1. Покраснения кожи в Т-зоне, сохраняющиеся долгое время
2. Нервности кожи, иногда гнойники
3. Зуд, жжение кожи
Первые проявления розацеа обычно выражаются в резких пояснениях лба, подбородка и щек после, например, резкой смены температуры воздуха или воды (при умывании), употребления слишком горячей пищи, алкоголя.
Кожа покрывается розоватыми пятнами, которые сохраняются достаточно длительное время. Происходит это по причине тонкой кожи и сильного расширения капилляров.
Часто человек вообще не замечает этой реакции, ведь никакого дискомфорта это не причиняет. Именно поэтому заболевание розацеа, чаще всего, диагностируется на стадиях уже активного развития болезни.
В процессе развития розацеа кожа начинает реагировать покраснениями не только на провоцирующие факторы, но и без их влияния.
Начинают появляться не только красные пятна, но и неровности, шероховатости. Через какое-то время они становятся гнойниками небольшого размера.
При тяжелой форме заболевания разоцеа, на коже лица появляются гнойные узелки бурого оттенка. Часто они «склеиваются» между собой и образуют на коже бугристую поверхность.
Не пораженные участки кожи при этом выглядят абсолютно здоровыми, в связи, с чем наличие розацеа еще больше бросается в глаза. В некоторых случаях заболевание кожи лица распространяется на глаза, появляется ощущение сухости глаз, жжение, постоянное слезотечение. При игнорировании заболевания его развитие по такой схеме может привести к потере зрения.
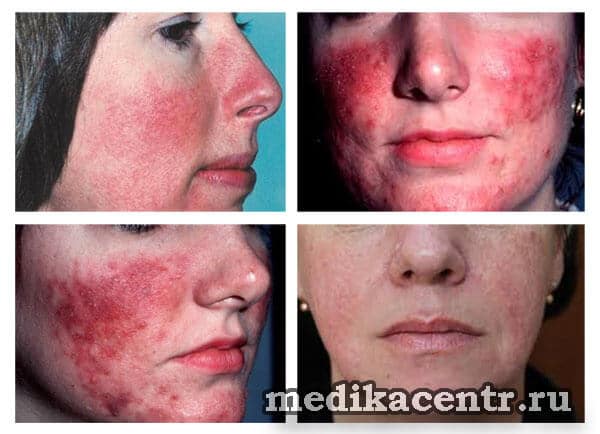
Лечение розацеа
При лечении розацеа решающее значение имеет стадия заболевания. При обращении к врачу на стадиях появления покраснений кожи розацеа достаточно хорошо поддается лечению: используется местное лечение с применением антибиотических мазей и гелей.
Однако, как уже упоминалось ранее, чаще всего за лечением обращаются уже при наличии на лице гнойников и неровностей. В зависимости от тяжести заболевания, пациентам назначается длительное применение мазей-антибиотиков, часто с последующим приёмом общего антибиотического медикаментозного лечения.
Также назначается метронидазол в виде примочек, достаточно многие пациенты отмечают от него стойкий положительный эффект. Также используется лазерное лечение розацеа, а в тяжелых случаях и хирургическое.
Независимо от выбранного метода лечения, после устранения видимых проявлений розацеа необходимо устранение первопричины заболевания – расширения сосудов.
С этой целью применяют локальную криотерапию и фотокоагуляцию. На сегодняшний день эти методы лучше всего подходят для полного избавления от розацеа. После их применения кожа постепенно становится ровного оттенка, цвет лица улучшается.
Таким образом, из легкого заболевания розацеа может превратиться в серьезную патологию, поэтому важно обратиться к врачу для лечения как можно раньше. Кроме того, в качестве профилактики или же после лечения розацеа советуют применять крем для лица с защитой от ультрафиолета, особенно в летнее время.
Факторы, способствующие возникновению розацеа

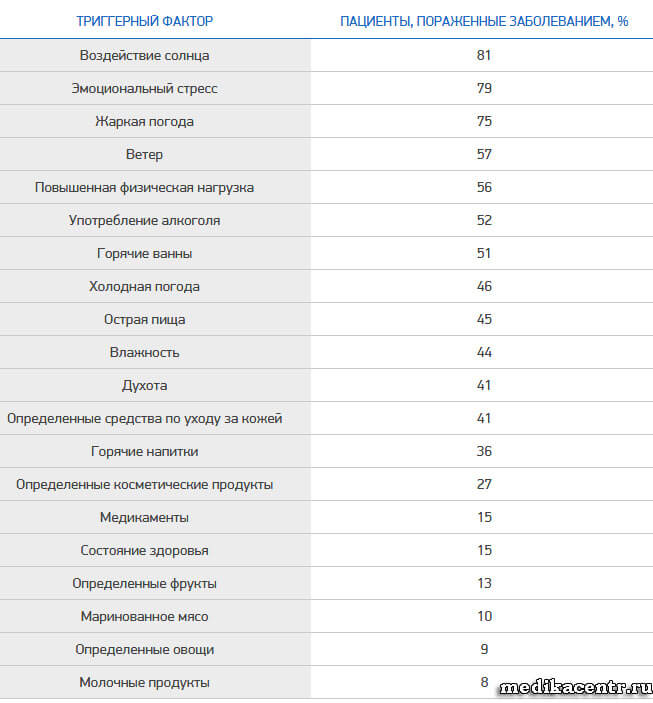
Данные взяты из исследования, проведенного Национальным обществом по борьбе с розацеа, охватившего 1067 пациентов.
Факторы риска для возникновения розацеа
Стадии розацеа
В медицинской практике различают четыре стадии розацеа:
- эритематозная
- папулезная
- пустулезная
- инфильтративно-продуктивная
Кистозную форму розацеа принято считать вариантом пустулезной стадии.
 1 стадия – эритематозная розацеа. Для неё свойственно небольшое покраснение и исключительные телеангиэктазии.
1 стадия – эритематозная розацеа. Для неё свойственно небольшое покраснение и исключительные телеангиэктазии.
 2 стадия – папулезная розацеа. Сопрягается со стойкой эритемой и большущей численностью расширенных капилляров, папулами и пустулами. Отек, краснота, высыпания, сухость.
2 стадия – папулезная розацеа. Сопрягается со стойкой эритемой и большущей численностью расширенных капилляров, папулами и пустулами. Отек, краснота, высыпания, сухость.
 3 стадия — пустулезно-узловатая. Проходит на фоне глубочайшей стойкой эритемы, богатых телеангиэктазий, а еще на коже в данный этап появляются бляшки и воспалительные узлы.
3 стадия — пустулезно-узловатая. Проходит на фоне глубочайшей стойкой эритемы, богатых телеангиэктазий, а еще на коже в данный этап появляются бляшки и воспалительные узлы.
 4 стадия — Инфильтративно-продуктивная розацеа (ринофима). Вследствие хронического течения розацеа, патологический процесс приводит к образованию воспалительных узлов, инфильтратов, опухолевидных разрастаний и обилию стойко расширенных сосудов.
4 стадия — Инфильтративно-продуктивная розацеа (ринофима). Вследствие хронического течения розацеа, патологический процесс приводит к образованию воспалительных узлов, инфильтратов, опухолевидных разрастаний и обилию стойко расширенных сосудов.
Лечение розацеа лазером
причины и лечение розовых угрей, а также симптомы
Автор Светличная Е.В. На чтение 11 мин. Просмотров 95 Опубликовано
Розацеа является достаточно распространенным заболеванием в дерматологии. Оно диагностируется у женщин и мужчин разных возрастов. Важно знать причины и лечение розацеа на лице. Патология представляет собой серьезный косметический дефект, который способен доставлять неудобство пациентам. Таким образом розацеа негативно влияет на повседневную и профессиональную жизнь больных. Поэтому необходимо начинать лечение как можно раньше и знать все профилактические меры, касающиеся данного заболевания.
Что такое розацеа
Розацеа (или розовые угри) – это заболевание кожи, которое характеризуется хроническим течением (периоды обострений и ремиссий чередуются), возникновением гиперемии наружного покрова преимущественно на лице (при этом можно различить очертания мелких кровеносных сосудов в этой области), появлением мелких гнойничков. При этом происходит нарушение отслойки верхнего слоя кожи (эпидермиса) и утолщение лежащей под ним дермы. Код розацеа по МКБ 10 – L 71.
Справка:Гипереми́я (от др.-греч. ὑπερ- — сверх- + αἷμα — кровь) — переполнение кровью сосудов кровеносной системы какого-либо органа или области тела.
Механизм развития патологии до конца не известен. Считается, что под влиянием провоцирующих факторов происходит расширение сосудов на лице и возникают другие клинические признаки заболевания.
Ранее существовала концепция, что розацеа и демодекоз – это одинаковые патологии. Сейчас от этого отошли, поскольку доказано, что этиология у данных болезней различается, как и многие клинические признаки.
Также важно знать отличия купероза от розацеа. Прежде всего, понятие купероз более широкое. По сути, оно представляет собой один из симптомов нескольких заболеваний, среди которых есть и розацеа. Остальные патологии следующие: хронический алкоголизм, болезни печени, артериальная гипертензия, воздействие чрезмерных физических нагрузок, несоблюдение правил личной гигиены (особенно отсутствие ухода за кожей лица).


При куперозе не наблюдаются гнойничковые высыпания, что также дает информацию врачу при проведении дифференциальной диагностики. У пациента обычно имеются жалобы на гиперемию кожного покрова на лице, зуд в данной области, появление просвечивающих сосудов (так называемые телеангиэктазии). При розацеа клиническая картина имеет свои отличия. В целом, опытный врач способен быстро распознать специфику имеющихся жалоб, провести диагностику и определить патологию верно.
Причины появления розовых угрей
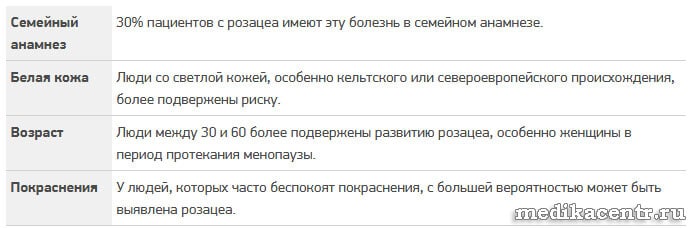
Данное заболевание немного чаще диагностируется у представительниц слабого пола. Причины появления у женщин – гормональный дисбаланс после наступления менопаузы, поэтому патология нередко поражает пациенток старше 45 лет. Стоит отметить, что у детей розацеа встречается намного реже, чем у взрослых.
В целом, в зоне риска находятся белокожие люди со светлыми или рыжими волосами, поскольку их наружный покров более тонкий и характеризуется высокой чувствительностью к различного рода патологическим механизмам.
Определенную роль в появлении розацеа играет генетическая предрасположенность. В случае наличия патологии у близких родственников, риск им заболеть в течение жизни существенно увеличивается.
Другие предрасполагающие факторы к появлению розацеа выглядят следующим образом:
- Наличие дерматитов различной этиологии, поскольку происходит расширение диаметра кровеносных сосудов на лице.
- Патологии эндокринной системы.
- Наличие сопутствующих заболеваний органов пищеварительного тракта.
- Различные нарушения функционирования системы иммунитета.
- Повышенная эмоциональная лабильность у пациентов – речь идет о людях в вегетососудистой дистонией, различными неврозами, астенией. Психосоматика играет важную роль в появлении розовых угрей на коже.
- Определенное питание также провоцирует возникновение и обострения заболевания у пациентов.
- Среди провоцирующих факторов выделяют длительное использование местных форм глюкокортикоидных препаратов.
Также важно упомянуть, что на распространенность розацеа влияют климатические факторы. В зоне риска находятся люди, проживающие на территории северных стран, где преобладает резко континентальный тип погоды.
Заразна или нет
Один из важных моментов – заразна или нет розацеа. Причины возникновения заболевания дают понять, что данная патология не является заразной. Механизм развития розацеа до конца не выяснен, но, несмотря на это, специалистам очевидно, что болезнь развивается в результате нарушения работы внутренних органов человека под воздействием каких-либо факторов. Именно по этим причинам розацеа не рассматривается в качестве заразного заболевания.
Стадии и симптоматика
Чаще всего заболевание дебютирует в возрасте от 30 до 50 лет и начинается оно с так называемой эритематозной формы. В ответ на воздействие низкой или высокой температуры (воздуха или воды), а также после употребления спиртных напитков у пациента возникает гиперемия кожного покрова на лице – на щеках, на носу, лбу и подбородке. На шее симптоматика присутствует гораздо реже. На коже появляются пятна красного цвета, через которые могут просвечивать сосуды (это называется телеангиоэктазии). Данные признаки могут не исчезать в течение достаточно долгого времени.


Важно отметить, что пациенты могут длительный период вообще не замечать каких-либо изменений, поскольку на начальных этапах они не приносят дискомфорта и не влияют на общее состояние организма. Само заболевание при этом постепенно прогрессирует, но его можно замаскировать (например, женщинам помогает любой тональный крем).
Другие симптомы розацеа и стадии следующие:
- У больных возникают жалобы на зуд, чувство жжения в зоне поражения. При этом они отмечают, что кожа становится как бы стянутой, ощущают “бегание мурашек” по ней.
- Покраснение становится более стойким, как и расширение сосудов на лице. Вследствие этого кровоток становится более активным, местная температура повышается. Эти механизмы ведут к усиленному размножению патогенов. Кожа становится неровной, на ней возникают бугорки, которые превращаются в гнойнички – это так называемая папуло-пустулезная форма (или стадия) розацеа.
- Кожный покров уплотняется, приобретает шероховатую консистенцию, гиперемия и телеангиэктазия становятся постоянными, они уже больше не связаны с воздействием провоцирующих факторов.
- Стоит отдельно упомянуть люпоидную форму розацеа, при которой высыпания локализуются вокруг глазных орбит и ротового отверстия. Особенностью является то, что бугорки и узелки имеют тенденцию к слиянию.
- У некоторых женщин розовые угри возникают в период беременности и проходят после родоразрешения. При этом при следующих беременностях патология может рецидивировать и, как правило, протекать тяжелее. Такая форма носит название молниеносной.
- Преимущественно у лиц мужского пола нередко формируется ринофима – доброкачественная опухоль в области носа, которая постепенно увеличивается и обезображивает лицо человека. Таким больным показано хирургическое вмешательство, хорошие результаты также показывает лечение лазером – фото до и после красноречиво говорят об этом.
- По мере прогрессирования розацеа в патологический процесс вовлекаются веки и окологлазничные области. Пациенты предъявляют жалобы на резь и сухость в глазах. К ним присоединяется дискомфорт при осуществлении моргания, слезотечение. В особо тяжелых случаях орбитальная форма розацеа способна привести к полной потере зрения.
Важно отметить, что в некоторых ситуациях офтальмологическая симптоматика опережает дерматологическую, но встречается подобное довольно редко.
Диагностика
Диагноз розацеа выставляется на основе осмотра дерматолога. Врачу необходимо внимательно собрать анамнез пациента, проанализировать его жалобы. Опрос и визуальный осмотр уже помогают врачу правильно определить заболевание.
Кроме этого, диагностика включает в себя следующие исследования:
- Общеклинические анализы – общий анализ крови и мочи.
- Биохимия крови.
- Определение эндокринологического и иммунологического статуса.
- При необходимости пациентам назначают фиброгастродуоденоскопию, ультразвуковое исследование органов брюшной полости.
- Микроскопическое исследование кожи из зоны патологии.

 При наличии гнойничков выполняют посев патологического материала, на основе которого определяют его чувствительность к антибиотикам.
При наличии гнойничков выполняют посев патологического материала, на основе которого определяют его чувствительность к антибиотикам.Как лечить розацеа на лице
Главный вопрос – как избавиться от розацеа, вылечить навсегда эту патологию. Поскольку заболевание характеризуется хроническим течением, то полностью от него избавиться не получится. Но возможно перевести в длительную ремиссию, которая может длиться всю жизнь пациента.
Терапия комплексная, включает в себя большое количество методик. Схема лечения подбирается индивидуально и только врачом.
Медикаменты
При розацеа используются различные препараты. При наличии гнойничков пациентам назначаются антибиотики. При легком течении процесса данные средства используются в виде форм для местного применения (мази). Если патология протекает довольно тяжело, то переходят на таблетированные формы.
Выбор антибиотика осуществляется на основе результатов бактериологического повеса и чувствительности бактерий. Обычно отдается предпочтение макролидам или тетрациклинам.
Цинковая мазь помогает быстрому заживлению гнойничков. Таким же эффектом обладает и серная мазь. Один из самых современных препаратов – это Скинорен гель, который содержит азелаиновую кислоту. Последняя является очень эффективным веществом при борьбе с гнойными высыпаниями.
Что касается других местных средств, то также используются гели с метронидазолом (например, Метрогил или Розекс), Бепантен (содержит пантенол, который эффективно устраняет воспаление и зуд, а также успокаивает кожу).
При тяжелом течении розацеа могут применяться глюкокортикоиды как в форме растворов, так и в виде средств, предназначенных для местного использования (речь идет о Преднизолоне и Дексаметазоне). Например, хорошие результаты показывают стероидные мази Акридерм, Тридерм, Дипролем, Эколон. Они эффективно устраняют воспаление, гиперемию, но используются строго по показаниям и после назначения врача.
При розацеа можно использовать также ретиноевую мазь. Читайте отзывы людей, опробовавших ее.Распространено лечение розацеа лазером, которое дает хорошие результаты. Эта методика устраняет воспаление, зуд и жжение. Лазерное лечение можно комбинировать с фотокоагуляцией и криотерапией. Это позволяет наиболее эффективно избавиться от телеангиэктазий и гиперемии кожного покрова.




Народные средства
Пациентам важно иметь в виду, что необходимо проконсультироваться с врачом, прежде чем осуществлять лечение розацеа народными средствами. Проверенный способ – маски и примочки с соком алоэ вера. Последний смешивают с равным количеством чистой воды и прикладывают примочки на пораженную кожу на 15 минут. Длительность использования – 20 дней.
В домашних условиях можно использовать настойку из цветков ромашки. Ею смачивают марлевую салфетку и прикладывают на пораженную зону приблизительно на полчаса. Продолжительность использования – на весь период лечения.
Хорошие результаты показывают настойки из череды и календулы. Схема применения первой аналогична таковой с ромашкой. Что касается календулы: марля смачивается в 50 мл настойки (которая приобретается в аптеке) и прикладывается на лицо. Длительность процедуры может составлять до 3 часов. Данные настойки применяются на протяжении всего периода лечения.
По ссылке вы узнаете о 3 надежных способах применения мази Вишневского от прыщей.Лечебная диета
Большую роль в терапии играет диета. Что можно и нельзя – вот те вопросы, которые должны волновать пациента с таким диагнозом. Для того, чтобы избежать рецидивов необходимо употреблять в пищу мясо птицы, рыбу северных вод (скумбрия, сельдь, лосось), овощи (зелень, огурцы, капуста любых сортов, перец, морковь), орехи, яблоки, кисломолочные продукты, коричневый рис, пророщенную пшеницу. Полезно пить минимум 2 литра чистой воды ежедневно.
Рекомендовано исключить из рациона жирные продукты, мучные изделия, сладости, свежевыжатые соки, жареные блюда, пряности и консервы. Необходимо ограничить количество фруктов, поскольку они содержат большое количество сахара.
Также запрещено курить, употреблять спиртные напитки, чай и кофе, поскольку они способствуют расширению сосудов и обострению розацеа.
Читайте также: Недорогие мази от прыщей на лице
Лечебная косметика
Лечебная косметика может значительно улучшить состояние кожи. Хороший крем от розацеа на лице – средство Биодерма. Данная линейка состоит из целого ряда продуктов, которые эффективно устраняют воспаление, раздражение, сухость и стянутость кожи.


Также на фармакологическом рынке имеется крем Соландра, который показывает хорошие результаты при розацеа. Его действующее вещество – ивермектин, который хорошо устраняет воспаление, борется с гнойничками, гиперемией, также уменьшает выраженность телеангиэктазии.
Правила ухода за кожей при розацеа
Уход за кожей лица при розацеа имеет крайне важное значение, особенно в качестве средства профилактики обострений. Для того, чтобы найти лучший крем, при выборе косметики следует отдавать предпочтение средствам для чувствительной кожи, не содержащим агрессивных компонентов. Речь идет о спирте, ментоле, мяте, ароматизаторах и отдушках. Лучше приобретать органические косметические продукты, поскольку они имеют гипоаллергенные составы.
Кожу необходимо регулярно очищать мягким молочком и теплой водой. После этого нужно ее высушить полотенцем (аккуратно, тереть нельзя!). Затем на кожу нужно нанести увлажняющий крем, который также будет уменьшать воспаление и раздражение. Кроме этого, врачи всегда советуют пользоваться солнцезащитными средствами в соответствующие периоды года. В холода лучше пользоваться кремами с жирной консистенцией.
Нельзя использовать средства с абразивными компонентами. Запрещено делать пилинг, поскольку он раздражает кожу и будет способствовать обострению заболевания.
Что делать не рекомендуется
При розацеа нельзя лечить заболевание самостоятельно. Этого не рекомендуют делать при любом заболевании. Также запрещено самостоятельно назначать себе какое-либо лекарство, поскольку можно только ухудшить ситуацию.
Нельзя затягивать с визитом к врачу. Если появились какие-либо подозрительные формирования на коже, необходимо сразу посетить специалиста.
Осложнения
У розацеа могут быть неприятные последствия – уже упоминавшиеся ринофима и офтальмологическая форма патологии. Помимо них, могут диагностироваться утолщение кожи в зоне век, подбородка, лба. Это грозит косметическими дефектами, а глазная форма – потерей зрения.
Профилактика рецидивов
Для профилактики розацеа рекомендовано соблюдать режим питания, избегать воздействия провоцирующих факторов, регулярно посещать косметолога. Также важно постоянно пользоваться лечебной косметикой. Только выполнение этих требований позволит перевести заболевание в длительную ремиссию.
Заключение
Как видно, розацеа – неприятная патология, которая требует комплексного лечения. Важно как можно раньше обратиться к врачу, а после лечения выполнять все профилактические мероприятия. Только это поможет избежать нежелательных последствий.
Предлагаем также посмотреть несколько тематических видео.
Доктор отвечает на вопросы о розацеа:
Мужчина рассказывает о своем опыте лечения розовых угрей:
P.S. Оставляйте, пожалуйста, свои комментарии о том, как вы лечили розацеа, за сколько времени удалось избавиться от розовых угрей и т.д.
Розацеа на лице – причины и лечение, как бороться с заболеванием!
Розовые угри или розацеа – это дерматологическая патология, которая сопровождается воспалительными поражениями кожи. Чаще всего аномалия имеет хронический характер и сопровождается постоянными обострениями. Чтобы справиться с недугом, следует подобрать комплексное лечение.
Суть патологии
Эта патология заключается в хроническом поражении сосудов эпителия. С латыни розацеа переводится как «розовые угри». Это обусловлено клинической картиной нарушения. Без правильной терапии аномалия приведет к опасным последствиям. К ним относят следующее:
- утолщение дермы носа, век, ушей, подбородка;
- кератит;
- язвенное поражение роговицы;
- изменение черт лица;
- сложные психологические нарушения.
Причины
Точные причины нарушения пока не установлены. Ранее считалось, что розацеа развивается вследствие демодекоза. Однако впоследствии было установлено, что это разные состояния. Потому медицина относит данное нарушение к полиэтиологическим. Это значит, что к его развитию приводят разные факторы.
В группу риска входят люди, которые имеют чувствительную кожу. Она сильно реагирует на воздействие внешних факторов – температурных колебаний, высокой сухости воздуха, травматических повреждений.

К развитию розацеа могут приводить следующие факторы:
- Гормональные мази и крем. Причиной проблем может стать частое и необоснованное применение таких средств. Как следствие, истончается кожа и увеличивается ломкость капилляров.
- Патологии органов пищеварения. Такие нарушения, как гастрит и дуоденит, увеличивают вероятность появления розацеа. Врачам удалось установить прямую связь между развитием патологии и заражением хеликобактерной инфекцией.
- Кожные патологии. Причиной розацеа иногда становятся аллергические и контактные дерматиты, которые провоцируют поражение кожи.
- Патологии эндокринных органов.
- Наследственная предрасположенность. Есть данные, что заболевание в 1,5 раза чаще диагностируют у людей, живущих в северных регионах.
- Вегетососудистая дистония, которая относится к кардиоваскуларному типу.
В категорию риска входят люди, которые имеют светлые или рыжие волосы. Именно у таких людей наблюдается высокая чувствительность дермы.

Провоцирующим фактором недуга у женщин может быть наступление менопаузы. Это обусловлено высокой ломкостью сосудов в этот период. Также вероятность недуга увеличивается в случае проживания в неблагоприятных климатических условиях. В этом случае кожа часто сталкивается с влиянием сухого воздуха и мороза.
Врачи утверждают, что риск появления розацеа увеличивается под воздействием таких нарушений:
- стрессовые факторы;
- частое воздействие ледяной или чересчур горячей воды на кожу;
- систематическое употребление алкоголя;
- резкие колебания температуры и влажности.
Во время беременности у женщин нередко возникает молниеносная форма заболевания. В таких случаях розацеа самостоятельно проходит после родов. Частые беременности увеличивают вероятность обострений.
Симптомы
Патология имеет целый ряд характерных особенностей:

- Гиперемия кожи устойчивого характера. Обычно аномалия локализуется в центре лица. Прежде всего страдают нос, щеки, низ подбородка, лоб. Иногда гиперемия поражает спину и грудь.
- Гнойные очаги на лице. Они формируются из специфических бугров в зонах гиперемии. Эти образования считаются вторичным признаком болезни.
- Уплотнение кожи в пораженных областях. Этот признак обычно возникает на поздних этапах развития болезни.
- Расширение сосудов. Как следствие, на лице появляется красная сетка.
- Зуд и жжение. Эти симптомы постоянно нарастают. Также на лице возникает дискомфортное ощущение стянутости.
- Выраженная гиперемия и уплотнение эпителия, которое провоцирует его деформацию. Прежде всего страдает зона носа. Этот симптом называется ринофима. Он встречается у всех людей, однако в большей степени нарушению подвергаются мужчины.
- Гиперемия дермы, сильная сухость и резь в глазах. Эти симптомы встречаются не всегда. Ими страдает около 50 % пациентов. Также люди сталкиваются с сильной слезоточивостью, которая обусловлена ощущением чужеродного объекта в глазах.
Медикаментозное лечение
Если розацеа приводит к вторичному нагноению или возникают трудности с определением причин патологии, выписывают такие лекарства:

- Метронидазол. Это средство помогает предотвратить повторное заражение папул местными бактериями и избежать гнойных осложнений. Для лечения розацеа применяют крем с содержанием этого вещества.
- Ивермектин. Это противопаразитарное лекарство нужно применять перорально. Причиной кожных высыпаний часто становятся глистные инвазии. Это обусловлено попаданием в кровь продуктов жизнедеятельности паразитов. Данные вещества оказывают нейротоксический эффект.
- Тетрациклины. К ним, в частности, относят доксициклин. Такие средства оказывают универсальное действие и помогают предотвратить вторичные инфекции. При этом они обладают недостаточно мощным действием для уничтожения всей кожной микрофлоры. Также тетрациклины помогают сдержать размножение клеща демодекс.
- Макролиды. В эту категорию входят эритромицин и кларитромицин. Они помогают побороть все грамположительные бактерии. Макролиды способны накапливаться в тканях, что помогает справиться с глистами и внутриклеточными микроорганизмами.
Параллельно выписывают общеукрепляющие средства, которые активизируют процесс регенерации дермы, нормализуют функции сосудов и укрепляют естественные защитные барьеры. В эту категорию входят витаминные комплексы, белковые элементы и микроэлементы.

Также могут применяться легкие антисептики, средства с отбеливающими и отшелушивающими свойствами. Довольно часто косметологи рекомендуют применять органические кислоты – азелаиновую, салициловую, аскорбиновую, борную. Стоит учитывать, что подобные вещества способны уменьшать свертываемость крови и усиливать симптомы купероза. Потому их нужно применять крайне осторожно.
Чтобы обеззаразить и подсушить воспаленные участки, применяют средства на основе серы. Однако такие вещества тоже имеют определенные недостатки. Они способны усиливать гиперемию и провоцировать выраженное жжение.

Методы физиотерапии
Чтобы справиться с симптомами розацеа, могут применяться такие методы физиотерапии:
- Импульсная терапия и лазерное воздействие. Такие методики считаются самыми результативными. При их использовании меняется состояние сосудов под воздействием фототермолиза. Также наблюдается уменьшение воспалений и восстановление пораженных тканей и волокон. Иногда процедуры провоцируют побочные эффекты, которые проявляются в формировании пузырей и вздутий.
- Микродермабразия. Это еще одна методика, которая заключается в микроскопической шлифовке дермы. Эта процедура напоминает механизм действия химического пилинга, но не обеспечивает столь длительного эффекта.
- Химический пилинг. Эта наиболее агрессивная методика физиотерапии. Именно она дает максимальный эффект при лечении розацеа. Процедура направлена на очищение верхних слоев кожи. Это приводит к небольшому воспалению, которое находится под контролем специалиста. Такие меры обеспечивают запуск защитных процессов в организме и стимулируют восстановительные процессы в пораженных участках.
- Криотерапия. Процедура может использоваться на всех стадиях патологии. Пораженный участок подвергают действию низких температур. Для этого используется жидкий азот. Методика помогает снизить симптомы телеангиоэктазий и нормализовать внешний вид эпителия.
- Электрокоагуляция. Пораженный участок подвергают воздействию тока, который поступает через тонкий электрод. Эта методика позволяет справляться с папулами и пустулами. Также она успешно устраняет симптомы телеангиоэктазии. Однако при воздействии на здоровую кожу есть риск появления ожогов.
- Ротационный массаж. При проведении процедуры пораженные участки массируют, выполняя круговые поглаживающие движения. Манипуляцию проводят дважды в сутки. Эта методика способствует нормализации оттока лимфы и снижению отечности тканей.
Если розацеа осложняется появлением фистул или абсцессов, может возникать необходимость в проведении хирургического вмешательства. Операция направлена на удаление аномальных очагов и установку дренажа. Благодаря этому удается облегчить отток гнойных выделений.

После проведения хирургического вмешательства пациенту делают перевязки с использованием антибактериальных препаратов и противовоспалительных средств. Также активно применяются дезинфицирующие лекарства.
Народные средства
Чтобы справиться с розацеа, можно использовать эффективные народные рецепты. Для начала следует делать примочки на основе растительных экстрактов. Все средства рекомендуется наносить на кожу только в охлажденном виде.
Чтобы получить ощутимый эффект, необходимо использовать такие рецепты:

- Настой цветков ромашки. Чтобы получить полезный продукт, нужно смешать растение с кипятком в соотношении 1:15. Для этого сухое сырье нужно залить кипятком и оставить на 1 час настаиваться. Затем средство следует процедить. В растворе необходимо смочить салфетку и прикладывать к лицу. Держать состав 3 часа. В сутки нужно выполнять 1 процедуру.
- Настойка календулы. Средство необходимо купить в аптеке. Затем 50 мл настойки следует смешать со стаканом прохладной воды. В полученной жидкости смочить салфетку и прикладывать к лицу. Длительность процедуры составляет 3 часа.
- Настой череды. Чтобы получить полезное средство, нужно смешать сырье с кипятком в соотношении 1:30. Готовый состав необходимо процедить и прикладывать смоченное в средстве полотенце к лицу. Держать средство необходимо не больше 30 минут.
- Клюквенный сок. В этой жидкости необходимо смочить марлю и приложить ее к лицу. Сверху покрыть компресс ватой и зафиксировать бинтом. Держать примочку нужно 1 час. Перед первым применением сока его нужно смешать с водой в соотношении 1:3. При отсутствии негативных реакций концентрацию раствора постепенно увеличивают. Впоследствии можно использовать неразведенный сок.
Чтобы справиться с симптомами розацеа, подойдет маска на основе овсянки. Для этого нужно взять хлопья и измельчить их с помощью блендера. Взять 2 столовых ложки готового порошка и смешать со 100 мл кипятка. Спустя 1 час кашицей следует покрыть лицо и оставить маску на 40 минут. По мере высыхания средства лицо нужно обрабатывать влажной салфеткой.

Отличных результатов поможет добиться кефирная маска. Для ее приготовления нужно взять свежий напиток и смочить в нем марлю. Приложить на 10 минут к лицу. Использовать средство рекомендуется каждый день.
Особенности питания
Чтобы контролировать течение заболевания, обязательно нужно соблюдать специальную диету. Она должна содержать минимум жиров. Помимо этого, следует ограничить количество пряностей, жареной пищи, копченостей, острых продуктов и маринадов.
Также не рекомендуется употреблять продукты, в составе которых присутствуют нейростимуляторы. К ним относят кофе, чай, шоколад, какао. Полностью необходимо отказаться от алкогольных напитков.

Чтобы справиться с отечностью и увеличением воспалительных очагов, нужно ограничить объем соли в рационе. В сутки можно употреблять не больше половины десертной ложки этого продукта. Данная мера поможет ускорить подсушивание угревых высыпаний и уменьшить отечность век.
Также полезно полностью исключить соль – максимум на 1 неделю. Более длительное соблюдение бессолевой диеты негативно сказывается на водно-солевом обмене и приносит организму заметный вред.
Профилактика обострений патологии

Чтобы предотвратить рецидивы розацеа, необходимо соблюдать важные рекомендации:
- Отказаться от употребления очень горячей или слишком холодной пищи.
- Придерживаться диеты, которая исключает острые продукты, пряности, соления.
- Использовать для лица средства с солнцезащитными фильтрами.
- Исключить употребление алкогольных напитков.
- Избегать стрессовых факторов.
- Не допускать чрезмерных физических нагрузок.
- Исключить посещение солярия, сауны, пляжей.
- Систематически выполнять очищение кожи средствами, которые порекомендовал врач.
- Вовремя заниматься лечением патологий внутренних органов.
- Использовать гормональные препараты исключительно по назначению специалиста.
- Систематически посещать дерматолога и косметолога. Категорически запрещены любые варианты самолечения.
- Использовать исключительно качественные косметические продукты.
Розацеа – серьезная патология, которая приводит к отрицательным последствиям для здоровья и существенно ухудшает внешний вид человека. Чтобы справиться с нарушением, следует применять комплексный подход. Он включает использование лекарственных препаратов, средств физиотерапии, народных рецептов.

