Акне медикаментозное лечение – Медикаментозное лечение акне, индивидуальный подбор лекарственных препаратов для лечения прыщей, угрей
1, 2, 3, 4 степени тяжести
Тактика терапии угревой болезни строится на основе ряда факторов. Это степень тяжести заболевания, причины появления высыпаний, площадь и локализация сыпи. Медикаментозное лечение акне, соответственно, имеет множество вариантов. Терапевтическая схема расписывается в зависимости от индивидуальных особенностей и общего состояния пациента.
Основные принципы
Медикаментозный подход подчиняется ряду правил и построен на следующих принципах:
- Длительное лечение и местными и системными антибиотиками;
- Прием препаратов, снижающих секрецию сальных желез и интенсивность ороговения эпителия;
- Назначение иммуномодуляторов для активизаций защитных функций организма;
- Применение витаминов;
- Сопутствующие консультации и, при необходимости, лечение у гинеколога, эндокринолога, иммунолога, гематолога и других узких специалистов.

Главные задачи, на решение которых направлена медикаментозная терапия угревой болезни:
- Устранение элементов акне;
- Предупреждение появления новых комедонов, папул, пустул и кист;
- Предотвращение развития воспалительных процессов;
- Нормализация выработки кожного жира;
- Борьба с имеющимися рубцами и недопущение возникновения новых.
Медикаментозное лечение акне по степени тяжести
Схема лечения выстраивается на основании степени тяжести угревой болезни. Легкая форма отлично поддается местному лечению, а при 3 и 4 стадиях требуется интенсивное воздействие на организм системных препаратов, влияющих на организм комплексно.
Первая
При легкой степени лечение акне медикаментами подразумевает применение только средств наружной обработки. Для этой стадии характерно отсутствие воспалительных процессов и наличие только комедонов и единичных папулезных образований. Эффективными признаны терапевтические схемы, сочетающие адапален с азелаиновой кислотой или мазями на основе антибиотиков.
Первый вариант:
- Применение Базирона АС, содержащего азелаиновую кислоту утром и вечером, продолжительность от 4 до 12 недель;
- Средства с адапаленом – Клензит С или Дифферин, использовать только вечером на протяжении 3 месяцев.
Если уже через 1 месяц высыпания прошли, то Базирон АС можно отменять, а вот адапаленовые медикаменты необходимо продолжить применять курсом в 12 недель, не меньше. При возникновении раздражения от геля Базирон АС следует его отменить и выбрать другую схему.
Второй вариант медикаментозного лечения:
- На протяжении месяца трижды в день наносить цинковую и эритромициновую мазь по схеме: точечное смазывание высыпаний цинком; спустя четверть часа таким же способом нанесение состава с эритромицином;
- После третей процедуры выждать час и воспользоваться средством с адапаленом. Курс лечения Дифферином или Кленизитом С длится строго 3 месяца.
Вторая
На второй стадии акне папулы приобретают множественный характер, появляются одиночные пустулы – гнойники. Поскольку эта степень заболевания сопровождается воспалительными процессами, то требуется сочетать наружные медикаменты с системными. Эффективной считается следующая схема:
- Перед каждоразовым нанесением лекарства тщательно очищать кожу от декоративной косметики, используя специализированные линейки для проблемной кожи, склонной к угрям;
- С утра наносить Клензит на проблемные зоны – средство, сочетающее 2 активных компонента: адапален и клиндамицин;
- Перед сном применять Клиндовит точечно, гель также содержит клиндамицин;
- Антибиотик Юнидокс на основе доксициклина принимать внутрь в дозировке, прописанной врачом.
Третья
Третья стадия заболевания относится уже к тяжелым формам. Она сопровождается множественными папулами, пустулами, а также образованием больших узлов. Лечение акне в этой стадии требует индивидуального подхода и тщательной диагностики для выявления первопричин. Если угревые высыпания – следствие соматической патологии, то одновременно назначается медикаментозное лечение основного недуга.
При лечении выписываются средства местного применения на основе азелаиновой кислоты, антибиотиков, пероксида бензоила и ретиноидов. Комплексный подход включает использование 2 или 3 мазей, которые необходимо наносить на кожу строго по рекомендации врача.
Для внутреннего применения назначаются антибиотики. Препараты первого выбора – это тетрациклиновая группа, как наиболее эффективная при лечении угревой болезни. Также может применяться эритромицин, линкомицин и клиндамицин.
Гормональное акне у женщин обязательно включает использование оральных контрацептивов для подавления активности сальных желез. Андрогенные препараты могут заменять антибиотикотерапию или назначаться в комплексе.
Препараты на основе изотретионина: Роаккутан, Акнекутан и аналоги – самые сильнодействующие медикаменты для лечения акне. К ним прибегают с осторожностью из-за обилия противопоказаний и побочных эффектов. Однако если угревая болезнь 3 степени не поддается терапии антибиотиками и гормональными таблетками, то назначаются ретиноиды. Капсулы принимаются строго по назначению врача в предписанной дозировке.
Четвертая
Продолжительность курса до полного излечения составляет от полугода до 18 месяцев. Дозировка и особенности приема рассчитываются лечащим врачом.
Препарат комбинируют с внешними средствами на основе алапалена. Наибольшим доверием пользуется у медиков Дифферин, который требуется применять раз в день в течение 2 месяцев. Также назначаются антибиотики для перорального приема. В большинстве случаев это тетрациклиновая группа, где популярностью пользуется Юнидокс, как медикамент максимально щадящего воздействия.
Когда ждать первых результатов?
Результативность определяется рядом факторов: степень выраженности болезни, длительность заболевания, предпосылки, общее состояние пациента. В зависимости от этого, а также от подобранной схемы появление первых результатов возможно как через 2 недели, так и через 1-2 месяца.

При легкой форме акне излечение наступает через 1-1,5 месяцев, однако необходима поддерживающая терапия, длящаяся до 3 месяцев. Угревые высыпания тяжелой стадии требуют длительного лечения, длящегося до 1 года.
Для повышения результативности помимо применения медикаментов важно соблюдать дополнительные меры:
- Сбалансировать диету, исключив молоко, жирные и копченые продукты питания, жареные блюда и быстрые углеводы; добавить свежие фрукты и овощи;
- Регулярно ухаживать за кожей при помощи травяных отваров и специальной лечебной косметики;
- Умываться только мягкой водой или льдом;
- При тяжелых формах отказаться от нанесения макияжа, а при легких использовать специальные средства для проблемной кожи;
- Собирать длинные волосы, они дополнительно раздражают кожу;
- Ввести в рацион специальные добавки с витаминами и минералами;
- Устранить факторы стресса;
- Носить одежду из натуральных тканей, которая не натирает кожу и не провоцирует повышенное потоотделение;
- Регулярно менять полотенца и постельное белье.
Выполняя все предписания врача в сочетании с дополнительными мерами можно победить недуг даже в самой тяжелой форме и забыть про угри и прыщи навсегда.
Медикаментозное лечение акне, индивидуальный подбор лекарственных препаратов для лечения прыщей, угрей
Медикаментозное лечение акне направлено на устранение внутренних причин, которые способствуют развитию и обострению угревой болезни (акне). Применяются системные лекарственные средства и препараты местного действия. Для максимальной эффективности рекомендуемой терапии проводиться осмотр и комплексное обследование пациента, и по результатам проведенных исследований врач назначает препараты (антибактериальные, противовоспалительные, средства на основе витамина А).
Такая терапия показана:
- при акне средней и тяжелой степени;
- если пациент старше 35 лет;
- если болезнь приводит к психологическому дискомфорту;
- если патология привела к образованию рубцов.
Цена терапии определяется индивидуально — в зависимости от тяжести течения заболевания и продолжительности рекомендованного лечения.
Для записи на первичную консультацию звоните в «СМ-Косметология» по телефону +7 (499) 705-55-65 или заполните онлайн-заявку на сайте.
- Гарантированный метод при акне средней и тяжелой степени.
- Видимый эффект уже после первого месяца терапии.
- Лечение не требует специальной подготовки, побочные эффекты минимальны или отсутствуют.
- Индивидуальный подбор медикаментов.
- Проверенные авторские методики врачей «СМ-Косметология».
Помните, что назначать прием медикаментов должен только врач-дерматолог, косметолог с учетом особенности течения заболевания и общего состояния организма. Самолечение опасно и может привести к негативным последствиям.
- нормализуется работа сальных желез, что предупреждает закупорку пор кожи и развитие в них инфекций;
- снимается воспалительный процесс и предотвращается образование новых очагов;
- кожа становится гладкой и ровной, сглаживаются рубцы постакне и пятна;
- возвращаются психологическое равновесие и уверенность в себе.
Эффект медикаментозной терапии:
Обычно курс лечения угревой сыпи средней и тяжелой форм занимает около 6 месяцев. Следует понимать, что полное излечение акне напрямую зависит от индивидуальных особенностей огранизма пациента, соблюдения назначений врача, выполнения требований по уходу за кожей и рекомендаций относительно режима питания. Только комплексный подход к терапии обеспечит полное выздоровление и предотвратит рецидивы заболевания.
Лечение пациентов с акне | Портал 1nep.ru
Эпидемиология акне
Акне — хроническое генетически обусловленное заболевание сальных желез, связанное с их повышенной активностью в ответ на стимуляцию андрогенами, фолликулярным гиперкератозом, жизнедеятельностью микроорганизмов, воспалительной реакцией тканей и проявляющееся в возникновении невоспалительных и воспалительных элементов на участках кожи, богатых сальными железами.
Акне одно из наиболее частых заболеваний кожи, поражающее до 85% людей в возрасте от 12 до 25 лет. Пик клинических проявлений заболевания приходится на 14-17 лет. Это обуславливает особое внимание к лечению этого дерматоза именно у подростков, тем более что только 10% подростков удается избежать развития угрей. Было установлено, что средней тяжести и тяжелой формами акне страдают около 20% юношей, из них у 25% заболевание регрессирует с формированием косметических дефектов, представленных рубцовыми изменениями. Однако в последнее время все чаще встречаются случаи дебюта акне в возрасте старше 25 лет, которые наблюдаются преимущественно у женщин, страдающих гормональными заболеваниями половой сферы с выраженными проявлениями гиперандрогении. Наличие акне, даже и в легкой форме, на протяжении нескольких лет нередко приводит к образованию вторичных изменений кожи (дисхромий, рубцов, кист), вызывая психологические проблемы у больных. Локализация высыпаний на лице практически у всех пациентов вызывает психоэмоциональные нарушения, преимущественно дисморфофобии и дисморфомании. Многие авторы отмечают, что возникновение вторичных изменений кожи (постакне) обусловлено не тяжестью течения угрей, а длительностью заболевания, что диктует раннее начало проведения рациональной терапии с дифференциальным подходом.
Этиология акне
Основное значение в развитии акне придают фактору наследственной предрасположенности. Вероятность развития акне у подростков в случае болезни обоих родителей составляет 50%. Установлено, что чем тяжелее степень акне, тем чаще прослеживается генетическая взаимосвязь заболевания с ближайшими родственниками. Генетическая детерминированность заболевания определяет изменения в гормональном фоне, которые проявляются гиперандрогенией различного генеза. Важную роль в развитии акне играет состояние гипоталамо-гипофизарно-адреналовой системы, претерпевающей перестройку в пубертатном периоде. Акне является одним из признаков гиперандрогении, однако тяжесть дерматоза не зависит от выраженности гормональных отклонений. Реализации генетической предрасположенности способствуют экзогенные и эндогенные триггеры.

Патогенез
Одним из патогенетических механизмов при себорее и акне считают активацию гидролиза триглицеридов кожного сала бактериальными липазами, что ведет к повышенному образованию свободных жирных кислот и развитию воспалительного процесса в стенке фолликула волоса.
Было установлено, что при акне меняется не только количественный, но и качественный состав кожного сала, и эти изменения прежде всего касаются концентрации линоленовой кислоты. В увеличенном объеме кожного сала снижается концентрация незаменимой ненасыщенной линоленовой кислоты. Ее недостаток может быть обусловлен как нехваткой в пище, так и недостаточностью ферментативных систем, обеспечивающих ее поступление и распределение в организме. Линоленовая кислота является основным регулятором дифференцировки кератиноцитов, подавляя экспрессию фермента трансглутаминазы (ТГ). Этот фермент участвует в синтезе кератина 1-й и 10-й фракций, белков- инволюкрина, лорикрина и филаггрина — основных компоненте; цементирующей межклеточной субстанции корнео цитов. Повышенная активность ТГ вызывает ретенционный гиперкератоз в infrainfundibulum сальноволосяного фолликула (СВФ). Преобладание процессов пролиферации и дискератоза над десквамацией эпителия в конечном счете приводит к закрытию протока СВФ и образованию комедона. Снижение концентрации линоленовой кислоты приводит и к увеличению рН кожного сала и изменению проницаемости эпителия фолликулов. Нарушается барьерная функция и создаются условия для роста микроорганизмов; на поверхности кожи и внутри фолликулов.
При акне также нарушаются процессы ороговения в устье волосяных фолликулов. Процесс слущивания чешуек эпителия с канала волосяного фолликула регулируется белком — профилаггрином, входящим в состав шиповатого слоя эпителия. В клетках зернистого слоя этот белок преобразуется в филаггрин и находится в кератогиалиновых гранулах. Исходом этой агрегации является превращение клетки в роговую чешуйку. При акне происходит повышенное накопление и профилаггрина, и филаггрина в эпителии и, как следствие этого, возникает фолликулярный гиперкератоз, который ведет к расширению волосяного канала. Впоследствии расширенный канал наполняется салом и клеточным детритом, что приводит к его закупорке и образованию комедона.
Обтурация комедоном протока СВФ создает благоприятные анаэробные условия для размножения факультативных анаэробов Propionibacterium acnes и Propionibacterium granulosum.
Многолетние исследования показали, что воспалительный процесс в сальных железах вызывается следующими видами микроорганизмов: Propionibacterium acnes, стафилококками, преимущественно II типа, и дрожжеподобными грибами рода Malassezia. Антигены микроорганизмов привлекают к СВФ из периферической крови мононуклеарные фагоциты и нейрофилы, которые продуцируют интерлейкины 1α, 1β и 8; фактор некроза опухоли α, стимулируют систему комплемента. Эти провоспалительные цитокины активируют фермент циклооксигеназу, в результате чего из арахидоновой кислоты образуется главный медиатор воспаления — лейкотриен В4 (ЛТВ4). ЛТВ4 активирует нейтрофилы, Т-лимфоциты, моноциты и эозинофилы с последующим высвобождением ими гидролитических ферментов и монооксида азота (N0). Разрушение стенки сальной железы с выходом ее содержимого в дерму обуславливает формирование воспалительной реакции, что проявляется папулами, пустулами, узлами и кистами.
Последние данные исследований пересматривают этиологическую роль Propionibacterium acnes. Так, инициирующим фактором воспаления считаются провоспалительные цитокины. Во всех комедонах у больных акне определяется высокий уровень интерлейкина-1. Гистологическое исследование свежих высыпаний показало, что перифолликулярный инфильтрат представлен мононуклеарами и Т-клетками, а нейтрофилы появляются позже. Таким образом, на сегодняшний день выделяются четыре основных звена патогенеза: гиперпродукция сальных желез, фолликулярный гиперкератоз, микробная колонизация и воспаление.
Клинические проявления и течение акне: классификация
Клиническая картина акне характеризуется полиморфизмом и представлена открытыми и закрытыми комедонами, фолликулярными папулами и пустулами, узлами, иногда с фистулами, кистами и образованием рубцов.
Существует несколько классификаций акне. Наиболее полной является классификация, предложенная G.Plewig и А.М. Кligman (1993).
- Юношеские угри (асnе juveniles):
- комедональные угри (асnе comedonica);
- папуло-пустулезныеугри (асnе papulopustulosa);
- узловато-кистозные угри (acne nobulocytica);
- молниеносные угри (acne fulminaris)
- поздние угри (acne tarda);
- инверсные угри (acne inversa);
- спортивные угри (bodybuilding acne);
- шаровидные или нагроможденные угри (acne conglobate).
- угри новорожденных (acne neonatorum);
- угри детей (acne infantum).
Для оценки степени тяжести акне в практических условиях наиболее удобна классификация, предложенная Американской академией дерматологии (приводится в российской модификации):
- I степень характеризуется наличием комедонов (открытых и закрытых) и до 10 папул;
- II степень — комедоны, папулы, до 5 пустул;
- III степень — комедоны, папуло-пустулезная сыпь, до 5 узлов;
- IV степень характеризуется выраженной воспалительной реакцией в глубоких слоях дермы с формированием множественных болезненных узлов и кист; тяжесть кожного поражения находится в рамках II и III степеней.
Помимо морфологической характеристики акне в определении тяжести болезни имеют значение количественная оценка акне-элементов, динамика поражений, осложнения, ответ на акне-терапию (рефрактерные акне) и психосоциальное состояние пациента. На консенсус-конференции, организованной в 1990 году Американской академией дерматологии, обсуждались трудности создания стандартизированной и воспроизводимой системы классификации акне, в числе которых были особо отмечены высокий полиморфизм поражений, разнообразие комбинаций акне-элементов, вариабельность течения болезни, тяжести и плотности воспалительных поражений в разных локализациях у одного и того же больного.
Лечение акне
Несмотря на значительные успехи в терапии акне, проблема совершенствования лечения, а также дальнейшее изучение причин развития заболевания остаются весьма актуальными.
Многообразные факторы возникновения, сложные патогенетические механизмы акне и различные клинические формы заболевания являются причиной большого количества используемых методов лечения. Умелое сочетание различных препаратов для внутреннего и наружного применения позволяет получить хорошие результаты у 95% лиц, страдающих акне.
Терапия акне должна основываться на анамнестических данных с учетом наследственной предрасположенности, длительности течения, предшествующего лечения, его эффективности, возраста больного, особенностей развития и течения рецидивов, их длительности, влияния климатогеографических факторов, наличия сопутствующих заболеваний внутренних органов и очагов хронической инфекции. У женщин необходимо собрать подробный гинекологический анамнез: менструальный цикл, беременности, роды, оральная контрацепция. Кроме того, выбор методов лечения больных акне должен основываться на адекватной клинической оценке болезни: степени тяжести, типа высыпаний, их локализации и распространенности, типа поражений (воспалительный или невоспалительный) и тяжести осложнений (рубцы, очаги гиперпигментации и экскориации). Для лечения используют как местные, так и общие средства. Терапия должна быть длительной — не менее 4-6 месяцев, на что сразу же следует настроить больного.
Местная терапия
Ароматические ретиноиды в форме наружных препаратов (адапален и 13-цис-ретиноевая кислота) являются эффективными комедонолитическими срествами. Они устраняют фолликулярный гиперкеркератоз и закупорку фолликулов и, следовательно, уменшают рост Propionbacterium acnes за счет устранения анаэробных условий в протоках. Подавляют синтез тонофиламентов, стимулируют отделение десмосом и уменьшают когезию корнеоцитов, обладают противовоспалительным действием. Местное применение ароматических ретиноидов является методом выбора при невоспалительных и воспалительных проявлениях заболевания.
При применении топических ретиноидов возможно развитие так называемого ретиноевого дерматита в первые 3-4 недели от начала лечения, который проявляется воспалением и обильным шелушением, не требующим проведения специальных мероприятий по его устранению. Особенно ярко выражен ретиноевый дерматит у больных акне с отсутствием ярких проявлений себореи. Однако в исследованиях было отмечено, что чем сильнее дерматит, возникающий от применения наружных ретиноидов в начале лечения, тем лучше терапевтический и косметический эффект к концу основного курса терапии.
Азелаиновая кислота обладает депигментирующими свойствами, устраняет гиперкератоз устья фолликула сальных желез, видимо уменьшает толщину эпидермиса, при длительном использовании приводит к нормализации процесса дифференцировки клеток эпидермиса. Азелаиновая кислота оказывает умеренное противомикробное, а также противовоспалительное действие, уменьшая метаболизм нейтрофильных гранулоцитов и выработку ими свободнорадикальных форм кислорода. Не так давно стало известно, что азелаиновая кислота оказывает местное антиандрогенное действие: она ингибирует активность 5-альфа-редуктазы I типа, что приводит к снижению содержания дигидротестостерона в себоцитах, тем самым нормализуя процессы кератинизации и салоотделения. При лечении азелаиновой кислотой могут наблюдаться явления раздражения кожи в виде покраснения, жжения, зуда и шелушения, которые проходят самостоятельно в ходе дальнейшего использования препарата через 3-4 недели.
Бензоилпероксид обладает кератолитическим и бактериостатическим действием. Использование препаратов, содержащих бензоилпероксид, приводит к образованию различных форм активного кислорода, который подавляет размножение анаэробных Propionobacterium acnes. Бензоилпероксид не вызывает появления резистентных штаммов микроорганизмов, что успешно используется дерматологами при лечении акне с преобладанием грам-негативной флоры. Препарат также влияет на комедогенез вследствие кератолитического эффекта. Бензоилпероксид обладает непосредственным противовоспалительным действием, поскольку на фоне терапии быстро уменьшается количество папуло-пустулезных элементов. Когда гель Базирон с бензоилпероксидом наносят на кожу, избыток кожного сала абсорбируется гранулами акрилового кополимера благодаря высокой аффинности к ним. При этом глицерин вытесняется из гранул и всасывается в кожу, увлажняя и смягчая ее. Таким образом происходят контролируемая абсорбция кожного сала и активное увлажнение кожи. Препараты на основе бензоилпероксида дают положительный эффект при лечении больных с легкими формами акне, но в ряде случаев могут вызвать контактный дерматит.
Антибактериальные препараты наружного применения (эритромицин, тетрациклин, гарамицин, клиндамицин и др.) не оказывают комедонолитического действия, поэтому их назначают при преобладании у пациента папуло-пустулезных элементов. Однако наружное применение антибиотиков при лечении акне, создающее высокие концентрации препарата в месте аппликации, может приводить к развитию резистентности микрофлоры кожи и, в частности, Propionobacterium acnes. Это обуславливает не только неудачи в терапии, но также и перенос факторов резистентности другим микроорганизмам, что вызывает появление мультирезистентных штаммов биоты кожи. Кроме того, у местных антибактериальных средств отмечены такие побочные действия, как аллергические реакции, сухость кожи, шелушение, эритема, чувство жжения и др. Антибактериальные средства в большинстве случаев являются препаратами второго ряда и назначаются наружно в случае непереносимости или неэффективности бензоилпероксида, ретиноидов и азелаиновой кислоты. Вследствие этого чаще используется комбинированная наружная терапия, включающая один из препаратов выбора и антибиотик.
В последние годы на российском рынке появились комбинированные препараты для наружного применения, содержащие ретиноид и антибиотик (изотретиноин + эритромицин и адапален + клиндамицин). Ретиноевый компонент комбинированных гелей способствует снижению продукции кожного сала, комедоногенеза, подавляя воспалительную реакцию в сальных железах, а антибиотик оказывает прямое антибактериальное действие на бактериальную флору сальной железы. Есть свидетельства, что сочетание ретиноида и антибиотика приводит к взаимному потенцированию действия обоих (синергизм), а также снижает вероятность развития резистентности биоты к антибиотику даже при долговременном использовании комбинированных средств.

Системная терапия
Системная терапия часто сочетается с местной и показана для лечения среднетяжелых и тяжелых форм акне, а также в случае непереносимости местной терапии.
Антибиотикотерапия, применяемая на протяжении 40 лет, не потеряла своей актуальности и сейчас, поскольку одним из этиологических факторов в равитии воспалительных акне является активизация Propionobacterium acnes и Stapylococcus spp. Препаратами первого выбора в лечении папуло-пустулезных форм акне согласно рекомендациям Международного союза дерматологов (Париж, 2002) являются антибиотики. К числу наиболее часто применяемых антибиотиков относят доксициклин, эритромицин [29]. Предпочтительный прием доксициклина или миноциклина обусловлен их высокой биодоступностью и интенсивной кумуляцией в сальных железах. Их антимикробная активность выше, чем у других препаратов данной группы. Гораздо реже для системной терапии акне используются эритромицин, клиндамицин и сульфаниламидные препараты.
Несмотря на имеющееся обилие антибактериальных препаратов, все они обладают разнообразными побочными эффектами. Пероральный прием антибиотиков должен быть клинически обоснован из-за возникновения дисбиозов различной локализации. Кроме того, развитие резистентных штаммов приводит к снижению эффективности антибактериального лечения, что диктует необходимость проводить мониторинг микробного пейзажа биоты кожи с определением чувствительности. Разработка новых технологий в лечении акне направлена на минимизацию применения антибиотиков, предотвращение развития резистентности микроорганизмов.
Одним из базисных препаратов в лечении тяжелой степени акне с 1982 года является пероральный изотретиноин. Ароматический ретиноид (изотретиноин), являясь производным витамина А, влияет на процессы дифференцировки и кератинизации клеток эпидермиса, в том числе и сальных желез, оказывая выраженный себостатический эффект. При этом снижается количество выработки кожного сала за счет уменьшения эпидермальной дифференцировки уровня себоцитов, а также изменяется состав липидов кожи. Кроме того, изотретиноин оказывает противовоспалительный и иммуномодулирующии эффект в гнойном очаге за счет ингибирования медиаторов воспаления — лейкотриенов. Развитие рецидивов после применения изотретиноина зависит не только от тяжести и распространенности процесса, разовой и курсовой дозы препарата, но и от возраста пациента: чем моложе пациент (16-17 лет), тем больше вероятность рецидива акне. В большинстве случаев требуется курс лечения не менее 4 месяцев, в 10% случаев — 6 месяцев и в 3% случаев — более 10 месяцев.
За последние годы показания к системному приему изотретиноина при акне расширились. Большинство побочных эффектов при его использовании дозозависимы. Поэтому весьма актуальной при лечении нетяжелых форм акне является терапия изотретиноином со снижением суточной и курсовой доз препарата.
Хотя патофизиология акне считается однотипной и четко охарактеризованной, эпидемиологические и триггерные факторы многообразны, а последствия после ликвидации угрей зачастую стойкие. На сегодняшний день у женщин единственным средством, влияющим на основной этиологический фактор развития себореи и акне, остается гормональная антиандрогенная терапия.
Существует несколько вариантов гормонального лечения акне:
- применение эстрогенов;
- применение антиандрогенов;
- комбинация антиандрогенов с эстрогенами;
- комбинация эстрогенов с кортикостероидами;
- применение глюкокортикоидов.
Из группы эстрогенов широко применяют этинилэстрадиол по 50 мг в сутки или местранол, достигая уменьшения продукции кожного сала на 25-30%. Противопоказаниями для монотерапии эстрогенами являются эндометриоз, рак молочной железы, в том числе в семейном анамнезе, заболевания сердечно-сосудистой системы, выраженные нарушения функции почек. Длительное применение эстрадиола без добавления гестагенных препаратов может привести к гиперплазии эндометрия, возможному обострению мигрени, заболеваниям печени, опухолевым процессам, сахарному диабету, бронхиальной астме, маточному кровотечению.
При акне у женщин ципротерона ацетат с успехом назначается курсами с 5-го по 25-й день менструального цикла, в среднем в течение 6 циклов.
Под воздействием ципротерона ацетата происходит конкурентное связывание дигидротестостерона с цитозольными андрогеновыми рецепторами в органах-мишенях, уменьшается свободная фракция тестостерона в плазме, уменьшается синтез андрогенов в яичниках, снижается секреция гонадотропных гормонов гипофизом. Во время приема ципротерона ацетата снижается усиленная функции сальных желез, играющая важную роль в возникновении акне и себореи. Как правило, после 3-4 месяцев терапии это приводит к уменьшению имеющихся акне-элементов. Также ослабляется и часто сопроЕ ждающее себорею выпадение волос.
Среди комбинированных оральных контрацептивов (КОК) предпочтение в последнее время отдается монофазным препаратам с содержанием этинилэстрадиола (ЭЭ) от 0,03 до 0, 05 мг и гестагена с антиандрогенной активностью. При назначении подобных КОК невоспалительные элементы регрессируют активнее, чем воспалительные, что обуславливает целесообразность его назначена при комедональной форме акне. В то же время назначение ципротерона ацетата приводит к более активному разрешению воспалительных акне, что говорит о преимущественном его применении у женщин с папуло-пустулезной формой акне.
Гестагенадроспиренон (ДРСП) — комбинированный оральный контрацептив последнего поколения. Противоугревая активность ДРСП обусловлена его прямым (блокада дроспиреноном андроген-рецепторов; и непрямым (антигонадотропная активность, стимуляция этинилэстрадиолом и дроспиреноном синтеза ПССГ печенью, отсутствие вытеснения тестостерона из связи ПССГ) антиандрогенным действием, а также подавляющим действием на ренин-ангиотензин-альдостероновую систему (блокада дроспиреноном альдостероновых рецепторов). Последнее свойство ДРСП особенно важно для женщин, отмечающих обострение акне во второй половине цикла (обострение акне за счет перифолликулярного отека) и увеличение массы тела за счет задержки жидкости.
Исследования показали, что антиандрогенное действие ДРСП способствует уменьшению дерматологических симптомов, что сопровождается снижением выработки кожного сала, средних концентраций тестостерона, свободного тестостерона и андростендиона. Однако эти эффекты не были столь выраженными, как при приеме препарата ципротерона ацетата.
Установлена антиандрогенная активность у негормонального препарата спиронолактона, непосредственно блокирующего рецепторы андрогенов, который назначается при акне по 1-2 мг/кг веса в сутки; (приблизительно 150-200 мг в сутки) на протяжении 3-6 месяцев. Однако при назначении спиронолактона у женщин возможны нарушения менструального цикла, развитие гиперкалиемии, особенно у больных с нарушениями функций печени и почек, по мнению некоторых исследователей, увеличивается риск развития опухолей молочных желез.
Глюкокортикостероиды (от 30 до 60 мг преднизолона в сутки или метипред по 4 мг в сутки) используются в виде коротких курсов в дополнение к изотретиноину для уменьшения воспаления при очень тяжелых формах акне, а также в комплексе с антиандрогенными препаратами при выявлении надпочечниковой или смешанной форм гиперандрогении у женщин.
Для лечения больных акне применяются также различные физиотерапевтические методы (электрофорез, дарсонвализация, УФО, криотерапия, лазеротерапия и др.), которые являются вспомогательными. В настоящее время некоторые из них дискутабельны.
Так, УФО усиливает комедоногенез из-за активации валена, входящего в состав кожного сала, а в эритемных дозах вызывает резкое снижение местной иммунной защиты и ухудшение течения акне.
Рекомендации по лечению
Проблема лечения акне далека от разрешения. Сложные патогенетические механизмы развития заболевания, а также существование различных клинических форм обуславливают многообразие используемых методов лечения. Индивидуальный подход к подбору как системных (при более тяжелых или осложненных формах акне), так и топических препаратов способствует достижению хороших терапевтических результатов у пациентов с акне, применение комплексной терапии позволяет достичь за более короткий срок лучших результатов и добиться более длительной ремиссии. Назначение специальных вспомогательных средств для ухода за кожей дает возможность во время наружного или системного лечения уменьшить дозы и кратность применения лекарственных средств, обеспечить более комфортное состояние кожи пациента. Терапия акне обязательно должна проводиться с учетом особенностей развития и течения болезни, следовательно, успех лечения больных акне возможен только при тесном взаимодействии дерматолога, пациента и врачей других специальностей (эндокринолога, гинеколога, гастроэнтеролога и психиатра), а также при назначении препаратов, которые воздействовали бы на все основные звенья патогенеза заболевания и были направлены на устранение этиологических и триггерных факторов.
Отзыв на статью Ю.Н. Перламутрова и К.Б. Ольховской «Современные аспекты патогенетических механизмов тактики лечения пациентов с акне»
«Авторы ставят под сомнение терапевтическую эффективность физиотерапевтических факторов при лечении акне, но в настоящее время проведено достаточно большое количество научных исследований по данной проблеме, доказывающих выраженное противовоспалительное, иммунокоррегирующее, вазопротекторное действия магнитотерапии, ультразвуковой терапии, разных видов фототерапии и т.д. Упоминаемые в статье методики местного и общего ультрафиолетового облучения в течение длительного времени применяются при акне с учетом индивидуальной биодозы (биодоза — время, необходимое образования минимальной эритемы с четко выраженными краями, определяемое индивидуально коже живота с помощью биодозиметра). Используются различные схемы назначения УФО в зависимости от регионарной чувствительности к УФ излучению различных участков кожи, возраста пациентов, стадии заболевания. Так, при наличии угревой сыпи, осложненной стафилококковой инфекцией, на ограниченном участке кожи наиболее эффективно применение местного УФ облучения на очаг поражения -в эритемной дозе, составляющей 2-3 биодозы, курс проводится 4-5 процедур с интервалом 2-3 дня и постепенным увеличением дозы облучения.
Указанная методика оказывает выраженное рассасывающее, бактериостатическое, кератолитическое действия. При длительном осложненном течении акне применение обычной методики УФ-излучения может быть неэффективным. В подобных случаях целесообразно использовать фотосенсибилизирующие лекарственные препараты и селективное длинноволновое УФ излучение.
При легкой и средне-тяжелой степени угревой болезни нашли широкое применение методы дарсонвализации, лекарственного электрофореза, вакуумной терапии, лазеротерапии, криотерапии. В стадии разрешения при наличии рубцовых изменений наиболее показаны методы ультразвуковой терапии, ультрафонофореза, микроволновой терапии.
Представляют большой интерес данные, получденные Е.С. Васильевой о высокой эффективности (72% — при узловатой и 95% — при папуло-пустулезной форме) сочетанного применения магнитотерапии и инфракрасного излучения в комплексной терапии больных угревой болезнью. В данном исследовании физиотерапевтическое лечение проводилось на фоне традиционного медикаментозного лечения, но в контрольной группе, получавшей только фармакологические препараты, клинический эффект наступал в более поздние сроки и был менее выражен. В цитируемой работе убедительно доказано, что в основе высокой терапевтической эффективности лежит выраженная компенсация исходных микроциркуляторных нарушений и иммунокоррегирующий эффект как в клеточном, так и в гуморальном звеньях иммунитета, что проявлялось в нормализации соотношения иммунорегуляторных субпопуляций Т-лимфоцитов, повышении их функциональной активности, восстановлении до нормы содержания сывороточных иммуноглобулинов А и G. В последние годы также были разработаны высокоэффективные методики ультрафонофореза комплексного препарата лонгидазы при акне.
Таким образом, накопленные к настоящему времени многочисленные клинические данные дают нам право сделать вывод не столько о «вспомогательном», сколько о патогенетическом характере физиотерапевтических методов лечения. Это делает их использование в комплексной терапии акне обоснованным и целесообразным и позволяет повысить результативность лечения. Дальнейшая разработка немедикаментозных технологий в терапии угревой болезни представляется актуальной и перспективной задачей восстановительной медицины.»
Т.В. Кончугова, доктор медицинских наук, руководитель отдела физиотерапии и физиопрофилактики Российского научного центра восстановительной медицины и курортологии Минздравсоцразвития России
Акне — Медицинский справочник
Заболевание сальных желез, характеризующееся закупоркой и воспалением волосяных фолликулов, называется акне (acne), или угревой болезнью. Многообразие причин возникновения и клинических проявлений акне, его частая встречаемость в разном возрасте, вызываемые косметические проблемы делают это заболевание актуальным для многих медицинских специалистов.
Понятие «угревая болезнь» отражает причинно-следственную зависимость кожных проявлений от общего состояния организма. В возникновении акне большую роль играют инфекции, нарушения в генетическом, эндокринном и иммунном аппарате, пищеварительные и нервно-психические расстройства.
Угревая сыпь встречается практически в любом возрасте: от периода новорожденности до старости. Раньше акне считалось сугубо подростковой проблемой, однако в течение последних десятилетий участились случаи акне у пациентов 25-35 лет. Наиболее часто встречающейся формой акне являются юношеские угри, наблюдаемые у пациентов 12-24 лет почти в 90% случаев. Угревая сыпь приносит немало переживаний по поводу своей внешности людям любого пола и возраста.
АкнеПризнаки, симптомы акне
Высыпные элементы при акне представлены закрытыми и открытыми комедонами, папулезными и пустулезными угрями, узловыми и кистозными образованиями. Закрытые комедоны представляют собой невоспалительные узелковые образования белого цвета, не имеющие выхода на поверхность кожи. Дальнейшее накопление в порах секрета сальной железы, клеток эпителия, пигмента, пыли приводит к образованию открытых комедонов, имеющих черную, выступающую над поверхностью кожи, верхушку. Типичные места локализации комедонов – кожа лба и подбородка.
Дальнейшее присоединение к уже имеющейся закупорке волосяного фолликула воспалительного процесса приводит к развитию папуло-пустулезных угрей, а в тяжелых формах – кистозных полостей, флегмонозных и некротических угревых элементов. Папулезные угри (лат. «papula» — узелок, прыщ) – возвышение, плотный бугорок над кожей размером до горошины красновато-синюшного цвета. Множественные папулы придают неровный вид коже. Папулы могут подвергаться обратному развитию или дальнейшему переходу в пустулы. Пустулезные угри (лат. «pustulа» — гнойничок) – болезненный пузырек с гнойным содержимым более мягкой, чем папула, консистенции. Небольшие, до 5 мм в диаметре, пустулы обычно заживают бесследно, после крупных пустул часто остаются рубцовые дефекты.
Дальнейшее развитие воспалительных элементов акне может привести к появлению узлов и кистозных полостей. Узлы представляют собой крупные инфильтраты (диаметром более 5 мм), расположенные в дерме и подкожно-жировой клетчатке. При обратном развитии узлы распадаются, изъязвляются и заживают рубцом. Кисты – это полостные образования, заполненные гноем, багрово-синюшного цвета. Заживление кист также происходит с образованием рубца.
Механизм развития акне
Механизм возникновения акне обусловлен взаимным действием 4 факторов:
- Чрезмерное повышение секреции сальных желез. Гиперсекреция кожного сала ведет к снижению его бактерицидных свойств и изменению консистенции. Секрет сальных желез становится плотным, образуя пробки в протоках и перекрывая их. Часто наблюдается в период бурного полового созревания у подростков и в последнюю неделю менструального цикла у женщин.
- Фолликулярный гиперкератоз. В основе развития фолликулярного гиперкератоза лежит нарушение нормального процесса постоянного обновления клеток волосяных фолликулов. Утолщение поверхностного рогового слоя волосяных фолликулов наряду с сальными пробками создает дополнительное препятствие для оттока секрета сальных желез.
- Размножение пропионовых бактерий акне (Propionibacterium acnes). Микроорганизмы, в большом количестве живущие на коже здоровых людей, при определенных условиях способны вызывать развитие острых воспалительных реакций. Сально-роговые пробки волосяных фолликулов являются благоприятной средой для их усиленного размножения и активной жизнедеятельности. Ведущая роль в появлении акне принадлежит пропионовым бактериям акне.
- Воспаление. Активное размножение пропионовых бактерий акне ведет к ответной реакции тканей и развитию в них воспаления.
Эндогенные причины акне
В основе появления угревой сыпи лежит нарушение функции сальных желез – гиперсекреция кожного сала. Это происходит под влиянием ряда внутренних и внешних причин, создающих благоприятную почву для развития акне.
1. Тестостерон и акне.
Одна из самых распространенных причин угревой сыпи в подростковом периоде – гормональная перестройка организма. Активный выброс стероидных гормонов, в особенности андрогенов – мужских половых гормонов, и у девушек и у юношей вызывает усиленную секрецию сальных желез. Кожное сало меняет свои свойства, превращаясь из жидкого в плотное и вязкое.
Особенности гормонального фона и кожных реакций могут передаваться по наследству. Поэтому вероятность возникновения подростковых угрей у молодых людей, родители которых страдали акне, гораздо выше, чем у их сверстников с неотягощенной наследственностью.
2. Предменструальные акне.
Уровень стероидных гормонов у женщин колеблется в течение менструального цикла и повышается в его заключительную фазу. С этим обстоятельством связано появление угревых высыпаний приблизительно за неделю до менструации у 70% женщин. Даже те, кто не страдает от акне, часто отмечают появление единичных прыщей на подбородке накануне месячных.
3. «Гормональные» прыщи.
Появление прыщей и угрей в подростковом периоде физиологически обусловлено. Однако, если прыщи сохраняются в зрелом возрасте, то это серьезный сигнал задуматься о своем здоровье. Обычно наличие таких прыщей свидетельствует о нарушениях выработки половых гормонов.
У женщин, так называемые, гормональные прыщи могут быть вызваны поликистозом яичников, беременностью или абортом, т. е состояниями, связанными с резкими изменениями гормонального фона.
Эндокринные расстройства в деятельности надпочечников или гипофиза также влияют на возникновение акне. Так, состояние гиперандрогении (избытка мужских половых гормонов – андрогенов) часто сопровождается появлением акне. Поэтому для взрослых, страдающих угревой болезнью, обязательным является не только посещение косметолога или дерматолога, но и ряд лабораторных исследований, консультации эндокринолога и гинеколога (для женщин).
4. Гиперкератоз. Утолщение поверхностного рогового слоя кожи – гиперкератоз – может развиваться под влиянием ряда факторов: гормонального фона, дефицита витамина А, воздействия на кожу вредных химических веществ (например, смазочные масла) или механических факторов (трение, давление). Утолщенные роговые чешуйки наряду с измененным кожным салом закупоривают поры, являясь благоприятной средой для развития микробного процесса.
5. Заболевания желудочно-кишечного тракта. Многие исследователи появление акне ставят в прямую зависимость от характера питания и состояния желудочно-кишечного тракта пациента. Действительно, преобладание в рационе углеводистой пищи и дефицит незаменимых аминокислот и полезных жиров приводят к гиперфункции сальных желез. В некоторых случаях коррекция питания позволяет нормализовать секрецию кожного сала и избавиться от акне.
Согласно медицинской статистике, у более чем 50% людей акне возникает на фоне уже имеющегося гастрита и дисбактериоза, еще у 30% — на фоне патологических состояний кишечника. Места локализации высыпаний зависят от поражения того или иного отдела пищеварительного тракта. Высыпания в области переносицы, щек, уголков рта могут указывать на изменения в поджелудочной железе, в височной области – желчного пузыря, над верхней губой – толстого, а на лбу – тонкого кишечника. Поэтому состояние пищеварительного тракта играет важную роль в поддержании здоровья кожи. Нормальная кишечная микрофлора, на 70% обеспечивающая иммунитет человека, препятствует образованию новых прыщей и обеспечивает заживление уже имеющихся.
6. Индивидуальная микрофлора кожи. В коже и устьях сальных желез здорового человека живут пропионбактерии acne и granulosum, эпидермальный стафолококк, клещи, грибы и т. д. При нормальных условиях они не доставляют никаких проблем, однако нарушение равновесия в организме (гиперандрогения, прыщи или акне) приводит к их активному размножению и воспалительным процессам в коже.
7. Стресс. Непосредственно сам стресс не вызывает образования угрей, однако его влияние на гормональный и иммунный статус организма способно усугубить проявление акне, вызывая новые угревые высыпания и ослабляя защитные механизмы.
8. Нарушения иммунной системы. Ослабление иммунитета может быть вызвано рядом причин: стрессы, заболевания пищеварительной системы и т. д., но всегда имеет своим последствием снижение сопротивляемости организма к различным неблагоприятным воздействиям. На фоне снижения защитных механизмов кожи даже обычно «нейтральные» микроорганизмы способны причинить немалый вред.
Экзогенные причины акне
- Косметика (комедогенные косметические средства как причины возникновения угрей). «Провокатором» возникновения акне может служить и, так называемая, комедогенная косметика, т. е. закупоривающая поры и способствующая появлению прыщей: кремы, пудра, лосьоны, румяна и т. д. К веществам-комедогенам относятся масла (кукурузное, кокосовое, минеральные, персиковое, миндальное, соевое), ланолин, вазелин, олеиновая кислота, сера, сквален, сорбитанолеат, лаурилсульфат натрия, миристиллактат и др. Маскировка прыщей при помощи косметики еще более усугубляет течение акне. Поэтому при покупке средств по уходу и декоративной косметики следует выбирать продукцию с надписью: «не комедогенно» (non comedogenic).
- Жара и влажный климат. Обострять течение акне или вызывать его появление могут высокая влажность и жаркий климат. Высыпания чаще локализуются на груди, шее, спине – тех зонах, которые наиболее раздражаются потом.
- Солнце и ультрафиолет. Ультрафиолет в умеренных дозах подсушивает и дезинфицирует прыщи, а солнечный загар выравнивает цвет кожи, маскируя, тем самым, угревые элементы акне. Однако, переизбыток ультрафиолета оказывает совершенно противоположный эффект. Усиление секреции кожного сала и дополнительное иссушение рогового слоя ведут к обострению акне и увеличению числа прыщей. Этот механизм работает и при загаре на открытом пляже, и в солярии.
- Профессиональное контактирование с токсическими веществами. Профессиональная деятельность многих людей связана с непосредственными контактами с бытовой и производственной химией (например, нефтепродукты, смазочные масла, хлор и т. д.), вызывающей появление акне через развитие гиперкератоза кожи и волосяных фолликулов.
- Выдавливание прыщей. Попытки выдавить прыщи и тем самым самостоятельно избавиться от них могут привести к прямо противоположному результату. При выдавливании прыщей инфекция проникает в более глубокие слои кожи, обсеменяет невоспаленные элементы, приводя к их инфицированию и нагноению. Особенно опасно выдавливание прыщей в области лица носогубного треугольника, т. к. велика опасность заноса инфекции с током крови в мозговые оболочки. Чистка лица при помощи скраба в период воспалительных высыпаний на коже должна быть исключена. Эффективное и безопасное лечение акне можно провести только у специалиста-дерматокосметолога.
- Постоянное трение и механическое давление на кожу (при ношении головных уборов, тугих воротничков и др. одежды) вызывает появление акне в этих зонах.
- Медикаментозное акне. В лечении многих заболеваний внутренних органов на сегодняшний день применяются стероидные гормоны, вызывающие появление медикаментозного акне. Такая форма акне отличается внезапным появлением угрей, совпадающим по времени с началом приема кортикостероидов. Появление акне наблюдается также у женщин, прекращающих принимать противозачаточные пилюли.
- Чрезмерная чистоплотность. Излишняя чистоплотность, как не парадоксально, также может спровоцировать появление акне. Частое умывание высушивает кожу лица, понижает ее защитные свойства и обостряет проявления акне. Вместе с тем, мытье рук должно быть регулярным, чтобы исключить разнос инфекции от источника воспаления по всей поверхности кожи.
Стадии развития акне
В основе развития акне лежат нарушения в работе сальных желез, ведущие к формированию сально-роговых пробок в их протоках. На поверхности пробок (комедонов) начинают активно размножаться патогенные бактерии, вызывая раздражение и гнойное воспаление окружающих тканей. Угревые высыпания преимущественно локализуются в области подбородка, носа, лба, спины и груди — зонах, наибольшего скопления сальных желез. Элементы акне могут носить невоспалительный (комедоны) или воспалительный (папулы, пустулы) характер.
В зависимости от тяжести течения акне выделяют 4 стадии процесса.
- 1 стадия. Легкая форма проявления акне. Характеризуется наличием на коже закрытых и открытых комедонов без признаков воспаления, единичными папулами. Лечение акне на этой стадии не представляет сложностей.
- 2 стадия. Умеренное проявление акне. Элементы акне на коже представлены большим количеством закрытых и открытых комедонов, прыщами (10-20 папул) с признаками воспаления. Прогноз излечения на этой стадии длительный (6-8 недель), но благоприятный.
- 3 стадия. Тяжелая форма проявления акне. Отмечаются те же признаки, что и на второй стадии, но количество воспалительных элементов на коже возрастает до 20-40 штук. Требуется назначение специализированной терапии.
- 4 стадия. Крайне тяжелая форма проявления акне. Характеризуется большим числом папул, пустул, узлов (более 40 элементов). Требует серьезного специализированного лечения.
Лечение акне
Основные задачи
- Профилактика возникновения новых комедонов. Включает в себя правильный уход за проблемной кожей и мероприятия по общему оздоровлению организма.
- Удаление уже имеющихся комедонов. Проводится с помощью комедолитических препаратов и комедо-экстракторов в домашних условиях или в косметических салонах.
- Уменьшение выделения кожного сала. Достижение ощутимого клинического эффекта возможно при снижении секреции на 30 и более процентов. Применяются препараты группы ретиноидов, гормоны – эстрогены, антиандрогены.
- Снятие воспалительного процесса и недопущение его распространения. Достигается применением антибактериальных препаратов наружно и внутрь.
- Уменьшение косметических недостатков рубцевания. Производится методом дермабразии, лазеротерапии, криотерапии.
Комплексная терапия
- Прохождение курса процедур в косметическом салоне плюс активный домашний уход рекомендованными препаратами.
- Комбинированное лечение наружными средствами препаратами системного воздействия (оказывающими действие на весь организм).
- Применение препаратов, влияющих на всю цепочку механизма развития акне (гиперсекреция кожного сала, повышенное ороговение волосяных фолликулов, размножение микробов, воспаление).
- Наличие хронических процессов в организме (гинекологические, эндокринные, желудочно-кишечные заболевания, очаги хронической инфекции) может препятствовать проводимому лечению акне и снижать его эффективность. Поэтому параллельно с лечением акне следует проводить лечение сопутствующей патологии.
При лечении акне в настоящее время применяют большое количество препаратов наружного действия.
Препараты наружного действия в лечении акне
Бензоилпероксид обладает сильным кератолитическим и отбеливающим эффектом, благодаря чему свыше 20 лет применяется в дерматологии для лечения ихтиозов и пигментаций кожи. Его свойство «растворять» ороговевшие ткани и выраженное антибактериальное действие позволяют использовать бензоилпероксид и для лечения легкой и средней степени акне. Сочетание бензоилпероксида с антибиотиками, азольными соединениями, препаратами серы в составе комбинированных препаратов значительно повышает эффективность его применения.
Азелаиновая кислота оказывает выраженное антикомедогенное, антибактериальное и противовоспалительное действие, однако никак не влияет на выработку кожного сала.
Третиноин является синтетическим ретиноидом, аналогом витамина А. Применяется при лечении акне наружно при неэффективности или индивидуальной непереносимости бензоилпероксида. Устраняет имеющиеся комедоны, и препятствует появлению новых за счет нормализации процессов ороговения эпителия и уменьшения секреции кожного сала.
Бензоилпероксид, азелаиновая кислота и третиноин являются препаратами первого ряда в лечении акне. Они эффективны при длительном применении (от 3-х и более месяцев). Иногда их использование вызывает раздражение кожи, что, как правило, устраняется уменьшением частоты нанесения на кожу или снижением концентрации. При лечении акне этими препаратами недопустимо одновременное применение двух и более средств, а также перепады температур и активная инсоляция.
Антибиотики наружного применения. К наружному использованию антибиотиков в лечении акне прибегают в случаях отсутствия эффекта от лечения препаратами первого ряда или комбинированной терапии при лечении осложненных форм заболевания. К недостаткам лечения акне антибиотиками следует отнести развития эффекта привыкания и нечувствительности пропионовых бактерий.
Эритромицин считается одним из наиболее эффективных антибиотиков в отношении акне. Высокая антибактериальная и противовоспалительная активность эритромицина еще более выражена в его комбинации с цинком. Цинк, в свою очередь, снижает секрецию сальных желез и разрыхляет поры, облегчая местное действие эритромицина.
Клиндамицин не вызывает привыкания кожной микрофлоры и высоко активен в отношении пропионибактерий и стафилококков.
Системные антибиотики применяются внутрь в сочетании с местной терапией при умеренной степени течения акне. Из антибиотиков тетрациклиновой группы чаще применяют миноциклин или доксициклин благодаря их высокой антимикробной активности, быстрому всасыванию и интенсивному накоплению в сальных железах. Реже в лечении акне используются клиндамицин, эритромицин и препараты сульфаниламидной группы.
Лечение акне с помощью системных антибиотиков предполагает их длительный (не менее месяца) прием. В течение этого периода может развиться дисбиоз кишечника и влагалища, устойчивое привыкание микрофлоры кожи. Другими осложнениями от приема антибиотиков служат язвенные поражения пищевода, язва желудка, размягчение ногтевых пластинок (онихолизис), появление гиперпигментации на коже и ногтях и т. д.
Следует учитывать взаимодействие антибиотиков с другими препаратами с тем, чтобы не перекрывался их эффект. При невыраженности или длительном отсутствии эффекта от лечения антибиотиками следует рассмотреть вопрос о смене препарата или назначении препаратов-ретиноидов.
Антиандрогены. В лечении акне у женщин возможно сочетание наружного лечения и приема гормональных контрацептивов, содержащих антиандрогены или эстрогенный профиль. Тяжелые формы акне требуют комбинированного (наружного и общего) лечения.
Отсутствие клинического эффекта от проводимого лечения более 3 месяцев является одним из показаний к назначению Изотретиноина, синтетического аналога витамина А. Преимуществом данного препарата является его воздействие на все механизмы возникновения акне (повышение секреции кожного сала, гиперкератоз фолликулярный, размножение микроорганизмов, воспаление). Курс лечения изотретиноином составляет от 4 месяцев до года.
Аппаратные методы лечения акне относятся к дополнительным и применимы только на стадии комедонов. К ним относятся массаж и чистка лица, поверхностная криотерапия, лазеротерапия, дарсонвализация и др.
Хирургические манипуляции не имеют широкого применения в лечении акне, т. к. приводит к образованию грубых рубцов. В лечении абсцедирующих форм акне возможно обкалывание гнойных очагов кортикостероидными препаратами.
Из опыта комплексного лечения акне
Как показывает практика, наилучший результат дает комплексный подход в лечении акне. Поскольку ранее уже отмечалось, что проблему акне призваны решать в содружестве врачи многих специальностей, наблюдаемым пациентам с угревой болезнью необходимо было пройти комплексное обследование у дерматолога, гастроэнтеролога, эндокринолога, гинеколога. Выбор методов и длительность курса лечения определялся степенью выраженности и тяжестью протекания акне с учетом индивидуальных характеристик.
В среднем курс лечения акне составил 7-8 месяцев. На первом этапе он включал в себя наружное лечение азелаиновой кислотой и гелем с метронидазолом, а также прием доксициклина. Дополнительно назначались криомассаж и дарсонвализация. Через месяц курсом был проведен химический пилинг с фруктовыми кислотами в постепенно возрастающих дозах. Параллельно велась коррекция выявленных нарушений в эндокринной, половой, пищеварительной системах. Через месяц промежуточная оценка эффективности лечения акне показала стабильную тенденцию к улучшению: исчезновение пустулезных высыпаний отмечалось в 89%, сокращение количества комедонов – у 71,2% пациентов, уменьшился процесс салоотделения. В дальнейшем наблюдалась стойкая ремиссия.
Прогноз лечения акне
При прогнозировании отдаленных результатов акне следует учитывать следующие моменты:
- Акне является хроническим, трудноизлечимым заболеванием, т. к. наследственная предрасположенность или провоцирующие факторы могут вызвать новое обострение, даже в том случае, если заболевание не возобновлялось в течение нескольких лет. Однако, зная причины, провоцирующие новую волну угревых высыпаний, можно четко контролировать и быстро снимать обострения акне, не допускать развития грубых рубцовых изменений кожи (постакне) и формирования стойких косметологических дефектов.
- Если заболевание уже возникло, то изменения в коже носят необратимый характер, и нельзя будет добиться ее прежнего идеального состояния.
- Полноценный курс лечения акне – это длительный процесс, занимающий от 4 месяцев и более.
- Лечение акне может протекать с обострениями процесса, особенно в первые месяцы, когда идет подавление механизмов развития заболевания.
- Необходимо проведение полного курса лечения акне, без перерывов, даже если наступило заметное улучшение. Недолеченное акне в любой момент может заявить о себе новым обострением.
Несмотря на то, что акне взрослых является тем заболеванием, которое будет сопровождать вас всю жизнь, не стоит впадать в отчаяние. Современный выбор методик и препаратов наружного и системного применения позволяют значительно облегчить течение акне, провести своевременную профилактику его обострений, избежать серьезных осложнений и деструктивных изменений кожи. Сегодня лечение акне проводится на всех стадиях развития заболевания, позволяя добиться хороших косметических результатов и длительной ремиссии.
Лечение угревой сыпи медикаментозно
Медикаментозное акне –угревая сыпь, которая развивается во время приёма тех или иных лекарственных препаратов. Врачами это состояние называется акнеформный дерматоз. И хотя сыпь в этом случае точно такая же, как и при обычных угрях, лечение здесь требуется особое.
В последнее время лидерами провоцирования медикаментозных прыщей стали анаболические стероиды и гормональные препараты. Среди основных симптомов – нетипичная локализация, внезапное появление, распространённость и высыпания различного типа.
Медикаментозное акне. Особенности и виды
Чаще всего акнеформные дерматозы развиваются в зрелом возрасте. Обычно диагноз выставляется мужчинам в возрасте после 40 лет и женщинам после 30 лет. Это основное отличие этого вида угрей от вульгарных, которые появляются только у подростков.
Клинические разновидности медикаментозного акне будут зависеть от того, какой именно лекарственный препарат привёл к их появлению. Основная таблица будет выглядеть так:
- Галогеновые акне, которое появляется на фоне приёма препаратов на основе брома, йода или же при работе с хлором.
- Кортикостероидное акне.
- Акне, которое появляется на фоне приёма андрогенов, прогестеронов, а также препаратов на основе гормонов для лечения щитовидной железы.
- Допинговое акне на фоне приёма анаболических стероидов и больших доз витамина B.
- Акне на фоне приёма цитостатиков и иммунотропных препаратов – азатиоприна, циклоспорина, препаратов с солями золота.
- Прыщи на фоне приёма противосудорожных лекарств и барбитуратов.
- Прыщи на фоне приёма лекарств для лечения туберкулёза – изониазида, рифампицина, этамбутола, изоникотиновой кислоты.
- Угревая сыпь после использования антибиотиков тетрациклинового и стрептомицинового ряда.
Медикаментозное акне на фоне приёма того или иного препарата развивается абсолютно внезапно для пациента. В то же время каждое провоцирующее лекарство может вызвать некоторые особенности в течении заболевания, а также при его лечении.
Галогеновые прыщи – разновидность медикаментозного акне
Галогеновые прыщи появляются на фоне длительного, а иногда и однократного, приёма препаратов, в состав которых входит йод, бром или хлор. Так, например, длительное местное применение раствора йода, которое проводится без назначения врача, может спровоцировать появление как папулёзных, так и пустулёзных высыпаний.
Основная причина – иммунный ответ организма на действие йода, который попадает на кожу, а также повышенная чувствительность организма к этим раздражающим соединениям.
Угри при использовании йода и брома – не редкость. Скрытыми источниками этих элементов часто выступают витаминные и минеральные препараты, средства от астмы, лекарство от простуды, снотворные и седативные. Всё это может стать причиной появления угревой сыпи как на лице, так и на других частях тела.
Также врачи отмечают, что всё чаще и чаще стали появляются прыщи и угри при употреблении в пищу йодированной соли, а также морепродуктов – морской капусты, моллюсков, мидий, морской рыбы.
Что касается акне на фоне использования хлора, то это самый тяжёлый вариант болезни. При этом хлор всегда на кожу действует экзогенно, то есть наружно.
Каждый, кто хоть раз находил на своём тел прыщи, задавал себе один и тот же вопрос – почему они появляются? И для этого есть свои причины, которые могут быть самыми разными:
Хотите знать больше? Тогда обязательно прочитайте нашу статью – 21 причина появления акне на теле.
Медикаментозное акне при использовании в лечении гормональных препаратов
При длительном приёме кортикостероидов может появиться так называемое гормональное медикаментозное акне. Высыпания развиваются в месте нанесения мази, геля или крема либо же по всему телу в том случае, если лекарство использовалось в форме таблеток или раствора для инъекций.
При использовании глюкокортикостероидов на фоне лечения болезней щитовидной железы, цирроза печени или гепатита медикаментозное акне этого типа не редкость. И связано это с высоким содержанием гормона тестостерона в крови.
Не следует путать эту форму акне с так называемой гормональной, которая развивается у женщин во время беременности, родов, при менструации или на фоне климакса. В этом случае повышенный или пониженный уровень гормона в крови – вполне естественное явление.
Бодибилдинговое акне – прыщи после приёма допинга
Бодибилдинговое акне, которое ещё иногда называют допинговым – явление, с которым врачам сегодня приходится сталкиваться всё чаще и чаще. Основная причина – длительный приём анаболических стероидов для наращивания мышечной массы.
Приём всех анаболиков – опасный шаг. Такие препараты, попавшие в тело человека, организм начинает приравнивать к опухолям, ведь они вызывают повышенную работу сальных желёз по всему телу.
Основные проявления – повышенное выделение кожного сала и появление прыщей на разных участках кожи – голове, лице, спине, груди, животе, ногах и руках. В некоторых случаях допинг становится причиной развития облысения как у мужчин, так и у женщин.
У мужчин также может снизится качество спермы, либо развиться полное отсутствие сперматозоидов в эякуляте. Из других проявлений – набухание молочных желёз, проблемы с потенцией, бесплодие.
Основное лечение направлено на устранение провоцирующего фактора. Как правило после выяснения причины появления медикаментозного акне и его удаления все высыпания проходят сами собой и какой-то специальной терапии не требуют.
Автор — Анна Михайлова, врач дерматолог-косметолог первой категории, специалист Академии научной красоты. Специально для сайта «Лечим прыщи».
Тактика лечения акне в зависимости от возраста и клинических проявлений заболевания
При лечении угрей (прыщей, акне) необходимо учитывать анамнестические данные, длительность и эффективность предшествующего лечения, возраст больного, особенности развития и течения рецидивов, их длительность, провоцирующие обострение факторы, наличие сопутствующих заболеваний внутренних органов.

Задачи, решаемые в процессе лечения, и группы препаратов, обеспечивающие их решение:
1. Уменьшение продукции кожного сала — ретиноиды, особенно 13-цис-ретиноевая кислота (изотретиноин), гормональные препараты (эстрогены, гестагены или антиандрогены).
2. Уменьшение воспаления — антибиотики (тетрациклины, макролиды, линкозамины) и местные противовоспалительные и улучшающие микроциркуляцию средства (окись цинка, сера, деготь, ихтиол, резорцин).
3. Предотвращение появления и устранение комедонов — ретиноиды, особенно 13-цис-ретиноевая кислота (изотретиноин), салициловый спирт.
4. Предотвращение появления рубцов — раннее начало лечения, ретиноиды, цинка гиалуронат, исключение травмирования высыпаний.
При начальных проявлениях прыщей (обычно в возрасте 8-13 лет), когда в клинической картине преобладают повышенная жирность кожи и комедоны (милиарные папулы), а воспалительных элементов не так много, применяют наружно препараты ретиноевой и салициловой кислот. Обе кислоты обладают свойством растворять комедоны (комедолитическим действием), причем салициловая кислота в этом отношении действует слабее.
При папуло-пустулезных угрях целесообразно применять антибиотики, ретиноиды, перекись бензоила (бензоила пероксид), традиционные наружные средства (салициловый, левомицетиновый, резорциновый спирты), предпочтительно в комбинации.
Тяжелые формы угрей требуют системного лечения (обычно ретиноидами), и лишь при наличии противопоказаний применяют другие методы (антибиотики, иммуномодуляторы). Одновременно проводят наружное лечение. Как и при папуло-пустулезных угрях предпочтительнее применять комбинацию различных препаратов.
План лечения прыщей
Международным союзом по лечению угрей разработан следующий алгоритм лечения.
1. Лёгкая степень акне, комедональная форма
Препараты первого выбора (при необходимости присоединение физических методов):
Наружно — препараты, содержащие ретиноиды.
Альтернатива (при необходимости присоединение физических методов):
Наружно — препараты, содержащие азелаиновую кислоту / салициловую кислоту.
2. Лёгкая степень акне, папуло-пустулёзная форма
Препараты первого выбора (при необходимости присоединение физических методов):
Наружно — препараты, содержащие ретиноиды и препараты, содержащие антибиотики.
Альтернатива (при необходимости присоединение физических методов):
Наружно — препараты, содержащие ретиноиды и препараты, содержащие антибиотики, и опционально – препараты, содержащие бензоила пероксид.
3. Средняя степень акне, папуло-пустулёзная форма
Препараты первого выбора (при необходимости присоединение физических методов):
Системно: антибиотики + наружно: препараты, содержащие ретиноиды, и опционально — наружно препараты, содержащие бензоила пероксид.
Альтернатива (при необходимости присоединение физических методов):
Системно: другие антибиотики + наружно: препараты, содержащие ретиноиды и опционально — наружно препараты, содержащие бензоила пероксид.
Системно: антиандрогены, оральные контрацептивные препараты с антиандрогенным действием или эффектом + наружно препараты, содержащие ретиноиды, опционально — наружно препараты, содержащие бензоила пероксид / препараты, содержащие антибиотики.
4. Средняя степень акне, узловая форма (Acne populopustulosa, единичные узлы)
Препараты первого выбора (при необходимости присоединение физических методов):
Системно: антибиотики + наружно: препараты, содержащие ретиноиды, и опционально — наружно препараты, содержащие бензоила пероксид.
Альтернатива (при необходимости присоединение физических методов):
Системно: изотретиноин (после неудачной терапии препаратами первого выбора)
антибиотики + наружно: препараты, содержащие ретиноиды, и опционально — наружно препараты, содержащие бензоила пероксид/препараты, содержащие антибиотики.
Системно: антиандрогены, оральные контрацептивные препараты с антиандрогенным действием или эффектом + наружно препараты, содержащие ретиноиды, опционально — наружно препараты, содержащие бензоила пероксид / препараты, содержащие антибиотики.
4. Тяжёлая степень акне, узловая форма (Acne conglobata)
Препараты первого выбора (при необходимости присоединение физических методов):
Альтернатива (при необходимости присоединение физических методов):
Системно: большие дозы антибиотиков + изотретиноин + наружно: препараты, содержащие ретиноиды, и опционально — наружно препараты, содержащие бензоила пероксид.
Системно: антиандрогены, оральные контрацептивные препараты с антиандрогенным действием или эффектом + антибиотики + наружно: препараты, содержащие ретиноиды, и опционально — препараты, содержащие бензоила пероксид.
Лечение прыщей ретиноидами
К группе ретиноидов относятся активные вещества, по своей структуре приближенные к витамину А или обладающие похожими свойствами. Ретиноиды успешно используются при лечении угрей уже более 45 лет.
Вещества группы ретиноидов делятся на две группы:
1. Природные – те, которые содержатся в естественной среде. Это ретинол, ретиналь, ретиноевая кислота.
2. Синтетические (ароматические) – вещества, созданные в лабораторных условиях. Это этретинат, ацитерин, адапален, тазаротен.
Все они благоприятно переносятся человеком, входя в состав лекарственных препаратов. Это обусловлено тем, что человеческий организм содержит ферментативные и рецепторные системы, способные воспринимать ретиноиды и метаболизировать их.
На состояние кожи препараты этой группы влияют следующим образом:
1. Улучшают ороговение.
2. Обладают заживляющим эффектом.
3. Уменьшают выделение кожного жира.
Последнее относится в основном к лекарствам, в состав которых входит ретиноевая кислота (третиноин и изотретиноин). Именно они препараты считаются наиболее эффективными при лечении угревой сыпи. Но, конечно, действие кислоты на кожу снижением салоотделения не ограничивается. Сюда относится также:
1. Облегчение очищения протоков сальных желез.
2. Отшелушивание рогового слоя фолликулярного и интерфолликулярного эпителия.
3. Снижение количества P. acnes.
4. Противовоспалительное действие.
5. Предотвращение появления и устранение комедона, рубцов.
Ретиноевая кислота используется в качестве компонента препаратов как для наружного, так и для внутреннего применения. При тяжелых формах угревой сыпи или слабом воздействии других препаратов часто назначают Роаккутан и Ретинола пальмитат.
Подробнее про ретиноиды читайте в статье «Лечение угрей ретиноидами».
Лечение прыщей антибиотиками
Среди лекарственных препаратов, используемых при лечении прыщей, особое место занимают антибиотики. Обладая бактериостатическим свойством, они позволяют снизить концентрацию жирных кислот до 2 раз и угнетают хемотаксис (двигательная реакция микроорганизмов на химический раздражитель) нейтрофилов.
Наибольшее распространение получили такие антибиотики, как:
1. Тетрациклин.
2. Эритромицин.
3. Линкомицин.
4. Джозамицин.
5. Клиндамицин.
Перечисленные препараты лучше других абсорбируются, кумулируются в сальных железах и обладают самой высокой антибактериальной активностью.
Лучшую растворимость в липидах из этого списка имеет доксициклин и его аналоги. По этой причине они считаются максимально эффективными.
Прием антибиотиков внутрь показан при следующих симптомах:
1. Поражение больших участков кожи кроме лица, груди, плеч и спины.
2. Преобладание гнойничков.
3. Слабый эффект от наружного лечения.
Курс лечения прыщей на лице и теле обычно составляет 3 месяца и может включать в себя дополнительно применение ретиноидов (Ретиноевая мазь, Ретасол) и бензоилпероксида (Базирон, Окси 10). Это позволяет быстрее избавиться от угревых высыпаний.
Подробнее про антибиотики читайте в статье «Лечение угрей антибиотиками».
Гормонотерапия при лечении угрей
Антиандрогенная терапия считается единственным этиологическим методом официальной медицины, используемым при профилактике и лечении угревой сыпи. Главная причина образования воспалений – повышенная секреция кожного жира, которая регулируется половыми гормонами. Антиандрогенное лечение, воздействуя непосредственно на эти гормоны, позволяет уменьшить его выработку на 12,5-65%.
В зависимости от способа действия на организм все антиандрогены делятся на:
1. Блокаторы рецепторов к андрогенам.
2. Ингибиторы периферического метаболизма андрогенов.
Последние снижают циркулирующие андрогены путем воздействия:
1. На яичники (оральные контрацептивы).
2. На питуитарные железы.
3. На надпочечники.
При этом оральные контрацептивы наиболее хорошо изучены и из перечисленных видов получили максимальное распространение.
Комбинированные оральные контрацептивы (КОК) применяются в лечении угревой сыпи уже около 10-15 лет. Использовать их таким образом позволяют входящие в их состав гормоны. Более того, профилактика прыщей – задача, которая ставится, как правило, девушками-подростками. Предупреждение незапланированной беременности в этом возрасте может быть также актуально, так что КОК, по сути, выполняют двойную функцию. Контрацептивы, изготавливающиеся по современным технологиям, практически не обладают побочными эффектами. Однако использование их для избавления от угрей возможно лишь после обследования гинекологом или гинекологом-эндокринологом.
Подробнее про гормонотерапию читайте в статье «Гормонотерапия при лечении угрей».
Лечение прыщей перекисью бензоила, азелаиновой кислотой, цинка гиалуроната и другими средствами
На сегодняшний день одним из эффективных способов лечения угревой сыпи является перекись бензоила (на латыни — Benzoyl peroxide) – препарат с содержанием остатка бензойной кислоты. При нанесении на кожу это липофильное соединение вступает в химическую реакцию с кислородом и распадается на два вещества – перекись и бензойную кислоту. Последнее вещество неактивное и не впитывается в кожу. Активная перекись разрушает бактерии, воздействуя на их стенки, а также снижает уровень выделяемой кожей жирной кислоты, предотвращает воспаление. Помимо этого, средство оказывает лечебное действие – повреждает ороговевшие клетки и предотвращает шелушение кожи. Стоит учесть, что при большом количестве комедонов, перекись бензоила не используется, так как не имеет на них влияния. Плюсом препаратов, содержащих данное вещество, является то, что они не вызывают появление резистентных штаммов бактерий.
Еще одно естественное вещество подавляющее размножение бактерий – азелаиновая кислота (Azelaic acid). Эта кислота органического характера уменьшает содержание жиров на кожной поверхности.
После трехмесячного лечения acnes почти отсутствуют в устьях фолликулов Р. Противомикробное и противовоспалительное действие достигается активной транспортировке азелаиновой кислоты внутрь микроорганизмов.
Данное вещество не влияет на уровень выработки кожного сала и не вызывает развитие резистентных штаммов микроорганизмов.
Также при небольшом количестве угревой сыпи эффективно помогает гель «Куриозин», в состав которого входит цинка гиалуронат. Он оказывает антибактериальное и заживляющее действие и используется при комплексном лечении. Если использовать «Куриозин» как самостоятельный способ лечения, то его эффективность будет невысокой. Применяют это средство дважды в день. На месте нанесения могут возникнуть побочные эффекты – жжение и покраснение кожного покрова.

Фитотерапия и витамины при лечении акне
Использование лечебных трав в терапии угрей оказывает положительное дополнительное действие. Сок петрушки, дыни, земляники, калины сужает поры и снимает воспаление с кожи. Настойка календулы или элеутерококка применяется для снятия сухости кожи и лечения ожогов.
Отваром алое протирают пораженные участки кожи. Он оказывает антибактериальное и заживляющее действие. Для приготовления отвара берут алое, предварительно выдержав его в холодильнике в течение 10 суток, мелко его режут и заливают кипятком. Через час полученную настойку примерно 3-4 минуты кипятят. Процедив отвар через мелкое ситечко, он готов к использованию.
Подробнее о фитотерапии и витаминах читайте в статье «Фитотерапия и витамины при лечении угрей».
Последние посты в блогах на нашем сайте
Последние топики форума на нашем сайте
Другие статьи раздела
 | Применение перекиси водорода от прыщей На начальном этапе формирования, прыщи могут быть слишком малы для визуального определения, но при отсутствии должного лечения способны принять усугубленную стадию, превратившись в папулы или пустулы. Перекись водорода – химическое средство, выполняющее функции отбеливателя и антисептика. Мнение об эффективности этого раствора в отношении удаления высыпаний – отличается, но неоспоримо, что метод имеет противопоказания и побочные эффекты. |
 | Угри при ПМС или как предменструальный цикл влияет на акне Вам знакома такая ситуация: как только приближаются критические дни, на вашей безупречной коже обязательно появляются угри, и так повторяется снова и снова? Неужели предменструальное акне возможно? |
 | Применение Ацикловира для лечения герпесных прыщей Препарат Ацикловир предназначен для устранения герпесных высыпаний. Аптеки насчитывают несколько вариаций этого средства – Ацик, Герпевир. Этот препарат эффективен при первой стадии проявления заболевания. Несмотря на то, что лечение Ацикловиром можно проводить даже в домашних условиях, лучше согласовать форму, кратность приема и дозировку препарата с терапевтом. |
 | Применение геля «Клензит» для устранения прыщей Препарат «Клензит» зарекомендовал себя как высококачественное средство в борьбе с кожными высыпаниями разного характера и степени интенсивности. Наиболее эффективно гель выводит угревую сыпь, обусловленную гормональными сбоями в организме. |
 | Применение геля «Клиндовит» от прыщей «Клиндовит» – обеззараживающий препарат, выпускаемый в виде мази (алюминиевая туба содержит 30 г геля). Входит в число самых эффективных лекарств из своей фармацевтической группы. Средство обладает выраженным антибактериальным свойством. Цель применения – тотальное устранение угревой сыпи; сложного, давнего воспаления на коже. Лекарственное средство находится в свободной продаже – получать у врача рецепт для его приобретения не нужно. |
 | Прыщи, угри и комедоны в вопросах и ответах. Часть 2 Вторая часть подборки часто задаваемых вопросов и ответов про акне, составленная американским врачом Марком Ли. Причины появления прыщей, методы их лечения и т.д. |
 | Акне (угри, прыщи) — причины, диагностика и лечение Акне (угри, прыщи) или угревая болезнь – уникальное состояние кожи, у которого присутствует большое количество основных диагностических признаков: текстура, цвет кожи и выделения. Самым очевидным является цвет из-за воспаления. Именно из-за этих признаков и возникают проблемы, когда непонятно, с чего начинать лечение. |
 | Как солярий влияет на появление прыщей В погоне за красивым внешним видом женщины готовы не только делать маски, массажи, заниматься спортом, но и посещать солярий. При этом мало кто задумывается о том, как ультрафиолетовые лучи влияют на кожу. Солярий, как и прием солнечных ванн, оказывает как положительное, так и негативное влияние на дерму. У обладательниц проблемной кожи после посещения солярия прыщи могут исчезнуть, а могут и наоборот — прогрессировать. Почему прыщи после солярия могут появляться или исчезать расскажет данная статья. |
 | Применение Скинорена от прыщей Препарат Скинорен – противовоспалительное средство, предназначенное исключительно для наружного применения. Форма выпуска – гель и крем (мазь): их нужно наносить на очищенный покров с определенной периодичностью. Кратность устанавливает дерматолог после осмотра места воспаления. |
 | Может ли еда быть причиной прыщей? Ответы на вопросы про некоторые продукты Вызывает ли молоко, шоколад, сахар и другие продукты акне? Можно ли избежать прыщей, если питаться только вегетарианской пищей? Ответы на эти вопросы в нашей статье. |
Комментарии
- Вера | 2018-04-19 20:37:15
Мне дерматолог сказал, что мне нужен препарат содержащий изотретиноин, чтобы вылечить мои прыщи. Поэтому лечила их, используя ретасол. Наносила на лицо утром и на ночь. Курс у меня длился около двух месяцев, состояние кожи значительно улучшилось. Сейчас продолжаю лечение, но уже использую только на ночь.
Надежда | 2017-11-25 22:39:50
У дочки в 12 лет, резко лицо покрылось прыщами. Дерматолог сказала, что основная причина — увеличение количества кожного сала и нам нужен препарат снижающий его выработку, нормализующий его состав и эвакуацию, и чтобы оказывал противовоспалительное действие.
 Акне характеризуются закупоркой жиром и ороговевшими клетками эпителия выводных протоков сальных желез и волосяных фолликул, а также воспалительными процессами в них. Высыпания локализуются преимущественно на лице, спине, верхних передних отделах грудной клетки, реже — в области шеи и плечевого пояса. Их появление не связано, как раньше считалось, с нарушениями гигиенических правил по уходу за кожей.
Акне характеризуются закупоркой жиром и ороговевшими клетками эпителия выводных протоков сальных желез и волосяных фолликул, а также воспалительными процессами в них. Высыпания локализуются преимущественно на лице, спине, верхних передних отделах грудной клетки, реже — в области шеи и плечевого пояса. Их появление не связано, как раньше считалось, с нарушениями гигиенических правил по уходу за кожей.
Процессы возникают не самостоятельно, а на фоне различных изменений и нарушений в организме. Поэтому местное проявление расстройств общего характера называют угревой болезнью. Она встречается в разных возрастных группах и нередко является осложнением смешанной или жирной себореи.
Угревая болезнь имеет тенденцию к длительному хроническому течению с частыми обострениями. В 50% она является причиной различных психоэмоциональных расстройств, а лечение акне вызывает значительные затруднения в среде специалистов дерматологов и косметологов.
Причины угревой болезни и виды акне
Патогенез заболевания
Наиболее часто впервые угри появляются в период полового созревания у девочек в 12-14, у мальчиков — в 14-15 лет. Они могут протекать в разных вариантах — в «физиологическом» или «клиническом», требующем лечения у 15%. У 7% лиц это заболевание впервые появляется в 40-летнем возрасте. Некоторые формы акне протекают благоприятно, легче поддаются лечению и не оставляют рубцовых изменений кожи, другие — плотные, носят сливной характер, устойчивы к проводимой терапии, образуют флегмоны и после себя оставляют грубые косметические дефекты.
Существующие методики и препараты для лечения акне у большинства пациентов эффективны только в случаях правильного их применения, которое возможно при понимании патогенеза (механизма развития) заболевания и причин, его вызывающих. К таковым относят:
- Поступление большого количества половых гормонов в эпидермис, сальные железы, волосяные фолликулы, фибробласты в период полового созревания, что способствует различным нарушениям, в том числе и увеличению выработки жира сальными железами.
- Подобный эффект на сальные железы оказывает и прогестерон (предшественник адренокортикостероидных и половых гормонов), в связи с чем у некоторых женщин перед менструацией повышается секреция сальных желез и появляются акне.
- Повышение чувствительности кожных структур к половым гормонам, циркулирующим в сосудистом русле.
- Относительный недостаток линолевой кислоты в период усиленного роста и полового созревания, а также дефицит цинка в сыворотке крови, обнаруженный у 80% больных угревой болезнью. Цинк способствует нормализации соотношения гормонов и уменьшению секреции жира железами.
Одним из предрасполагающих (но не подтвержденных) факторов считается наследственная предрасположенность. Определенную провоцирующую роль играют снижение общей иммунной защиты организма, дисбактериоз кишечника, нерациональное питание и неправильный образ жизни, и некоторые другие факторы.
Виды угревой сыпи и постакне
Перечисленные изменения являются пусковым механизмом и фоном, на котором протекают дальнейшие нарушения, но уже местного характера.
Начальный этап заболевания — формирование микрокамедонов. Они появляются в результате усиленного разрастания кератиноцитов волосяного фолликула и избыточной секреции сальных желез, закупорки протоков фолликулов, что ведет к формированию открытых и закрытых комедонов и заселению последних пропионбактериями акне. Эти микроорганизмы являются представителями нормальной микробной флоры кожной поверхности. При нарушениях в организме, снижении местного иммунитета и нарушения кислотно-щелочного состояния поверхности кожи они приобретают активность, проявляют свои патогенные свойства. Кроме того, бактерии вырабатывают ферменты, участвующие в воспалительных процессах, а также расщепляют жир сальных желез (триглицериды) до свободных жирных кислот, вызывающих раздражение кожи. Все это ведет к формированию условий, благоприятных для размножения стафилококковой инфекции и нагноения.
Лечение акне на лице зависит от типа элементов и стадии протекания патологического процесса. Существуют различные классификации угревой сыпи и ее последствий. В практическом применении наиболее удобно разделение угревых элементов на 2 большие группы:
- первичные, которые являются проявлением активного течения болезни;
- вторичные, или постакне, представляющие собой последствия угревой болезни.
В первой группе различают следующие виды акне:
- Закрытые и открытые комедоны. Закрытые комедоны, имеющие вид белых узелков (милиумы), представляют собой невоспаленные закупоренные сальные железы и волосяные фолликулы. В результате дальнейшего накопления в них секрета, грязи, эпителиальных клеток происходит формирование открытых угрей с черной точкой на верхушке, выступающей над поверхностью кожи.
- Папулезные угри — это следствие воспалительной реакции в местах локализации комедонов и окружающих их тканей. Они представляют собой округлые, несколько болезненные, уплотнения в виде узелков до 1 см в диаметре, возвышающиеся над поверхностью и имеющие розовую, фиолетовую, красную или пигментированную окраску (иногда без изменения цвета кожи). Сливаясь, близкорасположенные папулы могут формировать бляшки. Папулезная сыпь может существовать длительное время и рассасываться самостоятельно или в результате лечения. После нее не остается никакие следов, но иногда могут быть длительно сохраняющиеся участки пигментации.
- Пустулезные угри возникают в результате присоединения стафилококковой инфекции. Это полостные образования, заполненные гноем. Они чаще имеют вид гнойничков, после опорожнения которых от гнойного содержимого и заживления нередко остаются мелкие рубчики. Если гнойный процесс развивается и захватывает более глубокие слои кожи или подкожную клетчатку, формируются абсцесс или флегмона. Они требуют уже более серьезного лечения, так как инфекция может попадать в кровь и вызывать сепсис. После их заживления остаются грубые рубцы с перемычками и свищами.
Виды постакне:
- Пигментация, представляющая собой изменение цвета кожи после воспаления в месте комедонов. Она может сохраняться до 1,5 лет, но хорошо поддается лечению с помощью химического пилинга.
- Псевдорубцевание (ложное рубцевание) в виде красноватых пятен после воспаленных комедонов. Изменения не выступают над поверхностью кожи и исчезают без рубцевания и пигментации максимум через полгода.
- Истинные рубцы — атрофические (мягкие, не возвышающиеся над кожной поверхностью, а иногда— втянутые), гипертрофические (плотные, выступают над кожей) и келоидные (очень плотные, неправильной формы, превышают размер самой раны).
Современные методы лечения акне
Лечение акне основано на понимании угревой болезни как результата гормональных нарушений в организме при наличии способствующих факторов. Поэтому только местным лечение может быть при наличии единичных элементов. В остальных случаях терапия должна быть комплексной и проводиться после обследования эндокринной, пищеварительной и других систем организма.
Принципы лечения включают в себя:
- ограничение употребления богатых углеводами продуктов, кофе, спиртных напитков, острых приправ и специй, если это усиливает жирность кожи и способствует обострению заболевания;
- лечение сопутствующих заболеваний, нормализацию функции эндокринной системы и психоэмоционального состояния;
- санацию выявленных источников хронической инфекции в организме;
- использование очищающих средств для лица, независимо от тяжести заболевания; несмотря на то, что появление угревой сыпи не связано с плохим уходом за кожей лица, кислая или нейтральная среда способствует предотвращению воспалительных и гнойных осложнений;
- общее и местное воздействие с применением медикаментозных и косметических средств, включая аппаратное лечение акне.
Препараты и методики подбираются дерматологами и косметологами в зависимости от распространенности процесса и тяжести заболевания.
Медикаментозные препараты и методы системного воздействия
Антибиотики эритромицинового и тетрациклинового ряда — применяются после исследования посевов материала на чувствительность к ним микрофлоры. Назначается один из следующих антибиотиков:
- доксициклин по 300 мг 1 раз в сутки в течение 10-12 дней;
- рондомицин в тех же дозах 2 раза в сутки — 7 дней;
- сумамед по 500 мг 1 раз в сутки — 7 дней.
Одновременно с антибиотиками необходимо применять противогрибковые средства.

Препараты цинка — окись или сульфат цинка до 3 раз в сутки после еды по 20-50 мг.
Роаккутан (изотретиноин) — особенно эффективен при лечении акне тяжелого или среднетяжелого течения. Назначается по 0,5-1 мг (из расчета на 1 кг массы тела больного)в сутки в течение 4-8 месяцев. К концу 2-го месяца лечения доза снижается в 2 раза. Препарат обладает мощным противовоспалительным и себостатическим (при жирной себорее) эффектами.
Лазерное воздействие — внутривенное лазерное облучение (ВЛОК) и гелий-неоновый лазер (ГНЛ).
Оральные контрацептивные средства для женщин, например, «Диане-35», назначаемые по схеме.
Препараты местного применения
Ретиноиды (адпален, дифферин), влияющие на процессы ороговения эпителия, подавляющие функцию сальных желез и обладающие противовоспалительным и иммуномодулирующим действием. Применяются в виде геля. Наносятся после очищения кожи в течение 3 месяцев на ночь, поддерживающее лечение — 2-3 раза в неделю.
Скинорен (азелаиновая кислота) — используется в виде крема или геля 2 раза в сутки. Обладает противовоспалительным и антимикробным действием, уменьшает пигментацию и влияет на кератинизацию волосяного фолликула.
Крема, мази, гели, суспензии с атибиотиками. Наносятся на воспаленные участки 2-3 раза в сутки.
Пилинговые препараты с салициловой, гликолевой кислотами, резерцином, серой — обладают отшелушивающим, противовоспалительным, нормализующим функцию сальных желез действием.
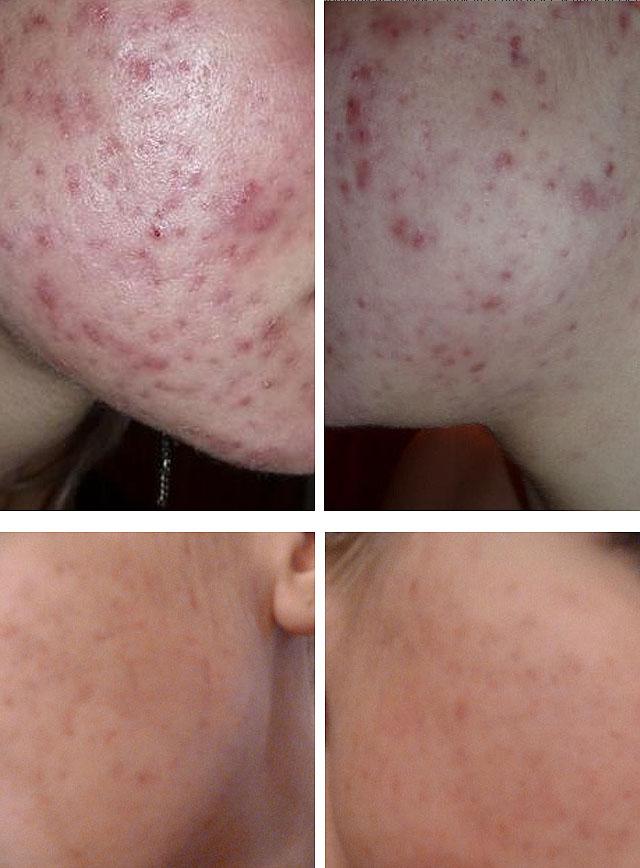
Медикаментозное лечение акне препаратом Роаккутан
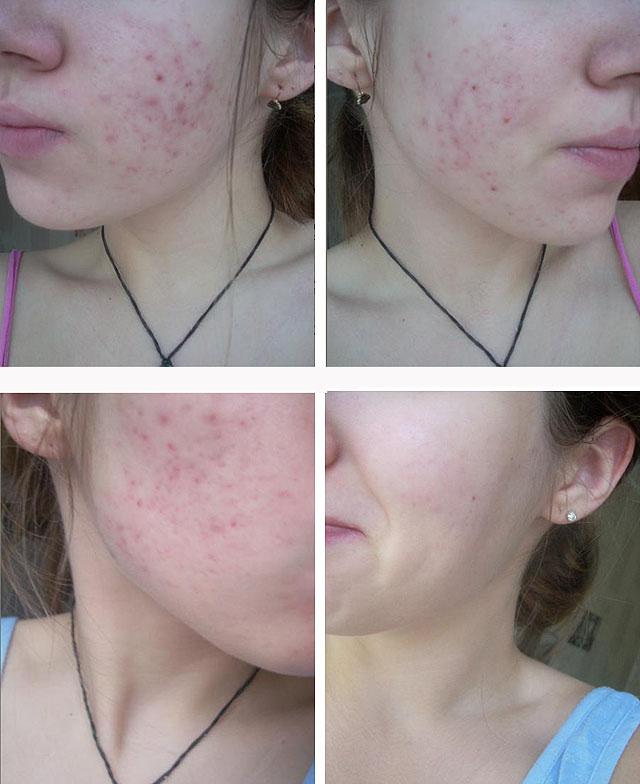
Комплексная медикаментозная терапия акне
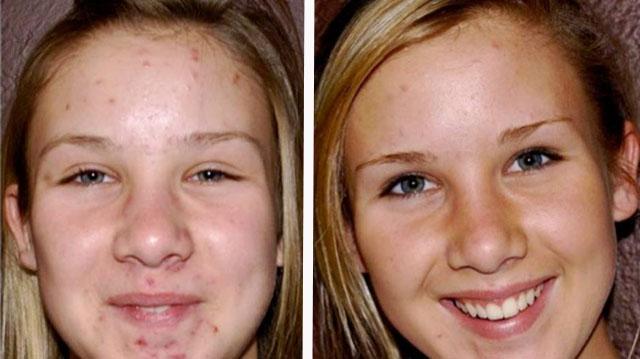
Применение кислотного пилинга
Аппаратное лечение акне
Осуществляется с использованием различных косметологических методик в зависимости от состояния кожи: проведение дермабразии, дезинкрустации, курсов ультратоновой и микротоковой терапии (ионофорез, электропорация), фонофореза, гальвано- и криотерапии, мезотерапии с введением гиалуроновой кислоты и препаратов коллагена, механического и лазерного пилинга и других лазерных методик.
Методы и средства комплексного лечения акне и его последствий подбираются специалистами индивидуально с постоянной коррекцией назначенной терапии.

