Как делают общий наркоз – Общий наркоз — что это такое, чем опасен, последствия для организма, как делают, сколько отходят, противопоказания
Общая анестезия — Вся правда о наркозе
Общая анестезия (общий наркоз) относится к одному из самых сложных типов анестезии. Главным отличием общей анестезии (наркоза) от других видов обезболивания является выключение сознания пациента. Общая анестезия обеспечивает анальгезию (Вы не чувствуете боли), амнезию (кроме временной утраты сознания у Вас еще будут отсутствовать воспоминания о самой операции), а также релаксацию (расслабление мышц вашего тела).
Наркоз – это по своей сути очень глубокий сон, вызванный искусственно с помощью специальных лекарственных средств (препаратов для наркоза).

Общая анестезия
Синонимами термина «общая анестезия» являются такие употребляемые слова и словосочетания, как наркоз, общее обезболивание, наркоз общий, ингаляционный наркоз, эндотрахеальный наркоз, внутривенный наркоз, общий наркоз. Подробнее об этих разновидностях наркоза читайте в разделе «Виды общей анестезии». Следует отметить, что термин «общий наркоз» является по своей структуре грамматически неправильным, поэтому его не следует применять.
Общая анестезия по своей важности представляет собой главный раздел той длинной цепочки, которая называется анестезиологическим обеспечением оперативного вмешательства.

Анестезиолог выполняет интубацию трахеи
Лекарственные препараты, используемые для анестезии, называются анестетиками. Как правило, общая анестезия начинается и поддерживается посредством подачи пациенту внутривенных препаратов, которые вводятся внутривенно через венозный катетер («внутривенный наркоз»), ингаляционных лекарств, где специальный газ вдыхается Вами через дыхательный аппарат («эндотрахеальный наркоз», «ингаляционный наркоз») или их комбинацией. Глубина общего наркоза (она же глубина выключение сознания) модифицируется изменением подаваемой дозы анестетиков в зависимости от этапа анестезии и операции, а также в зависимости от общего состояния пациента. Так, более травматичные и болезненные этапы оперативного вмешательства требуют большей глубины анестезии. В конце операции анестезиолог полностью прекращает подачу лекарств, концентрация анестетиков в головном мозге начинает непрерывно снижаться, после чего происходит процесс возвращения сознания вплоть до его полного восстановления.
После приезда в операционную анестезиолог проведет ряд стандартных общих мероприятий (пункирует периферическую вену, начнёт мониторинг работы сердца и дыхания), выполняемых рутинно, в независимости от типа выбранной анестезии.

Начало наркоза
После этого анестезиолог поднесет к Вашему лицу специальную маску и попросит спокойно дышать через неё и… Вы уснёте. Следующее, что Вы будите помнить – это уже то, как проснулись в операционной после завершения операции.
Несмотря на то, что все события, происходящие во время наркоза, не будут доступны Вашему сознанию, мы все же хотим рассказать Вам об одном очень важном аспекте общей анестезии – обеспечении проходимости дыхательных путей. Это нужно для того, чтобы минимизировать и сгладить Ваше возможное смятение от ощущения нахождения инородного тела в дыхательных путях, которое может возникнуть при еще неполном пробуждении от наркоза.
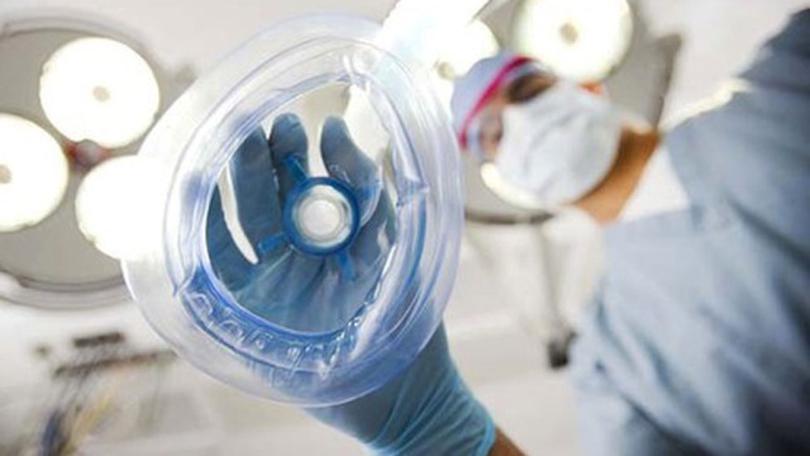
Общая анестезия (общий наркоз), как правило, требует обеспечения проходимости дыхательных путей. Чаще всего это необходимо, если существует риск аспирации (попадания желудочного содержимого в легкие) или операция длительна по своей продолжительности.

Интубационная трубка — надежность дыхания при наркозе
Для этих целей врач-анестезиолог чаще всего используются два вида устройств – интубационная трубка или ларингеальная маска. Эти устройства устанавливаются в дыхательные пути, когда пациент уже полностью заснул и находится в анестезии, так как это очень болезненная процедура.

Интубация трахеи – важный этап наркоза
Процедура установки интубационной трубки в дыхательные пути называется интубацией трахеи.

Ларингоскоп – важный атрибут анестезиолога
Для её выполнения требуется наличие ларингоскопа – специального прибора, с помощью которого врач-анестезиолог находит вход в гортань.

Ларингеальные маски
В некоторых случаях для обеспечения во время общего наркоза свободного дыхания может использоваться другое приспособление – ларингеальная маска. Ларингеальная маска сделана из тонкого мягкого латекса. Коренным её отличием от интубационной трубки является то, что она располагается только глотке и не проникает в гортань, что предупреждает раздражением дыхательных путей, которое иногда случается при использовании интубационной трубки. Именно поэтому общий наркоз с ларингеальной маской переносится пациентами гораздо комфортнее, чем общая анестезия с применением интубационной трубки.

Наркозный аппарат – легкие пациента во время общей анестезии
После установки данных устройств к Вам подключается специальный дыхательный аппарат (наркозный аппарат, наркозно-дыхательный аппарат), который принимает на себя функцию вашего дыхания. Как только операция закончена и пациент просыпается от наркоза, то устройство, обеспечивающее проходимость дыхательных путей, извлекается. Это, немаловажный этап общей анестезии, называемый экстубацией трахеи, он требует от Вас спокойного эмоционального состояния. Нахождение устройства для поддержания проходимости дыхательных путей на этапе пробуждения от общего наркоза может вызвать неприятное чувство дискомфорта и першения в горле. Нужно отнестись к этому спокойно, стараться ровно дышать и, самое главное, выполнять все указания Вашего анестезиолога.
После окончания общей анестезии Вы можете почувствуете боль в той области тела, где была выполнена операция. Если по приезду в хирургическое отделение Вы еще будите её ощущать, то сообщите об этом медицинскому персоналу – Вам сразу введут обезболивающее лекарство. Проведенная анестезия требует строгого соблюдения определенного режима поведения после операции.
Наиболее частыми последствиями общей анестезии являются тошнота и рвота. Замечено, что чаще всего эти явления бывают у детей, беременных, а также пациентов, страдающих ожирением или диабетом. Реже, после общей анестезии могут встречаться сонливость, боль в горле, охриплость голоса, головная боль, дрожь, чувство боли и усталости в мышцах. Как правило, все эти неприятные ощущения и последствия общей анестезии проходят в течение 24-48 часов после операции.
Наркоз общий, что это такое * Как делают анестезию, последствия и противопоказания
Наркоз является обязательной процедурой, которая используется при операциях и других медицинских манипуляциях. При помощи нее больного погружают в состояние искусственного сна, при котором он не ощущает неприятных болезненных чувств. Это уникальная процедура, позволяющая осуществлять тяжелые операции с разрезанием мягких тканей. Именно это предоставляет возможность врачу успешно проводить оперативные вмешательства без вреда для здоровья больного. Но все же стоит узнать все о наркозе, чтобы понять, что это за процедура.

Что такое наркоз?
Общий наркоз – анестезия, при которой осуществляется искусственное подавление функционирования центральной нервной системы. Все это сопровождается отключением сознания пациента. Эта процедура применяется для устранения болезненных синдромов во время операций и других медицинских процедур.
Из всего этого становится понятным, что такое наркоз и зачем он применяется. Данная манипуляция вызывает полную потерю сознания, происходит расслабление мышечной ткани, снижаются и отключаются определенные рефлексы, а также пропадает восприятие болезненных ощущений. Добиться всех этих состояний можно только при введении препаратов, которые должен подбирать лечащий врач.
Но мало знать что это такое, также требуется рассмотреть принцип действия наркоза, а точнее используемых медикаментов. Они способны погружать корковые центры мозга в состояние наркотического сна разной глубины.
Виды общего наркоза

Чтобы понять, чем вреден наркоз, стоит рассмотреть его типы. Но часто разовое использование анальгетических лекарств не оказывает отрицательное воздействие на состояние.
Важно! Общая анестезия часто проводится с использованием разных медикаментозных средств с наркотическими и ненаркотическими анальгетиками, лекарств с анестезирующим эффектом, нейролептиков.
Общее обезболивание разделяют на два вида:
- Ингаляционный вид. Это общий наркоз, при котором лекарственные компоненты проникают в кровоток через легкие при вдыхании лекарств в форме газа;
- Неингаляционный вид. Лекарственные препараты вводятся внутривенно и внутримышечно. В отличие от первого метода он используется намного реже.
Последняя разновидность наркоза разделяется на виды:
- Классическое введение лекарств. Часто применяются такие лекарства, как рекофол, тиопетал, кетамин. Они вводятся в венозную кровь. Они вводят в глубокий сон, при котором сохраняется дыхательная способность, а также наблюдается небольшое расслабление мышечной ткани;
- Нейролептаналгезия. Во время этой процедуры используется дроперидол, фентанил. Это поверхностное обезболивание, которое провоцирует чувство сонливости и приводит к заторможенности;
- Атаралгезия. При этой процедуре происходит потеря чувств болезненности при помощи транквилизаторов диазепама и фентанила;
- Комбинированный наркоз. Во время данной процедуры наблюдается медленное поступление лекарств – анестетиков, аналгетиков с наркотическим воздействием, нейролептиков, препаратов для ингаляций (они применяются с релаксантами дитилин, ардуан). Компоненты блокируют нервно-мышечные импульсы, все это вызывает полную потерю дыхательной деятельности. Это действие наркоза опасно для детей и взрослых.
Противопоказания к анестезии
Прямых ограничений к выполнению наркоза не существует, это связано с тем, что общее обезболивание часто применяется при операциях, которые нужны для восстановления здоровья и спасения жизни. Иногда важнее провести оперативное вмешательство, чем отказываться от него из-за наличия определенной болезни.
Выделяют следующие противопоказания к общему наркозу:
- Присутствие гормонозависимых заболеваний;
- Декомпенсированные болезни органов эндокринной системы;
- Расстройство ритма сокращения сердца;
- Если пациент недавно перенес инфаркт миокарда или инсульт. Обязательно должно пройти не меньше полугода;
- Развитие бронхиальной астмы с хроническим или острым характером;
- Патологии сердца, сосудов или внутренних органов;
- Опасно проводить анестезию при алкогольном и наркотическом опьянении;
- Наркоз не делается на полный желудок.
Не стоит забывать про противопоказания к наркозу у детей. Врачи рекомендуют отложить проведение операции, если у ребенка имеются болезни с инфекционной природой, в особенности:
- Патологии органов дыхательной системы;
- Рахит;
- Гипотрофия в тяжелой степени;
- Сыпь на поверхности кожного покрова, которые имеют гнойный характер.
Стоит отметить! Обязательно нужно знать, на что влияет общий наркоз. Все-таки это опасная процедура, которая может вызвать серьезные проблемы и осложнения со здоровьем.
Анестезия и беременность
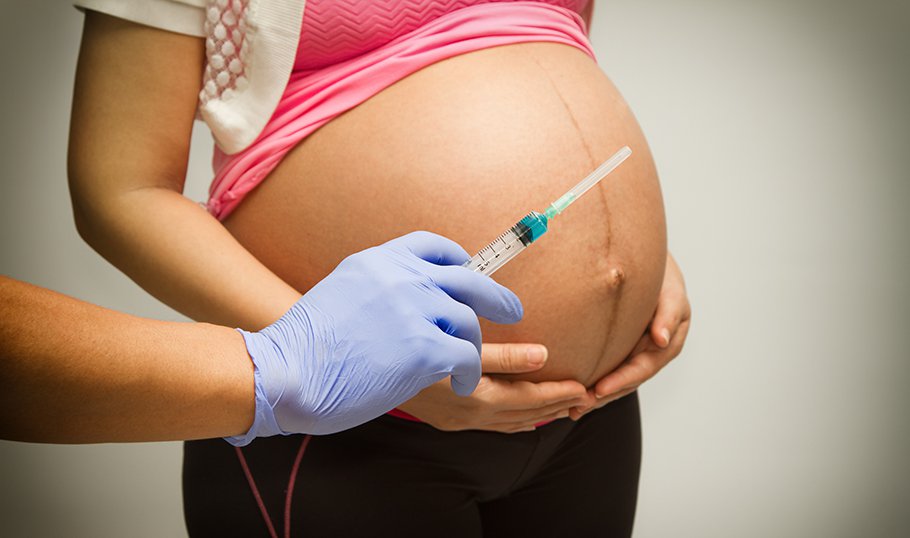

На протяжении жизни в организме женщины происходят серьезные изменения – менструации, гормональные изменения, беременность. Особое внимание стоит уделять здоровью при вынашивании ребенка, потому что в этот период стоит заботиться не только о себе, но и о будущем малыше.
Многие врачи рекомендуют при беременности отказаться от проведения всевозможных операций, чтобы не нанести вред будущему ребенку. Общий наркоз может оказывать сильное токсическое воздействие, которое может быть опасным для будущей мамы и малыша. Эта процедура не должна выполняться в первом триместре беременности, в это время происходит образование и закладывание основополагающих систем и органов плода.
Общее обезболивание не желательно делать в середине третьего семестра. Используемые анестетические лекарства вызвать выкидыш или сильное кровотечение.
Современный наркоз с общим действием часто делают во время кесарева сечения, чтобы роженица не испытывала неприятных чувств, боли. Иногда женщина после этой процедуры может испытывать следующие неприятные состояния:
- Затуманивание рассудка;
- Судороги;
- Тошноту;
- Головокружения.
Обратите внимание! Используемые препараты при анестезии попадают в состав грудного молока. По этой причине врачи рекомендуют отказаться от кормления ребенка в течение двух недель.
Особенности использования анестезии на ребенке
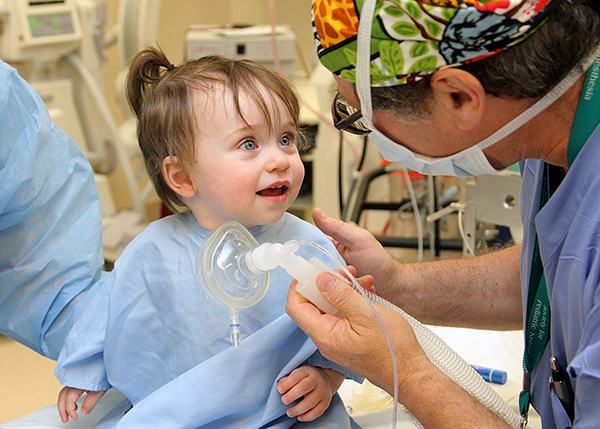

Маленькие дети намного легче выдерживают общий наркоз и способны моментально забывать неприятные последствия во время операций. Но реакции детского организма на анальгетические средства имеют индивидуальные особенности, как у взрослых пациентов.
Разные манипуляции могут отрицательно подействовать на развитие ребенка, также они замедляют его рост. Стоит помнить про неприятные последствия, среди которых стоит выделить возникновение аллергии на лекарства, расстройство деятельности сердца.
Важно знать какой наркоз стоит использовать для детей. Общая анестезия оказывает неприятное влияние на скорость развития, она ухудшает функционирование центральной нервной системы. Прежде чем ее делать детям врач должен сопоставить и установить, что может быть опаснее для малыша – проведение наркоза или риск развития проблем со здоровьем.
К частым последствиям анестезии у детей относя:
- Развитие анафилаксии;
- Отек Квинке;
- Расстройство деятельности сердца;
- Впадение в кому.
Важно! Перед тем как ввести ребенка в состояние искусственного сна, врач должен провести полное обследование. Кроме этого после операции нужно применять лекарственные средства для улучшения кровообращения в головном мозге.
Механизм действия наркоза на тело человека и возможный вред
При проведении общей анестезии современные врачи стараются применять препараты с безопасным действием разных групп. Наиболее подходящими считаются – барбитурат, ингаляционные анальгетики, бензодиазепины. Именно они вводят больного в искусственный сон, после они обеспечивают нормальный выход из него без негативных последствий для здоровья.
Хирургический наркоз производится поэтапно:
- Аналгезия. Во время этого этапа наблюдается постепенная потеря сознания, при которой не проявляется чувствительность. Влияние общего наркоза полностью избавляет от болей;
- Стадия возбуждения. Анестезию проводят с использованием определенных медикаментов, которые провоцируют возбуждение. Во время этой стадии отмечается кратковременная стимуляция центров в мозге;
- Хирургическая стадия. Отмечается исчезновение возбудимости и всех типов чувствительности. Во время проведения общего наркоза при операции снижается кровяное давление, мышцы скелета расслабляются, зрачки расширяются;
- Пробуждение. На этом этапе возвращаются болезненные синдромы, человек приходит в сознание, восстанавливаются движения.
Но все же стоит учитывать, что общий и местный наркоз может оказывать отрицательное влияние на состояние здоровья. При его проведении могут проявляться нарушение работы внутренних органов и систем. Поэтому предварительно врач должен провести полное обследование и выявить возможные противопоказания.
Стоит отметить! Обязательно нужно знать, как действует анестезия на человека. Часто после нее проявляется тошнота, головные боли, головокружения, легкие судороги, ломота в мышцах. Необходимо тщательно подготовиться к этой процедуре.
Самые популярные мифы об анестезии
Общая анестезия является важной процедурой, от которой зависит успешное проведение оперативное вмешательство. Но имеется несколько мифов, которые обязательно нужно развеять:
- Роль анестезиолога. Он не только подает наркоз и уходит. Он следит за состоянием пациента в течение всего периода операции, обеспечивает успешный ввод в искусственной сон, а также вывод из него;
- Можно ли увидеть тот свет? Анестезия никак не связана с клинической смертью;
- Можно ли очнуться в разгар операции? Сам пациент не способен проснуться, это проводит анестезиолог. Он контролирует состояние больного, и при необходимости может вывести его из состояния искусственного сна;
- Вызывает ли анестезия в дальнейшем серьезные проблемы со здоровьем? Общее обезболивание оказывает временное воздействие, длительных последствий у него нет;
- С каждой последующей операции требуется увеличивать дозу анестетиков. Нет, это не так, каждый раз вводится одинаковая дозировка препаратов.
Как перенести легче общий наркоз?
Чтобы легче перенести общий наркоз требуется к нему тщательно подготовиться. Для этого необходимо выполнить следующие меры:
- Необходимо сбросить лишнюю массу телу;
- За сутки стоит отказаться или постараться уменьшить курение;
- Перед операцией не стоит употреблять алкогольные напитки;
- До оперативного вмешательства требуется хорошо выспаться;
- Все хронические патологии должны быть в стадии ремиссии;
- За день до процедуры стоит употреблять легкую еду. Общая анестезия должна проводиться на голодный желудок.
Последствия и побочные эффекты
Выход из наркоза считается важным этапом. Во время нее происходит восстановление рефлексов, организм возвращается к полноценной жизни. Наркоз в медицине является опасной процедурой, поэтому после нее врачи-анестезиологи должны постоянно следить за больным.
Стоит помнить про опасные осложнения и последствия общего наркоза, которые могут оказываться на организм:
- Развитие отека легких;
- Снижение или повышение артериального давления;
- Расстройство нормального ритма сердцебиения;
- Развитие тромбоэмболии в легочной артерии.
Выявляются неприятные последствия, которые могут быть связаны с расстройством деятельности дыхательной системы:
- Повышение уровня углекислого газа;
- Спазматические проявления в гортани;
- Смыкание голосовых связок;
- Проявления спазмов в бронхах;
- Усиленное появление мокроты.
Воздействие наркоза на организм тяжелое. Но часто многие больные переносят его нормально. Главное эту процедуру должен выполнять опытный анестезиолог, он должен следить за состоянием пациента на протяжении операции.
Ответы на самые популярные вопросы
Как долго человек отходит от наркоза?
Процесс отхождения от наркоза у каждого осуществляется по-разному. Обычно пациент приходит в сознание в течение получаса. Уже через час он может сделать глоток воды. Другие могут отходить от него в течение нескольких часов. Последствия, которые имеет общий наркоз, разные, как и время отхождения после него.
Может ли местная анестезия заменить общую?
Отличие местной анестезии от общей состоит в обезболивании только определенного участка, при этом пациент находится в сознании. Это обезболивание может использоваться при простых операциях, когда не требуется отключать сознание и работу головного мозга. Общая анестезия сопровождается введением пациента в состояние искусственного сна.
Что чувствует человек под общим наркозом?
Человек, находящийся под общим наркозом, ничего не может чувствовать. В этот момент у него отключается сознание, некоторые рефлексы, работа мышц. Он не ощущает болевые чувства.
Общая анестезия является серьезной процедурой, которая может оказывать негативное воздействие на состояние здоровья. Перед тем как ее проводить стоит изучить все важные особенности, нюансы проведения обезболивания. Стоит учитывать, что существует несколько вариантов наркоза, которые могут использоваться в разных областях медицины. Проводит их специалист-анестезиолог, который подбирает наиболее подходящий способ обезболивания и выбирает безопасный анестетик.
Невероятно! Узнайте, кто самая красивая женщина планеты 2019 года!
25 красивых женщин планеты
Под наркозом. Четыре важных правила общей анестезии для пациента | Здоровая жизнь | Здоровье
Грамотно пережить операцию и ее последствия помогут несколько правил.
Правило первое. Не стоит терпеть боль только для того, чтобы не подвергаться наркозу
Почти любая манипуляция, связанная с причинением сильной боли, вреднее для организма, чем наркоз. Поэтому в цивилизованном мире придерживаются такой точки зрения: там, где можно избавить пациента от боли, это обязательно делают. Современная медицина располагает для этого очень широкими возможностями.
К тому же наркоз с применением аппаратов искусственного дыхания значительно расширяет возможности хирургов и позволяет оказать помощь тем пациентам, которым при других видах хирургического вмешательства помочь уже нельзя. Конечно, при этом учитываются все противопоказания пациента, его возраст, возможности организма.
Правило второе. Соблюдайте рекомендации анестезиолога
Анестезиолог обязан побеседовать с вами накануне, если вы ложитесь на плановую операцию. Расскажите подробно обо всех проблемах, которые вас беспокоят, о том, как вы переносили наркоз раньше.
К тому режиму, который вам порекомендуют соблюдать перед операцией – не курить, не пить жидкости, – отнеситесь серьезно. Он назначается для того, чтобы предупредить осложнения и экстремальные ситуации.
Если вечером накануне или утром перед операцией вам прописали принять какие-то препараты, не игнорируйте это распоряжение. Как правило, перед операцией назначаются сильные снотворные, которые уже представляют собой первый этап анестезии. Они обеспечат вам глубокий расслабляющий сон перед операцией и правильное действие других обезболивающих веществ.
Правило третье. Выход из наркоза зависит от вида анестезии и особенностей организма
Обычно пациент выходит из наркоза в течение одного – четырех часов, в зависимости от объема применявшейся анестезии и своих индивидуальных особенностей. То, что выход из наркоза прошел нормально, может оценить только врач по различным показателям работы организма.
Сам пациент обычно довольно долго, в течение дня, пребывает в полудреме. Его родственники, которые при этом присутствуют, не должны пугаться. Организм больного просто находится под влиянием анальгетиков. Их обязательно вводят для того, чтобы смягчить боль после операции – ведь наркоз закончился, а причина боли осталась.

Может быть и другое состояние после наркоза – чрезмерное возбуждение. Обычно это бывает, если человек раньше злоупотреблял алкоголем, если у него были проблемы с психикой. Такое осложнение тоже поддается врачебному контролю – пациенту просто на некоторое время введут успокоительные и снотворные.
Правило четвертое. Помните, что после операции под наркозом мозг может не сразу начать работать, как прежде
Препараты, используемые для анестезии, выводятся из организма довольно быстро – через день-другой. Однако в течение месяца после операции некоторым пациентам действительно бывает трудно сосредоточиться, их беспокоит повышенная утомляемость, умственная работа идет не так успешно. Это связано не с действием наркоза, а с осложнениями операции – например, могла возникнуть ситуация с нехваткой кислорода или кровоснабжения мозга. Со временем это пройдет. Но лучше сразу после операции не включаться в работу «на полную катушку», а дать себе время на адаптацию.
Смотрите также:
14 частых вопросов про анестезию и наркоз
Общая анестезия — при этой форме анестезии они спят глубоко, крепко и безопасно. Ее реакция на боль так же подавлена, как и ее сознание. Анестетики постоянно поступают через кровь или воздух для дыхания. Следовательно, эта анестезия хорошо контролируется. Может использоваться в любой хирургии. (Маскирующая анестезия, ларингеальная маска, наркоз и интубационная анестезия)
Регионарная анестезия — распространяется на определенную часть тела, в зависимости от растения. Они остаются в сознании во время процедуры или дополнительно выбирают сумеречный сон, который включает в себя анестезию спинного мозга (анестезию лодыжки и спины) и блокировку верхних и нижних конечностей. (Анестезия сплетения, блокада коленного сустава и т. д.)
Местная анестезия только небольшая часть вашего тела становится нечувствительной к боли. Эту процедуру анестезии выполняет сам хирург.
Что необходимо сделать перед наркозом?
Пожалуйста, сообщите своему анестезиологу обо всех лекарствах, которые вы принимаете, включая те, которые вы купили в аптеке!
Особенно важно быть трезвым, за 6 часов до операции не кушать и за 2 часа до операции не употреблять жидкостей! (Исключение: несколько глотков воды для приема важных лекарств — но вы обязательно должны уточнить этот вопрос это у своего анестезиолога!)
В день наркоза воздержитесь от курения!
Удалите макияж и лак для ногтей!
Ювелирные изделия — в том числе пирсинг — должны быть сняты! Кроме того, очки, контактные линзы и слуховые аппараты, а также съемные части зубов, а также другие протезы. Исключения возможны только после консультации с анестезиологом.
Почему нельзя есть и пить перед операцией?
Анестезия устраняет защитные рефлексы (такие как автоматическое глотание). В результате существует риск попадания содержимого желудка в глотку, а затем в дыхательные пути. Это может привести к тяжелой пневмонии. Риск глотания (аспирации) тем больше, чем короче последний прием пищи. Поэтому в ваших же интересах сообщить анестезиологу, когда именно вы в последний раз ели и пили.
Почему я не могу курить в день операции?
Курение может увеличить секрецию желудочной кислоты и, следовательно, такой же риск, как и прием пищи до операции. Желудочный сок может стечь обратно в пищевод и в легкие (аспирация), вызывая там пневмонию.
Каковы риски и осложнения общей анестезии?
Наиболее распространенные осложнения:
Тошнота после операции (обычно вызванная наркотиками). Это происходит только у пациентов с определенной предрасположенностью и может очень хорошо лечиться с помощью лекарств.
Хрипота (после интубации) обычно проходит в течение 24 часов.
Аспирация (что означает попадание инородных тел в трахею или в легкие при проглатывании). Если пациент придерживается предписанных предоперационных поведенческих правил («трезвый»!), Аспирация практически невозможна. Эта опасность наиболее распространена при острых процедурах (незапланированные операции).
Сердечно-сосудистые нарушения (опасные при ранее существовавших заболеваниях сердечно-сосудистой системы) могут быть вызваны хирургическим стрессом.
Охлаждение (сегодня очень редко: во время операции пациент соответственно разогревается) проявляется послеоперационным тремором.
Повреждение зубов может произойти во время интубации — но очень редко.
Злокачественная гипертермия (крайне редко, 1: 250000, но опасная для жизни), вызвана генетической предрасположенностью пациента. Это осложнение начинается со значительного повышения температуры тела и может привести к почечной недостаточности. Если в семье известен случай злокачественной гипертермии, обязательно сообщите об этом своему анестезиологу!
Как быстро работает анестезия?
Независимо от того, начинается ли анестезия через кровоток или дыхательный воздух, вы заснете через несколько секунд.
Возможно ли проснуться во время операции или что-то слышать?
После того, как вы заснули, ваш анестезиолог постоянно проверяет глубину анестезии в дополнение к жизненно важным функциям органа. С лекарственными средствами, доступными сегодня, особенно с газообразными анестезирующими препаратами, вы можете почти полностью исключить возможность пробуждения или прослушивания во время операции. Кроме того, современные приборы дают возможность измерить глубину наркоза.
Будет ли что-то болеть после операции?
Около 25% пациентов жалуются на тошноту после операции. Причинами являются личная предрасположенность (например, склонность к укачиванию), тип операции и, в конечном итоге, выбранная процедура анестезии. Вы можете противодействовать тошноте с помощью профилактических лекарств. Хотя тошноты нельзя полностью избежать, она реже и слабее.
Когда можно снова есть и пить?
В зависимости от типа операции этот интервал времени может сильно отличаться. Лучше всего подождать не менее 3 часов, чтобы пить, и кормить твердой пищей не менее 6 часов.
Будет ли боль при пробуждении после наркоза?
Нет. Хотя боли нельзя полностью избежать после операции, вам, конечно, будет назначена соответствующая болеутоляющая терапия как на этапе выздоровления, так и впоследствии. Потребность в обезболивающих средствах в основном зависит от выполняемой операции.
Когда можно пойти домой после общей анестезии во время амбулаторной процедуры?
Выписка всегда должна проводиться хирургом и анестезиологом не ранее, чем через 2 часа после операции. Пациента вновь предупреждают о необходимости управлять транспортным средством в течение первых 24 послеоперационных часов, заключать какие-либо контракты или принимать алкоголь или седативные средства (за исключением рекомендованных ему лекарств).
Что такое регионарная анестезия?
Региональная анестезия — это временная потеря ощущения боли в определенной области тела из-за прерывания передачи боли в мозг. Обычно пациент остается в сознании во время этой формы анестезии.
Какие виды регионарной анестезии существуют?
Прерывание обезболивания возможно в нескольких местах:
В области спинного мозга («вышивка крестом»)В области нервного сплетения (сплетения), то есть там, где нервные волокна сливаются с нервами после выхода из спинного мозга (сплетение анестезии)В области отдельных нервов (так называемая периферическая регионарная анестезия или блоки периферических нервов)
Спинальная и эпидуральная анестезия.
Оба относятся к регионарным процедурам анестезии спинного мозга. Разница между этими двумя методами заключается в глубине проникновения. В отличие от спинальной анестезии, при эпидуральной анестезии высота места прокола и количество местной анестезии определяют местоположение и размер области анестезии.
«Региональная анестезия» происходит потому, что анестезируется только определенная часть тела, «спинной мозг», потому что нервы, выходящие из спинного мозга, анестезируются. В отличие от общей анестезии, пациент находится в сознании во время операции.
Спинальная анестезия может использоваться для всех операций ниже пупка, то есть для операций на ногах, в малом тазу, в области промежности и в нижней части живота. При эпидуральной анестезии операции могут выполняться на верхней части живота, в области малого таза и половых органов и на ногах.Спинальная анестезия является безопасной процедурой с использованием современного современного оборудования. Как и с любым методом, иногда возможны осложнения, но обычно они временные. Постоянные повреждения крайне редки.
Вы не спите во время операции под местной анестезией?
В зависимости от пожеланий пациента, это может бодрствовать. Но если он предпочитает спать, он может получить легкий транквилизатор.
Должен ли пациент быть трезвым перед местной анестезией?
Как и в случае с общей анестезией, к регионарным анестетикам применяются те же правила поведения.
Анестезия — наркоз или седация? Что это? | Статьи и советы
Мы расскажем вам об анестезии и о том, кто такой врач-анестезиолог и что он будет делать во время исследования или операции.
Вы пришли в клинику для прохождения ежегодного медицинского осмотра или с любой другой проблемой. В процессе медицинского обследования вам понадобилось выполнение диагностического исследования (гастроскопия, колоноскопия и др.) или операция. Лечащий врач рекомендует вам выполнить исследование или операцию в условиях анестезии.
Соглашаясь с рекомендацией лечащего врача, вы с волнением и страхом ожидаете предстоящую операцию или исследование. Очень часто пациент боится предстоящей анестезии больше, чем самой операции. Особенно ваш страх силен, если это ваша первая анестезия.
Кто такой врач-анестезиолог?
Анестезиология — это раздел медицины, занимающийся изучением средств и методов обеспечения анестезии (то есть потери чувствительности, в том числе болевой) при различных острых болевых синдромах, шоковых состояниях, травмах, хирургических вмешательствах. Врач-анестезиолог — специалист, занимающийся анестезиологией. Это одна из самых эрудированных и ответственных профессий из всех существующих медицинских специальностей. Анестезиолог обладает первоклассными знаниями по всем фундаментальным разделам медицины. Он знает, как работает весь организм в целом и каждая его функциональная система, каждый внутренний орган, каждая клеточка тела.
Как только появилась эта врачебная специальность, сразу же стало возможным проведение хирургических вмешательств без боли, стресса и тяжелых, угрожающих для жизни осложнений. Анестезиолог вооружен всеми знаниями и современными техническими возможностями, необходимыми для минимизации риска смертельных осложнений во время проведения хирургом операции.
Работа врача-анестезиолога заключается не только в грамотном и эффективном обезболивании. Его работа начинается еще до операции, с изучения истории болезни пациента и личной беседы с ним. От пациента он узнает о его хронических и перенесенных ранее заболеваниях, операциях с применением анестезии, аллергических реакциях на медикаменты или пищу. С учетом этой информации проводится предварительный анализ работы сердца, легких, сосудов, почек и печени, назначаются анализы и дополнительные исследования. Все это необходимо для правильного проведения анестезии во время операции и минимизации развития возможных рисков для жизни пациента. Только анестезиолог определяет оптимальный вид анестезии.
Перед операцией или исследованием он проводит с пациентом успокаивающую беседу. Ее смысл в доброжелательном объяснении процедуры применения анестезии и нейтрализации страха перед операцией. Врач рассказывает пациенту, как правильно подготовиться к предстоящей анестезии и оперативному вмешательству. Важно, чтобы в результате такого контакта больной и его родные не нервничали и были уверены в профессионализме врача-анестезиолога.
Виды анестезии
В настоящее время существует достаточно большое количество классификаций видов анестезии. Большинство из них являются достаточно сложными и запутанными для понимания. Наиболее простым, универсальным и общепризнанным является следующее разделение:
- общая анестезия (наркоз),
- седация (медикаментозный сон),
- регионарная анестезия (она включает спинальную, эпидуральную и проводниковую анестезии),
- местная анестезия.
Общая анестезия
Общая анестезия (наркоз) — искусственно вызванное обратимое состояние торможения центральной нервной системы, при котором возникает потеря сознания и памяти, расслабление скелетных мышц, снижение или отключение некоторых рефлексов, а также пропадает болевая чувствительность (наступает общее обезболивание). Все это возникает при введении одного или нескольких лекарственных препаратов (анестетиков), оптимальная доза и комбинация которых подбирается врачом-анестезиологом с учетом индивидуальных особенностей конкретного пациента и в зависимости от типа медицинской процедуры.
Общая анестезия по своей важности представляет собой главный раздел той длинной цепочки, которая называется анестезиологическим обеспечением оперативного вмешательства.
Как правило, общая анестезия начинается и поддерживается посредством подачи пациенту внутривенных препаратов, которые вводятся через венозный катетер («внутривенный наркоз»), ингаляционных лекарств, где специальный газ вдыхается пациентом через дыхательный аппарат («эндотрахеальный наркоз», «ингаляционный наркоз») или их комбинацией.
Глубина общей анестезии (наркоза) модифицируется изменением подаваемой дозы анестетиков в зависимости от этапа анестезии и операции, а также от общего состояния пациента. Так, более травматичные и болезненные этапы оперативного вмешательства требуют большей глубины анестезии. В конце операции врач-анестезиолог полностью прекращает подачу лекарственных препаратов, концентрация анестетиков в головном мозге начинает непрерывно снижаться, после чего происходит процесс возвращения сознания вплоть до его полного восстановления.
Седация
Седация — это «сноподобное» состояние умиротворенности, спокойствия и невозмутимости, которое вызывается при помощи относительно небольшой дозы лекарств, используемых обычно для проведения общей анестезии.
Седация позволяет пациенту физически и эмоционально расслабиться во время проведения какого-либо медицинского исследования или процедуры, которые могут быть неприятны или болезненны (к примеру, показаниями к седации могут быть эндоскопические исследования, биопсия, радиологические исследования, лечение зубов у стоматолога и другое).
Состояние седации, с одной стороны, создает хорошие условия для работы хирурга, так как пациент, находясь в состоянии полудремы, достаточно расслаблен. С другой стороны, седация по своей глубине является относительно поверхностным состоянием, так что при необходимости пациент в любой момент способен выполнить указания оперирующего хирурга, что, безусловно, очень важно.
Сон в седации не очень глубокий, поэтому функция дыхания пациента, в отличие от общей анестезии, как правило, не нарушается. После седации пациент будет или совсем ничего не помнить о произведенной процедуре, или иметь совсем небольшие воспоминания о прошедшем.
Технически седация может быть проведена как в условиях операционной, так и за ее пределами. Несмотря на эту кажущуюся простоту, седация требует к себе очень внимательного и скрупулезного подхода — такого же, как и другие виды анестезии.
Часто задаваемые вопросы
Что такое наркоз?
Создание специальных, искусственно вызванных условий с помощью лекарственных препаратов, позволяющих ввести пациента в состояние анестезии. Во время общей анестезии (наркоза или седации) пациент не ощущает боли, не помнит неприятного исследования и просыпается уже после операции или исследования.
Можно провести операцию или исследование без анестезии или седации?
При многих исследованиях и операциях возможно их проведение и без общей анестезии или седации, только под местной анестезией. В таком случае пациент во время операции или исследования остается в сознании, при этом производится обезболивание локального участка. Но в зарубежной медицинской практике, если проведение операции или процедуры под местной анестезией даже и возможно, все равно предпочтение отдают проведению операции или исследованию в комбинации седация и местная либо региональная анестезия.
Безопасны ли анестезия и наркоз?
Перед любой операцией, и тем более перед общей анестезией (наркозом) необходимо пройти обследование, объем которого зависит от предстоящего исследования или операции. При выполнении всех рекомендаций и назначений как лечащего врача, так и анестезиолога, в современных условиях развития медицины, общая анестезия (наркоз) или седация абсолютно безопасны для жизни пациента.
Правда ли, что наркоз отнимает пять лет жизни?
Анестезиология — часть медицины, а медицина направлена на продление жизни пациента, а не укорачивание. Многие пациенты еще в младенчестве переносят длительные операции под анестезией. Часто это не одна, а несколько операций. Благодаря слаженной работе операционной команды пациенты живут долгие годы.
Что, если я проснусь? Буду ли я чувствовать боль во время операции?
Иногда это даже необходимо. При некоторых операциях (на спинном мозге), врач-анестезиолог специально будит пациента в середине операции, чтобы он выполнил несколько команд хирурга. Боли пациент при этом не ощущает и этот эпизод не запомнит. Вероятность незапланированного пробуждения минимальна. Это связано с действием лекарственных препаратов. И при возникновении признаков несвоевременного пробуждения врач-анестезиолог примет необходимые меры для предотвращения пробуждения.
А если я не проснусь после операции?
На этот счет можно сразу успокоиться. Для здорового человека вероятность тяжелых осложнений — 0,0005%. То есть один случай на двести тысяч операций. Риск, что вам на голову упадет сосулька с крыши, в 25 раз выше. Так что можно раз и навсегда перестать бояться: сегодня анестезия — реально одна из наиболее безопасных вещей в нашей жизни. Причем все ее виды, от местного обезболивания до общей анестезии (глубокого наркоза).
Как влияет наркоз на память?
Снижение памяти после оперативного вмешательства или исследования в условиях общей анестезии или седации возможно. Но этот эффект крайне короток по времени и быстро проходит после прекращения действия лекарственных средств.
Как долго после операции мне надо находиться в стационаре?
В современных клиниках выполнение большинства операций возможно в условиях стационара одного дня, когда пациент вечером уже уходит домой, а на следующий день может приступить к работе или учебе.
Могу ли я после анестезии впасть в кратковременное буйство?
Да. Но обычно это индивидуальная реакция, связанная с остаточным явлением лекарственных средств. Тридцать лет назад возбуждение до и после общей анестезии было частым явлением. Сегодня благодаря современным лекарствам это крайне редкое явление.
Не стану ли я наркоманом после наркоза?
Нет. При общей анестезии применяются лекарственные действия с наркотическим эффектом, но действие их направлено на предупреждение боли, а вводятся они только во время операции. Во всем мире без опасения оперируют под общей анестезией (наркозом) бывших наркоманов, и это не становится причиной их возвращения к наркотикам.
Можно ли пить и есть перед наркозом?
Перед операцией запрещен прием пищи и воды как минимум за 6 часов до операции, так как может развиться рвота при наркозе. Если вы постоянно принимаете какие-либо лекарства, то о их возможной отмене перед операцией необходимо дополнительно уточнить у врача-анестезиолога.
Токсичны ли лекарства, применяемые при общем наркозе или седации?
Современные препараты для общей анестезии (наркоза) не обладают токсическим действием на организм. Эти же лекарственные препараты применяются для детей с грудного возраста и беременных женщин на любом сроке беременности. При современном развитии медицины, фармакологии и анестезиологии общая анестезия является самым безопасным, легко контролируемым видом анестезии.
Балинер Евгений Михайлович,
врач анестезиолог-реаниматолог клиники пластической хирургии «Основа».
Ответы@Mail.Ru: Как делают общий наркоз?
колят в руку,как наркоманы
маску одевают и включают и поплыл.. поплыл…
мне просто маску давали
укол в вену или маску одевают
Или в вену или маска
Наркоз – это по своей сути очень глубокий сон, вызванный искусственно с помощью специальных лекарственных средств. Термин «общий наркоз» является по своей структуре грамматически неправильным. Правильно-общая анестезия. Как правило, общая анестезия начинается с препаратов, которые вводятся внутривенно, затем ингаляционных лекарств, где специальный газ вдыхается больным через дыхательный аппарат («эндотрахеальный наркоз» , «ингаляционный наркоз» ) или их комбинацией. Общая анестезия (общий наркоз) , как правило, требует обеспечения проходимости дыхательных путей. Для этих целей врач-анестезиолог чаще всего используются два вида устройств – интубационная трубка или ларингеальная маска. Эти устройства устанавливаются в дыхательные пути, когда пациент уже полностью заснул и находится в анестезии, так как это очень болезненная процедура. Процедура установки интубационной трубки в дыхательные пути называется интубацией трахеи. Для её выполнения требуется наличие ларингоскопа – специального прибора, с помощью которого врач-анестезиолог находит вход в гортань. В некоторых случаях для обеспечения во время общего наркоза свободного дыхания может использоваться другое приспособление – ларингеальная маска. После установки данных устройств к Вам подключается специальный дыхательный аппарат (наркозный аппарат, наркозно-дыхательный аппарат) , который принимает на себя функцию вашего дыхания. Как только операция закончена и пациент просыпается от наркоза, то устройство, обеспечивающее проходимость дыхательных путей, извлекается. <img src=»//content-18.foto.my.mail.ru/mail/irina_bhbyf1956/_answers/i-47.jpg» > Подробнее <a href=»/» rel=»nofollow» title=»27140330:##:vidy-anestezii/obschaja-anestezija.html» target=»_blank» >[ссылка заблокирована по решению администрации проекта]</a>
Какой нарокоз выбрать — местный или общий: виды, преимущества, противопоказания,
Анестезия – обезболивание, применяющееся при оперативных вмешательствах, в ходе которых у пациента может возникнуть болевой шок. Различают два вида: местный и общий наркоз. Местная анестезия используется при малоинвазивных вмешательствах. Общий наркоз представляет собой полную потерю чувствительности и погружение в сон.
Процессом обезболивания занимается врач анестезиолог. Пациент во время консультации в клинике, с хирургом и анестезиологом выбирают вид обезболивающего. Анестезия назначается индивидуально для каждого пациента.
Выбор метода и способы введения препарата
При выборе метода учитывается ряд факторов:
- Объем оперативного вмешательства. Малоинвазивные операции позволяют применять местное обезболивающее. При серьезных повреждениях тканей предпочтение отдается общему наркозу;
- Состояние пациента. Выбор метода зависит от возможных осложнений в ходе операции или реакции на общий наркоз. В этом случае применяется местная анестезия;
- Квалификация и опыт хирурга. Анестезиолог учитывает хирургический опыт врача хирурга;
- Характер оперативного вмешательства. Например, женщина в процессе рождения ребенка может выбрать спинальную анестезию, при которой она будет находится в сознании, или общий наркоз, погрузившись в сон, исключит нервозное состояние.
 Местная анестезия отличается от общего наркоза способом введения и эффекту, оказываемому на организм человека. Таким образом, выделяют несколько способов обезболивания:
Местная анестезия отличается от общего наркоза способом введения и эффекту, оказываемому на организм человека. Таким образом, выделяют несколько способов обезболивания:
- ингаляции;
- внутривенное;
- подкожное;
- поверхностное;
- внутримышечное;
- ректальное.
В медицине широко применяется комбинированная анестезия. В зависимости от вида оперативного вмешательства применяется сначала один препарат, для быстрого достижения желаемого эффекта. Затем используется другой, для поддержания состояния анальгезии.
Местное обезболивающее
Местная анестезия обеспечивает блокаду рецепторов боли, осуществляющих проведение импульсов по волокнам. Применяется во всех медицинских отраслях. Используется в стоматологии для лечения, удаления и протезировании зубов. В хирургии для малоинвазивных операций. В урологии для операции на почке, простатектомии, урографии. Используется в гинекологии, травматологии, проктологии, гастроэнтерологии, офтальмологии, операциях лор — органов.
Местное обезболивание может быть поверхностным, для процедуры используются мази, спреи, гели. Инфильтрационным с применением инъекции сначала под кожу, затем послойно глубоко в ткани. Широко применяется в челюстно – лицевой хирургии, стоматологии. Проводниковым (региональным), блокирующим нервные стволы и сплетения. Такой способ исключает болевые ощущения при операции на конечностях, челюстях. Спиномозговым, эпидуральным, каудальным, то есть центаральная блокада спиномозговых корешков.
Плюсы:
- обезболивание только необходимого участка тела, которое подвергается манипуляциям;
- нахождение пациента в сознании;
- отсутствие болевых ощущений;
- сохраняется сердечный ритм в стабильном состоянии;
- дыхательные пути не подвергаются раздражению от анестезирующих препаратов;
- сохраняются двигательные функции.
Минусы:
К недостаткам относится индивидуальная непереносимость пациента анестетика. Препарат может вызвать аллергическую реакцию. Оперативное вмешательство ограничено по времени. Не каждый пациент соглашается на местное обезболивание, не желая видеть и осознавать процесс операции на своем теле.
В некоторых случаях инфильтрационная анестезия применяется хирургами, без участия анестезиологов (стоматология: лечение или удаление зубов) Такие действия могут привести к осложнениям, включающим поражение центральной нервной системы, нарушение кровобращения, алергическим реакциям вплоть до анафилактического шока.
При эпидуральной анестезии (например, при обезболивании во время родов) использование большой дозировки препарата может спровоцировать судороги и падение давления. Результат приводит к гибели пациента или повреждению головного мозга. Также существует опасность не попадания препарата в нужную область. При этом обезболивающий состав проникает под паутинную оболочку спинного мозга. Такие действия могут вызвать полную остановку дыхания, гипотонию, и, как следствие, остановку сердца.
Во избежание негативных последствий применяется сначала пробная доза. Изучается реакция организма на препарат и определяется необходимое количество анестетика. В случае возникновения побочных эффектов необходима срочная медицинская помощь.Общий наркоз
 Общий наркоз искусственно вводит организм человека в состояние глубоко сна. Применяется при серьезных операциях, требующих длительное время. Отличие общего наркоза от местной анестезии – это полное отключение сознания пациента. При этом все мышцы организма находятся в расслабленном состоянии.
Общий наркоз искусственно вводит организм человека в состояние глубоко сна. Применяется при серьезных операциях, требующих длительное время. Отличие общего наркоза от местной анестезии – это полное отключение сознания пациента. При этом все мышцы организма находятся в расслабленном состоянии.
Для полного погружения человека в сон применяется внутривенное введение препарата через катетер, ингаляционное с использованием специального газа и комбинированное.
Плюсы:
- Полное отсутствие боли в ходе операции;
- Амнезия, пациент не помнит процесса операции;
- Расслабленное состояние мышечных тканей;
- Отсутствие нервозного состояния пациента.
Минусы:
Общий наркоз сильно ослабляет иммунную систему организма. Процесс погружает сознание в сон, но нервные окончания чувствуют боль. Из – за этого начинается выработка гормонов стресса, вследствие чего организм получает удар по иммунитету.
Нередко выход из наркоза проходит достаточно тяжело. Послеоперационных период характеризуется болевыми ощущениями, требующими прием анальгетиков. Возможны проявления тошноты, рвоты, головокружения.
По статистическим данным существует риск не проснуться после введения препарата 0,1% из 100%.
В ходе оперативного вмешательства, независимо от того местный или общий наркоз применяется, необходимо участие анестезиолога. В последнем случае, процесс во время сна контролируется анестезиологом на всем протяжении. При необходимости, осуществляется помощь пациенту.
