Как делают общий наркоз при операции: как действует и влияет на организм (2020) – Наркоз — Википедия
Ребенок и общий наркоз. Интервью со специалистом Каролиной Ромашко
В большинстве случаев о наркозе мы знаем только то, что операция под его воздействием проходит безболезненно. Очень часто наркоз пугает людей даже больше, чем сама операция. Страшат неизвестность, возможные неприятные ощущения при засыпании и пробуждении, да и многочисленные разговоры о вредных для здоровья последствиях наркоза. Тем более если все это касается вашего ребенка. Что такое современный наркоз? И насколько он безопасен для детского организма? На эти и другие вопросы нам ответила педиатр, анестезиолог-реаниматолог Каролина Ромашко.
Каролина Ромашко — педиатр, анестезиолог-реаниматолог, высшая категория, отделение реанимации, Городская Детская Клиническая Больница им. В. Игнатенко; педиатр, Международная больница Medpark

Информация: кто такой детский врач-реаниматолог?
Врач-реаниматолог занимается тем, что оказывает неотложную помощь в ситуациях, угрожающих жизни человека. Профессия реаниматолога подразумевает знание основ реаниматологии и анестезиологии. Анестезиологи и реаниматологи – это специалисты, которые могут быть взаимозаменяемы. Детские реаниматологи владеют особыми навыками работы с маленькими детьми, которые они нарабатывают с практикой.

Основная причина, по которой дети попадают к врачу-реаниматологу – это состояние шока, повлекшее за собой нарушение дыхания, сердечной деятельности, обмена веществ, работы нервной и эндокринной систем. Шок может быть травматическим, эмоциональным, болевым, токсическим, бактериальным. Человек в состоянии шока может быть сильно возбужден или подавлен, у него бледнеет и покрывается потом кожа, снижается давление, учащается пульс, дыхание становится поверхностным.

Такое случается крайне редко. Согласно мировой статистике, это бывает в 1 из 100 тысяч плановых операций. При этом чаще всего фатальный исход связан не с реакцией на анестезию, а с самим хирургическим вмешательством.

Подобную ситуацию исключает точный выбор дозировки операционного анестетика, которая рассчитывается исходя из индивидуальных параметров ребенка, главный из которых – вес.
Но и это не все. Сегодня ни одна операция не проводится без мониторинга состояния маленького пациента с помощью специальных датчиков, прикрепленных к его телу, которые оценивают пульс, частоту дыхания, артериальное давление и температуру тела. Многие детские больницы у нас в стране располагают самой современной техникой, включающей мониторы, измеряющие глубину наркоза, степень больного и позволяющие с высокой долей точности отслеживать малейшие отклонения в состоянии маленького пациента в ходе операции. Главное назначение наркоза – сделать так, чтобы ребенок не присутствовал на собственной операции, будь то продолжительное по времени хирургическое вмешательство или небольшое, но травматичное диагностическое ис
под каким наркозом делать операцию и больно ли под под местной анестезией
Блефаропластика является пластической операцией, которая позволяет скорректировать форму глаз, устранить нависшие веки и мешки под глазами. К такому хирургическому воздействию прибегают многие женщины, процедура легкая, хорошо переносится, но нуждается в эффективном обезболивании. Итак, под каким наркозом делают блефаропластику?
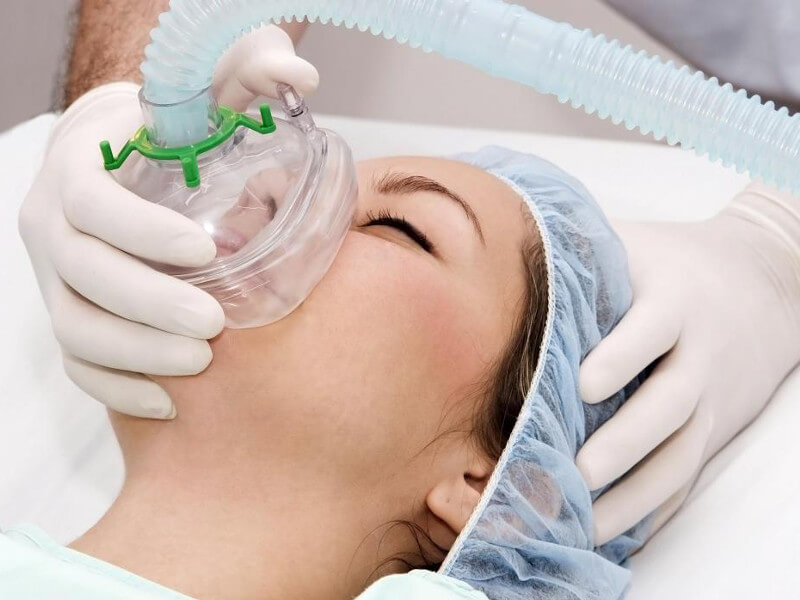
Анестезия может быть местной или общей, какой вид наркоза будет применяться, зависит не только от личных предпочтений пациента, но и от объема операции, показаний, переносимости обезболивающих средств и ряда причин.
Типы наркоза, применяемого при блефаропластике
Проведение блефаропластики подразумевает устранение жировых отложений и натяжение мышц через разрезы на коже. Естественно, такая манипуляция сопровождается сильными болями, поэтому она невозможна без качественного обезболивания. Блефаропластика может проводиться под местным или общим наркозом:
- местная анестезия – локальное обезболивание кожи и подкожно-жировой клетчатки в месте воздействия. То есть, введение местного анестетика на время блокирует болевые рецепторы в зоне глаз, что позволяет делать операцию без общего наркоза;
- общий наркоз – внутривенное или ингаляционное введение анестетиков, которые тормозят работу центральной нервной системы, в результате чего уходит болевой порог, мышцы расслабляются, подавляются рефлекторные реакции и отключается сознание. Применение современных препаратов позволяет подобрать такую дозу, которая оказывает минимальное отрицательное влияние на организм и ее действие длится ровно столько, сколько нужно для проведения операции;
- местная анестезия часто комбинируется с седацией – введением седативных препаратов. Их применение тормозит работу центральной нервной системы, но при этом пациент находится в сознании.
Какой наркоз выбрать: местный или общий?
Какая анестезия при блефаропластике необходима? Выбирать вид анестезии лучше вместе с хирургом. Многие пациенты выбирают местный наркоз, но важно знать, что такое обезболивание возможно при коррекции только нижнего или верхнего века. При таком вмешательстве объем операции минимальный и не сложный по технике выполнения, поэтому местное обезболивание вполне позволит сделать пластику качественно.
Многие врачи сочетают местный наркоз с седацией, так как при этом пациент погружается в неглубокий сон, поэтому расслабляется и не мешает хирургу выполнять пластику век. Блефаропластика под общим наркозом делается круговая – одновременная коррекция нижних и верхних век, изменение разреза глаз.
Такая операция требует больше времени и концентрации хирурга, а эффект от местного наркоза для соблюдения этих условий недостаточен. При выборе типа наркоза при блефаропластике учитывается не только тип коррекции, но и ряд других условий:
- возраст пациента;
- психоэмоциональный статус. Людям с повышенной тревожностью и неврозами показан общий наркоз, так как при местном обезболивании есть риск того, что состояние пациента будет отвлекать хирурга, что плохо отразится на качестве блефаропластике;
- переносимость местных обезболивающих препаратов. У многих пациентов наблюдается аллергическая реакция на лекарственные препараты из данной группы, потому им показана общая анестезия;
- результаты обследования. Перед операцией пациенту нужно пройти полное обследование, которое необходимо для обнаружения показаний и противопоказаний к наркозу.
Любой наркоз нуждается в подготовке пациента, поэтому тип анестезии выбирается предварительно.
Этап подготовки
Подготовка пациента состоит в выполнении ряда обследований, среди которых:
- анализ крови, в том числе, на свертываемость, сахар, инфекции;
- флюорография;
- ЭКГ;
- консультация офтальмолога и анестезиолога. Если операция будет выполняться под общим наркозом, то потребуется разрешение от терапевта или кардиолога.
Чтобы хирургическое вмешательство прошло успешно, а отрицательных явлений не появилось, необходимо:
- за 3 недели до операции прекратить курить, пить спиртное, применять лекарства, которые разжижают кровь;
- соблюдать диету накануне операции. За день до назначенной даты лучше есть легко усеваемую пищу, утром нельзя есть и пить;
- пациента заранее предупреждают о виде выбранного наркоза, особенностях его воздействия на организм и состоянии после хирургического вмешательства.
Особенности блефаропластики под местной анестезией
Блефаропластика под местной анестезией выполняется двумя способами:
- аппликационным – на нужный участок тела наносится крем или распыляется гель с анестетиками;
- инъекционным – анестетик вводится под кожу с помощью шприца с иголкой.
Блефаропластика под местным наркозом выполняется после инфекционного введения препаратов. Аппликационный способ при этом не используется, так как внешние средства не проникают глубоко и не влияют на подкожно-жировую клетчатку. Во многих ситуациях инъекционная анестезии проводится средствами, в которых содержится ультракаин, лидокаин, бувикаин.
Достоинства и минусы
Блефаропластика под местным наркозом предпочтительнее в сравнении с общим. Главными преимуществами такого обезболивания являются:
- минимальный риск появления системных тяжелых осложнений, возможных из-за ядовитого действия препаратов, используемых при общем наркозе.
- возможность выполнения рекомендаций и указаний хирурга. В момент операции хирург может просить пациента временами закрывать и открывать глаза, что благоприятно отражается на результатах коррекции.
- минимальный период восстановления после анестезии. Пациент может находиться под наблюдением медицинского персонала всего пару часов, потом он уходит домой.
- несмотря на явные преимущества местной анестезии при блефаропластике, такой тип обезболивания применяется не всегда.
Среди недостатков можно выделить следующее:
- повышение артериального давления. На момент пластической операции на глазах многие пациенты нервничают, что приводит к повышению АД. Такое состояние не несет вреда здоровью, но увеличивает риск появления кровотечения, что усложняет работу хирурга;
- появление аллергии на применяемый анестетик;
- невозможность применения местного наркоза при большом объеме операции. Чаще всего местное обезболивание назначается при подтяжке верхних век. При коррекции дефекта на нижних веках делается разрез изнутри, и это не всегда возможно, когда пациент находится в сознании.
Этапы операции под местным наркозом
Блефаропластика под местным наркозом выполняется в несколько этапов:
- хирург специальным маркером в зоне вмешательства выделяет участки, которые нуждаются в коррекции;
- кожа обрабатывается антисептиком;
- выполняется местная анестезия;
- при блокировании болевого порога хирург начинает делать блефаропластику;
- время операции составляет 40 минут, иногда меньше или больше. Все это время наркоз действует – дополнительное введение препарата снова блокирует болевой порог.
Что чувствует пациент в момент местной анестезии?
Многие задают вопрос: больно ли делать блефаропластику под местной анестезией? Болей в момент коррекции глаз и век под местным наркозом не наблюдается. Но пациент находится в сознании и может чувствовать дискомфорт:
- при введении инъекции ощущается сильная боль, но длится около секунды, и это время нужно потерпеть;
- давление на веки от применения инструментов. В это время пациент должен быть спокойным, так как от этого зависит качество операции и отсутствие осложнений после нее;
- резь в глазах от ярких хирургических ламп. При пластике верхних век глаза закрыты, но иногда хирург может попросить их открыть, при этом может выполняться временное ослепление при взгляде на расположенный напротив яркий источник света;
- нервное напряжение, что является следствием тахикардии, повышенного потоотделения, слабости, полуобморочного состояния. Если пациент предрасположен к таким психическим изменениям, то лучше местный наркоз использовать вместе с седацией.

В течение нескольких часов после блефаропластики болей нет, но потом они могут возобновиться. При их высокой интенсивности можно принять обезболивающий препарат, показанный врачом.
Вероятные осложнения местной анестезии
Самое страшное, что может случиться при местной анестезии, – это появление аллергической реакции, которая в тяжелых случаях приводит к анафилактическому шоку и отеку Квинке. К счастью, такие осложнения встречаются редко.
Появление отека Квинке и анафилаксии требует срочной медикаментозной помощи. Поэтому блефаропластику лучше делать в тех клиниках, в кабинетах которых есть аптечка для оказания срочной помощи, а в самом учреждении – реанимационное отделение. К другим осложнениям местного наркоза принято отнести следующее:
- нарушение самостоятельного дыхания. Такое осложнение наблюдается у людей с тяжелыми формами заболевания органов дыхания, но обычном им противопоказаны любые местные анестетики, поэтому диагностика должна быть тщательно проведена;
- появление синяков из-за прокола сосуда в момент введения инъекции. Осложнение не опасное, кровоподтек исчезает через несколько дней;
- инфицирование. Попадание патогенных микроорганизмов в момент введения инъекции возможно, если не соблюдать правила асептики и антисептики.
Блефаропластика под местной анестезией не вызывает осложнений, если перед процедурой полностью определены все показания и противопоказания, а хирург точно соблюдает технику введения инъекции и проведения пластического хирургического вмешательства.

Блефаропластика под общим наркозом
Общий наркоз может быть внутривенным или ингаляционным. При выполнении блефаропластики часто используется ТIVA-анестезия – современный способ выключения сознания. TIVA означает полную внутривенную анестезию, при которая применяется только смесь лекарств, вводимых в вену. Ингаляционные препараты для блокировки центральной нервной системы не используются.
Главные достоинства TIVA-наркоза:
- небольшая вероятность появления тошноты и рвоты после наркоза;
- гемодинамическая стабильность оперируемого;
- минимальный риск токсичности для пациента;
- снижение давления внутри сосудов;
- быстрая реабилитация.
TIVA-анестезия позволяет получить автоматическое введение предварительно рассчитанной дозы анестетиков и постоянный контроль за состоянием пациента. Полный внутривенный наркоз может использоваться, если у пациента присутствует устойчивая форма артериальной гипертензии. Общий наркоз в отличие от местного позволяет полностью расслабить мышцы и отключить сознание пациента.
Таким образом, хирург не отвлекает в момент операции. После общего обезболивания риск системных побочных явлений высокий. Но их появление зависит в правильной дозировке препарата. При ее расчете анестезиолог опирается на массу тела пациента, его возраст, наличие сопутствующих болезней. Поэтому качественно дать наркоз может только квалифицированный анестезиолог.
YouTube responded with an error: Daily Limit Exceeded. The quota will be reset at midnight Pacific Time (PT). You may monitor your quota usage and adjust limits in the API Console: https://console.developers.google.com/apis/api/youtube.googleapis.com/quotas?project=268921522881
 Загрузка…
Загрузка…виды и способы обезболивания пациента перед операцией
Считается, что первый наркоз был применен зубным врачом Томасом Мортоном. Он использовал пары эфира для обезболивания, и такое открытие спасло впоследствии не одну тысячу жизней. Несмотря на то, что прорыв в области анестезии произошел в далеком 1846 году, эта процедура до сих пор вызывает опасения и является источником большого числа споров и мифов.
«Устранение боли при операциях – химера, о которой непозволительно думать; режущий инструмент и боль – два понятия, неотделимые друг от друга в уме больного» (Вельпо)
Чтобы развенчать подобные заблуждения, необходимо разобраться, кто такой анестезиолог и какие функции он выполняет.
Характеристика специалиста
Специальность врача, отвечающего за безболезненность и безопасность проведения хирургической операции, носит название «анестезиолог-реаниматолог». В перечень его обязанностей входит:
- предварительное обследование пациента;
- изучение истории болезни;
- сбор сведений об аллергических реакциях организма на различные препараты;
- ввод наркоза и подключение больного к аппарату жизнедеятельности;
- контроль функционирования всех систем организма во время операции;
- вывод из бессознательного состояния по окончании комплексного воздействия.
Врач должен быть собран и спокоен в любой ситуации. В некоторых случаях он может оказать помощь при кровотечении или провести непрямой массаж сердца. От его умений во многом зависит успешность проведения хирургического вмешательства, так как именно он должен вовремя зафиксировать изменения состояния пациента. Также хороший анестезиолог – еще и опытный психолог. Ведь он общается с пациентом и родственниками на всех этапах лечения и может вселить в них уверенность в успехе.
«Очень сложно рассказывать спокойно и доброжелательно о боли до тех пор, пока от нее не освободишься» (Артур Голден)
Любая операция – это прежде всего травма. Повреждения, наносимые специальными хирургическими приспособлениями, вызывают раздражение периферических рецепторов. И уже от них сигнал передается в головной мозг. Правильный выбор анестезии гарантирует безболезненность процесса, неправильный может привести к ухудшению здоровья, замедлению заживления ран или стать причиной других, иногда трагических последствий.
Основные виды анестезии перед хирургическим вмешательством
- Местная. Такой вид обезболивания проводят при помощи препаратов, прерывающих импульсы рецепторов по нервной системе. Чаще всего анальгезирующее воздействие производится инъекционным (введение средства на нужную глубину шприцем) или аппликационным (нанесение мазей, гелей, кремов, закрепление пластырей на область локализации неприятных ощущений) способами.
- Проводниковая. Лекарственное средство доставляется в область проводящего нерва на небольшом расстоянии от оперируемого участка. Таким образом создается блокада этого участка. Подобный способ применяется не очень часто, так как существует вероятность повреждения крупного сосуда. А это может вызвать нарушение чувствительности и сбой в работе мышц.
- Региональная. Такой метод снятия боли проводится только опытным специалистом в медицинском учреждении. Суть его заключается во введении «Лидокаина», «Бувикаина», «Наропина» в спинномозговой канал тонкой длинной иглой. Эффект наступает уже через 2-3 минуты и сохраняется до двух часов.
- Общий наркоз. Процедура необходима при серьезных повреждениях или сильных болях. Обезболивание происходит за счет угнетения некоторых функций головного мозга и подкорковых структур. Различают два вида наркоза: внутривенный и ингаляционный. Свои названия они получили по способу доставки анальгетиков (укол, маска соответственно) к нужному участку.
Все способы анестезии давно изучены. Врачи знают о возможных негативных реакциях и готовы к ним. Но некоторые фобии не желают оставаться в прошлом.
Мифы о наркозе
1. Большая вероятность осложнений. Действительно, до появления высокотехнологичных приборов и современных медикаментозных средств риск возникновения негативных последствий достигал 60–70%, но сегодня эта цифра упала до 1-2%. По статистике, самое опасное проявление – это анафилактический шок. Но подобные аллергические реакции возникают лишь в одном случае на десять тысяч операций.
2. Можно заснуть и не проснуться. Такая легенда закрепилась по причине нежелания врачей выносить сор из избы. Большая часть смертей на хирургическом столе никак не связана с наркозом. Обычно причиной трагедии становятся осложнения или человеческий фактор.
3. Можно очнуться не вовремя. Это, наверное, самая распространенная фобия. Но современные медицинские аппараты не позволят телу восстановить функциональность раньше времени. Техника реагирует на малейшие изменения и при необходимости увеличивает дозировку лекарств.
Как подготовиться к общему наркозуNarkozis
Содержание статьи:
Как правильно подготовиться к наркозу
От того насколько правильно больной сможет подготовиться к предстоящей операции, зависит её исход. Подготовка к наркозу пациента происходит за день до операции и заканчивается к тому моменту, когда он оказывается в операционном блоке. Анестезиолог при осмотре обращает внимание на психологическое состояние больного, отмечает, насколько широко он может открыть рот, оценивает в каком состоянии и насколько выражена поверхностная вена. В этот момент доктор отмечает особенности кожных покровов, ногтевых пластин, цвет зрачка и дыхательных движений. Словом, обращает внимание на всё что может вызвать осложнение течения общей анестезии.
Можно ли есть
Существует основные рекомендации по приему пищи перед наркозом, разработанный еще в 1999 годы. Надо заметить следующее, что рекомендации по приему пищи для подготовки перед операцией и к наркозу разные.
Время эвакуации различных видов пищи из ЖКТ: Жидкости (чай, соки) — 2 часа; Молоко — 5 часов; Энтеральные смеси (специальное питание) 4 — 6 часов; Легкая еда — 6 часов; Мясо, жир 8 и > часов. Мета-анализ, включенный в Cochrane (2003), показывает, что голодание или прием жидкости за 2 часа до операции не влияют на объем содержимого и рН в желудке. Национальные и Европейские рекомендации по анестезии рекомендуют прекратить прием жидкости за 2 часа, а твердой пищи – за 6 часов перед вмешательством. ERAS, 2012.
Почему запрещается, есть
Употребление пищи перед предстоящей операцией под общим наркозом чревато не только неприятными последствиями, но и опасными осложнениями. Довольно часты случаи в хирургии, когда во время наркоза пациента начинало тошнить, рвотные массы при этом, вытекая, попадают в лёгкие. Также под воздействием общей анестезии, мышцы пациента расслаблены. Пища из желудка может самопроизвольно вытечь и попасть в дыхательные пути, тем самым возможно возникновение пневмонии, которую будет весьма трудно вылечить.
Но тут есть некоторые особенности. Сама по себе пища не агрессивная среда, в отличие от желудочного сока. По этому от врачей иногда можно услышать: «Лучше бы ты поел!»
Подводя итоги, можно сделать следующие выводы при подготовке к общей анестезии:
- Есть можно, главное соблюсти установленные сроки
- В день операции за 2 часа или более можно выпить стакан сладкого
- Всегда уточняйте у врача анестезиолога временные интервалы приема пищи накануне анестезиологического пособия.
Очищение кишечника; мочевого пузыря при помощи катетера
Для последующей очистки кишечника врач-хирург в предоперационный день назначает очистительную клизму. Утром накануне операции, клизму повторяют. Перед «большими» операциями больному непосредственно в операционной ставят мочевыводящий катетер. Так как процедура довольно неприятная, особенно для мужчин, катетер можно поставить, когда человек находится в наркозе. Для того чтобы поставить мочевыводящий катетер нужно иметь необходимые навыки, поэтому этим должна заняться медицинская сестра, а в особых случаях вызывается врач уролог, например, при выраженной аденоме предстательной железы.
Гигиенические процедуры
Для того чтобы максимально уменьшить риск инфицирования, больному необходимо принять душ, но это можно сделать только в том случае, если от врача не поступало предписаний о запрете гигиенической процедуры.
Утром, перед операцией под общим наркозом по возможности лучше отказаться от курения, необходимо обязательно почистить зубы. Если в полости рта есть коронки или нездоровые зубы, то необходимо заранее пройти лечение у стоматолога, так как при введении ИВЛ шатающиеся зубы могут выпасть, что приведёт к закупорке дыхательных путей.
Снимаем всё лишнее
Перед операцией лучше снять с себя всё лишнее. Если у пациента есть пирсинг или зубные протезы, необходимо освободить от них ротовую полость. Чтобы подготовиться к общему наркозу, стоит так же освободиться от контактных линз, слухового аппарата. В том случае если будет проведение местной анестезии, всё это можно оставить.
Премедикация
Раздел премедикации наименее разработан в современной анестезии. Выход из данной проблемы медики искали разными путями. Кто — то изучал новые более эффективные препараты, кто — то использовал препараты разнонаправленного спектра действия в комплексе, а большинство стандартно применяли атропин и промедол. Но как показала практика, этот метод премедикации не эффективен.
Цель у всех анестезиологов была одна, необходимо было, чтобы препараты, дающие нужный эффект, обеспечивали также постоянство гомеостаза, и не разрушали компенсаторные механизмы. Совместные исследования анестезиологов и психиатров показали необходимость проведения индивидуальной премедикации, основой должна служить реакция больного на предстоящую операцию. Ведь реакция у разных пациентов весьма различна, от замкнутости до злобности и тоски. Это состояние сказывается на течении анестезии, и выражается эндокринными нарушениями, которые в свою очередь ведут к нестабильности жизненно важных органов. Именно поэтому, проведение индивидуальной премедикации, так важно.
Зачем нужна премедикация
За 2-3 часа перед предстоящей операцией, врач осуществляет проведение индивидуальной премедикации, так называют комплексное применение медицинских препаратов. Проведение приёмов премедикации необходимо для снятия психологической нагрузки, предупреждения нежелательных реакций, уменьшения бронхиальной секреции, а также для последующего повышения анальгетических и анестетических свойств наркотических препаратов. Целый комплекс фармакологических средств, способен обеспечить достижение такого эффекта. Для психического успокоения используют транквилизаторы, благодаря атропину можно уменьшить секрецию слизистых оболочек и слюнных желёз.
Используемые препараты
В осуществление премедикации входят препараты нескольких групп: седативные, антигистаминные средства, а также препараты, снижающие работу мышц и желёз.
Из успокоительных препаратов в медицинских учреждениях есть и чаще всего используются:
- «Фенобарбитал»
- «Седонал»
- «Люминал»
Среди антигистаминных средств в премедикации нашли своё широкое применение:
- «Тавегил»
- «Супрастин»
- «Димедрол»
Из блокаторов сократительной функции в премедикации применяются:
- «Метацин»
- «Атропин»
- «Гликопирролат»
В некоторых случаях вводят наркотические средства, для того чтобы уменьшить дозу анестетика. Все препараты вводят внутримышечно, если проводится плановая операция пациента. При необходимости проведения экстренной операции, внутривенный катетер служит для ввода необходимых препаратов. При этом поверхностная вена служит наиболее удобным вариантом для того чтобы установить катетер.
Подготовка к анестезии
Подготовиться больному к общему наркозу врач помогает в несколько этапов.
Первый этап включает в себя начальную подготовку, вечером в предоперационный день пациенту назначают снотворное продолжительного действия. Полноценный сон и хороший эмоциональный фон это и есть одна из составляющих успешно проведённой анестезии.
Второй этап наступает непосредственно в день операции. Именно на данном этапе пациенту вводят блокаторы. Данные препараты необходимы в том случае, когда будет использоваться аппарат для искусственной вентиляции лёгких, а ещё в случае проведения операции на мышечном органе. Затем вводятся антигистаминные препараты, они дают возможность избежать аллергических реакций на анестетик, и вещества, которые впоследствии будут поступать в кровь. Под действием данных препаратов человек избавляется от напряжённого состояния и расслабляется.
Третий этап наступает уже в операционной. В зависимости от предстоящей операции, больного укладывают на столе в нужном положении. Делают фиксацию пациента широкими ремнями, во избежание неосознанных движений.
Пункция вены
Подготавливаясь к анестезии, поверхностная вена пунктируется медицинской сестрой. Такая вена располагается на кистях рук, локте или в предплечье, иногда на стопах ног. Эта вена наиболее удобная для того чтобы ввести специальный периферический внутривенный катетер. Вена, в которую вставлен катетер – это вена, через которую поступают препараты, предназначенные для обеспечения адекватной анестезии, для поддержания жизненных функций во время операции на должном уровне. Нередко бывает, что вена у больного плохо выражена. В случае если вена малозаметна или она очень тонкая, или с «узлами» (анатомические особенности, онкобольные после химиотерапии, тучные пациенты, наркоманы), в неё очень сложно установить внутривенный катетер. Часто при плохих венах, врачу анестезиологу приходится пунктировать так называемую центральную вену. Чаще всего это либо подключичная, либо внутренняя яремная вены. Пациент укладывается специальным образом, место укола обезболивается инфильтрационной анестезией. Врач нащупывает анатомические ориентиры для того чтобы более точно определить ориентиры расположения вены. Затем длинной иглой со шприцем врач пытается попасть в просвет вены. Процедура может затянуться из-за анатомических вариаций и технических трудностей. Как только врач попал в просвет вены, об этом говорит появление крови в просвете шприца при потягивании на себя поршня, вводится специальный проводник, по которому проводится катетер. Катетер в центральной вене необходимо зафиксировать. Для этого через специальные «ушки», катетер подшивается к коже. В этом случае катетер может оставаться в вене на довольно длительный срок, при должном уходе до 2 недель. Данная «вена» очень удобна для пациента, так как почти не ограничивает движений пациента. Если катетер в вене будет находится больше данного времени, или уход за ним будет плохой, то может произойти воспаление.
Перед проведением местной анестезии
При проведении местной анестезии врач анестезиолог не присутствует, хирурги отлично справляются сами с таким методом обезболивания. Также перед проведением местной анестезии, осуществление премедикации не требуется. В том случае если пациенту назначена операция с местной анестезией, то можно обойтись гигиеническими процедурами.
Стоит ли бояться операции под наркозом?
Сообщение о том, что человеку в обязательном порядке нужна операция, для многих является шоком и вызывает страх. Сразу возникает много вопросов, например: насколько это опасно и какими могут быть последствия. Однако больше всего больных волнует такой аспект, связанный с предстоящей операцией, как общая анестезия. Основные факты об этом виде обезболивания во время хирургического лечения, показания и противопоказания, возможные осложнения — в расследовании на портале MedAboutMe.
Какая бывает анестезия?
На сегодняшний день существует 3 основных метода анестезии. Перед каждой операцией врач-анестезиолог и врач-хирург вместе тщательно обдумывают, какой же из них отдать предпочтение:
- Общая анестезия,
- Регионарная анестезия,
- Местная анестезия.
Для каждой из них существуют определенные показания и противопоказания. В процессе выбора вида анестезии врачи учитывают все факторы, которые зависят от самого пациента (пол, возраст, наличие индивидуальной непереносимости лекарств), особенности заболевания, которое послужило причиной проведения операции, и экстренность процедуры.
Что такое общая анестезия?
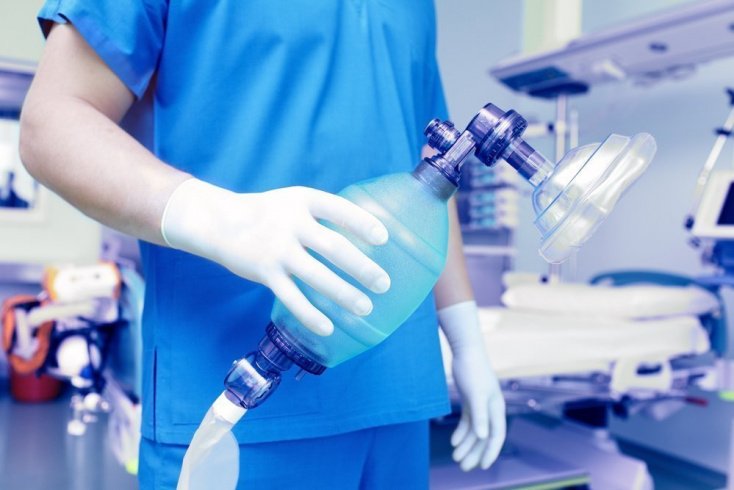
Общая анестезия в переводе с латинского языка означает полное отсутствие болевых ощущений, однако чаще ее называют словом «наркоз». Именно это состояние позволяет хирургам спокойно и качественно выполнить свою работу, а больному не испытывать никакого дискомфорта. Для общей анестезии характерно:
- Полная потеря сознания.
- Отсутствие реакции на любые внешние раздражители (как внешние, так и внутренние).
- Потеря всех видов чувствительности.
- Полное расслабление всех мышц.
- Полная амнезия самого периода операции. То есть после того, как человек пришел в сознание, он не может вспомнить абсолютно ничего.
Все эти состояния достигаются путем введения в организм человека различных лекарственных препаратов. Выбор конкретных медикаментов — трудная и очень ответственная работа, которую выполняет врач-анестезиолог. За 1-2 суток до предстоящей операции он проводит беседу с пациентом и выясняет у него некоторые особенности его здоровья, наличие сопутствующих болезней и аллергий для того, чтобы решить, какие препараты для общей анестезии ему лучше подойдут.
Какие лекарства применяют для общей анестезии?
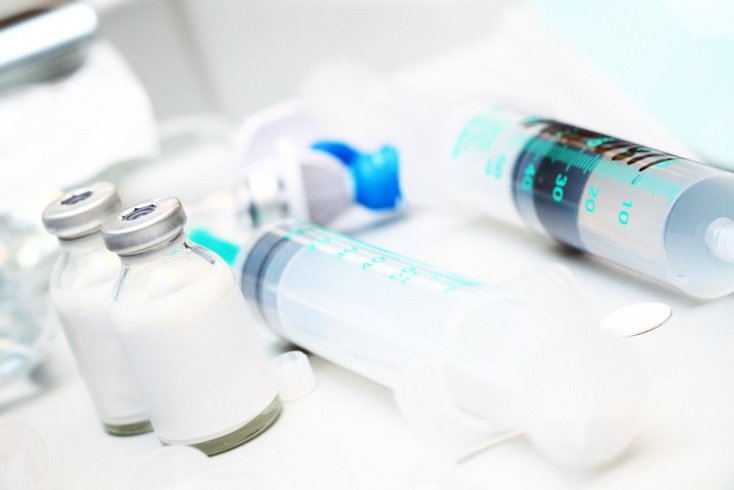
Одним из аспектов общей анестезии является применение наркотического препарата, который полностью устранит болевые ощущения, введет человека в состояние искусственного сна, расслабит мускулатуру и устранит реакцию на внешние раздражители. Для этого применяются 2 группы лекарств:
- ингаляционные наркотические вещества (оксибутират натрия, закись азота, фторотан и др.). Их вводят через маску, которая надевается на лицо перед операцией;
- неингаляционные препараты (барбитураты, кетамин, фентанил, дроперидол и др.). Эти вещества вводят в большинстве случаев внутривенно, но иногда возможно внутримышечное введение. Непосредственно эту манипуляцию выполняет медицинская сестра-анестезистка в дозах строго установленных врачом-анестезиологом.
Учитывая, что, наряду с мускулатурой конечностей, активность утрачивают так же и межреберные мышцы, обеспечивающие процесс дыхания, есть риск гибели больного от кислородного голодания. Во избежание этого пациентам во время операции осуществляют искусственную вентиляцию легких. После окончания периода действия этих лекарств при отсутствии осложнений у пациента восстанавливается спонтанное дыхание, и потребности в искусственной вентиляции больше нет. После этого трубку удаляют, и дальше он дышит самостоятельно.
Когда нужна общая анестезия?
Врачи выбирают общую анестезию тогда, когда для проведения операции им необходимо отсутствие активности пациента. К ним относятся операции на внутренних органах, органах опорно-двигательной и центральной нервной системы, сердце и сосудах, протезирование суставов, пересадка органов и др. Также общая анестезия — это предпочтительный вид обезболивания при любой операции у малышей в возрасте до 6 лет. Однако в каждом случае врачи решают этот вопрос индивидуально.
Какие осложнения общей анестезии возможны?
На сегодняшний день осложнения после общей анестезии развиваются крайне редко. Они могут быть вызваны:
- Индивидуальной реакцией больного на лекарства для наркоза.
- Внештатными ситуациями, которые случаются во время операции, требующими удлинение ее времени.
- Качеством самих лекарств.
- Ошибками врачей-анестезиологов или врачей-хирургов, связанными с неправильным выбором препарата, дозы, техники проведения искусственной вентиляции легких.
Что происходит с больным после наркоза?

После окончания периода действия лекарств, при помощи которых осуществлялась общая анестезия, пациент приходит в сознание. У него восстанавливаются все виды чувствительности и реакция на раздражители, работа мускулатуры. В первые часы после операции он чаще всего находится в отделении реанимации или специальной палате интенсивной терапии для послеоперационных больных. Первые сутки за ним внимательно наблюдают врачи-анестезиологи.
После операции у пациента возможны тошнота и рвота, головная боль и головокружение. Общее состояние может быть весьма неприятным. Обо всех подобных деталях необходимо сообщать врачу.
После обширных операций больным в первые несколько суток назначают сильные обезболивающие, иногда даже наркотические анальгетики. Для восстановления объема потерянной крови проводят инфузионную терапию растворами электролитов, иногда переливают плазму, эритроцитарную массу или тромбоконцентрат. По показаниям назначают антибиотикотерапию.
Обычно на 2 сутки после неосложненной операции больного переводят в профильное отделение, где его наблюдает врач — в большинстве случаев тот, который непосредственно проводил операцию.
Какие отдаленные последствия наркоза возможны?

Среди простых людей существует множество мифов о том, как же наркоз сказывается на человеке. К примеру, некоторые люди считают, что он по степени воздействия на нервную систему равносилен сотрясению головного мозга или удару по голове тяжелым предметом. Другие говорят, что больной теряет способность заниматься точными науками и вообще у него значительно снижается уровень интеллекта. Третьи утверждают, что утрачивается память.
Все эти домыслы никак не подтверждаются научно. После неосложненной операции, при которой применялась общая анестезия, пациенты возвращаются к обычной жизни. Ни одна из высших психических функций не страдает. Однако речь идет о здоровых изначально людях и неосложненной операции.
Любое оперативное лечение — это риск. Ни один, даже самый опытный врач, не даст 100% гарантии успеха. Общая анестезия практически безопасна, однако непредвиденные осложнения возможны всегда. Изначально позитивный настрой больного на отличный результат — это одна из важнейших слагаемых успеха любой операции.
Пройдите тест Ваш персональный IQ здоровьяПройдите этот тест и узнайте, во сколько баллов – по десятибалльной шкале – можно оценить состояние вашего здоровья.
Ваш персональный IQ здоровьяПройдите этот тест и узнайте, во сколько баллов – по десятибалльной шкале – можно оценить состояние вашего здоровья.Как часто в жизни можно делать общий наркоз?
Как часто можно делать общий наркоз, вреден ли он, какие последствия возможно ожидать после его проведения, сколько времени они будут проявляться? Все эти моменты до сегодняшнего дня являются предметом многочисленных споров и дискуссий.

Однако в конечном счете, взвесив все за и против, в случае когда общая анестезия является необходимостью, у человека просто не остается другого выбора. И делать наркоз можно столько раз, сколько потребует конкретная ситуация.
Влияние общего наркоза на организм человека
Понятно, что при сложных хирургических операциях требуется проведение анестезии, причем общий наркоз является одним из самых сложных ее видов, требуя достаточно чуткого наблюдения и внимания к пациенту. Если посмотреть на процедуру другими глазами, то можно отметить, что наркоз представляет собой введение человека в бессознательное состояние, целью которого является полное избавление от болевых ощущений непосредственно во время хирургического вмешательства.
 Перед наркозом обязательным моментом является беседа с анестезиологом, который определяет оптимальную дозу и комбинацию анестетиков.
Перед наркозом обязательным моментом является беседа с анестезиологом, который определяет оптимальную дозу и комбинацию анестетиков.
В данном случае большое значение имеет не только сложность операции, но и индивидуальные особенности человеческого организма, учитывается анамнез перенесенных ранее заболеваний, а также наличие хронических недугов.
Бесспорным является и тот факт, что наркоз оказывает негативное влияние и чреват последствиями, так как в данном состоянии организм испытывает дополнительную нагрузку, даже с учетом подбора индивидуальной схемы и использования самых современных препаратов. Опираясь на многочисленные достоверные источники информации, как зарубежных, так и отечественных исследователей, касательно наркоза, можно утверждать, что во врачебной практике не было упомянуто ни одного случая о возможном сокращении срока жизни человека после применения анестезии.
В качестве примера был проанализирован случай, когда пациенту с ожогом органов желудочно-кишечного тракта пришлось перенести 60 наркозов за два года. Согласно бытующим в народе кривотолкам, его жизнь должна была бы прекратиться практически сразу после проведения лечения. Но процесс восстановления прошел довольно успешно, пациент жив уже 10 лет, прекрасно себя чувствует и выглядит на свои 35.
 Задачей анестезиолога является в данном случае обеспечение безопасности жизни пациента. В его обязанности входит непрерывный контроль за функциями всех жизненно важных органов, пока больной находится под действием лекарственных средств.
Задачей анестезиолога является в данном случае обеспечение безопасности жизни пациента. В его обязанности входит непрерывный контроль за функциями всех жизненно важных органов, пока больной находится под действием лекарственных средств.
Это необходимо для того, чтобы при малейших сбоях и нарушениях принять все необходимые меры. По этой причине доктора находятся в полной готовности, учитывая возможность возникновения осложнений. Само состояние ограничивается определенными временными рамками, после чего человек постепенно возвращается к полному сознательному восприятию действительности, а переход в основном происходит более или менее безболезненно, с полным отсутствием дискомфорта при условии удачно проведенной операции.
Разновидности наркоза
Если заводить разговор о том, какое влияние наркоз оказывает на человеческий организм, то можно постараться определиться с темой, основываясь на характеристике наиболее часто применяемых видов общей анестезии. И так как разновидностей наркоза немало, то полностью детальный однозначный ответ получить не представляется возможным.
Итак, при серьезных оперативных действиях, производимых на внутренних органах брюшной полости, применяется вид наркоза с наличием искусственной легочной вентиляции. Когда делается операция на сердце, используют современную методику, стимулирующую процесс кровообращения. Препараты вводятся внутривенно или при помощи маски с вдыханием воздуха. В отдельных случаях в качестве дополнительного или основного наркоза делают спинальную анестезию посредством введения лекарства в жидкостный состав, который омывает мозг спины и находится под твердой мозговой оболочкой.
 В то время пока анестетик действует, оперируемые участки избавлены от каких-либо восприятий и болевых ощущений, при этом человек находится в неподвижном состоянии.
В то время пока анестетик действует, оперируемые участки избавлены от каких-либо восприятий и болевых ощущений, при этом человек находится в неподвижном состоянии.
Эпидуральную анестезию возможно при необходимости продлить. Для этого предусматривается установка специального катетера непосредственно над мозговой оболочкой. Снаружи его крепят к спине, а в случае необходимости вводят через трубку дополнительные обезболивающие препараты. Особенно эффективен данный метод в послеоперационный период, когда требуется создать больному более комфортные условия, если он начинает испытывать боль. Следовательно, в том случае, когда операция под наркозом прошла в идеале, то последствия, как правило, должны быть минимальными или отсутствовать.
Учитывая, что данная тема носит противоречивый характер, следует заметить, что такое происходит далеко не всегда. Судя по опросам пациентов, последствия и влияние наркоза на организм человека все же имеют место. Однако, сколько они продлятся, во многом зависит непосредственно от здоровья человека, от длительности воздействия препаратов, от сложности операции и от того, насколько удачно она была произведена. Кроме того, эти моменты не скажут о возможном количестве воздействий. К примеру, первый наркоз на состоянии здоровья человека может отразиться слабее или сильнее, чем последующие, или наоборот. Одной из положительных сторон в данном вопросе является то, что такие последствия имеют обыкновение полностью проходить.
Возможные последствия общего наркоза
Пациенты, перенесшие анестезию, в своих рассказах о самочувствии свидетельствуют о проявленных осложнениях.
 У некоторой категории людей наблюдается нарушение памяти, причем в разной степени. У одних такие провалы имеют единичный характер, в то время как другие люди начинают отмечать их регулярность и внезапность появления. После перенесенной операции может нарушиться сон. И такое состояние длится неопределенное время, иногда требуя дополнительного обследования и лечения. Последствия наркоза часто выражаются появлением головных болей, галлюцинаций, речевых и слуховых нарушений. Последние из перечисленных отклонений, как правило, проходят максимум в течение суток после оперативного вмешательства, хотя и встречаются довольно часто.
У некоторой категории людей наблюдается нарушение памяти, причем в разной степени. У одних такие провалы имеют единичный характер, в то время как другие люди начинают отмечать их регулярность и внезапность появления. После перенесенной операции может нарушиться сон. И такое состояние длится неопределенное время, иногда требуя дополнительного обследования и лечения. Последствия наркоза часто выражаются появлением головных болей, галлюцинаций, речевых и слуховых нарушений. Последние из перечисленных отклонений, как правило, проходят максимум в течение суток после оперативного вмешательства, хотя и встречаются довольно часто.
Если рассматривать ситуацию детально, то можно определить влияние общей анестезии как нарушения, связанного с функцией головного мозга. Этим как раз и объясняется временная потеря памяти, появление рассеянности, снижение работоспособности, концентрации внимания и так далее. Во врачебной практике эти явления не редкость, а в медицинской терминологии они получили наименование когнитивной дисфункции.
Оказание помощи при появлении последствий общего наркоза
 Само собой разумеется, что пациенты начинают беспокоиться по данному поводу. Но помочь людям в такой ситуации может только квалифицированная консультация врача-анестезиолога. Причем от пациента требуется адекватное понимание ситуации и соблюдение спокойствия, поскольку однозначного ответа на интересующие их вопросы по поводу того, как долго это может продолжаться, просто нет. Вся симптоматика проходит у каждого человека за разные промежутки времени и не представляет собой никакой опасности. Согласно статистике, такие проявления бесследно исчезают максимум через год или чуть позже. Но они проходят, и сохранение нервной системы играет в процессе немаловажную роль. А это уже напрямую зависит непосредственно от самого человека. Спокойный и умеренно позитивный настрой – все, что требуется от больного в данной ситуации.
Само собой разумеется, что пациенты начинают беспокоиться по данному поводу. Но помочь людям в такой ситуации может только квалифицированная консультация врача-анестезиолога. Причем от пациента требуется адекватное понимание ситуации и соблюдение спокойствия, поскольку однозначного ответа на интересующие их вопросы по поводу того, как долго это может продолжаться, просто нет. Вся симптоматика проходит у каждого человека за разные промежутки времени и не представляет собой никакой опасности. Согласно статистике, такие проявления бесследно исчезают максимум через год или чуть позже. Но они проходят, и сохранение нервной системы играет в процессе немаловажную роль. А это уже напрямую зависит непосредственно от самого человека. Спокойный и умеренно позитивный настрой – все, что требуется от больного в данной ситуации.
По мнению ученых, от выбора того или иного препарата сами нарушения, связанные с работой головного мозга, не зависят, так же как и от длительности воздействия препаратов. Основная причина кроется в недостаточном снабжении кислородом сосудов головного мозга, что происходит при перепадах давления или общего кислородного голодания.
Итак, можно констатировать, что наркоз при хирургических операциях является необходимостью, которая в немалой степени способствует восстановлению человеческого организма и безболезненного прохождения адаптационного процесса в период заживления ран.

