Келоидный шов – Келоидный рубец что это, фото, лечение, как убрать гипертрофические рубцы: операция, татуаж, татуировка
Келоидный рубец — причины, симптомы, диагностика и лечение
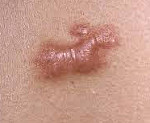
Келоидный рубец – это ограниченное доброкачественное разрастание соединительной ткани, чаще возникающее после травм, термических и химических ожогов кожи, акне. Клиническая картина характеризуется образованием плотного, красного рубцового валика, наличие которого иногда сопровождается зудом, жжением, локальным повышением температуры. Диагностика основывается на клинической картине, анамнезе заболевания и дифференциации с гипертрофическими рубцами. Лечение келоидов включает глюкокортикоиды в различных формах, крио- и лазеротерапию, массаж, компрессионные повязки, интерфероны, хирургическое иссечение.
Общие сведения
Келоидный рубец – одна из разновидностей патологических рубцов, относится к группе псевдоопухолевых фиброматозов. Из всех видов рубцов келоид занимает второе место по распространённости (после гипертрофического рубца) среди европейцев и первое место среди населения южно-африканских стран. Точных статистических данных нет. Это связано с низким количеством обращений пациентов к врачу при отсутствии прогрессивного разрастания и выраженной клинической картины. К образованию келоидных рубцов более склонны мужчины, что связано с повышенной частотой получения травм, а также лица с гормональными нарушениями.

Келоидный рубец
Причины
Этиологические факторы возникновения келоидов разнообразны. Основными причинами являются хирургические вмешательства, ожоги, однако триггером возникновения рубца у предрасположенных лиц может послужить даже микротравма. Развитию келоидов также способствуют некоторые кожные заболевания (прежде всего, акне), протекающие с воспалением глубоких слоев кожи и грубым рубцеванием. Нередко рубцовая ткань формируется в местах инъекций, татуировок, пирсинга, особенно в случае их осложнения нагноительным процессом. Среди предрасполагающих факторов наибольшее значение играют:
- Наследственность. На наличие генетической предрасположенности указывает семейная распространённость (склонность к образованию келоидов передаётся по аутосомно–доминантному типу), большое количество зарегистрированных случаев врождённых келоидов, а также повышенная заболеваемость у лиц африканского и азиатского происхождения.
- Гормональный дисбаланс. У лиц, склонных к келоидному рубцеванию, достоверно чаще выявляется нарушение показателей функционирования желез внутренней секреции (щитовидных, паращитовидных, половых). Наибольшее влияние оказывают кортикостероиды, поэтому патологическое рубцевание часто можно наблюдать у спортсменов, употребляющих анаболические стероиды. Вторым по частоте влияния гормоном является прогестерон – с ним связано увеличение риска образования келоидов при беременности. Келоидные рубцы чаще выявляются у людей со смуглой кожей, что позволяет связать их появление с нарушением синтеза меланина.
Патогенез
Механизм келоидного рубцевания достоверно не установлен, однако известно, что келоид является результатом нарушения процесса нормальной регенерации кожи. Для келоидного рубца характерно разрастание плотной соединительной ткани шире первоначальных границ раны. По всей видимости, это обусловлено избыточной выработкой фибробластами коллагена I типа и его чрезмерным сосредоточением в зоне рубца. При патоморфологическом исследовании в рубцовой ткани обнаруживаются широкие гиалинизированные пучки коллагена тускло-розового цвета. Существует ряд исследований, которые доказывают наличие взаимосвязи нервно–эндокринной нарушений и частоты возникновения келоидных рубцов. В норме по мере созревания рубцовой ткани происходит уменьшение ангиогенеза, но в келоидах идет постоянное образование неососудов, что обусловливает их гиперемию.
Классификация
- Истинные (спонтанные). Образуются без видимых причин, однако, считается, что им может предшествовать микротравма, разрешившиеся гнойничковые высыпания. Излюбленная локализация – лицо и грудь. Истинные келоиды часто имеют причудливую форму с ветвящимися отростками, отходящими от основного рубца.
- Ложные (рубцовые). Возникают на месте поврежденной кожи после операций, порезов, ожогов, фурункулов, акне. Не имеют определенной локализации. Форма ложных рубцов линейная, кожа над ними склонная к изъязвлению.
- Келоидный фолликулит (келоид акне). Встречается у мужчин. Представляет собой фолликулярный дерматит волосистой части головы. Высыпания (папулы и пустулы) обычно располагаются в области затылка.
По стадии развития келоиды подразделяются на активные (растущие) и неактивные. Активный келоид находится в процессе роста и вызывает такие симптомы, как зуд, иногда переходящую в боль, онемение, гиперемию. Неактивный келоид не растёт и не беспокоит. По сроку давности рубцы классифицируют на молодые и старые. Молодым рубцам менее 5 лет, они имеют красный цвет и блестящую поверхность. Старые рубцы старше пяти лет, их окраска приближается к цвету кожи, а поверхность неровная.
Симптомы келоидных рубцов
В области предшествующей травмы или спонтанно возникает чётко ограниченное, плотное, бугристое разрастание келоидной ткани. Рубец синюшно-красного цвета, толстый, зудящий. Покрывающая келоид кожа атрофически истончена, не содержит потовых и сальных желёз, волосяных фолликулов и пигментных клеток, т. е. этот участок кожи никогда не загорает, на нем не растут волосы. Иногда наблюдаются телеангиэктатически расширенные сосуды.
Келоиды отличаются неудержимым ростом и распространением на здоровые участки кожи. Их рост начинается после 10–12 недели заживления, площадь распространения рубцовой ткани намного больше, чем полученная рана. Спонтанные келоиды особенно часто локализуются на лице шее, верхней части туловища, в частности, в области грудины. Наиболее типичные жалобы пациентов с келоидами ‒ неприятные ощущения в области рубца: боль при надавливании, повышенная чувствительность к различным раздражителям, назойливый зуд, иногда переходящий в невропатическую боль.
Осложнения
По мере увеличения глубины и размера рубца возрастает вероятность развития системных нарушений из-за гипертрофии соединительной ткани. На месте некоторых ран впоследствии образуются выраженные контрактуры, имеющие значительные функциональные и эстетические последствия. При наличии предрасположенности к патологическому рубцеванию на месте удаленного келоидного рубца может образовываться новый келоид, который быстро увеличивается в размерах и занимает ещё большую площадь.
Диагностика
Постановка диагноза не представляет особых трудностей и опирается на клинику и анамнез заболевания. Из базовых лабораторных данных исследуют гормональный статус и липидный профиль, которые могут быть изменены. Келоидные рубцы следует отличать от гипертрофических: последние обычно толстые, плотные, белые, с бугристой поверхностью, нередко с поперечными трещинами, возникаю при отсутствии генетической предрасположенности после травм или операций, в отличие от келоидных, не выходят за пределы первичного дефекта. Важным отличием гипертрофических рубцов является их отклик на лечение: хирургическая эксцизия даёт стойкий удовлетворительный косметический результат.
Лечение келоидных рубцов
Келоиды трудно поддаются терапии. Для того чтобы определить глубину, распространённость и способ лечения, необходима консультация хирурга и дерматолога. Грамотный план действий, включающий правильный выбор терапевтической тактики, учет предрасполагающих этиофакторов и эмоциональную поддержку, способствует оптимальным результатам. В отношении келоидов используются следующие виды лечения:
- Физические методы. Широко используемым безопасным и безболезненным методом является лазерная шлифовка рубца. Лазерная терапия уменьшает размер рубца, снимает красноту и предотвращает повторный рост. При удобном анатомическом расположении келоида можно достичь некоторого регресса с помощью компрессионной повязки. Криотерапия используется только при лечении небольших рубцов на закрытых участках тела, поскольку достаточно болезненна и вызывает депигментацию кожи. Лечение жидким азотом проводится в несколько циклов (до 5 сеансов), чаще применяется в комбинации с другими методами.
- Массаж рубца. Ограниченные плотные келоидные тяжи можно размягчить регулярным массажем. Наиболее актуален данный вид лечения в районе суставов: как только рубец становится стабильным (через 3-4 недели), необходимо противодействовать укорачиванию рубцовой ткани массажем. Не используется в случае инфицирования и при прогрессивном росте рубца (более 1 см в неделю).
- Хирургическое лечение. От хирургических вмешательств рекомендуется воздержаться, после иссечения рубца чаще всего следует образование нового келоида, особенно, если во время операции затрагивают здоровую ткань. Поэтому следует проводить только частичные эксцизии, а затем инъекции глюкокортикоидов или криотерапию, иногда рентгеновское облучение.
- Особые методы лечения. В дерматологии лечение интерферонами и лучевой терапией используют в редких случаях из-за системного воздействия на организм. Несмотря на то, что при применении интерферона келоид уменьшается в размере, нет сведений о продолжительности эффекта. Лучевая терапия используется исключительно при крайней необходимости, т. к. увеличивает риск возникновения злокачественных новообразований.
Прогноз и профилактика
Прогноз зависит от объёма и местоположения рубца, состояния организма (наличия патологий со стороны эндокринной и нервной системы), предрасположенности к распространению, быстрой диагностики и грамотной комбинации различных видов терапии. Профилактика включает в себя предотвращение ожогов, грамотное и раннее лечение угревой болезни, щадящие хирургические разрезы, возможное ограничение инъекций и пирсинга. При наличии данной патологии у родственников стоит исключать вышеперечисленные факторы и защищать себя от всевозможных микротравм, которые могут послужить пусковыми механизмами в развитии рубцов келоидного типа.
Келоидные рубцы — симптомы, лечение, профилактика, причины, первые признаки
Что такое келоидные рубцы?
Рост келоидных рубцов обычно начинается через 13 месяцев после заживления раны.
Новости по теме
К сожалению, кожные рубцы являются неизбежным следствием любой открытой травмы или операции. Они остаются на всю жизнь, нередко создавая заметный косметический и функциональный дефекты. Уродующие шрамы, рубцы, ограничивающие даже небольшие движения, могут вызвать у пациентов серьёзные трудности, как в деловой, так и в личной жизни.
Келоидные рубцы встречаются с одинаковой частотой у мужчин и женщин. Они были описаны в разных возрастных группах, хотя чаще развиваются у пациентов в возрасте от 10 до 30 лет и редко — в очень молодом и очень пожилом возрасте. Могут быть семейные случаи образования келоидов.
Причины, приводящие к образованию келоидных рубцов
Причины подобного нарушения точно неизвестны. Заживление раны — это сложный биологический процесс, который длится около года и завершается формированием зрелого рубца. По прошествии года ткани рубца продолжают изменяться, но очень медленно и малозаметно.
В ряде случаев нормальный процесс рубцевания нарушается. Причин для этого множество: ожог, нагноение раны, отсутствие адекватного сопоставление зияющих краёв, сильное натяжение окружающей рану кожи, особенности иммунной системы организма, наследственная предрасположенность и др. Тогда вместо обычного плоского рубца формируется впалый или выступающий над кожей шрам, а в более редких случаях — келоидный рубец.
Келоидные рубцы продолжает увеличиваться даже через 6 месяцев после образования и обычно не уменьшаются и не размягчаются. Типично отсутствие связи между тяжестью травмы и выраженностью келоидных рубцов, которые могут возникать даже после незначительных повреждений (укол, укус насекомого) и часто после ожога. Стабилизация состояния келоидных рубцов обычно наступает через 2 года после его появления. Характерно, что келоидные рубцы практически никогда не изъязвляются.
Проявления келоидных рубцов
- Обычно рост келоида начинается спустя 23 нед после заживления раны с ограниченных уплотнений в толще рубцовой ткани и продолжается от нескольких месяцев до нескольких лет
- Боль в области повреждения
- Повышенная чувствительность в области повреждения
- Зуд и жжение в области повреждения
- Твёрдые гладкие приподнимающиеся над поверхностью кожи рубцы с чёткими границами
- В начале заболевания может быть бледность или лёгкое покраснение кожи в области поражения
- Рубец занимает большую площадь, чем первоначальное повреждение
- Даже спустя годы келоидные рубцы продолжают расти и могут образовывать когтеобразные выросты.
Чаще всего келоидные рубцы развиваются на ушных раковинах, грудной клетке, плечах, задней поверхности шеи, реже — на суставах. Известны случаи развития келоидных рубцов на лице. У детей на месте ожогов келоидные рубцы могут образовываться на любом участке кожи.
Развитие рубцов происходит в четыре этапа:
Стадия эпителизации — означает, что травмированный участок покрывается тонкой пленкой плоского эпителия, через 7-10 дней начинает грубеть и слегка уплотняется, цвет его из розового становится более бледным. В таком состоянии рубец находится 2-2,5 недели.
Стадия набухания — характеризуется увеличением рубца, болезненностью при контакте с ним, рубец уже возвышается над уровнем кожи. Через 3-4 недели болезненность уменьшается, а покраснение усиливается, приобретая цианотичный (синеватый) оттенок.
Стадия уплотнения — рубец уплотняется на всем протяжении, очагово покрывается плотными бляшками, становится бугристым и внешне напоминает келоид.
Стадия размягчения — в норме рубец бледнеет, становится мягким, подвижным и безболезненным. В случае с келоидными рубцами эта стадия не наступает, и рубец сохранит келоидный характер.
По своим разновидностям келоиды подразделяются на молодые и старые. Тактики лечения этих двух форм кардинально отличаются. Молодые келоиды — это келоиды со сроком существования от 3 месяцев до 5 лет. Характеризуются активным ростом, имеют гладкую блестящую поверхность и цвет от красного до цианотичного. Старые келоиды — это келоиды со сроком существования от 5 до 10 лет. Характеризуются неровной морщинистой поверхностью, иногда — западанием центральной части, более бледной окраской по сравнению с молодыми келоидами.
Что может сделать врач?
Диагноз и лечение келоидных рубцов осуществляет врач-дерматолог.
Существует несколько методов лечения.
С целью профилактики образования келоидных рубцов используют давление на повреждённую область.
Применяют бандажи, создающие над местом повреждения давление, в течение 6-12 месяцев. Бандаж можно снимать не более чем на 30 минут в сутки.
Гормоны в лечении келоидных рубцов применяют при неэффективности бандажа.
Хирургическое лечение келоидных рубцов показано только при обширном поражении и не эффективности местного лечения гормонами. Отмечают высокую частоту рецидивов, поэтому хирургическое лечение рекомендуют проводить не ранее чем через 2 года после образования келоидных рубцов с проведением сразу профилактического лечения.
Что можете сделать вы?
Ни в коем случае не заниматься самолечением. Если вы получили травму, стоит срочно пойти к врачу. Методов лечения келоидных рубцов много и правильно подобрать их последовательность или комбинацию сможет только специалист.
При келоидных рубцах НЕЛЬЗЯ:
- Пытаться выжечь рубец «Чистотелом»;
- Выдавливать подозрительные образования, особенно в зоне декольте и плеч;
- Массировать рубец;
- Посещать сауну, солярий/загорать;
- Принимать горячие ванны.
После окончания лечения еще в течение года вам нужно наблюдать рубец (точнее то, что от него осталось) и при малейших признаках активности посетить врача, который занимался лечением.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Коллоидный рубец: причины появления, лечение шрамов,
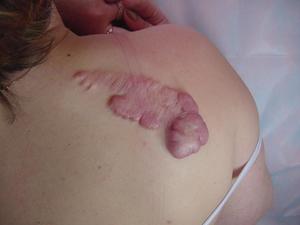 Если после травм или перенесённых операций края раны срастаются неровно, соединительный слой эпителия разрастается (например, из-за попавшей внутрь инфекции), возникает коллоидный шрам. Такое может произойти и после некачественного накладывания хирургических швов на рану или при её самостоятельном заживлении без принятия дополнительных мер.
Если после травм или перенесённых операций края раны срастаются неровно, соединительный слой эпителия разрастается (например, из-за попавшей внутрь инфекции), возникает коллоидный шрам. Такое может произойти и после некачественного накладывания хирургических швов на рану или при её самостоятельном заживлении без принятия дополнительных мер.
Он очень плотный, не выступает над плоскостью покрова кожи и поэтому имеет мало общего с такими явлениями, как, например, гипертрофия раны. При увеличении размеров рубца его плотность имеет тенденцию к пропорциональному увеличению.
Общие характеристики
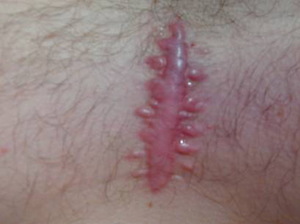 Различают два типа келоидных швов или рубцов — первичные, называемые также истинными, и вторичные. Первые возникают внезапно, преимущественно на мочках ушей, спине, области подбородка и шее, для их появления необязательно присутствие внешних травмирующих факторов. Вторые как раз и появляются в результате перенесённых травм или заболеваний кожного покрова. Они развиваются на протяжении периода от двух месяцев до года после полученных травм и могут заживать долго, особенно если иммунитет человека ослаблен в результате приёма лекарств или болезни.
Различают два типа келоидных швов или рубцов — первичные, называемые также истинными, и вторичные. Первые возникают внезапно, преимущественно на мочках ушей, спине, области подбородка и шее, для их появления необязательно присутствие внешних травмирующих факторов. Вторые как раз и появляются в результате перенесённых травм или заболеваний кожного покрова. Они развиваются на протяжении периода от двух месяцев до года после полученных травм и могут заживать долго, особенно если иммунитет человека ослаблен в результате приёма лекарств или болезни.
От начала появления до полного образования вторичных рубцов выделяют три стадии их развития:
- Эпителизация — период в 8-10 дней, во время которого на рубце появляется тонкий слой клеток.
- Набухание — формирующаяся примерно за месяц рубцовая ткань, постоянно увеличивающаяся в размерах.
- Уплотнение — разрастание участков соединительной ткани и постепенное уменьшение количества кровеносных сосудов внутри образования позволяет ему набрать плотности.
Причины появления
Факторы, приводящие к появлению этих образований на коже, могут быть разными.
Первичные:
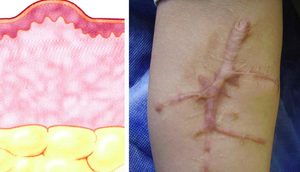 Травмирование глубоких слоёв кожи.
Травмирование глубоких слоёв кожи.- Наследственность.
- Туберкулёз и другие инфекционные болезни в запущенной или хронической форме.
- Беременность или другие формы нарушения баланса гормонального фона.
Вторичные:
- Удаление образований на коже (папиллом, бородавок, родинок), произведённое неудачно или некачественно.
- Травмы кожи — порезы, синяки, ушибы.
- Комедоны — кисты, которые возникают, когда волосяной фолликул на лице закупоривается отлущенными частицами эпителия, смешанными с кожным салом. Другое название — «чёрные точки».
Но этим список не ограничивается. Очень важную роль играет тяжесть травмы кожи, которая превращается в коллоидный рубец. Причины, по которым он иногда возникает на абсолютно здоровой коже, пока до конца не ясны.
Диагностика келоидных рубцов
 Келоиды — это грубые наросты на поверхности кожи размером от пары миллиметров до 40 сантиметров. Некоторые вырастают в длину ещё сильнее. На первых этапах развития в таких рубцах присутствует большое количество кровеносных сосудов, из-за чего они имеют выразительный красно-бурый оттенок. Им также характерна некоторая гиперемированность из-за этого. Они пульсируют и зудят, принося дискомфорт человеку, причём эти симптомы не проходят на протяжении всей фазы набухания и роста, а это может быть период около года.
Келоиды — это грубые наросты на поверхности кожи размером от пары миллиметров до 40 сантиметров. Некоторые вырастают в длину ещё сильнее. На первых этапах развития в таких рубцах присутствует большое количество кровеносных сосудов, из-за чего они имеют выразительный красно-бурый оттенок. Им также характерна некоторая гиперемированность из-за этого. Они пульсируют и зудят, принося дискомфорт человеку, причём эти симптомы не проходят на протяжении всей фазы набухания и роста, а это может быть период около года.
После этого келоид переходит в пассивное состояние, постепенно обесцвечиваясь благодаря исчезновению кровеносных сосудов внутри него, и перестаёт тревожить носителя. К этому времени он напоминает по виду затянувшийся шрам неправильной грубой формы. Волосяной покров, исчезающий в большинстве случаев во время активного роста образования, в подавляющем большинстве случаев так и не возвращается в эту область.
Последствия заболевания
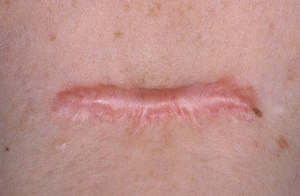 Несмотря на косметический характер заболевания, его протекание и остающееся образование на коже вызывают у пациентов немало беспокойств. В основном они опасаются перерождения келоида в раковую опухоль. Эти страхи абсолютно беспочвенны, так как характер его возникновения и протекание заболевания отрицают какую-либо связь со злокачественными болезнями.
Несмотря на косметический характер заболевания, его протекание и остающееся образование на коже вызывают у пациентов немало беспокойств. В основном они опасаются перерождения келоида в раковую опухоль. Эти страхи абсолютно беспочвенны, так как характер его возникновения и протекание заболевания отрицают какую-либо связь со злокачественными болезнями.
Дискомфорт этот рубец может приносить тогда, когда он возникает в местах соприкосновения кожи с одеждой или сгибания — на шее, под коленной чашечкой. Если он появляется на матке во время беременности, это может грозить её прерыванием. Но в любом случае наибольший дискомфорт, который способен причинить рубец, — это смена стиля одежды на более закрытый, прикрывающий место его возникновения.
Однако возможны случаи, когда келоидный рубец перерождается. Они очень редки и связаны с облучением этого участка кожи или удалением родинки рядом с рубцом. Важно своевременно предупредить своего врача о наличии любых образований на коже и должным образом защититься от влияния терапии.
Лечение келоидных рубцов
Из-за того что причины, по которым появляются эти образования, до сих пор чётко не установлены, лечение, обладающего стопроцентной эффективностью, тоже отсутствует. Характер его проведения специалист подбирает, опираясь на признаки проявления заболевания. Лечить келоиды можно как медикаментозно, так и с помощью оперативного вмешательства. Самые популярные методы лечения:
- Физиотерапия:
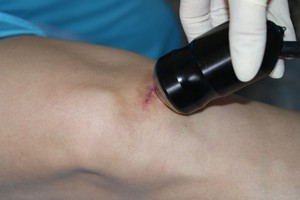 электрофорез — включает введение в келоид кортикостероидных препаратов с помощью электроимпульсов;
электрофорез — включает введение в келоид кортикостероидных препаратов с помощью электроимпульсов;- МВТ, или магнитно-волновая терапия, применяемая для стимуляции зоны кожного покрова с целью ускорения заживления рубца; применяют в основном для тех, кто генетически предрасположен к образованию келоидов, или людей со слабым иммунитетом;
- микроволновое излучение, направленное на жидкость внутри келоидного шва, применяется в связке с замораживанием.
- Фармакология:
- введение в область поражения кожи кортикостероидных препаратов — Лориндена или Преднизолона, которые стимулируют выработку коллагена и уменьшают воспаление и зуд;
- Ронидаза, Лидаза и прочие препараты, направленные на противодействие разрастанию области поражения;
- различные иммуномодуляторы, помогающие запустить естественный процесс борьбы с образованиями;
- замораживание жидким азотом, его лучше использовать в связке с другими средствами, так как оно действует только на жидкость внутри келоида, разрушая только внешние признаки болезни.
Полное устранение келоида может занять до 15 процедур, длительность терапии в основном зависит от размера образования. Убрать его за один раз можно только хирургическим путём, который имеет множество недостатков. Для успешного удаления келоида необходимо не только вырезать всю соединительную ткань рубца, но и пересадить здоровую кожу на место поражения. Если этого не сделать, есть опасность рецидива и повторного появления келоида. Этому помогут воспрепятствовать медикаменты и процедуры, описанные выше.
Если келоид, который возник на коже пациента, — первичный, ему не подойдет хирургическое или инъекционное лечение. В этом случае поможет только комплексная физиотерапия.
Профилактические действия
 В первую очередь при появлении келоида на теле необходимо запастись терпением. Ни в коем случае нельзя расчёсывать или иным образом его травмировать. Кожу нужно обрабатывать такими средствами, как бальзам «Спасатель», или другими эффективными противорубцевыми мазями. Хорошо подойдёт «Контрактубекс» (в её состав входит вещество гепарин) или «Следоцит».
В первую очередь при появлении келоида на теле необходимо запастись терпением. Ни в коем случае нельзя расчёсывать или иным образом его травмировать. Кожу нужно обрабатывать такими средствами, как бальзам «Спасатель», или другими эффективными противорубцевыми мазями. Хорошо подойдёт «Контрактубекс» (в её состав входит вещество гепарин) или «Следоцит».
Пирсинг, различные татуировки, в том числе и временные, уколы гиалуроновой кислоты в губы или другие инъекционные процедуры при келоидах запрещены. Желательно также воздерживаться от посещения сауны, принятия слишком горячих ванн и злоупотребления солярием. Если рубец появился на сгибаемых частях или в местах соприкосновения с плотной одеждой, его стоит защищать бандажами, создающими давление на область, но не стесняющими движения.
Келоидный рубец онкология, рак на гипертрофическом рубце и на послеоперационном
Как перед любым хирургическим вмешательством, перед пластикой рубцов пациент проходит тщательное обследование. Определяется резус-фактор, группа крови, сдается анализ крови на свертываемость, биохимию, общий. Пациенту следует на время перед операцией отказаться от алкоголя и приема препаратов, влияющих на свертываемость крови.
Перед хирургическим вмешательством пациент обращается на консультацию к лечащему онкологу-хирургу, который изучает рубец, характер и историю его возникновения, оценивает состояние окружающих тканей (особенно если требуется пластика местными тканями).
Так, следует иметь в виду, что иссечение рубцов для предотвращения рака проводится только после того, как они полностью «сформировались». А это не раньше трех месяцев с момента их появления. В противном случае возможен рецидив. Затем обсуждаются методы оперативного вмешательства и ожидания пациента от пластики. Обратите внимание, что благодаря пластике рубцов можно сделать шрамы незаметными, но полностью убрать их не получится. Основным в операции является устранение фактора, который может спровоцировать развитие онкологической патологии.
Длительность операции
Продолжительность операции длится, как правило, от получаса до часа. В зависимости от сложности рубца, возможно применение местного обезболивания или же общего наркоза. Иссечение рубцов выполняется при помощи скальпеля или лазера.
Послеоперационный период
После операции пациенту рекомендуется избегать чрезмерного натяжения в этой области, травмирования, а также попадания прямых солнечных лучей. Швы снимаются на 5-10 день, после чего даются рекомендации по уходу за кожей (увлажняющие средства, лазерная шлифовка и пр.). Результат оценивается по результатам гистологического исследования.
Риски и побочные эффекты
- возникновение гематом и кровотечения;
- результаты не соответствуют ожиданиям;
- возможно проявление невралгии;
- необходимость шлифовки нового рубца;
- рецидив;
- образование новой келоидной рубцовой ткани.
Пластика рубцов после кесарева
Беременность — один из самых прекрасных периодов в жизни каждой женщины. Но случается так, что по медицинским показаниям родоразрешение естественным путем не всегда возможно. Существует альтернативный метод родов, оперативный или хирургический — кесарево сечение. Доступ к плоду в данном случае осуществляется через переднюю брюшную стенку, на которой, в зависимости от конкретной ситуации, производится продольный или поперечный разрез. Продольный разрез в направлении от пупка до лобка применяется, как правило, в экстренных ситуациях, при угрозах жизни матери или младенца, на шов накладывают нерассасывающиеся нити. Поперечный разрез еще называется косметическим, поскольку он меньше в размерах, на него накладывается саморассасывающийся шовный материал, что способствует наилучшему заживлению. Однако, по ряду причин, шов после заращения превращается в грубый рубец. Факторами, приводящими к столь печальным последствиям, считаются неправильная обработка послеоперационной раны, генетическая предрасположенность к грубому заживлению, избыточная масса тела, послеоперационные осложнения.
Как избавиться от рубцов
Рубцы после кесарева сечения на теле женщины являются косметическим дефектом, который доставляет не только эстетический, но и психологический дискомфорт. Кроме того, наличие рубцов является фактором спонтанного рака кожи. Причины его появления малоизученны, но он может развиваться на рубцовой ткани. В настоящее время, существуют доказавшие свою эффективность методы борьбы с данной проблемой. Пластика рубца после кесарева сечения включает в себя несколько последовательных этапов. Первоначально иссекается имеющийся грубый рубец, затем края вновь образовавшейся раны сопоставляются и сшиваются между собой непрерывным внутрикожным косметическим швом. Используя саморассасывающийся шовный материал, доктор избавляет пациента от процедуры снятия швов. По окончанию накладывается асептическая повязка. Во время проведения пластики рубца после кесарева сечения используется местная анестезия. После проведения пластики рекомендуется избегать чрезмерных физических нагрузок, травматизации области шва тесной одеждой или иными предметами, также оправданно применение косметологических средств, способствующих наилучшему заживлению и закреплению результата.
Коллоидные рубцы: причины, симптомы и лечение
Коллоидный рубец (иное название – келоид) представляет собой дефект эпидермиса, при котором проявляется разрастание соединительной ткани и образование выпуклого тугого шрама. Келоиды, как правило, появляются через определенный период времени после травм кожного покрова и подкожной клетчатки. Они постепенно увеличиваются в размерах и могут выходить за пределы поврежденного участка. Основная особенность рубца заключается в том, что он медленно проникает в близлежащие ткани и не способен рассасываться самопроизвольно.
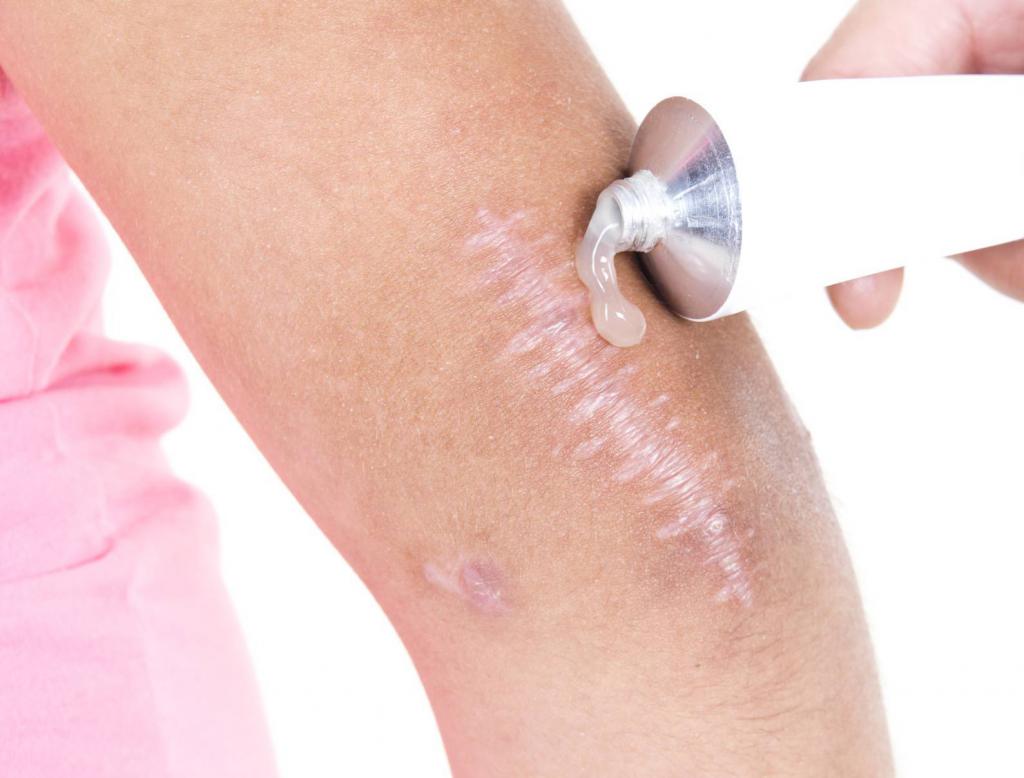
Разросшаяся соединительная ткань имеет множество кровеносных сосудов, поэтому келоид, как правило, в отличие от простых шрамов, имеет красноватую, телесную или бурую окраску. Кроме этого, он имеет неоднородную структуру и неправильную форму. Очень часто коллоидные рубцы проявляются зудом, болезненностью и пульсацией. В тяжелых случаях келоид бывает настолько крупным, что визуально напоминает опухоль.
Классификация заболевания
Коллоидные рубцы подразделяются на две основные категории: истинные, ложные и вторичные. Истинные могут формироваться без каких-либо механических воздействий на кожный покров. В большинстве случаев они по неизвестным причинам располагаются, как правило, на спине, в области верхней части грудной клетки, а также на мочках ушей и шее. Образования на 5-7 мм возвышаются над поверхностью кожи. Они гладкие, доброкачественные, безболезненные и не обладают чувствительностью. При проведении лабораторных исследований истинных келоидов в биологическом материале обнаруживается множество специфических коллагеновых волокон.
Вторичные келоиды
Вторичные келоиды образуются вследствие травм, а также различных термических или химических ожогов кожного покрова и подкожной клетчатки. В определенных случаях патологическое образование формируется на месте бывшего фурункула, стомы или трофической язвы.
Помимо этого, коллоидный рубец (на фото) можно классифицировать по возрасту. Различаются при этом застарелые рубцы и недавно сформировавшиеся. Молодые келоиды имеют выраженный яркий цвет и глянцевую гладкую поверхность. Застарелые рубцы отличаются большим количеством соединительнотканных узлов, бледной окраской и шероховатостью. Через несколько лет после образования рубцы перестают расти в размерах.
Следует отличать коллоидные рубцы от других кожных новообразований. В случаях когда формирующийся нарост имеет мягкую консистенцию, быстро увеличивается в размерах и сопровождается отечностью близлежащих тканей, то существуют определенные основания подозревать при этом развитие злокачественного опухолевого процесса.
Причины возникновения келоидов
На сегодняшний день медицинской науке не удалось выявить основные причины, которые вызывают появление коллоидных рубцов на лице и теле. Однако ученым удалось установить, что при патологических изменениях нормальных процессов регенерации кожи начинается сращивание поврежденных тканей между собой. Заживление поверхности ран – весьма сложный и длительный процесс, и в нем, помимо клеток кожи, задействована еще и иммунная, лимфатическая и кровеносная системы. У здоровых людей восстановление кожи после мелких травм занимает около недели, а серьезный ожог или рваная рана заживают иногда целый год.
В процессе регенерации на поверхности кожи образуется плоский рубец, впоследствии сглаживающийся и исчезающий. Если на определенном этапе процесс регенерации ткани нарушается, то поврежденную поверхность постепенно начинает покрывать не свежий слой эпидермиса, а соединительная ткань, в которой отмечается высокое содержание коллагена. Таким образом, формируется коллоидный рубец, который может продолжать разрастаться и выходит за пределы первоначальной раны, даже через длительный период после заживления раны.
Характерная особенность
Главной характерной особенностью коллоидных рубцов является минимальная связь между размером шрама и тяжестью изначально полученной травмы кожи. В большинстве случаев рубцы формируются на месте мелких ссадин и царапин, угрей, уколов, укусов насекомых. У некоторых людей по также неизвестным причинам келоиды образуются на участках абсолютно здоровой кожи. При этом рубцы наиболее часто формируются на малоактивных местах тела, например:
- В области пупка, на животе.
- За ушами и на мочках.
- На плечах и лопатках.
- На груди, шее и в районе ключиц.
- У основания шеи.
Симптоматика патологии
Коллоидный рубец представляет собой твердый, грубый нарост на кожном покрове. Его размеры могут достигать нескольких миллиметров либо даже десятков сантиметров. Из-за большого количества кровеносных сосудов данное образование отличается по цвету от окружающих его тканей эпидермиса. Протекает данное заболевание бессимптомно. На ранних этапах возникновения рубец может чесаться и зудеть, отмечается легкое покалывание и жжение в местах повреждения кожи. В большинстве же случаев данные образования не доставляют никаких болезненных ощущений и дискомфорта.

Лечение коллоидных рубцов рассмотрим ниже, а пока поговорим о диагностике.
Диагностика заболевания
Диагностировать новообразование очень легко, что обусловлено рядом характерных проявлений. К ним можно отнести:
- Красный либо бурый оттенок образования. Кожа вокруг рубца может быть гиперемированной, что является следствием обилия капилляров.
- В отличие от простого шрама келоид имеет чувствительность, и надавливания на него могут сопровождаться незначительными болевыми ощущениями.
- Зуд и некоторая пульсация в области больших по размеру рубцов. Симптоматика, сопровождающаяся незначительным физическим дискомфортом, в наибольшем количестве случаев может беспокоить пациента в течение первого времени, примерно года с момента формирования келоида. После окончания данного периода рубцы, как правило, переходят в неактивную стадию. Они постепенно перестают увеличиваться в размерах, бледнеют и утрачивают излишнюю болезненность, а еще через год келоиды, как правило, приобретают вид грубых шрамов неправильной формы.
Провоцирующие факторы и группы риска
Существует ряд определенных факторов, которые являются основными предпосылками к формированию коллоидных рубцов (фото представлено в статье). В перечень подобных факторов входят:
- Нарушение в работе половой или эндокринной систем, изменение гормонального фона.
- Подростковый или пожилой возраст.
- Угнетенная работа иммунной системы.
- Состояние после трансплантации определенных органов или тканей, а также перенесенные патологические процессы инфекционного характера или наличие в организме вируса иммунодефицита.
- Период беременности и лактации.
- Наследственные факторы.
- Воспалительный процесс, нагноение ран.
- Нарушение иннервации и кровоснабжения тканей в травмированной области, например, вследствие язвенных образований или ожогов.
На лице
Зачастую коллоидные рубцы формируются на губе, мочках уха, пупке или на носу в результате проколов. Келоиды в этих областях могут возникнуть из-за попадания инфекционных агентов в рану и при развитии последующих воспалительных реакций. При пирсинге, например, следует обязательно соблюдать правила ухода за ним и обрабатывать ранку антисептическими и противовоспалительными мазями (цинковая или борная мази), разрабатывать область прокола, носить изделия из серебра или специальной медицинской стали.
Многим интересно, как убрать коллоидный рубец.

Лечение
Поскольку причины формирования таких рубцов на сегодняшний момент достоверно не установлены, универсального их лечения также не существует. Методики терапии специалисты подбирают, как правило, индивидуально, что напрямую зависит от проявления данной патологии. Лечение может включать в себя консервативные, то есть медикаментозные методы терапии и оперативное вмешательство.
Фармакологическое лечение может применяться для устранения коллоидных рубцов, которые сформировались не более 12 месяцев назад. При этом используются следующие методики:
- Замораживание выпуклых келоидов и наростов при помощи жидкого азота – так называемая криотерапия. Азот действует на жидкость, содержащуюся в тканях, которая, как правило, в большом количестве находится и в келоидных новообразованиях. Главный недостаток данной методики заключается в том, что посредством криотерапии возможно удалить лишь внешнее проявление подобного рубца. Данный способ можно использовать при осуществлении комплексной терапии.
- Инъекции кортикостероидами в пораженную область. При этом используются такие медикаментозные препараты, как «Лоринден» или «Преднизолон», в состав которых входит гормон, способствующий местному снижению выработки коллагенов и уменьшению проявлений воспалительного процесса.
- Иммуномодуляторы, например «Ликопид» или «Интерферон», которые также вводятся под кожу, непосредственно в ткань келоида. Подобные инъекции следует проводить раз в две недели в течение нескольких месяцев.
- Медикаментозные средства, предназначенные для профилактики разрастания патологических тканей. К ним можно отнести препараты: «Ронидаза», «Лидаза», «Лонгидаза». Это медикаменты, которые вводятся в участки рядом с рубцом и не позволяют ему распространяться на близлежащие ткани.
- Мази при коллоидных рубцах очень эффективны. Они предназначены против рубцевания тканей. Как правило, используются в качестве вспомогательного и профилактического средства. К таким мазям относятся: «Контрактубекс», «Солкосерил», «Дерматикс».

Что еще предполагает лечение коллоидных рубцов?
Физиотерапия при лечении келоидов
Терапия включает в себя также применение разнообразных физиотерапевтических процедур. Ими являются:
- Электромагнитное микроволновое воздействие на патологическое образование. Используется, как правило, для дестабилизации содержащейся в ткани коллоидного рубца жидкости. Применять данный метод рекомендуется параллельно с криотерапией.
- Электрофорез, осуществляющийся путем введения кортикостероидов при помощи электрических импульсов.
- Магнитно-волновая терапия, которая используется исключительно в виде профилактической меры, с целью стимуляции быстрой регенерации кожного покрова. Данная методика обычно применяется для терапии пациентов, у которых наблюдается наследственная предрасположенность к формированию коллоидных рубцов, а также людей с ослабленным иммунитетом и имеющих крупные раны.

Примерно через полгода после формирования коллоидного рубца можно проводить всевозможные косметологические процедуры, которые направлены, как правило, на устранение последствий рубцевания определенных участков кожи. В данном случае применяются следующие методики:
- Лазерная терапия с целью удаления мелких соединительнотканных узелков.
- Пилинг и скрабирование — для выравнивания поверхности кожи.
- Дарсонвализация.
Удаление коллоидных рубцов
Избавиться от келоида можно при помощи криотерапии либо оперативного вмешательства. В первом мероприятии на нарост в течение продолжительного времени наносится специальный препарат, под воздействием которого келоид можно удалить послойно. Для его полного удаления требуется примерно десять процедур.
Хирургическое вмешательство заключается в тотальном иссечении соединительной ткани, из которой состоит патологическое образование. На рану после этого накладываются швы. В случаях когда рубец был очень крупным, рекомендуется пересадка кожи. После удаления коллоидного рубца риск рецидива рубца весьма велик, поэтому после подобных операций рекомендуется осуществлять медикаментозное и физиотерапевтическое лечение.
Следует учесть, что людям с истинными рубцами противопоказаны хирургические или инъекционные методы лечения, поскольку они могут привести к формированию новых образований.
Лечение народными средствами
Наряду с вышеперечисленными косметологическими процедурами, медикаментами и физиотерапией для устранения келоидов можно применять методы народной медицины. Для лечения разных патологий кожи, в том числе коллоидных рубцов, можно использовать лимонный сок, которым аккуратно смазывают пораженный участок.
Другим средством для улучшения кровоснабжения кожи в области келоида является сбор трав: ромашки, крапивы и тысячелистника. Эти травы оказывают восстанавливающий и противовоспалительный эффект. Травы заваривают в кипятке и прикладывают к пораженным участкам в виде марлевых компрессов.
Коллоидный рубец: отзывы
Данные новообразования появляются очень часто. По отзывам, избавиться от них непросто. Истинные рубцы вообще не поддаются лечению. Косметологические процедуры помогут выровнять кожу, но полностью убрать дефект получается крайне редко. Но не стоит опускать руки. Начать нужно с визита к врачу.
Келоидные рубцы | Портал 1nep.ru
Келоиды – неопасные незлокачественные кожные опухоли. Первое описание аномальных шрамов относится к 1700 году до нашей эры. Сам термин «келоид», означающий «клешню краба», впервые был употреблен в 1806 для описания разрастающегося нароста от места непосредственного повреждения на здоровые ткани. С тех пор ученые пытаются подобрать характеристики для описания нормальных, гипертрофических шрамов и келоидных рубцов.
Эпидемиология
Келоиды поражают исключительно людей, оба пола в равной степени и возникают в 5-15% случаях. У людей с сильно пигментированной кожей они возникают в 15 раз чаще. Средний возраст пораженных келоидами – 10-30 лет. Люди старшего возраста редко страдают от подобных проблем.
Раса
Во многих исследованиях наблюдается связь между фототипом и расовой принадлежностью и склонностью к образованию келоидных шрамов.
Генетика
Существуют доказательства связи генетической предрасположенности и индивидуальной склонности к формированию келоидов. Таким недостатком, например, обладают носители группы крови II.
Патофизиология
Келоидные рубцы – кожные образования, возникающие в результате процесса заживления ран, чаще всего – глубоких. Как и гипертрофические шрамы, они относятся к фибропролиферативным заболеваниям. Такие аномальные образования – результат нарушения механизма регулирования баланса между восстановлением тканей и регенерацией.
Чрезмерное разрастание тканей может привести к образованию как гипертрофических шрамов, так и келоидных рубцов. Выработка межклеточных белков, коллагена, эластина и протеогликанов – вероятно, результат затянувшегося воспалительного процесса в ране. Гипертрофические шрамы – это приподнятые эритематозные образования, не выходящие за границы первоначального повреждения. Они возникают через месяцы поле травмы и навсегда сохраняют свою форму, либо постепенно исчезают.
Келоиды же формируются в течение года после повреждения и значительно превышают размер первоначального шрама. Наиболее часто они возникают в местах с высоким натяжением кожи: груди, плечах, на сгибах конечностей и шее.
Один из самых значимых рисков для развития аномальных келоидных шрамов в особенности – это вторичное заживление, особенно если оно длится более трех недель. То же касается и ран с продолжительным воспалением, неважно, происходит оно из-за наличия постороннего тела, инфекции, ожога или неправильного закрытия раны. Места хронических воспалений, например, ушные проколы, также склонны к образованию келоидов. Но иногда они могут формироваться и без предшествующей травмы.
Исследования биохимической и клеточной структуры келоидных шрамов демонстрируют их значительные различия. В келоидах плотность сосудов и мезенхимных клеток намного выше, эпидермис толще. А вот мышечных фибробластов актина, как и миофибробластов, необходимых для сокращения мышц, крайне мало, или вовсе нет.
Фибриллы коллагена в келоидах имеют неправильную форму, они аномально толстые, с односторонними волокнами, расположенными в разных направлениях. Активность коллагеназы в келоидах в 14 раз выше, чем в гипертрофических или нормальных шрамах. Синтез коллагена в келоидных рубцах в 3 раза выше, чем в гипертрофических шрамах, и в 20 раз выше, чем в обычных.
Внешний осмотр
При наличии аномального шрама, необходимо точно определить, что это – келоидный рубец, или же гипертрофический шрам. Многие пациенты жалуются на зудящие боли или ощущение жжения. Келоиды обычно представляют собой эритематозные образования, лишенные волосяных фолликул и потовых желез. На ощупь они могут быть как мягкими и рыхлыми, так и жесткими и грубыми. Большинство келоидов медленно увеличиваются на протяжении периода от нескольких месяцев до года, разрастаясь за пределы первоначального повреждения, иногда даже под кожу, затем рост прекращается. После этого келоиды сохраняют свою форму или слегка закручиваются.
Терапия
Не существует универсального эффективного средства борьбы с келоидами. Более важным считается их предотвращение. При наличии предшествующих случаев формирования аномальных шрамов, следует избегать любых необязательных хирургических вмешательств. Если это неизбежно, нужно минимизировать любое натяжение тканей и повторные инфекции. Предоперационная радиотерапия считается хорошим превентивным способом. Кроме того, при лечении келоидных рубцов необходимы местные антибиотики и соблюдение полной стерильности.
Окклюзионные повязки
Силиконовые пластыри и герметичные повязки используются для лечения келоидных рубцов с переменным успехом. Их носят для предотвращения контактного дерматита и разрывов кожи 24 часа в сутки. Силикон не проникает в кожу, при этом герметично ее закрывает и увлажняет. Исследования доказывают, что силикон увеличивает температуру в шраме, повышая активность коллагеназы. Повышенное давление, увлажнение рогового слоя и нажим непосредственно на рану тоже могут оказать положительный эффект. Согласно данным исследований, в 79% случаях эритема сокращается, келоидный шрам уменьшается, зуд проходит. Однако полного рассасывания не происходит.
Компрессионные повязки
Механические компрессионные повязки известны как эффективное средство борьбы с келоидными рубцами, особенно на мочке уха. Такие средства обычно изготавливаются под заказ и дают максимальный результат, если их носить 24 часа в сутки. К ним относят полиуретановые повязки, поддерживающие бандажи и пластыри с оксидом цинка. Их начинают носить сразу после закрытия раны до тех пор, пока шрам полностью не созреет. Рекомендуемое давление составляет 25 мм ртутного столба, но хорошие результаты наблюдаются и уже при 5-15 мм.
Механизм действия таких повязок точно не известен. Тем не менее, благодаря закупорке мелких сосудов и последующему снижению давления кислорода в ране, сокращаются метаболизм в тканях, выработка коллагена и рост фибробластов.
Кортикостероиды
Фармакологические препараты, применяемые самостоятельно или в комбинации с другими терапевтическими методиками, долгое время оставались основным и почти единственным средством лечения келоидов. Введение гормона внутрь рубца снижает выработку коллагена, предотвращает его распад, вследствие чего замедляется утолщение тканей. Курс завершается инъекциями 10-40 мг/мл ацетонида триамцинолона с интервалом в 4-6 недель до полного разглаживания келоидного шрама и исчезновения дискомфорта. Гормоны вводятся в кровоснабжаемый слой эпидермиса, где синтезируется коллагеназа. Инъекции в подкожные ткани приведут к атрофии жира.
Исследования доказывают, что кортикостероиды дают положительный результат в 50-100% случаев, количество рецидивов составляет 9-50%. При совмещении хирургического отсечения и гормональных инъекций эффективность возрастает до 85-100%.
К побочным эффектам от применения кортикостероидов относят атрофию кожи и подкожных слоев, гипопигментацию, телеангиэктазию (локальное чрезмерное расширение мелких сосудов), некротические язвы, распределение гормона в келоидном шраме в виде белых прожилок.
Хирургическое удаление
При этом способе лечения келоидов, чтобы минимизировать повреждения, отсечению подвергается минимальное количество мягких тканей, а рана закрывается так, чтобы не создавать излишнего давления в коже. Для этого используются различные лоскутные методики. Кроме того, должны быть исключены все возможные источники воспаления, например, попавшие в рану волосяные фолликулы, инородные предметы, гематомы.
Излучение
Излучение применяется самостоятельно или в сочетании с хирургическим удалением для предотвращения рецидивов. Однако монотерапия крайне неэффективна и дает рецидив в почти 100% случаев. Большие дозы излучения показывают лучшие результаты, но при этом возможно перерождение опухолей через 15-30 лет. Поэтому такие методики лечения келоидных рубцов более не применяются.
Наиболее подходящее время для облучения – это первые две недели после хирургического удаления келоида, когда фибробласты еще делятся. Обычная доза составляет 300 Гр через день в течение 4 дней или 500 Гр каждый день в течение 3 дней, начиная со дня операции. Новейшие исследования доказывают, что высокие дозы близкофокусной лучевой терапии после хирургического удаления дают отличные косметические результаты и предотвращают повторное возникновение келоидов в 80-94% случаев. Однако могут возникнуть гиперпигментация (5%) или телеангиэктазия (7%) — стойкое неравномерное расширение мелких сосудов кожи или слизистых оболочек в форме синюшно-красных пятен.
Криохирургия
Криотерапия – методика использования жидкого азота для повреждения клеток. А также воздействия на микроциркуляторную часть сосудов, чтобы вызвать застой, тромбоз и транссудацию жидкости, ведущие к гипоксии клеток. Обычно применяют курс из 1-3 заморозок по 10-30 секунд. Наиболее распространенные побочные эффекты – боль и депигментация.
Этот метод лечения келоидных рубцов считается эффективным, поскольку существенно разглаживает шрамы без последующих рецидивов в 51-74% случаев. Криотерапия в сочетании с гормональными инъекциями дает еще лучшие результаты в 84% случаев.
Лазерная терапия
Преимущества лазерной терапии в ее точности, способности отсечения тканей с минимальными повреждениями и ликвидации воспаления. К устройствам лазерной терапии относят лампу-вспышку, пульсирующий окрашенный лазер, аргоновый лазер, лазер на двуокиси углерода и YAG-лазер.
Аргоновые лазеры и лазеры на двуокиси углерода имеют схожие механизмы воздействия – стимуляция сокращения коллагена http://www.1nep.ru/term/7071/ через нагрев. Пульсирующий окрашенный лазер провоцирует микрососудистый тромбоз, а YAG-лазер селективно замедляет выработку коллагена. Со всеми ними проводились многочисленные исследования на протяжении 40 лет, но ни один из них не показал выдающихся качеств. Все три формы лазерной терапии вызывают повторное появление келоидных рубцов в 90% случаев.
Интерферон
Это одно из новых терапевтических средств. В келоид вводятся альфа-, бета- или гамма-интерферон. Исследования доказывают, что в результате сокращается выработка коллагена типа I, III и, возможно, IV.
Сразу после операции в каждый квадратный сантиметр кожи вокруг места отсечения вводят 1 миллион единиц препарата. Следующая инъекция вводится через 1-2 недели. При еженедельном введении интерферон-альфа сокращает размер и объем келоидного рубца, но максимальный результат в 50% достигается только на 18 неделе.
5-Фторурацил
Это средство, введенное внутрь келоида, дает хорошие результаты. Лучше всех действует смесь из 0,1 мл ацетонида триамцинолона (10мг/мл) и 0,9 мл 5-фторурацила (50 мг/мл). Этот состав вводится в келоид 3 раза в неделю. В зависимости от реакции организма количество инъекций при лечении келоидов может меняться. Для устранения маленьких келоидов нужно 5-10 инъекций. Единственный ограничивающий фактор – это болезненность при введении.
Имиквимод
Имиквимод локально сокращает выработку интерферонов. Пятипроцентный крем наносят на рану ежедневно в течение 8 недель после операции. Тем, у кого повреждения носят обширный характер, или раны закрыты с большим натяжением тканей, не стоит применять имиквимод в течение 4-6 недель. Самый значительный побочный эффект – это раздражение в вместе нанесения. В таком случае лечение келоидных рубцов стоит приостановить на несколько дней. 50% обработанных ран становятся гиперпигментированными.
Прочие медикаментозные способы терапии
- Флурандренолидная лента предназначена для размягчения и разглаживания келоидов. Лента приклеивается на рубец на 12-20 часов ежедневно. Кроме того, это средство хорошо снимает зуд. Однако длительное использование может привести к атрофии тканей.
- Блеомицин (1 мг/мл) с успехом используется для терапии небольших келоидов.
- Такролимус наносится на келоидный рубец дважды в день.
- Метотрексат достаточно эффективен против рецидивов при совмещении с хирургическим удалением. Дозировка составляет 15-20 мг каждые 4 дня в течение 3 месяцев, начиная с первой недели после операции.
- Пентоксифиллин снижает вероятность рецидивов. Механизм изучен не до конца.
- Колхицин подавляет синтез коллагена и стимуляцию коллагеназы.
- К прочим средствам лечения келоидных рубцов относят оксид цинка наружно, верапамил инъекционно внутрь рубца, циклоспорин, D-пеницилламин, релаксин и наружный митомицин С.
Из-за высокого уровня рецидивов среди келоидных рубцов за ними нужно наблюдать в течение года, чтобы незамедлительно начать лечение.
Среди перечисленных способов терапии ни один нельзя назвать более надежным. Провал любого из методов лечения келоидов объясняется тем, что механизм образования келоидов не изучен окончательно. Понимание этого процесса на молекулярном уровне приведет к изобретению новых средств терапии.
Келоидный рубец — Медицинский справочник
Описание болезни Келоидный рубец
Келоидный рубец – это ограниченное доброкачественное разрастание соединительной ткани, чаще возникающее после травм, термических и химических ожогов кожи, акне. Клиническая картина характеризуется образованием плотного, красного рубцового валика, наличие которого иногда сопровождается зудом, жжением, локальным повышением температуры. Диагностика основывается на клинической картине, анамнезе заболевания и дифференциации с гипертрофическими рубцами. Лечение келоидов включает глюкокортикоиды в различных формах, крио- и лазеротерапию, массаж, компрессионные повязки, интерфероны, хирургическое иссечение.
Келоидный рубец
Келоидный рубец – одна из разновидностей патологических рубцов, относится к группе псевдоопухолевых фиброматозов. Из всех видов рубцов келоид занимает второе место по распространённости (после гипертрофического рубца) среди европейцев и первое место среди населения южно-африканских стран. Точных статистических данных нет. Это связано с низким количеством обращений пациентов к врачу при отсутствии прогрессивного разрастания и выраженной клинической картины. К образованию келоидных рубцов более склонны мужчины, что связано с повышенной частотой получения травм, а также лица с гормональными нарушениями.
Причины
Этиологические факторы возникновения келоидов разнообразны. Основными причинами являются хирургические вмешательства, ожоги, однако триггером возникновения рубца у предрасположенных лиц может послужить даже микротравма. Развитию келоидов также способствуют некоторые кожные заболевания (прежде всего, акне), протекающие с воспалением глубоких слоев кожи и грубым рубцеванием. Нередко рубцовая ткань формируется в местах инъекций, татуировок, пирсинга, особенно в случае их осложнения нагноительным процессом. Среди предрасполагающих факторов наибольшее значение играют:
- Наследственность. На наличие генетической предрасположенности указывает семейная распространённость (склонность к образованию келоидов передаётся по аутосомно–доминантному типу), большое количество зарегистрированных случаев врождённых келоидов, а также повышенная заболеваемость у лиц африканского и азиатского происхождения.
- Гормональный дисбаланс. У лиц, склонных к келоидному рубцеванию, достоверно чаще выявляется нарушение показателей функционирования желез внутренней секреции (щитовидных, паращитовидных, половых). Наибольшее влияние оказывают кортикостероиды, поэтому патологическое рубцевание часто можно наблюдать у спортсменов, употребляющих анаболические стероиды. Вторым по частоте влияния гормоном является прогестерон – с ним связано увеличение риска образования келоидов при беременности. Келоидные рубцы чаще выявляются у людей со смуглой кожей, что позволяет связать их появление с нарушением синтеза меланина.
Патогенез
Механизм келоидного рубцевания достоверно не установлен, однако известно, что келоид является результатом нарушения процесса нормальной регенерации кожи. Для келоидного рубца характерно разрастание плотной соединительной ткани шире первоначальных границ раны. По всей видимости, это обусловлено избыточной выработкой фибробластами коллагена I типа и его чрезмерным сосредоточением в зоне рубца. При патоморфологическом исследовании в рубцовой ткани обнаруживаются широкие гиалинизированные пучки коллагена тускло-розового цвета. Существует ряд исследований, которые доказывают наличие взаимосвязи нервно–эндокринной нарушений и частоты возникновения келоидных рубцов. В норме по мере созревания рубцовой ткани происходит уменьшение ангиогенеза, но в келоидах идет постоянное образование неососудов, что обусловливает их гиперемию.
Классификация
Все рубцы разделяют на нормотрофические, гипертрофические, атрофические и келоидные. Для первых трёх типов характерно стадийное формирование, светлый цвет при окончательной трансформации (цвет нормальной кожи), положительный и хороший ответ на терапию. Келоидный рубец отличается от остальных патогенезом, быстрым и неконтролируемым ростом, трудностями в лечении. В клинической дерматологии келоиды делятся на:
- Истинные (спонтанные). Образуются без видимых причин, однако, считается, что им может предшествовать микротравма, разрешившиеся гнойничковые высыпания. Излюбленная локализация – лицо и грудь. Истинные келоиды часто имеют причудливую форму с ветвящимися отростками, отходящими от основного рубца.
- Ложные (рубцовые). Возникают на месте поврежденной кожи после операций, порезов, ожогов, фурункулов, акне. Не имеют определенной локализации. Форма ложных рубцов линейная, кожа над ними склонная к изъязвлению.
- Келоидный фолликулит (келоид акне). Встречается у мужчин. Представляет собой фолликулярный дерматит волосистой части головы. Высыпания (папулы и пустулы) обычно располагаются в области затылка.
По стадии развития келоиды подразделяются на активные (растущие) и неактивные. Активный келоид находится в процессе роста и вызывает такие симптомы, как зуд, иногда переходящую в боль, онемение, гиперемию. Неактивный келоид не растёт и не беспокоит. По сроку давности рубцы классифицируют на молодые и старые. Молодым рубцам менее 5 лет, они имеют красный цвет и блестящую поверхность. Старые рубцы старше пяти лет, их окраска приближается к цвету кожи, а поверхность неровная.
Симптомы келоидных рубцов
В области предшествующей травмы или спонтанно возникает чётко ограниченное, плотное, бугристое разрастание келоидной ткани. Рубец синюшно-красного цвета, толстый, зудящий. Покрывающая келоид кожа атрофически истончена, не содержит потовых и сальных желёз, волосяных фолликулов и пигментных клеток, т. е. этот участок кожи никогда не загорает, на нем не растут волосы. Иногда наблюдаются телеангиэктатически расширенные сосуды.
Келоиды отличаются неудержимым ростом и распространением на здоровые участки кожи. Их рост начинается после 10–12 недели заживления, площадь распространения рубцовой ткани намного больше, чем полученная рана. Спонтанные келоиды особенно часто локализуются на лице шее, верхней части туловища, в частности, в области грудины. Наиболее типичные жалобы пациентов с келоидами ‒ неприятные ощущения в области рубца: боль при надавливании, повышенная чувствительность к различным раздражителям, назойливый зуд, иногда переходящий в невропатическую боль.
Осложнения
По мере увеличения глубины и размера рубца возрастает вероятность развития системных нарушений из-за гипертрофии соединительной ткани. На месте некоторых ран впоследствии образуются выраженные контрактуры, имеющие значительные функциональные и эстетические последствия. При наличии предрасположенности к патологическому рубцеванию на месте удаленного келоидного рубца может образовываться новый келоид, который быстро увеличивается в размерах и занимает ещё большую площадь.
Диагностика
Постановка диагноза не представляет особых трудностей и опирается на клинику и анамнез заболевания. Из базовых лабораторных данных исследуют гормональный статус и липидный профиль, которые могут быть изменены. Келоидные рубцы следует отличать от гипертрофических: последние обычно толстые, плотные, белые, с бугристой поверхностью, нередко с поперечными трещинами, возникаю при отсутствии генетической предрасположенности после травм или операций, в отличие от келоидных, не выходят за пределы первичного дефекта. Важным отличием гипертрофических рубцов является их отклик на лечение: хирургическая эксцизия даёт стойкий удовлетворительный косметический результат.
Лечение келоидных рубцов
Келоиды трудно поддаются терапии. Для того чтобы определить глубину, распространённость и способ лечения, необходима консультация хирурга и дерматолога. Грамотный план действий, включающий правильный выбор терапевтической тактики, учет предрасполагающих этиофакторов и эмоциональную поддержку, способствует оптимальным результатам. В отношении келоидов используются следующие виды лечения:
- Местная медикаментозная терапия. До образования корки на рубце можно использовать заживляющие мази и крема на основе пантенола. После формирования келоида в течение нескольких недель или месяцев наносится силиконовый крем или накладывается силиконовый пластырь. Силикон создаёт воздухопроницаемую мембрану, которая благоприятна для регенерации кожи. В случае свежих келоидов достигнуть ремиссии можно, применяя местно глюкокортикоиды либо в форме мазей под окклюзией, либо (что эффективнее) в форме внутриочаговых инъекций кристаллической суспензии.
- Физические методы. Широко используемым безопасным и безболезненным методом является лазерная шлифовка рубца. Лазерная терапия уменьшает размер рубца, снимает красноту и предотвращает повторный рост. При удобном анатомическом расположении келоида можно достичь некоторого регресса с помощью компрессионной повязки. Криотерапия используется только при лечении небольших рубцов на закрытых участках тела, поскольку достаточно болезненна и вызывает депигментацию кожи. Лечение жидким азотом проводится в несколько циклов (до 5 сеансов), чаще применяется в комбинации с другими методами.
- Массаж рубца. Ограниченные плотные келоидные тяжи можно размягчить регулярным массажем. Наиболее актуален данный вид лечения в районе суставов: как только рубец становится стабильным (через 3-4 недели), необходимо противодействовать укорачиванию рубцовой ткани массажем. Не используется в случае инфицирования и при прогрессивном росте рубца (более 1 см в неделю).
- Хирургическое лечение. От хирургических вмешательств рекомендуется воздержаться, после иссечения рубца чаще всего следует образование нового келоида, особенно, если во время операции затрагивают здоровую ткань. Поэтому следует проводить только частичные эксцизии, а затем инъекции глюкокортикоидов или криотерапию, иногда рентгеновское облучение.
- Особые методы лечения. В дерматологии лечение интерферонами и лучевой терапией используют в редких случаях из-за системного воздействия на организм. Несмотря на то, что при применении интерферона келоид уменьшается в размере, нет сведений о продолжительности эффекта. Лучевая терапия используется исключительно при крайней необходимости, т. к. увеличивает риск возникновения злокачественных новообразований.
Прогноз и профилактика
Прогноз зависит от объёма и местоположения рубца, состояния организма (наличия патологий со стороны эндокринной и нервной системы), предрасположенности к распространению, быстрой диагностики и грамотной комбинации различных видов терапии. Профилактика включает в себя предотвращение ожогов, грамотное и раннее лечение угревой болезни, щадящие хирургические разрезы, возможное ограничение инъекций и пирсинга. При наличии данной патологии у родственников стоит исключать вышеперечисленные факторы и защищать себя от всевозможных микротравм, которые могут послужить пусковыми механизмами в развитии рубцов келоидного типа.
| Литература1. Профилактика и лечение келоидных рубцов/ Левин И.И., Саркисян В.М.// Здоровье и образование в XXI веке. – 2007 — №12.2. Федеральные клинические рекомендации по ведению больных с келоидными и гипертрофическими рубцами. – 2015.3. Профилактика и лечение патологических рубцов в хирургической практике/ Черняков А.В. // Русский медицинский журнал. – 2017 — №28.4. Лечение и коррекция рубцов. Атлас/ Сафонов И. – 2015. | Код МКБ-10L91.0 |
Вконтакте
Google+
LiveJournal
Одноклассники
Мой мир



