Красное пятно на ноге шершавое пятно: Решение косметологических проблем. Медицинская косметология — Альтермед Эстетик
Атопический дерматит у ребенка: причины, симптомы и лечение
Примерно 10-20% детей по всему миру имеют атопический дерматит — хроническое, но незаразное заболевание кожи, которое также поражает и взрослых. Его еще называют атопической экземой. Типичными симптомами атопического дерматита является сухая, раздражающаяся кожа, на которой время от времени развивается обострение, сопровождающееся умеренным или сильным зудом, воспалением и болью. Несмотря на то, что до сих пор не изобретено лечения атопического дерматита, регулярный и последовательный уход может помочь ослабить симптомы и продлить периоды без обострений.
Признаки и симптомы
Атопический дерматит (или атопическая экзема) — неудобное, а иногда и утомительно длительное заболевание кожи, которое очень часто встречается у детей по всему миру, хотя преимущественно в западных странах. В то время как лишь 2-5% взрослых страдают этой болезнью, среди детей и младенцев ее распространение составляет 10-20%. Большинство из тех, кто заболел атопическим дерматитом (90%), начинают болеть в возрасте до пяти лет и многие дети позже перерастают это заболевание.
Большинство из тех, кто заболел атопическим дерматитом (90%), начинают болеть в возрасте до пяти лет и многие дети позже перерастают это заболевание.
Обычно атопический дерматит проявляется в чередовании двух «фаз». В неактивной фазе кожа очень сухая, раздражающаяся и может шелушиться, а поэтому должна ежедневно увлажняться. Активные фазы (или обострения, «вспышки») более болезненны, и в это время необходимо применять местные медицинские препараты, чтобы кожа успокоилась, а зуд прошел.
Атопический дерматит выглядит и ощущается по-разному у младенцев, детей и взрослых:
• У новорожденных симптомы могут развиваться уже в возрасте 2-3 месяцев. Сыпь может появиться внезапно, что делает кожу сухой, шелушащийся и провоцирует зуд. В фазе обострения с инфицированной кожи может сочиться жидкость.
 Как правило, на ощупь кожа неровная, утолщенная и шероховатая.
Как правило, на ощупь кожа неровная, утолщенная и шероховатая.• Атопический дерматит у взрослых, который обычно начинается в детстве, характеризуется очень сухой, шелушащиеся кожей и непрестанным зудом.
Наиболее часто атопический дерматит у младенцев возникает на лице и коже головы (особенно на щеках), а также на теле (локти и колени).
У детей, которые продолжают болеть с раннего детства, сыпь часто начинается с тела — на сгибах локтей или коленей, — также достаточно часто можно увидеть молодых пациентов с атопической кожей на шее, запястьях, лодыжках и / или в складках между ягодицами и ногами .
Атопический дерматит осложняется из-за расчесывания, потому что ногти разрывают барьер кожи, что позволяет бактериям попадать в кожу, где развивается воспаление. Младенцы часто трутся кожей о постельное белье или ковровое покрытие, чтобы уменьшить зуд, более того, у детей разного возраста зуд может стать настолько невыносимым, что они не могут заснуть. Переживая за ребенка, родители могут чувствовать себя беспомощными, не в состоянии помочь, а это, в свою очередь, вызывает психологический стресс.
Если Вы не уверены в Ваших симптомах, обратитесь за консультацией к врачу или дерматологу.
Причины и факторы, способствующие атопическому дерматиту
Дерматологи определили несколько факторов, которые вызывают и усиливают симптомы, например:
Девушки более склонны к развитию атопического дерматита, чем мальчики.• Ребенок живет в развитой стране, или в городе, где уровень загрязняющих веществ выше, чем обычно, или проживает в стране с холодным климатом. Интересно, что ямайские дети, живущие в Лондоне, вдвое более склонны к развитию атопического дерматита, по сравнению с теми, которые живут на Ямайке.
Интересно, что ямайские дети, живущие в Лондоне, вдвое более склонны к развитию атопического дерматита, по сравнению с теми, которые живут на Ямайке.
• Она — девочка. Девочки немного более склонны к развитию заболевания, чем мальчики.
• Мать родила ребенка в позднем возрасте. Существуют доказательства того, что дети, рожденные на поздних стадиях детородного возраста матери, имеют большую склонность к атопического дерматита.
Есть целый ряд причин, почему после поражения симптомы ухудшаются или происходят обострения. У больных наблюдается дефицит природных увлажняющих факторов (ПУФ) (таких как аминокислоты) и нарушение эпидермального липидного обмена. Это объясняет, почему их кожа обычно сухая, а ее защитная функция нарушена.
Это позволяет бактериям, а именно золотистому стафилококку, размножаться и заражать кожу. Инфекция вызывает воспаление, которое снова вызывает зуд. Цикл начинается снова.
Инфекция вызывает воспаление, которое снова вызывает зуд. Цикл начинается снова.
Уход за кожей помогает разорвать замкнутый круг атопической кожи.
Факторы, способствующие развитию атопического дерматита
Некоторые продукты питания, напитки, ткани и материалы считаются факторами, провоцирующими проявления атопической кожи.
К ним относятся:
Родители должны избегать продуктов питания, материалов и тканей, которые могут спровоцировать симптомы атопического дерматита у детей.• Материалы вроде шерсти и нейлона, которые могут быть абразивными и вызывать раздражение и потливость кожи
• Пищевые аллергии, чаще всего на молочные продукты, орехи и моллюски (посоветуйтесь с врачом, прежде чем удалять любые продукты из рациона ребенка)
• Аллергия на домашних клещей, пыль или пыльцу
• Моющие и чистящие средства
• Макияж (хотя с продукцией брендов, ориентированных на чувствительную кожу, все должно быть хорошо)
• Пассивное курение (дым от сигарет)
Некоторые дополнительные эффекты заболевания — такие как стресс и бессонница — тоже могут ухудшить симптомы.
Узнайте больше о факторах, влияющих на кожу.
Решения
Для родителей может быть очень обидно видеть, как страдает их ребенок, и хотя методов лечения атопического дерматита не существует, регулярный и последовательный уход может помочь предотвратить ухудшение болезни, успокоить кожу, уменьшив боль и зуд, снизить эмоциональное напряжение, предотвратить инфекции и остановить утолщение кожи .
План действий, скорее всего, будет включать разработку режима ухода за кожей, а также некоторые изменения образа жизни.
Для неактивных фаз ежедневное использование смягчающих средств является чрезвычайно важным.
Смягчители
К смягчителям, или увлажнителям, относят лосьоны, кремы, кремы для лица, масла для ванны и для душа, и все они используются с одной целью — сохранить кожу увлажненной, упругой и защищенной от раздражителей. Их регулярное использование является основополагающим для ухода за атопической кожей и может продлить неактивные фазы заболевания.
Основные ингредиенты, входящие в состав смягчителей:
• Жирные кислоты Омега-6 из экстракта энотеры и виноградных косточек. Они успокаивают и питают пораженную кожу, восстанавливая естественный защитный барьер кожи.
• Ликохалкон А (экстракт корня солодки). Это природный антиоксидант с противовоспалительным действием, который уменьшает покраснение и успокаивает воспаление.
Активный уход
Когда возникают
 Долгосрочное применение не рекомендуется, так как гидрокортизон может приводить к утоньшению кожи.
Долгосрочное применение не рекомендуется, так как гидрокортизон может приводить к утоньшению кожи.Как известно, гидрокортизон является эффективным и быстродействующим средством, облегчая зуд во время обострений. Однако многие родители жалуются, что при длительном использовании его на детской коже могут возникать различные негативные побочные эффекты. Кроме того, средство теряет свою эффективность, если применять его непрерывно, а еще его можно использовать на больших участках кожи.
Свойства успокаивающего крема для атопической кожи Eucerin AtopiControl по защите кожи были клинически подтверждены, и его использование значительно улучшает внешний вид кожи при обострениях. Это средство помогает ограничить использование гидрокортизона во время обострений. Клинические исследования показывают, что Успокаивающий крем для атопической кожи Eucerin AtopiControl показывает тот же косметический эффект для лица, и кремы на основе 1% гидрокортизона. Успокаивающий крем для атопической кожи Eucerin AtopiControl не является фармацевтическим препаратом и не заменяет его.
Дополнительные советы для родителей детей с атопическим дерматитом на лице
• Используйте для мытья теплую, а не горячую воду.
• Промокайте кожу почти досуха и сразу наносите смягчающее средство.
• Наносите смягчитель два раза в день.
• Обрежьте детям ногти коротко и гладко — так ребенок не может поцарапать и проколоть кожу.
• Наденьте на ночь ребенку хлопчатобумажные перчатки, чтоб предотвратить царапанье лица во сне.
• Поддерживайте температуру в помещении прохладной, а влажность пониженной.
• Иногда бывает полезно дать ребенку куклу, которую можно царапать, так как это может понизить потребность в расчесывании собственной кожи.
Красные пятна на ногах у взрослого и у ребенка. Виды красных пятен на ногах. Что делать, если на ногах появились красные пятна и чешутся?
Причины появления красных пятен на ногах у взрослых и детей.
Содержание статьи
- Мелкие красные и большие пятна на ногах: причины
- Красно белые пятна на ногах: причины
- Красное пятно на ноге, похожее на ожог: причины
- Красные пятна на пальцах ног
- Красные пятна на сгибах ног
- На икре ноги красное пятно
- Красные пятна на ступнях ног
- Красные пятна на ногах у ребенка
- Диабет и красные пятна на ногах
- Красные пятна на ногах при варикозе
- Красное шершавое пятно на ноге
- Красное пятно на ноге болит
- Красные пятна на ногах чешутся
- Как лечить красные пятна на ногах?
- ВИДЕО: Красные пятна на ногах
Красивые загорелые ноги – мечта всех женщин. Только после зимы, когда приходит время надевать короткие платья, ножки не всегда выглядят безупречно. На них могут быть синяки, пятна, раздражение.
Только после зимы, когда приходит время надевать короткие платья, ножки не всегда выглядят безупречно. На них могут быть синяки, пятна, раздражение.
Мелкие красные и большие пятна на ногах: причины
Существует множество причин появления красных пятен на ногах, основные из них: пигментные и сосудистые. В коже присутствуют клетки, отвечающие за цвет. При их повреждении кожа окрашивается в красный или белый цвет. Это в принципе не является болезнью, но выглядит неприглядно. Сосудистые причины появления красных пятен более опасные, так как они свидетельствуют о недугах опорно-двигательного аппарата.
Сосудистые причины появления красных пятен на ногах:
- Геморрагические
- Отечные
- Сосудистые
Если вы не страдаете заболеваниями вен и с пигментацией все в порядке, возможно покраснения возникли из-за эпиляции, аллергии на косметику или продукты питания, повреждений кожи одеждой или предметами.
Красно белые пятна на ногах: причины
Если они не болят и не шелушатся, то скорее всего, связанные с пигментацией. Это обычно передается по наследству и проявляется на лице. Но бывают случаи появления пятен на ногах и спине. Если обнаружили подобные пятна, откажитесь от пребывания на солнце, так как ультрафиолет провоцирует появление лентиго и веснушек.
Это обычно передается по наследству и проявляется на лице. Но бывают случаи появления пятен на ногах и спине. Если обнаружили подобные пятна, откажитесь от пребывания на солнце, так как ультрафиолет провоцирует появление лентиго и веснушек.
Красное пятно на ноге, похожее на ожог: причины
Здесь вам поможет разобраться дерматолог, так как подобные новообразования могут быть злокачественными. Но обычно это банальный лишай, дерматит или грибок. При появлении пятна похожего на ожог, окрашенного в красный цвет, с неправильными контурами, стоит посоветоваться со специалистами. Дерматит, экзема, лишай и грибок обычно зудят, нередко появляются на месте пятна пузырьки и язвочки. В случае гемангиомы, зуда и шелушения нет.
Красные пятна на пальцах ног
Если пятна локализуются только на пальцах и ступнях, то скорее, всего это грибок. Возможно, вы не так давно примеряли новую обувь на рынке без носков и следков. Грибок может возникнуть после посещения сауны и бассейна. Грибок чешется, шелушится между пальцами, могут появляться трещины на ступнях.
Грибок чешется, шелушится между пальцами, могут появляться трещины на ступнях.
Другие причины появления пятен на пальцах ног:
- Ветрянка
- Краснуха
- Вирусные недуги
- Сахарный диабет
- Дерматит
Красные пятна на сгибах ног
Чтобы выяснить происхождение пятна, нужно внимательно их осмотреть. Если пятна сухие и имеется шелушение, то это скорее всего, псориаз или атопический дерматит. Именно здесь изначально появляются высыпания.
Возможные причины высыпаний на сгибах ног и рук:
- Псориаз
- Дерматит
- Опоясывающий лишай
- Варикоз
На икре ноги красное пятно
Если пятно появилось в летнее время, оно чешется, покраснело и припухло, то его можно связать с укусом насекомого. В летнее время часто причинами красных пятен на теле являются укусы мошек и комаров. У многих людей часто возникает аллергическая реакция. Как правило, пятна не шелушатся, они скорее напоминают абсцесс с жидким содержимым. При приеме антигистаминных препаратов быстро исчезают.
При приеме антигистаминных препаратов быстро исчезают.
Единичные пятна редко возникают из-за дерматита и лишая, такие болезни сопровождаются группой пятен. Возможно новообразование это фурункул.
Красные пятна на ступнях ног
Обычно такие высыпания связаны с грибковым недугом, аллергией на пищу или косметику. Также причиной высыпания становится сахарный диабет, псориаз, варикоз и гемангиома.
Красные пятна на ногах у ребенка
- Кожа малыша – индикатор состояние его внутренних органов. У детей высыпания на икрах могут возникать из-за дисбактериоза. Многие мамы привыкли, что диатез появляется на щеках и шее, но это не так
- Нередко погрешности в питании приводят к появлению пятен на ногах. Попробуйте изменить рацион малыша, и убрать из него жаренное, копченое и ярко-окрашенные фрукты. Иногда рекомендована специальная антиаллергенная диета
- В таком случае из меню полностью убирают все фрукты кроме яблок, сладости, колбасные изделия, жареную и жирную пищу.
 Через 3 недели раз в 3 дня вводят новые продукты и наблюдают за реакцией. Так, вы сможете выяснить, на что у ребенка аллергия
Через 3 недели раз в 3 дня вводят новые продукты и наблюдают за реакцией. Так, вы сможете выяснить, на что у ребенка аллергия
Диабет и красные пятна на ногах
Диабет – нарушение системного характера, которое сказывается на состоянии внутренних органов и кожи. Это связано с нарушением обмена веществ в тканях. Высыпания вызывают у больных неприятные ощущения, они могут гноиться и зудеть.
У диабетиков чаще всего наблюдаются такие недуги кожи:
- Дерматит
- Грибковые недуги
У женщин, страдающих диабетом, в складках под грудью или в подмышечных впадинах наблюдаются красные или коричневые пятна. Это грибковые недуги, вызванные кандидой. У диабетиков снижен иммунитет, поэтому часто возникают всяческие аллергические реакции.
Красные пятна на ногах при варикозе
При варикозе на ногах появляются сеточки, звездочки или даже выпуклые бляшки. Сам недуг связан с нарушением кровообращения в нижних конечностях. У полных людей, ноги не в состоянии выдерживать огромных нагрузок, поэтому варикоз часто осложнен появлением отеков, зуда.
У полных людей, ноги не в состоянии выдерживать огромных нагрузок, поэтому варикоз часто осложнен появлением отеков, зуда.
Это связано с тем, что мелкие кровеносные сосуды лопаются, провоцируя небольшие кровоизлияния. В таком случае лечить нужно не проявление недуга, а саму причину. Отеки и покраснения уйдут при адекватном лечении варикоза.
Красное шершавое пятно на ноге
Чаще всего шершавые пятна связаны с пищевой или сезонной аллергией. Если вы страдаете от тополиного пуха, амброзии или цветения каких-либо растений, вместе с общим недомоганием могут появляться красные пятна. Лечатся они приемом антигистаминных препаратов внутрь и применением мазей.
Не запускайте проблему аллергии у детей, так как с шелушащихся пятен на ногах все только начинается. Позже ребенок может покрыться коркой, придется пользоваться гормональными мазями. Наладьте нормальное питание и разберитесь, на что у ребенка аллергия.
Шершавые пятна могут возникать из-за:
- Лишая
- Дерматита
- Псориаза
- Укуса насекомых
- При воздействии на кожу каких-то растений
Красное пятно на ноге болит
Если пятно припухло и болит, это свидетельствует о воспалительном процессе.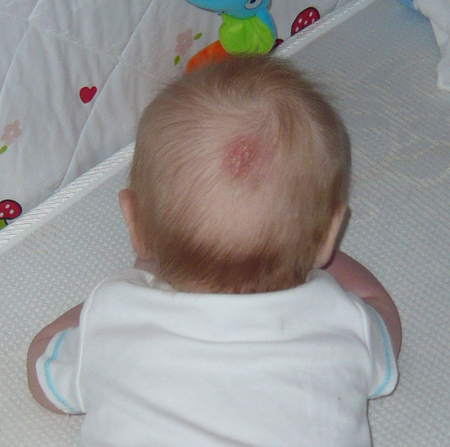 Скорее всего, это признак укуса насекомого или реакция на аллерген. Чтобы уменьшить боль, снимите отек и покраснение. Проще всего сделать холодный компресс. Не принимайте каких-либо лекарств без назначения врача.
Скорее всего, это признак укуса насекомого или реакция на аллерген. Чтобы уменьшить боль, снимите отек и покраснение. Проще всего сделать холодный компресс. Не принимайте каких-либо лекарств без назначения врача.
Красные пятна на ногах чешутся
Обычно зуд возникает после укуса насекомых, при лишае и атопическом дерматите. Эти недуги разного характера и вызваны различными причинами. Если пятна на ногах чешутся у детей, то это может быть:
- Ветрянка
- Краснуха
- Стрептодермия
- Аллергия
Как лечить красные пятна на ногах?
Способ лечения красных пятен зависит от болезни. Необходимо пообщаться с дерматологом и сдать анализ крови и мазки из высыпаний.
- При атопическом дерматите назначают диету, средства для увлажнения кожи и гормональные мази. Также при атопическом дерматите могут назначить лактобактерии, так как это недуг системного характера
- Если у вас лишай или другое инфекционное заболевание, назначают антибактериальные препараты местного действия.
 Возможен прием антибиотиков и противовирусных препаратов в запущенных случаях
Возможен прием антибиотиков и противовирусных препаратов в запущенных случаях - При варикозе не игнорируйте советы врача. Самым безобидным можно считать Лиотон гель, он снимает боль и усталость в ногах, облегчая симптомы заболевания
- При диабете лечение основного недуга и постоянный контроль уровня сахара. Кушайте продукты с низким гликемическим индексом, глюкоза из которых освобождается постепенно
- Псориаз тоже недуг системного характера, поэтому эффективной будет диета с исключением потенциальных аллергенов
За подробными разъяснениями и диагностикой, обратитесь к врачу. Адекватный специалист выяснит причину высыпаний и назначит необходимые препараты.
ВИДЕО: Красные пятна на ногах
Картинки, причины, лечение и когда обращаться за помощью
Человек может заметить красные точки на коже по ряду причин, начиная от аллергических реакций и заканчивая воздействием тепла.
Многие причины появления красных точек на коже безвредны и проходят сами по себе. Другим может потребоваться лечение на дому или без рецепта.
В этой статье мы обсудим некоторые возможные причины появления красных точек на коже, варианты их лечения и когда обращаться к врачу.
Кожная сыпь бывает разных размеров, цветов и текстур.
Не все высыпания требуют неотложной медицинской помощи. Тем не менее, люди должны немедленно обратиться за медицинской помощью, если у них есть сыпь и они замечают любой из следующих симптомов:
- сыпь, покрывающая все тело
- лихорадка
- волдыри или открытые раны
- затрудненное дыхание, речь или глотание
- отек лица, глаз или губ
- ригидность затылочных мышц
- чувствительность к свету
- судороги
- сонливость или потеря сознания
Людям также следует немедленно обращаться за медицинской помощью при возникновении любых новых болезненных высыпаний, поражающих глаза, ротовую полость или гениталии.
В случае сомнений человеку следует обратиться за мнением к поставщику первичной медико-санитарной помощи или сертифицированному дерматологу.
Тепловая сыпь, или потница, возникает, когда потовые железы блокируются, задерживая пот в глубоких слоях кожи.
Хотя потница может быть у любого человека, это состояние чаще всего встречается у младенцев и детей младшего возраста с незрелыми потовыми железами.
Симптомы потницы включают:
- скопления маленьких красных бугорков, называемых папулами
- плотные бугорки телесного цвета
- ощущение зуда или покалывания
- слабое потоотделение или его отсутствие в пораженной области
- тошнота
Лечение
Потница обычно проходит в течение 24 часов.
Лечение обычно включает использование лосьонов для снятия зуда, раздражения и отека.
Люди также могут сохранять кожу прохладной и избегать тесной одежды.
Узнайте больше о вариантах лечения потницы здесь.
Волосяной кератоз (КП) — это распространенное кожное заболевание, при котором на коже появляются крошечные красные, белые или телесного цвета бугорки.
Чаще всего поражает внешние части плеч. Он также может поражать предплечья и верхнюю часть спины, но встречается реже.
К симптомам КП относятся:
- кожа грубая или сухая
- patches of small, painless bumps on the skin
- itching
Treatment
People can treat the symptoms of KP with:
- moisturizers containing urea or lactic acid
- alpha hydroxy acid
- glycolic acid
- lactic кислота
- ретиноиды
- салициловая кислота
- лазерная или световая терапия
Узнайте больше о домашнем лечении КП здесь.
Контактный дерматит возникает, когда человек вступает в контакт с веществом, которое раздражает его кожу или вызывает аллергическую реакцию.
Симптомы контактного дерматита варьируются в зависимости от триггера и тяжести реакции.
Симптомы контактного дерматита включают:
- сыпь в виде геометрических узоров или форм
- сухая кожа, которая шелушится и трескается
- яркая покрасневшая кожная сыпь
- скопления мелких красных точек на коже 9,0013 крапивница или очень зудящие рубцы на коже
- сильный зуд, ощущение стянутости или жжения
- заполненные жидкостью волдыри, которые сочатся и покрываются коркой
- темная, утолщенная кожа
- чувствительность к солнечному свету
Узнайте больше о контактном дерматите здесь.
Лечение
Лечение контактного дерматита зависит от причины и тяжести симптомов у человека.
Симптомы от легкой до умеренной уменьшаются, когда человек избегает контакта с раздражителем или аллергеном. По возможности люди должны:
- избегать средств по уходу за кожей, содержащих агрессивные или раздражающие химические вещества
- избегать украшений с никелевым или золотым покрытием
- избегайте продуктов или лекарств, вызывающих аллергические реакции
- носите защитную одежду на рабочем месте или в местах с ядовитыми растениями
Если дерматит ограничен небольшой площадью, человек может нанести 1% крем гидрокортизона.
Врач может назначить более сильные местные или пероральные антигистаминные препараты людям, которые не реагируют на безрецептурные препараты.
Атопический дерматит, также известный как экзема, представляет собой хроническое воспалительное заболевание кожи.
Существует множество различных типов экземы, в том числе:
- Фолликулярная экзема: Этот тип экземы поражает волосяные фолликулы.
- Папулезная экзема: Проявляется в виде небольших красных бугорков на коже, которые медицинские работники называют папулами.
Наряду с красными бугорками на коже экзема может вызывать:
- сильный кожный зуд
- повышение температуры и отек кожи
- сухую, шелушащуюся кожу и корочка более
Лечение
Люди могут справиться с симптомами атопического дерматита и даже предотвратить обострения с помощью следующих методов лечения:
- прием рецептурных лекарств, таких как стероиды и антигистаминные препараты
- фототерапия или светотерапия
- нанесение увлажняющего крема для лечения , растрескивание кожи
- использование неароматизированного стирального порошка, не вызывающего раздражения
- избегание провоцирующих факторов, таких как сухой воздух, стресс и аллергены
дерматолог.
Также может помочь принятие отбеливающих ванн, для которых требуется полстакана отбеливателя на 40-галлонную ванну, 1–2 раза в неделю.
Узнайте больше о вариантах лечения экземы здесь.
Розацеа — кожное заболевание, вызывающее раздражение кожи, покраснение и появление мелких прыщей.
Хотя розацеа может развиться у любого человека в любой момент жизни, это состояние чаще всего встречается у взрослых в возрасте 30–60 лет, у людей со светлой кожей и в период менопаузы.
Симптомы розацеа включают:
- раздражение или покраснение кожи на лбу, носу, щеках и подбородке
- кровеносные сосуды, видимые под кожей
- скопления небольших бугорков или прыщей
- толстая кожа на лице
- красные, зудящие или слезящиеся глаза
- воспаление век
- затуманенное зрение
Лечение
Розацеа можно лечить с помощью различных стратегий и лекарств. Некоторые стратегии, которые могут помочь облегчить розацеа, включают:
- избегать провоцирующих факторов, таких как ультрафиолетовое излучение, алкоголь и агрессивные химикаты
- умывать лицо очищающими средствами со сбалансированным pH
- часто использовать увлажняющие средства
- носить солнцезащитный крем широкого спектра действия с SPF 30 или выше
Люди также должны избегайте продуктов с кофеином и острой пищи, так как они также могут спровоцировать розацеа.
Медикаментозное лечение розацеа включает:
- бримонидина тартрат
- азелаиновая кислота
- метронидазол
- электрохирургия
- световая терапия
- местный ивермектин
- пероральные тетрациклины
Узнайте больше о вариантах лечения розацеа здесь.
Некоторые инфекции также могут приводить к появлению красных точек на коже.
При подозрении на кожную инфекцию следует обратиться к врачу.
Примеры:
Ветряная оспа или опоясывающий лишай
Вирус ветряной оспы вызывает эти инфекции, при которых образуются красные, зудящие, наполненные жидкостью волдыри, которые могут появиться на любом участке тела.
Ветряная оспа обычно возникает у младенцев и детей младшего возраста. Однако подростки и взрослые также могут заболеть ветряной оспой.
Опоясывающий лишай встречается у взрослых, уже переболевших ветряной оспой. По данным Национального института старения, опоясывающий лишай обычно поражает одну область на одной стороне тела.
Краснуха
Эта заразная вирусная инфекция вызывает характерную сыпь в виде мелких красных или розовых точек.
Сыпь обычно начинается на лице, а затем распространяется на туловище, руки и ноги. Инфекции краснухи также вызывают лихорадку, головную боль и увеличение лимфатических узлов.
Центры по контролю и профилактике заболеваний (CDC) отмечают, что краснуха является относительно редкой инфекцией в Соединенных Штатах из-за широкого использования вакцины MMR. Вакцина доступна для младенцев и детей в возрасте от 9 месяцев до 6 лет.
Менингит
Менингит требует неотложной медицинской помощи. Это воспаление оболочек, покрывающих спинной и головной мозг. Обычно это происходит из-за бактериальной или вирусной инфекции.
Симптомы менингита включают:
- лихорадка
- ригидность затылочных мышц
- головная боль
- тошнота
- чувствительность к свету
- спутанность сознания
- рвота
Сыпь появляется не всегда.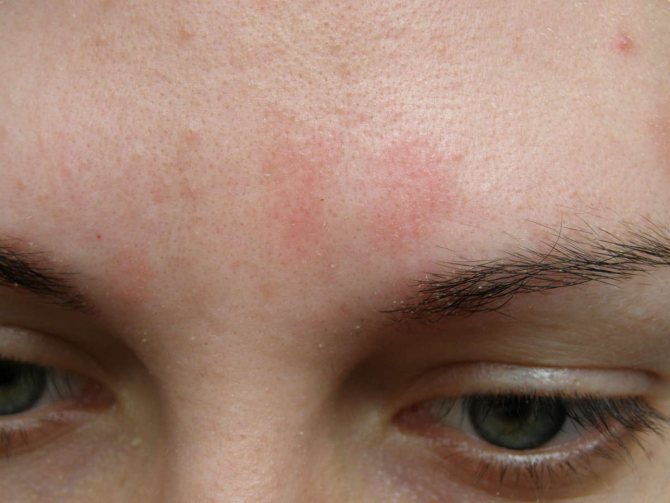 Однако, если это произойдет, человек может заметить маленькие розовые, красные, коричневые или пурпурные уколы на коже. Кроме того, он не выцветает, когда человек катит по нему стакан.
Однако, если это произойдет, человек может заметить маленькие розовые, красные, коричневые или пурпурные уколы на коже. Кроме того, он не выцветает, когда человек катит по нему стакан.
Инфекция MRSA (стафилококк)
CDC определяет устойчивый к метициллину Staphylococcus aureus (MRSA) как «тип бактерий, устойчивых к нескольким антибиотикам».
MRSA часто поражает кожу, вызывая болезненные воспаленные участки кожи. Люди также могут испытывать выделение гноя из пораженной кожи и лихорадку.
Другие бактериальные кожные инфекции также могут вызывать болезненные и воспаленные участки кожи. Если человек подозревает, что у него кожная инфекция, ему следует обратиться к врачу.
Скарлатина
Бактерии Streptococcus вызывают эту инфекцию.
Эти бактерии естественным образом обитают в носу и горле. Они вызывают красную сыпь на шее, под мышками и в паху. Сыпь состоит из мелких красных точек, шершавых на ощупь.
Если человек подозревает инфекцию кожи, он должен всегда обращаться к врачу.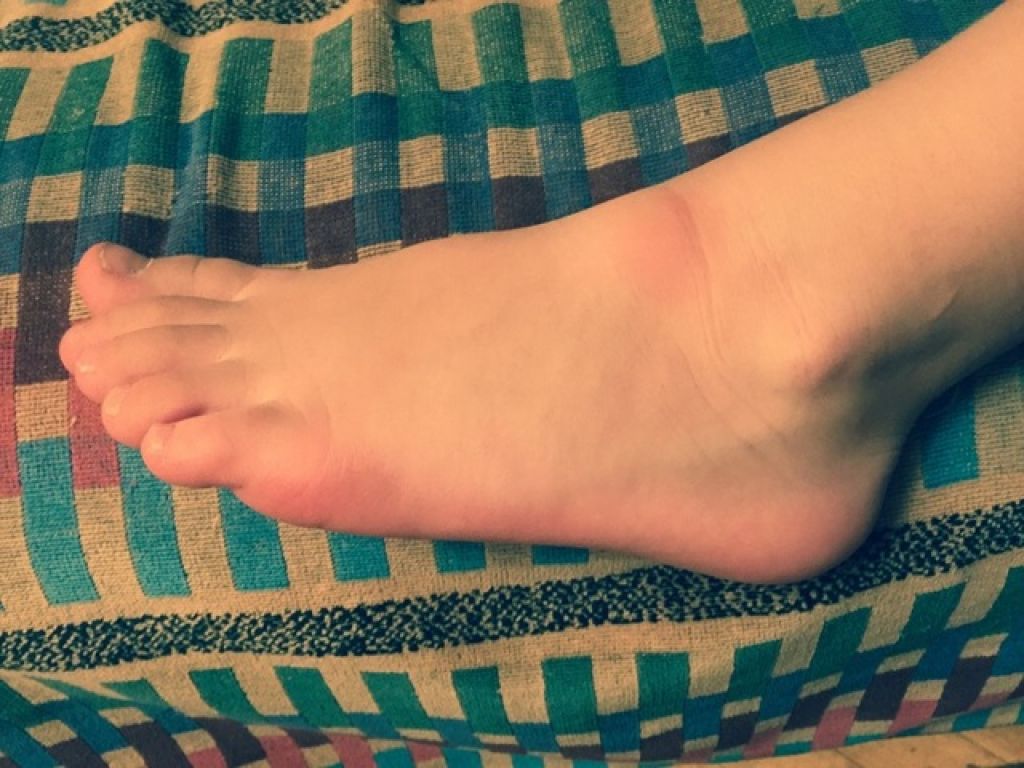
Людям также следует обратиться к врачу, если их сыпь не проходит, несмотря на использование безрецептурных препаратов или лечение в домашних условиях.
Люди также должны обратиться за медицинской помощью, если у них кожная сыпь, сопровождающаяся следующими симптомами:
- лихорадка
- сильная боль в голове или шее
- боль или скованность в суставах
- затрудненное дыхание
- частая рвота или диарея
- спутанность сознания
- головокружение
Если человек подозревает кожную инфекцию, ему следует обратиться к врачу, прежде чем пытаться использовать какие-либо домашние средства.
Для облегчения кожной сыпи и лечения кожной сыпи можно попробовать следующие домашние процедуры:
- использование мягкого мыла без запаха, гелей для душа и очищающих средств
- отказ от купания или душа в горячей воде
- поддержание пораженной кожи в сухости и чистоте
- носить свободную воздухопроницаемую одежду
- избегать растирания или расчесывания кожной сыпи
- накладывать холодный компресс для снятия отека и боли
- наносить алоэ вера на пораженную кожу для уменьшения отека и снятия боли
- использовать увлажняющие средства для увлажнения сухой, шелушащейся кожи
есть несколько возможных причин появления красных точек на коже, включая потницу, КП, контактный дерматит и атопический дерматит.
Красные точки на коже также могут возникать из-за более серьезных состояний, таких как вирусная или бактериальная инфекция.
Если люди подозревают, что у них кожная инфекция, им следует обратиться к врачу, а не использовать домашние средства.
Некоторые кожные высыпания и сопутствующие им симптомы можно лечить с помощью домашних средств и безрецептурных препаратов. К ним относятся избегание источника раздражения и использование безрецептурных противозудных мазей.
Люди могут обратиться к врачу или дерматологу, если их симптомы сохраняются, несмотря на использование домашних или безрецептурных препаратов. Врач или дерматолог может диагностировать основную причину и дать соответствующие рекомендации по лечению.
Прочитайте эту статью на испанском языке.
Узловатая эритема — Канал лучшего здоровья
Сводка
Прочитать полный информационный бюллетень- Узловатая эритема — это кожное заболевание, характеризующееся красными и болезненными бугорками, чаще всего на голенях.
- Характерные бугорки представляют собой скопления иммунных клеток, сгруппированных в карманах в подкожном (самом глубоком) слое кожи.
- Известные триггеры узловатой эритемы включают некоторые лекарства и бактериальные инфекции горла. Менее распространенные причины включают воспалительное заболевание кишечника (ВЗК), туберкулез и болезнь Ходжкина. Лечение включает лекарства, постельный режим и лечение любого основного заболевания.
Узловатая эритема проявляется в виде красных болезненных припухлостей, чаще всего на голенях или голенях. Заболевание в три раза чаще встречается у женщин, чем у мужчин, и имеет тенденцию развиваться в возрасте от 20 до 45 лет. Дети в возрасте до 15 лет болеют очень редко.
Конкретная причина узловатой эритемы неизвестна, но это состояние может быть вызвано некоторыми лекарствами, заболеваниями и инфекциями. Триггер во многих случаях остается неизвестным.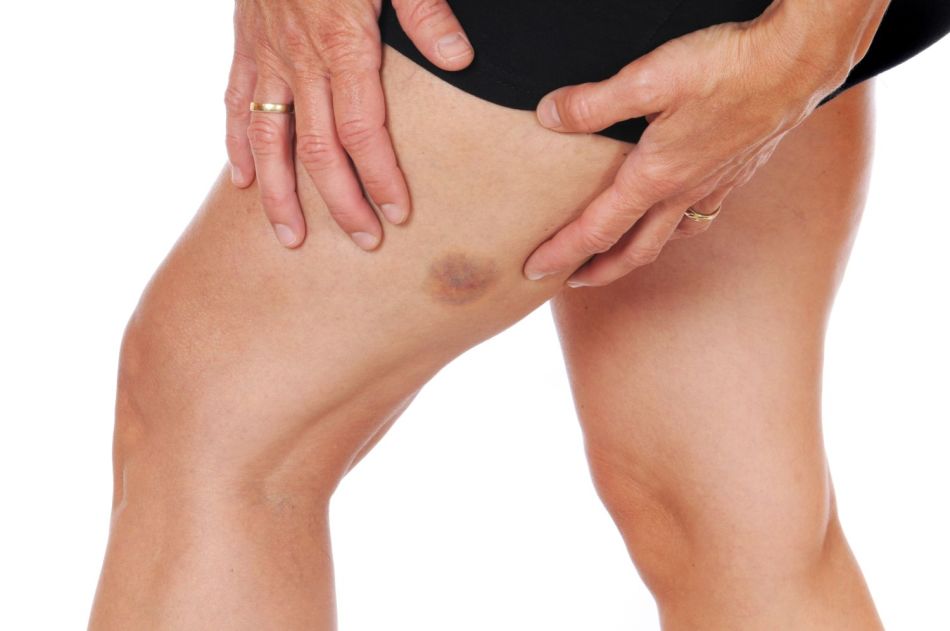 Даже при лечении воспаленные узелки могут рассасываться от трех до шести недель.
Даже при лечении воспаленные узелки могут рассасываться от трех до шести недель.
Симптомы узловатой эритемы
Симптомы включают:
- Чаще всего поражается кожа на голенях.
- Другие области, которые могут быть затронуты, включают лодыжки, икры, бедра, ягодицы и руки.
- На коже появляются приподнятые красные, твердые, горячие и болезненные шишки.
- Комки могут быть шириной от 1 см до 20 см.
- В пораженной области может образоваться до 50 шишек.
- Ноги могут отекать.
- Может возникнуть лихорадка и общее недомогание.
- Около половины всех случаев связаны с болями в суставах, особенно в коленях.
- Иногда развивается конъюнктивит.
- В течение нескольких дней шишки меняют цвет с ярко-вишнево-красного на пурпурный.
- Пурпурные шишки становятся коричневато-желтыми и плоскими в течение нескольких недель.
- Припухлости имеют тенденцию повторяться, если человек недостаточно отдыхает.

Узловатая эритема — иммунные клетки
Кожа состоит из трех основных слоев: эпидермиса, дермы и подкожного слоя. Подкожный слой является самым глубоким и обеспечивает поддержку и структуру вышележащих слоев дермы и эпидермиса.
Узловатая эритема является иммунологической реакцией. Характерные бугорки представляют собой скопления иммунных клеток, сгруппированных в карманы в подкожном слое. В некоторых случаях может также поражаться дерма (средний слой кожи).
Причины узловатой эритемы
Точная причина узловатой эритемы неизвестна, но некоторые случаи могут быть связаны или вызваны рядом инфекций и других факторов, включая:
- инфекции горла, обычно бактериальные
- поражение лимфатических узлов при саркоидозе
- туберкулез
- болезнь Ходжкина
- гормональные изменения, такие как беременность и прием противозачаточных таблеток
- некоторые лекарства, включая пенициллин, бромиды и сульфаниламиды
- Другие инфекции, включая орнитоз, инфекционный мононуклеоз (ВЭБ или «железистая лихорадка»), гепатит В и сифилис.


