Красные пятна на голени ног не чешутся: Решение косметологических проблем. Медицинская косметология — Альтермед Эстетик
Красные пятна на ногах не чешутся фото * Не болят, что это
Причин, почему возникают высыпания на коже нижних конечностей, достаточно много. Часто они имеют патологический характер и требуют обязательного лечения. Поэтому следует узнать подробнее о красных пятнах на ногах, которые не чешутся, не шелушатся, посмотреть их фото.
5 причин появления красных пятен на ногах, которые не чешутся и не шелушатся
Причин, почему образовались пятна на ноге красного цвета, несколько. Наиболее часто встречаются следующие виновники сыпи.
Нерациональное питание
Образование красных пятен у женщин и мужчин может появиться вследствие употребления много острой, жирной, соленой еды, а также сладостей, копченостей. В этих блюдах содержится большое количество вредных компонентов, которые могут вызывать раздражение не только внутри, но и снаружи.
В этом случае важно скорректировать рацион питания, обогатив его овощами, фруктами, зеленью, орехами и прочими полезными продуктами.
Тогда кожный покров со временем восстановиться до нормального цвета.
Болезни инфекционного характера
Другой причиной возникновения высыпаний может быть инфекция. При некоторых патологиях инфекционной природы на коже образуются красные пятнышки, к примеру, при кори, скарлатине, менингите. Они не всегда беспокоят пациентов зудом, но часто сопровождаются повышением температуры тела, рвотными позывами.
Вегетативные и нервные нарушения
Красные высыпания у взрослых могут появляться вследствие сбоя в работе нервной системы. При частых и продолжительных стрессах, депрессивных состояниях, переживаниях эпидермис покрывается пятнами, которые могут не чесаться и не зудеть.
При вегетативных нарушениях также часто образуется сыпь. Достаточно человеку испытать страх или стыд, как на теле формируются покраснения. При этом человека беспокоит еще много разных симптомов, например, головная боль, головокружение, учащенное сердцебиение.
Розовый лишай
Имеет грибковое происхождение.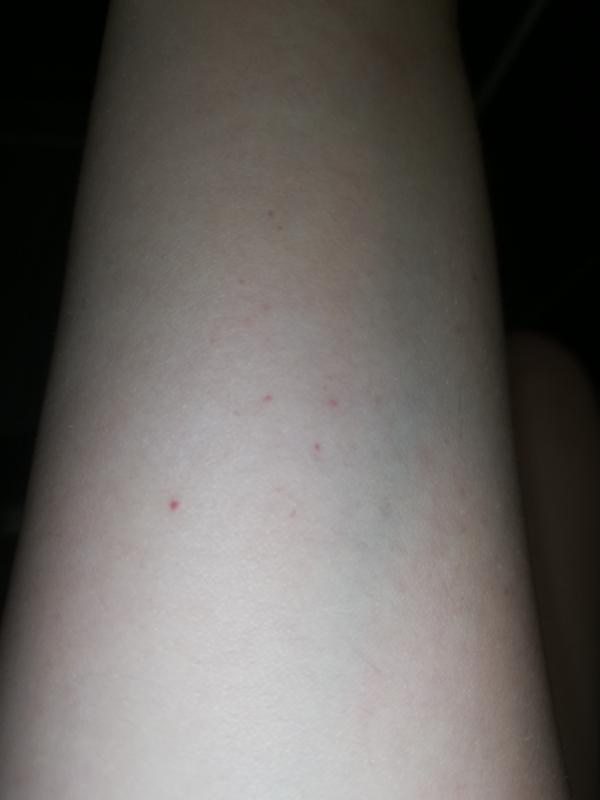 На начальной стадии на коже появляются пятнышки красноватого оттенка. Они не болят, не зудят, не чешутся. Со временем параметры высыпаний увеличиваются, они могут сливаться друг с другом, поражая все больше и больше площадей. Также с развитием болезни пятна покрываются корочкой, которая впоследствии слазит.
На начальной стадии на коже появляются пятнышки красноватого оттенка. Они не болят, не зудят, не чешутся. Со временем параметры высыпаний увеличиваются, они могут сливаться друг с другом, поражая все больше и больше площадей. Также с развитием болезни пятна покрываются корочкой, которая впоследствии слазит.
Ожоги
Красные пятнышки на коже ног могут быть следствием ожогов эпидермиса. Они не чешутся и не шелушатся, но вызывают болезненные ощущения. Если повреждение небольшое, то со временем оно исчезает без следа, если же – обширное, то на покрове останется рубец и пятно.
Профилактика недуга
Для предупреждения появления красных пятен на ногах необходимо внимательнее относиться к здоровью кожного покрова. Следует придерживаться следующих правил:
- соблюдать гигиену ног. Мыть их необходимо ежедневно, а в жаркое время не менее 2-3 раз в день;
- ухаживать за кожей нижних конечностей. Нужно регулярно делать массаж, принимать ножные ванночки, очищать покров от ороговевшего слоя;
- применять средства против обильной потливости стоп.
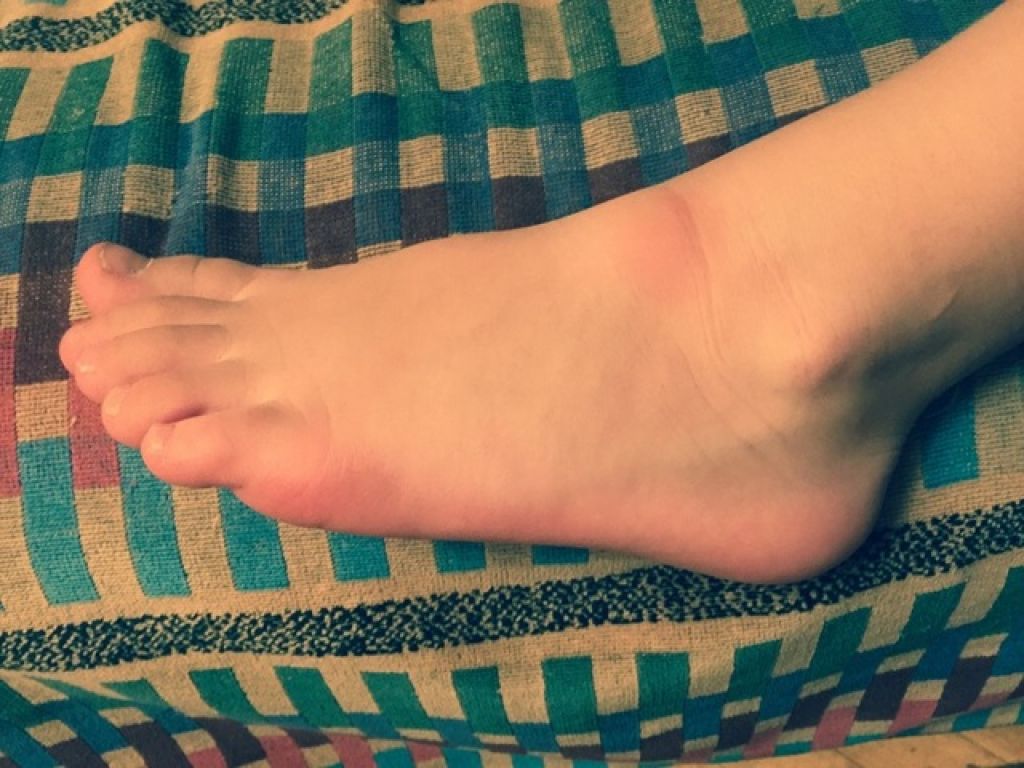 При сильном выделении пота создается благоприятная среда для размножения бактерий;
При сильном выделении пота создается благоприятная среда для размножения бактерий; - пользоваться только собственным полотенцем для ног;
- не носить чужую обувь;
- вести здоровый образ жизни, отказавшись от вредных привычек;
- правильно питаться, чтобы кожа не испытывала недостаток полезных веществ;
- внимательно относиться к выбору косметических средств для ног.
Данные советы помогут поддерживать кожу ног в нормальном состоянии и укрепить местный иммунитет эпидермиса для препятствия проникновения инфекции.
Что нужно делать?
При образовании красных пятен, которые не шелушатся и не чешутся, необходимо использовать средства, устраняющие их. Но сначала требуется выяснить причину появления сыпи.
Использование лечебных ванночек
Для избавления от красноватых пятнышек применяют народные средства. Чаще всего применяются ванночки для ног с применением целебных трав и прочих натуральных компонентов.
Снять покраснение способно следующее средство: 200 г винного уксуса соединить с 100 г воды, опустить стопы в полученную смесь на 5 минут.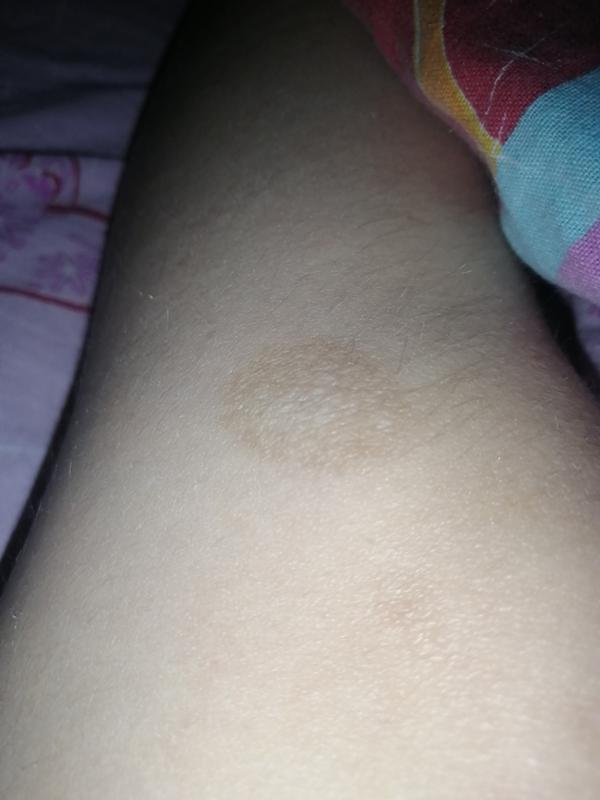 Затем пропитать хлопчатобумажные носки в этом же средстве и надеть на ночь.
Затем пропитать хлопчатобумажные носки в этом же средстве и надеть на ночь.
При воспалительных процессах отлично помогает кора дуба. Требуется 2 столовые ложки сырья залить стаканом кипятка, оставить настояться до тех пор, пока жидкость не остынет до теплого состояния. Опустить стопы в полученный настой и держать в течение 20 минут.
От шелушащихся красных пятен можно избавиться с помощью следующей ванночки: смешать 3 столовые ложки череды и литр кипятка, процедить, дать остыть до теплого состояния. Держать ноги в жидкости в течение получаса.
Помимо домашних ванночек при покраснении используют также физиотерапевтические процедуры в виде ванн. Они применяются при наличии кожных заболеваний. Рекомендуются следующие сеансы:
- радоновые ванны. Оказывают успокаивающее действие на покров, снимают болезненность, усиливают заживление тканей, нормализуют метаболизм веществ в дерме;
- дегтярные. Стабилизируют кровообращение в тканях, устраняет покраснение;
- сульфидные.
 Убирают болевой синдром, красноту, снимают воспалительный процесс;
Убирают болевой синдром, красноту, снимают воспалительный процесс; - щелочные. Способствуют размягчению кожного покрова, устраняют сухость и покраснение.
Последние процедуры назначают только по показаниям и с разрешения врача.
Использование аптечных средств
Лекарственные препараты из аптеки необходимо применять, если красные высыпания и шелушения возникли вследствие развития каких-либо заболеваний. Частой причиной покраснений является грибок. В этом случае применяются противогрибковые мази.
Одним из наиболее популярных препаратов является крем «Экзодерил». Активное вещество лекарства — нафтифин. Он оказывает фунгицидное действие, уничтожает грибковые споры, снимает сыпь. Средство эффективно при большинстве видов бактерий.
Мазь не разрешается использовать при индивидуальной непереносимости. С особой осторожностью требуется применять медикамент женщинам, вынашивающим ребенка, и детям. Из побочных эффектов возможна аллергическая реакция.
Также помочь в избавлении от красных пятен крем «Пантенол». Производится средство на основе декспантенола, который входит в группу водорастворимых витаминов. Активное вещество улучшает обменные процессы, помогает в заживлении эпидермиса.
Производится средство на основе декспантенола, который входит в группу водорастворимых витаминов. Активное вещество улучшает обменные процессы, помогает в заживлении эпидермиса.
Нельзя применять препарат при повышенной чувствительности к его компонентам. Из побочных эффектов возможна только аллергия.
Если в организме не хватает полезных компонентов, отчего страдает кожный покров, то рекомендуется принимать витаминно-минеральные комплексы. Для здоровья кожи важны такие элементы как витамины А, В, D, Р, С, Е.
Обратите внимание! Самостоятельно подбирать себе аптечное средство ни в коем случае нельзя, если покраснение возникло вследствие какой-либо патологии.
Когда нужно обратиться к врачу?
Если появились розовые пятна на нижних конечностях и не проходят в течение 2-3 дней, следует посетить доктора. Длительное нахождение покраснений может говорить о развитии кожной патологии, которая требует обязательного лечения.
Срочно посетить врача нужно, если красные пятна кожи ног сопровождаются дополнительными признаками, к примеру, отечностью, зудом, жжением, болевым синдромом.
Доктор проведет внешний осмотр покраснения на нижних конечностях. При необходимости назначит лабораторные и инструментальные исследования. На основании полученных результатов медик назначает лечение.
Вывод
Красные пятна на коже нижних конечностей могут быть признаком патологического процесса в самом эпидермисе или в организме. Поэтому не стоит заниматься самолечением или вовсе игнорировать недуг. Необходимо обратиться к доктору для выяснения причины покраснения и ее устранения.
Невероятно! Узнайте, кто самая красивая женщина планеты 2020 года!
L
o
a
d
i
n
g
.
.
.
25 красивых женщин планеты
Поделиться в Facebook Поделиться во Вконтакте
Красные темные пятна (точки) на ногах при сахарном диабете: лечение.
 Покраснение и сыпь на пальцах и голени
Покраснение и сыпь на пальцах и голениПятна на ногах при сахарном диабете встречается у 60% пациентов-диабетиков.
Нередко именно покраснение кожи является первым тревожным звоночком о проблемах эндокринной системы.
Локализация пятен в области стоп практически со стопроцентной вероятностью указывает на начало заболевания диабетическая стопа.
Почему при сахарном диабете болят ноги, возникают пятна в районе конечностей и, как их лечить? Расскажем в данной статье.
Где возникает сыпь на ногах при диабете?
Современная медицина насчитывает около 35 различных осложнений сахарного диабета, которые проявляются в виде дерматозов.
Врачи классифицируют эти проявления на:
- Первичные. Появившиеся непосредственно после повышения уровня сахара в кровотоке.
- Вторичные. Возникшие по причине инфицирования кожных покровов.
-
Третичные. Периодически появляющиеся вследствие приема лекарственных препаратов и при наличии других провоцирующих факторов.

Сыпь на ногах может иметь различную локализацию и иметь следующие особенности:
- поражение может распространяться на голень и верхнюю часть бедра, а может ограничиться только стопой;
- сыпь может поразить одну или обе ноги;
- пятна могут сопровождаться отмиранием тканей (шелушением) и другими симптомами;
- интенсивность пятен зависит от возраста пациента: у пожилых людей сыпь возникает значительно чаще;
Важно! Любые кожные высыпания на ногах, изменение цвета и структуры кожных покровов представляют собой первые признаки диабетической стопы. При наличии этих симптомов необходимо немедленно обратиться к специалистам.
Почему появляются пятна на ногах при сахарном диабете?
Врачи-дерматологи и подиатры отмечают, что самыми распространенными типами поражения кожи являются:
1.
 Акантокератодермия.
Акантокератодермия.Заболевание, характеризующиеся ороговением и потемнение участков кожи в районе ступней. Сахарный диабет, темные пятна на ногах появляются после покраснения, в данном случае является провоцирующим признаком.
Предотвратить развитие акантокератодермии очень просто, достаточно использовать увлажняющие средства, которые надежно удерживают влагу внутри клеток эпидермиса, эффективно увлажняя кожу. Такие средства содержат натуральный увлажнитель — мочевину.
Например, серия кремов «ДиаДерм» разработана специально для диабетиков, чтобы предотвратить появление сухости и ороговения кожи.
Кликните по картинке ниже, чтобы узнать подробнее о кремах для ног при диабете и заказать их с доставкой на дом или по почте.
2. Дерматопадия.
Поражение кожных покровов в области голени и лодыжки. Заболевание проявляется как коричневые и красные пятна на голени ног при диабете, которые, как правило, не доставляют болезненных ощущений пациенту.
В данном случае важно следить, чтобы дерматопадия не переросла в более серьезное заболевание. Профилактикой развития болезни является использование защитного крема с антибактериальным эффектом для предотвращения инфицирования. Для этого отлично подойдет крем Защитный.
Профилактикой развития болезни является использование защитного крема с антибактериальным эффектом для предотвращения инфицирования. Для этого отлично подойдет крем Защитный.
3. Ксантомоз.
Проявляется в виде бляшек желтовато-белого цвета на поверхности ног. Обычно появлению бляшек предшествуют язвы на ногах при диабете, которые окружены темным ободком. Через некоторое время на месте язв образуются бляшки.
Причина их появления — нарушение липидного обмена на фоне общих эндокринных нарушений. Лечение и профилактика ксантомоза заключается в нормализации метаболизма и жирового обмена в тканях.
4. Липоидный некробиоз.
При этом заболевании происходит отмирание верхних слоев эпидермиса. Ярко выраженных болей при этом нет, и пациента больше беспокоит неприглядный внешний вид пораженного участка стопы.
Причиной развития некробиоза считается недостаточное снабжение тканей кислородом. В качестве лечения применяют физиопроцедуры, нормализующие кровоток.
При этом типе поражения кожи ног больной должен регулярно посещать специалиста для своевременной диагностики гангрены и злокачественного перерождения некрозных участков.
5. Диабетические пузыри (волдыри).
Одно из дерматологических осложнений диабета, проявляющегося в виде пузырчатых образований в области стоп. Болезнь начинается с того, что у пациента покраснели пальцы на ногах при диабете и появился легким зуд в ночное время.
Через некоторое время на месте покраснения образуются желтовато-прозрачные волдыри. Ни в коем случае нельзя протыкать пузыри и пытаться выдавить из них жидкость! Это может привести к инфицированию и воспалению.
Лечение назначается врачом-дерматологом и заключается в применение антисептических мазей.
6. Витилиго.
Это заболевание встречается чаще, чем другие. Болезнь проявляется в виде белых обширных пятен вследствие утраты пигмента, который перестает вырабатываться при метаболических нарушениях.
Витилиго не лечиться, т. е. вернуть коже утраченный пигмент невозможно. Лечение сводится к нормализации метаболизма, чтобы не допустить распространения белых пятен.
е. вернуть коже утраченный пигмент невозможно. Лечение сводится к нормализации метаболизма, чтобы не допустить распространения белых пятен.
7. Грибковые инфекции.
Чаще всего диабетики сталкиваются с грибком типа Candida Albicans, вызывающих кандидоз. Инфекция проявляется как красные точки на ногах при сахарном диабете, нестерпимо зудящие.
Развитию инфекции способствует грязная и мокрая обувь, недостаток естественного защитного слоя эпидермиса. Лечение грибка проводится местно с использованием противогрибковых спреев и мазей.
Для защиты от инфицирования рекомендуется соблюдать правила гигиены и использовать «Защитный» крем, образующий на коже пленку и предохраняющий от заражения.
8. Кожный зуд.
Встречается в ответ на какие-либо раздражители или является ранним симптомом многих дерматологических заболеваний. В лечение зуда помогают простые правила ухода за ногами при сахарном диабете, которые рекомендуют ежедневный уход, правильное питание и подбор специальной обуви.
Если зуд настолько сильный, что приводит к расчесам или ухудшает качество жизни (не дает спать по ночам и пр.), то необходимо обратиться к дерматологу для установки причины появления зуда и его лечения.
9. Подкожные гематомы.
Представляют собой темные коричнево-лиловые пятна диаметром не более 5 см. Гематомы появляются при повреждении сосудов, что случается довольно часто, т.к. сосуды диабетиков испытывают повышенную нагрузку.
Частое появление гематом является тревожным сигналом, свидетельствующим о проблемах кровотока в конечностях. Лечение необходимо проводить под наблюдением врача-флеболога, который назначит лекарственные препараты и физиопроцедуры нормализующие кровообращение.
10. Черный акантоз.
Темные пятна на ногах при диабете встречаются редко. Их наличие говорит о появлении злокачественных образований на поверхности кожи или в мышечном слое. Это грозное заболевание обычно развивается на месте многолетних инсулиновых уколов.
Лечение зависит от типа и локализации новообразования. Профилактика акантоза заключается в правильной обработке мест инъекций.
Каждое из вышеописанных заболеваний при отсутствии своевременного лечения может привести к развитию гангрены, поэтому любое покраснение на ноге при сахарном диабете — повод обратиться к врачу.
Сыпь и красные пятна на ногах при диабете: лечение и первые признаки
Лечение дерматологических поражений стопы при диабете всегда начинается с нормализации уровня сахара в кровотоке. На начальном стадии заболевания и при должном уходе этих мер оказывается достаточно, и симптомы исчезают.
Если красные пятна на ногах при сахарном диабете сопровождаются болью, то в качестве болеутоляющих средств используют обезболивающие таблетки (анальгетики) и мази, содержащие лидокаин или новокаин.
При наличии инфекции или грибка проводится соответствующая терапия с использованием антибиотиков и противогрибковых препаратов. Раны и язвы обрабатывают перекисью водорода и фурацилиновой мазью.
В процессе лечения очень важно использовать средства для разгрузки стопы. Такими средствами являются стельки «Разгрузочные», которые распределяют и уменьшают нагрузку на ноги.
Кликните по картинке ниже, чтобы узнать подробнее о стельках для ног при диабете и заказать их с доставкой на дом или по почте.
Безусловно, не каждое покраснение пальцев ног при диабете свидетельствует о развитии кожных заболеваний. Иногда пальцы и ноги краснеют вследствие перегрева или аллергии.
При появлении покраснения рекомендуется использовать специальный «Регенерирующий» крем, способствующий устранению раздражений. Если через 2-3 покраснение станет более темным, появится зуд или другие симптомы, то нужно срочно обращаться к дерматологу.
Также прочитайте статью, про лечение диабетической стопы народными средствами.
Как предотвратить появление пятен на ногах при сахарном диабете?
Предотвратить появление пятен на ногах можно, соблюдая следующие рекомендации:
-
Носить только хлопчатобумажную одежду и носки.

- Ежедневно мыть ноги, обрабатывать их подходящим кремом, менять носки.
- Не использовать агрессивные моющие средства с ароматизаторами.
- Не допускать хождения в мокрых носках или обуви.
- Избегать перегрева и переохлаждения ступней.
- Носить качественную «дышащую» обувь и компрессионные чулки.
- Использовать стельки для диабетиков.
- Компенсировать диабет и лечить сопутствующие заболевания.
При правильном уходе за стопами при диабете можно избежать развития синдрома диабетической стопы. Для этого рекомендуется использовать специальные средства, которые были разработаны для диабетиков.
Всё для диабетической стопы и ухода за ногами можно найти на нашем сайте.
В нашем интернет-магазине собраны самые эффективные и современные средства для ног при диабете.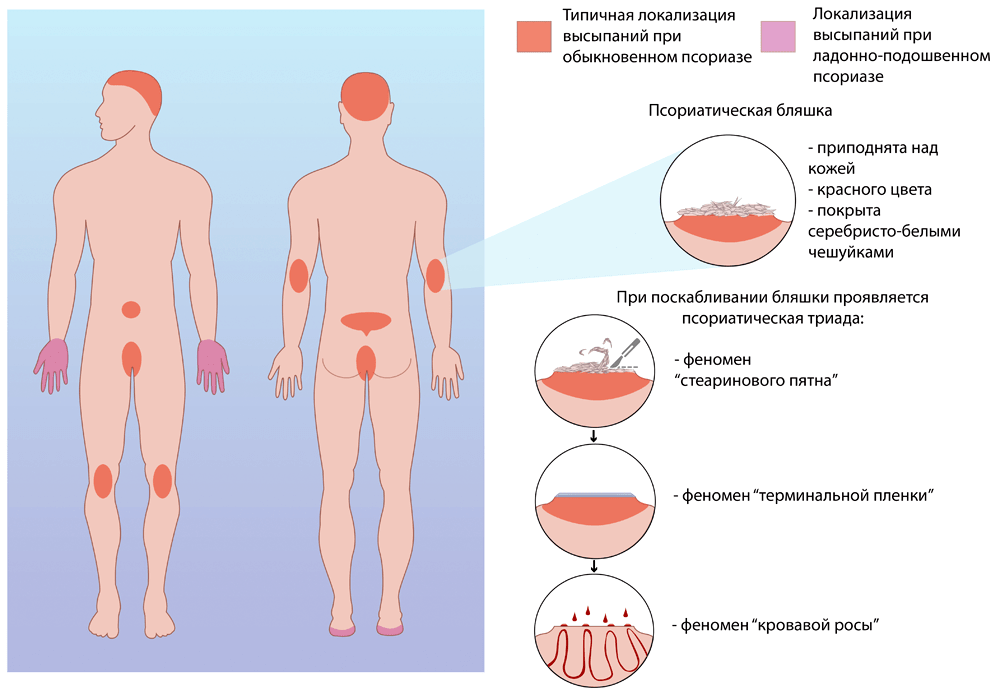 Мы осуществляем доставку по всей России курьером на дом, в пункты выдачи заказов и почтой. Кликните на картинку ниже и узнайте подробнее.
Мы осуществляем доставку по всей России курьером на дом, в пункты выдачи заказов и почтой. Кликните на картинку ниже и узнайте подробнее.
Петехии, Когда следует беспокоиться: причины, симптомы и др.
Вы можете заметить красные, коричневые или фиолетовые пятна на коже и задаться вопросом о причине. Эти пятна могут быть петехиями, если они маленькие и не меняют цвет при нажатии на них.
Важно обратиться к врачу, чтобы определить основную причину петехий, потому что пятна появляются, когда ваши кровеносные сосуды кровоточат в кожу.
Петехии могут быть вызваны многими причинами, в том числе вирусными и бактериальными инфекциями, приемом определенных лекарств и серьезными заболеваниями крови.
Ваш врач может осмотреть пятна и провести необходимые анализы для диагностики и лечения причины петехий.
Вам следует проконсультироваться с врачом, если вы заметите появление петехий, но в некоторых случаях требуется более быстрое лечение, чем в других.
Если у вас есть петехии, вы должны немедленно обратиться к врачу или обратиться за медицинской помощью, если:
- у вас также есть лихорадка
- у вас есть другие ухудшающиеся симптомы
- вы заметили, что пятна распространяются или становятся больше
- учащается сердцебиение
- изменяется пульс
- у вас проблемы с дыханием
- вы чувствуете сонливость или упадок сил
- у вас другие синяки
На приеме врач:
- недавние болезни
- диагностированные состояния здоровья
- текущие лекарства
- физические травмы
Петехии могут быть симптомом серьезного заболевания. Вот несколько серьезных состояний, которые могут вызывать пятна:
| Менингит | Эта инфекция поражает головной и спинной мозг и может быть очень серьезной. Некоторые другие симптомы включают лихорадку, ригидность затылочных мышц, рвоту и головные боли. Некоторые другие симптомы включают лихорадку, ригидность затылочных мышц, рвоту и головные боли. |
| Лейкемия | Это тип рака, поражающий не только костный мозг, но и кровь. Другие симптомы могут включать потерю веса, лихорадку, опухшие лимфатические узлы, синяки и носовые кровотечения. |
| Тромбоцитопения | Это состояние возникает при снижении количества тромбоцитов в крови. У детей часто возникает иммунная тромбоцитопеническая пурпура. Симптомы включают синяки и кровотечения во рту и носу. |
| Пурпура Шёлейна-Геноха | Возникает при воспалении кровеносных сосудов. Другие симптомы включают боль в животе, воспаление почек и артрит. |
| Сепсис | У вас может развиться сепсис, если реакция вашего организма на выброс химических веществ для борьбы с инфекцией нарушена. Вы можете почувствовать изменения артериального давления, а также дыхания. |
| Пятнистая лихорадка Скалистых гор | Вы можете заразиться этой бактериальной инфекцией от укуса клеща. Некоторые другие симптомы включают лихорадку, озноб, головные боли, мышечные боли и спутанность сознания. Некоторые другие симптомы включают лихорадку, озноб, головные боли, мышечные боли и спутанность сознания. |
| Дефицит витамина К | Недостаток витамина К может вызвать появление этого симптома, поскольку он влияет на кровотечение. Другие симптомы включают кровоподтеки, бледное завершение, желтые глаза и носовые кровотечения. Дефицит витамина К может возникать у младенцев, потому что они рождаются с недостаточным содержанием витамина и могут не получать его до тех пор, пока не начнут есть твердую пищу в возрасте от 4 до 6 месяцев. |
| Цинга | Вы можете заболеть цингой, если не получаете достаточного количества витамина С. Другие симптомы включают усталость, слабость, боль в суставах и кровоточивость десен. |
| Напряжение | Кашель, рвота и поднятие тяжестей в течение длительного периода времени могут вызвать этот симптом. |
| Лекарства | Некоторые лекарства, вызывающие этот симптом, включают пенициллин, фенитоин (дилантин), хинин, аспирин (буферин), нестероидные противовоспалительные средства, лидокаин/прилокаиновый крем (лидоприл) и фуросемид (лазикс). |
| Давление | Симптом может быть вызван давлением на определенный участок тела в результате травмы или наложения жгута. |
Поделиться на PinterestРаспространенной причиной петехий является низкий уровень тромбоцитов, также известный как тромбоцитопения.
Вот несколько изображений, которые показывают, как петехии выглядят на разных участках тела:
На что следует обратить внимание:
- размером менее 2 миллиметров
- плоско на коже
- круглые, как булавка
- обычно появляются группами
- не обесцвечиваются при нажатии на них
- имеют красный, коричневый или пурпурный цвет
- становятся пурпурными или ржаво-красными по мере выцветания
- могут появляться в любом месте на теле
Вы можете сказать, что пятна на коже являются петехиями, а не сыпью, если надавить на них, и они не станут светлее.
Пятна размером более 2 миллиметров, вызванные кровоизлиянием под кожу, известны как пурпура.
Вам следует обратиться к врачу для диагностики ваших петехий, чтобы вас можно было лечить от основного заболевания, вызвавшего симптом.
Ваш врач может порекомендовать план лечения этого состояния или посоветовать вам следить за ним, так как он может исчезнуть сам по себе.
Пренебрежение лечением причины петехии может иметь серьезные последствия, если она вызвана основным заболеванием.
Вылечить петехии нельзя, так как это симптом чего-то другого.
Вы можете заметить, что пятна исчезают по мере выздоровления от инфекции или прекращения приема лекарств. Они также могут исчезнуть по мере лечения основного заболевания, вызвавшего появление пятен.
Время, необходимое для исчезновения петехий, зависит от причины. Например, если у вас пурпура Геноха-Шёлейна, это состояние может длиться около месяца, и за это время пятна исчезнут.
Некоторые виды лечения серьезных состояний, связанных с петехиями, включают:
- Менингит.
 Лечение будет зависеть от типа инфекции. Вам могут быть назначены антибиотики или необходим длительный отдых и увеличение количества жидкости, чтобы бороться с инфекцией и набраться сил.
Лечение будет зависеть от типа инфекции. Вам могут быть назначены антибиотики или необходим длительный отдых и увеличение количества жидкости, чтобы бороться с инфекцией и набраться сил. - Иммунная тромбоцитопеническая пурпура. Часто это состояние проходит само по себе через шесть месяцев у детей; взрослые обычно нуждаются в лечении.
- Пурпура Шенлейна-Геноха. Ваш врач попытается определить причину состояния. Может решиться самостоятельно. Лечение может включать:
- избегать аллергических триггеров
- получать диализ
- использовать нестероидные противовоспалительные средства
- принимать антибиотики или стероиды.
- Дефицит витамина К. Большинству младенцев делают прививку витамина К при рождении, чтобы предотвратить его дефицит. Вы должны убедиться, что получаете достаточное количество витамина К в своем рационе, чтобы предотвратить его дефицит.
Существует множество причин, по которым у вас могут быть петехии. Поговорите со своим врачом о симптоме, чтобы вы могли определить основную причину. Несколько серьезных заболеваний, а также более незначительные состояния могут быть причиной пятен.
Поговорите со своим врачом о симптоме, чтобы вы могли определить основную причину. Несколько серьезных заболеваний, а также более незначительные состояния могут быть причиной пятен.
Важно немедленно обратиться за медицинской помощью, если петехии сопровождаются другими симптомами или если они распространяются по телу.
Тепловая сыпь и экзема: фото, причины, лечение
Тепловая сыпь — это кожное заболевание, которое часто развивается в жаркой и влажной среде. Хотя это может раздражать, обычно это не длится слишком долго.
Экзема, с другой стороны, является длительным хроническим заболеванием, требующим постоянного лечения и купирования симптомов.
Хотя внешне эти два состояния могут иметь некоторые сходства, они не одинаковы.
Читайте дальше, чтобы узнать больше о том, как определить разницу между этими двумя состояниями кожи, как их лечить и когда обращаться за медицинской помощью.
Вы можете обвинить свои потовые железы и, возможно, свой летний гардероб в появлении потницы, которая обычно возникает в теплых и влажных условиях.
Чтобы охладить ваше тело, когда вам тепло, пот вырабатывается железами в более глубоких слоях вашей кожи. Но если поры вашей кожи забиты, пот не может выйти на поверхность вашей кожи. В некоторых случаях одежда, которая не позволяет вашей коже дышать, также может играть роль в задержании пота.
Когда пот попадает в закупоренные поры или одежду, это может вызвать потницу. Хорошей новостью является то, что потница обычно не является серьезной и обычно не длится слишком долго.
Существует три вида потницы:
- Кристаллическая потница. Это самая легкая форма, проявляющаяся волной белых или прозрачных пузырьков или волдырей, наполненных жидкостью, на коже. Этот тип потницы часто появляется на плечах, шее и груди. Это чаще встречается у младенцев, чем у взрослых.
- Милиария красная. Ваша бабушка, вероятно, называла это «потничкой». Он развивается, когда пот попадает под кожу. Эта сыпь вызывает дискомфорт и зуд, а красные шишки обычно появляются на плечах, шее или груди или там, где одежда трется о кожу.

- Глубокая потница. Это самый тяжелый тип потницы, но он также встречается реже всего. Это часто происходит после периода длительных упражнений, когда вы потеете больше, чем обычно. Если пот попадет на вашу кожу, у вас может появиться серия более крупных, твердых бугорков красноватого цвета. Этот тип потницы чаще встречается у взрослых, чем у детей или младенцев.
В отличие от потницы, которая обычно проходит довольно быстро, экзема является длительным хроническим заболеванием, требующим лечения и постоянного лечения.
Он имеет тенденцию развиваться в младенчестве или детстве и очень часто встречается у детей. Фактически, это затрагивает от 10 до 20 процентов детей.
Экзема, также известная как атопический дерматит, может сохраняться и сохраняется во взрослом возрасте у более чем 16 миллионов взрослых. Если у вас впервые появилась экзема в детстве, вы, возможно, уже научились распознавать признаки обострения экземы.
Но взрослому, у которого развивается то, что дерматологи называют атопическим дерматитом у взрослых, может быть сложнее. Это также может быть более сложным для родителей, которые не уверены, есть ли у их ребенка экзема или просто потница.
Это также может быть более сложным для родителей, которые не уверены, есть ли у их ребенка экзема или просто потница.
На самом деле существует множество различных видов экземы. На самом деле, эксперты склонны группировать их по семи конкретным типам.
Наиболее распространенным является атопический дерматит. Он затрагивает более 26 миллионов человек в Соединенных Штатах. Атопический дерматит имеет тенденцию развиваться в первые 6 месяцев жизни, но может развиться и позже.
Атопический дерматит характеризуется сухой, зудящей кожей. Цвет сыпи имеет тенденцию быть:
- красноватым у людей со светлой кожей
- коричневым или серым у людей с более темной кожей
Иногда кожа становится толще в местах появления сыпи. Он имеет генетический компонент, но ваша иммунная система и факторы окружающей среды также могут играть роль.
По данным Национальной ассоциации экземы, к другим шести типам экземы относятся:
- Контактный дерматит.
 При контактном дерматите сыпь появляется в области, где кожа соприкасается с раздражающим ее веществом, например продуктом, содержащим химические вещества или красители, на которые у вас аллергия.
При контактном дерматите сыпь появляется в области, где кожа соприкасается с раздражающим ее веществом, например продуктом, содержащим химические вещества или красители, на которые у вас аллергия. - Дисгидротическая экзема. У людей с дисгидротической экземой обычно появляются зудящие волдыри на подошвах ног и ладонях.
- Нейродермит. Этот тип экземы, также известный как простой хронический лишай, начинается с одного или двух зудящих участков кожи, которые становятся все более и более зудящими. Многократное расчесывание может сделать кожу толще (но обычно все еще вызывает зуд).
- Себорейный дерматит. Себорейный дерматит имеет тенденцию развиваться в областях, богатых сальными железами, таких как кожа головы, нос и верхняя часть спины. Обычно он проявляется в виде красных чешуйчатых пятен. У младенцев жирные чешуйчатые пятна, которые обычно называют колыбельным дерматитом, являются формой этого типа экземы.
- Застойный дерматит. Плохая циркуляция в нижних конечностях обычно является причиной застойного дерматита. Это может начаться с небольших пятен обесцвечивания и небольшого отека лодыжек и прогрессировать до более крупных участков отека, а также покраснения или шелушения.
- Нуммулярная экзема. Для этого типа экземы характерны круглые мокнущие пятна на коже. Он может легко заразиться, поэтому лечение обычно необходимо.
Важно отметить, что разные виды экземы могут пересекаться. Другими словами, вы можете иметь более одного вида одновременно. И они могут потребовать различных стратегий лечения или управления.
Поскольку потница и экзема могут выглядеть похожими друг на друга, их не всегда легко отличить друг от друга. Если вы не можете сказать, глядя на сыпь, важно учитывать следующие факторы.
Потница и экзема
- Местоположение. Экзема может появиться где угодно, но чаще всего она развивается за коленями, во внутренней части локтей, на руках, коже головы и волосистой части головы.
 Тепловая сыпь чаще возникает в складках кожи или в местах, где одежда трется о кожу.
Тепловая сыпь чаще возникает в складках кожи или в местах, где одежда трется о кожу. - Хронометраж. Вы сильно потели или находились в жарких и влажных условиях? Если это так, это может быть тепловая сыпь.
- Триггеры. Некоторые вещи могут спровоцировать обострение экземы. Например, если вы подверглись воздействию известного триггера, такого как аромат, химическое вещество, пищевая аллергия, пыльца или эмоциональный стресс, у вас может быть вспышка экземы.
Как только вы узнаете, с каким типом кожного заболевания вы имеете дело, вы сможете принять меры для его надлежащего лечения.
Как лечить потницу
Хорошая новость заключается в том, что потница обычно проходит сама по себе. Возможно, вы сможете ускорить процесс, остановив любую деятельность, которой вы занимаетесь, и охладившись.
Снимите всю тяжелую или потную одежду, которая может задерживать пот на коже. Примите прохладный душ, чтобы снизить температуру тела. Это также может помочь удалить грязь и масла с поверхности кожи, которые могут закупоривать поры.
Это также может помочь удалить грязь и масла с поверхности кожи, которые могут закупоривать поры.
В более тяжелых случаях потницы можно использовать лосьон с каламином или крем с низкой дозой гидрокортизона.
Как лечить экзему
Лечение экземы зависит от типа экземы и ее тяжести.
В типичном случае атопического дерматита врач может предложить наносить увлажняющий крем на пораженные участки кожи несколько раз в день. Вы также можете получить пользу от местного применения кортикостероидов или приема антигистаминных препаратов, если они испытывают сильный зуд.
В большинстве случаев потницы, как только вы начнете охлаждаться, сыпь, скорее всего, начнет уменьшаться. Но если это не так, вы можете обратиться к своему лечащему врачу, особенно если сыпь сопровождается другими симптомами, такими как:
- лихорадка или озноб
- увеличение лимфатических узлов
- покраснение, повышение температуры и припухлость в пораженной области
При экземе сообщите своему врачу или медицинскому работнику, если вы подозреваете, что у вас развивается инфекция. Если вы поцарапаете зудящее пятно, и оно начнет кровоточить, есть вероятность, что в открытую рану может попасть инфекция. Если вы заметили, что из пораженного участка выделяется гной, обязательно обратитесь к врачу.
Если вы поцарапаете зудящее пятно, и оно начнет кровоточить, есть вероятность, что в открытую рану может попасть инфекция. Если вы заметили, что из пораженного участка выделяется гной, обязательно обратитесь к врачу.
Если экзема развилась во взрослом возрасте, подумайте о том, чтобы записаться на прием к медицинскому работнику, чтобы проверить ее. Они внимательно изучат сыпь и могут провести некоторые тесты, чтобы исключить другие возможные причины.
Если вы новый родитель, полезно знать, что у новорожденных часто появляются различные типы сыпи. Себорейный дерматит очень распространен у детей, также может быть потница. С большинством видов сыпи можно легко справиться в домашних условиях. Но если вы обеспокоены и не знаете, что делать, обратитесь к врачу вашего ребенка, чтобы получить некоторые рекомендации.
Хотя потницу и экзему не всегда можно предотвратить, есть несколько шагов, которые можно предпринять, чтобы снизить риск возникновения этих кожных высыпаний.
Как предотвратить потницу
Лучший способ предотвратить потницу — не потеть. Это может быть легче сказать, чем сделать, особенно если вы живете в жарком и влажном климате. В конце концов, потоотделение — это естественный способ вашего тела сохранять прохладу в теплых условиях.
Но есть несколько способов уменьшить потоотделение и уменьшить вероятность появления сыпи.
- Носите свободную, легкую одежду и избегайте слишком тесной или натирающей кожу одежды.
- Снимите потную одежду, которая плотно прилегает к коже.
- Ограничьте использование мазей или сильных увлажняющих средств, которые могут блокировать поры.
- Старайтесь проводить большую часть времени в тени или в помещении с кондиционером в жаркие дни.
- Регулярно принимайте прохладную ванну или душ.
Как предотвратить экзему
Хотя вы не можете предотвратить экзему, вы можете уменьшить вероятность того, что у вас (или у вашего ребенка) возникнет обострение экземы.
Во-первых, постарайтесь выяснить, какие именно триггеры у вас есть, а затем постарайтесь их избегать. Другие шаги, которые вы можете предпринять, чтобы попытаться предотвратить обострение экземы, включают следующее:
- Избегайте сильно ароматизированного мыла и моющих средств, которые могут вызвать раздражение кожи.
- Старайтесь, чтобы в вашем доме не было таких аллергенов, как пыль, пыльца, плесень и перхоть домашних животных.
- Старайтесь контролировать уровень стресса.
- Выбирайте теплые ванны или душ вместо горячих.
- Не трите кожу в ванне или душе.
- Найдите место в тени, чтобы охладиться в жаркий день.
- Носите солнцезащитный крем и защитную одежду на открытом воздухе.
У младенцев, детей и даже взрослых может быть сложно определить, имеете ли вы дело с потницей или экземой.
Если вы не уверены, хорошее эмпирическое правило — переместить себя или своего ребенка из жары в более прохладную среду и посмотреть, как реагирует кожа.

