Красные пятна на теле не чешутся что это может быть: Пятна на коже — виды, причины, диагностика и лечение
появились и чешутся после укусов, на коже рук, ног у детей и взрослых
Появление высыпаний на теле чаще всего является признаком какой-либо патологии — аллергической реакции, воспаления или инфекции. Такие пятна могут быть разной формы и размеров и сопровождаться неприятными симптомами.
Содержание
- Причины
- Инфекции, вызывающие сыпь на коже
- Сыпь при аллергии
- Аутоиммунные заболевания
- Дерматологические причины
- Другие причины
- Лечение
Сыпь
Существует множество заболеваний и состояний, при которых можно заметить красные пятна на коже. Данные высыпания бывают округлые, овальные или неправильной формы. Причин для их появления много — аллергия, аутоиммунные заболевания (это заболевания, связанные с нарушением иммунитета), болезни печени и желудочно-кишечного тракта, вирусные и бактериальные инфекции. Кроме того, выделяют сухие и мокнущие высыпания. По структуре — плоские и выпуклые пятна. Высыпания могут иметь четкую форму, а также «расплываться». Локализация высыпаний также разнообразна: на лице, на руках, ногах, шее, спине. Расположение пятен на теле имеет диагностическое значение, по ним врач сможет определить причину их появления.
Кроме того, выделяют сухие и мокнущие высыпания. По структуре — плоские и выпуклые пятна. Высыпания могут иметь четкую форму, а также «расплываться». Локализация высыпаний также разнообразна: на лице, на руках, ногах, шее, спине. Расположение пятен на теле имеет диагностическое значение, по ним врач сможет определить причину их появления.
Пятна на коже могут появляться по разным причинам. Инфекционные заболевания, чаще детские, приводят к возникновению пятен, а также сопровождаются симптомами острых респираторных инфекций. Многие аутоиммунные болезни характеризуются появлением красных пятен (СКВ, склеродермия, васкулиты). Нарушения в сердечно-сосудистой системе также являются причиной развития таких пятен. Нередко встречаются высыпания при гормональной патологии. Считается, что красные пятна могут присутствовать у лиц, живущих в местности с неблагополучным климатом и «плохой» экологией. При нарушении питания, избытке быстрых углеводов в еде, иногда возникает сыпь на теле.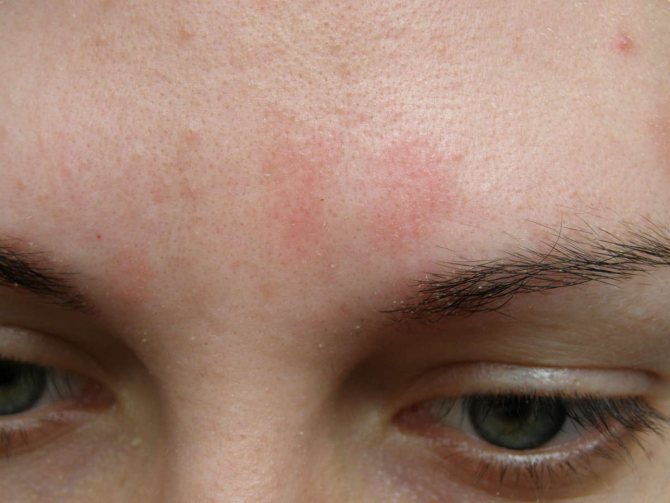
Инфекции, вызывающие сыпь на коже
Одной из самых распространенных причин являются инфекционные заболевания.
К примеру, красные пятна характерны для ветряной оспы. «Ветрянка», как называют ее в народе, очень заразное инфекционное заболевание. Чаще всего болеют дети от 1 до 10 лет, но встречается данное заболевание и у взрослых, не болевших ею в детстве. При ветрянке одним из ведущих симптомов является сыпь. Начинается она с возникновения на лице, затем на спине, животе, груди, бедрах. Сыпь сначала имеет вид красных пятен, которые через несколько часов превращаются в папулы, затем в пузырьки. К пятому дню болезни на месте высыпаний образуется корочка. Помимо сыпи, у больного повышается температура тела, появляется вялость, слабость.
Скарлатина — инфекционное заболевание, которое также может послужить причиной сыпи. Такие пятна чаще всего имеют розово-красный окрас, проявляется в виде мелких красных точек на покрасневшей коже. Обычно сыпь начинается с лица, спускается на боковые поверхности тела, в места складок (паховых, подмышечных), где она локализуется чаще всего.
Еще одно инфекционное заболевание, которое сопровождается появлением красных пятен — корь. Это детская инфекция, которая начинается с высокой температуры (39 градусов), сочетается с головной болью, кашлем, а также появлением красных пятен на теле. Сыпь становится заметной на 2-3 день болезни, проходит через несколько дней без следа. Особенно опасна корь для беременных, поэтому вовремя распознать заболевание крайне важно.
Для краснухи характерны мелкие высыпания розовой окраски. Вначале появляются они на шее и лице, затем распространяются на все тело. Болезнь сопровождается высокой температурой, увеличением лимфоузлов на шее и затылке. Дети переносят инфекцию легко, у взрослых же краснуха протекает тяжелее.
Герпес
Герпетическая инфекция. Распространенная и сложная инфекция, вызванная вирусом герпеса, известна многим людям. Высыпания чаще локализуются на лице (губы, крылья носа, за ушами). При поражении вирусом герпеса 2 типа сыпь встречается на теле. Данные пятна сопровождаются зудом в месте появления, напряжением кожи. Сыпь сначала имеет красный оттенок, затем превращается в пузырьки, которые вызывают боль. Пузырьки заполнены прозрачной жидкостью, со временем лопаются и проходят через несколько дней после лечения, на их месте образуются язвочки, покрытые корочками.
При поражении вирусом герпеса 2 типа сыпь встречается на теле. Данные пятна сопровождаются зудом в месте появления, напряжением кожи. Сыпь сначала имеет красный оттенок, затем превращается в пузырьки, которые вызывают боль. Пузырьки заполнены прозрачной жидкостью, со временем лопаются и проходят через несколько дней после лечения, на их месте образуются язвочки, покрытые корочками.
Аллергические высыпания появляются на коже при контакте с аллергеном. Чаще всего такая сыпь возникает у людей с заболеваниями желудочно-кишечного тракта, а также при наличии предрасположенности к аллергии, гормональным нарушениям, при повышенном потоотделении. Какие аллергены самые распространенные? Одной из частых причин может быть декоративная косметика (тушь, тени, помада для губ и т.д.). При попадании на слизистую содержащихся в ней веществ (воск, ланолин, силикон) происходит раздражение кожи и слизистых в виде красных пятен. Сыпь сопровождается зудом кожи.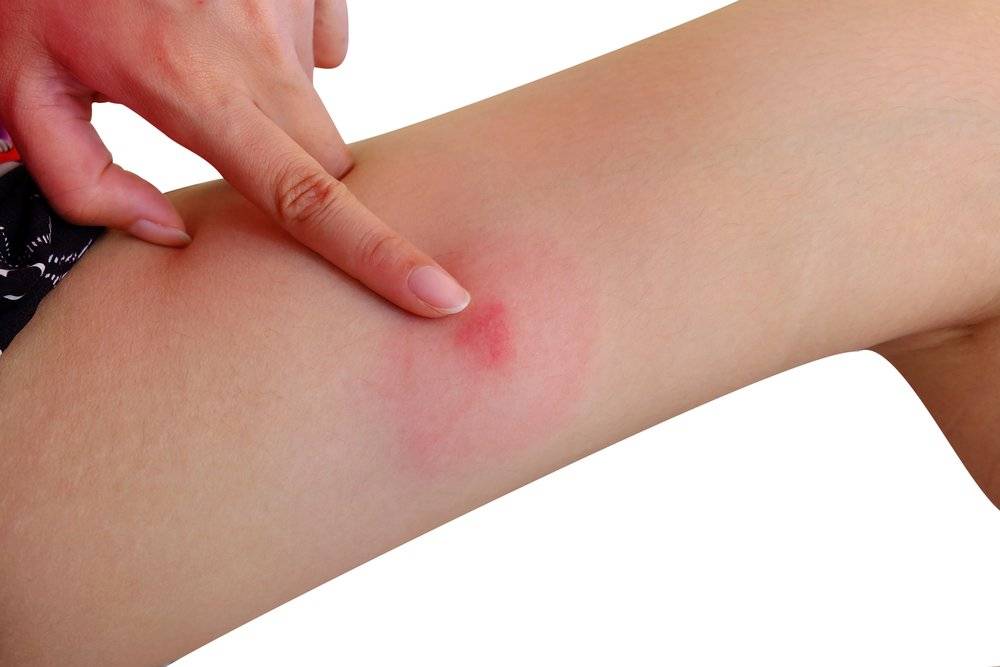
Сыпь при аллергии часто сочетается с зудом кожи, может быть отек в месте попадания аллергена. При попадании на кожу рук, данные вещества разрушают липидный слой, кожа обезвоживается, теряет упругость, вызывают появление трещин. Нередко развивается контактный дерматит — красные пятна с зудом и болезненностью, шелушение и трещины на коже.
Аутоиммунные заболеванияНекоторые заболевания, связанные с нарушением иммунитета, могут провоцировать возникновение красных пятен.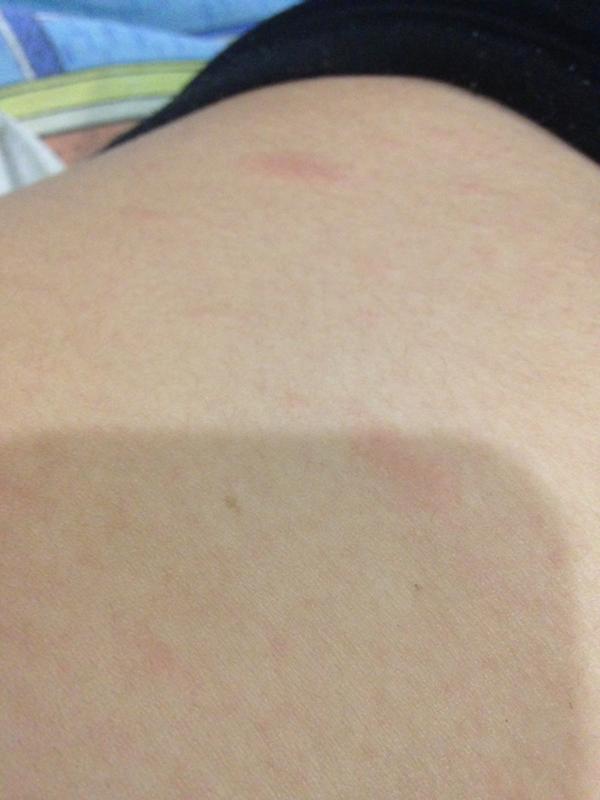 К примеру, при склеродермии поражается соединительная ткань, что вызывает появление уплотнений на суставах. На пораженных участках часто встречаются покраснения в виде кольца (кольцевая склеродермия) и в виде полос (линейная склеродермия). В начале заболевания на коже заметны жесткие очаги, окруженные красным ободком. Такие очаги появляются на руках, ногах, затем на всем теле. Системная красная волчанка проявляется повреждением суставов, сыпью на лице и поражает почки. Высыпания при данном заболевании начинаются с лица, напоминают форму бабочки. Затем постепенно пятна спускаются на кожу шеи, на область локтевых суставов. Помимо высыпаний, при СКВ часто встречается алопеция (выпадение волос).
К примеру, при склеродермии поражается соединительная ткань, что вызывает появление уплотнений на суставах. На пораженных участках часто встречаются покраснения в виде кольца (кольцевая склеродермия) и в виде полос (линейная склеродермия). В начале заболевания на коже заметны жесткие очаги, окруженные красным ободком. Такие очаги появляются на руках, ногах, затем на всем теле. Системная красная волчанка проявляется повреждением суставов, сыпью на лице и поражает почки. Высыпания при данном заболевании начинаются с лица, напоминают форму бабочки. Затем постепенно пятна спускаются на кожу шеи, на область локтевых суставов. Помимо высыпаний, при СКВ часто встречается алопеция (выпадение волос).
Экзема
Одной из самых часто встречающихся болезней с сыпью является экзема. Это хроническое заболевание, склонное к рецидиву. Пятна при этом красного оттенка, сопровождаются зудом и сухостью кожи. Чаще всего данные высыпания возникают как аллергическая реакция на какой-либо продукт или косметику.
Помимо заболеваний, красные пятна на теле могут появиться при хроническом стрессе. У ряда людей во время напряженной ситуации или гнева на шее и лице могут возникнуть красные высыпания. Считается, что это не опасно для здоровья, высыпания проходят после устранения стрессовой ситуации. При длительном пребывании на солнце на коже тоже могут появиться красные высыпания. Чаще всего они проходят без лечения и вреда, как правило, не оказывают. Красные пятна могут появиться у малышей в результате перегрева тела, при раздражении нежной кожи ребенка мочой или фекалиями.
Для правильного лечения красных пятен на теле необходимо вовремя обратиться к врачу. Специалист проведет необходимые анализы и обследования, выявит причину и назначит лечение.
Фенистил, 0.1%, гель для наружного применения, 30 г, 1 шт.
GlaxoSmithKline, Швейцария
Цена
от 425₽
Зодак, 10 мг/мл, капли для приема внутрь, 20 мл, 1 шт.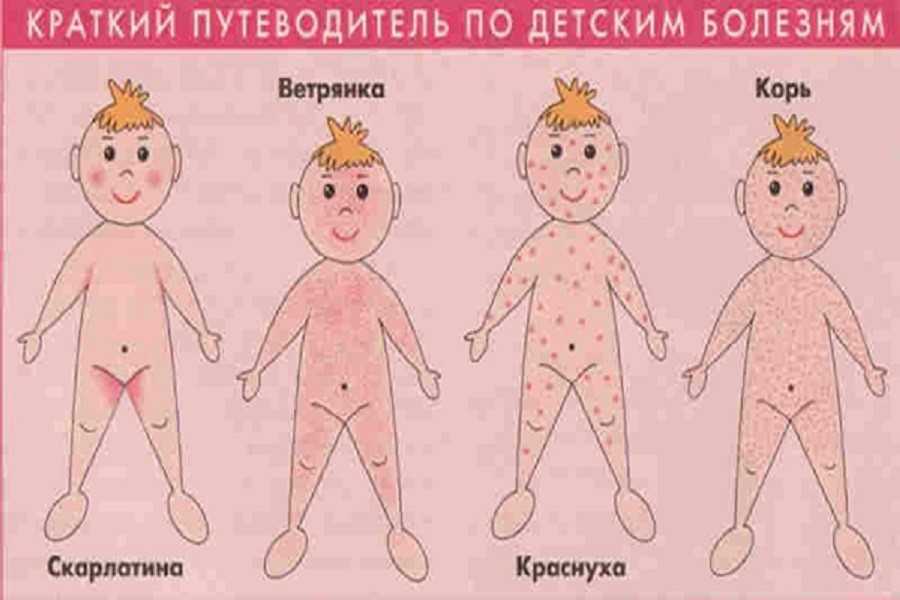
Zentiva, Германия
Цена
от 157₽
Ксизал, 5 мг, таблетки, покрытые пленочной оболочкой, 14 шт.
UCB Pharma, Швейцария
Цена
от 350₽
Имеются противопоказания. Необходима консультация специалиста.
Так как причин возникновения сыпи много, лечение индивидуальное. Выяснив провоцирующий фактор, врач-дерматолог назначит подходящее лечение. При аллергических высыпаниях могут порекомендовать Фенистил-гель. Это антигистаминный препарат, применяется наружно. Облегчает кожный зуд после укуса насекомых, при солнечном ожоге, а также экземе и аллергии на косметику. Разрешен детям с 1-го месяца и взрослым. При появлении пятен в результате стресса пациенту рекомендуют успокоительные препараты. К ним можно отнести Персен, Новопассит, Тенотен, Фобазол, Персен и Новопассит содержат растительные компоненты, обладают спазмолитическим и успокоительным действиями. Назначается детям с 12 лет и взрослым курсами. Отпускаются без рецепта врача. Тенотен и Афобазол являются противотревожными и успокоительными препаратами, снимают раздражительность, чувство тревоги, плаксивость. Применяется взрослыми курсом 2-4 недели. При появлении аллергических пятен и крапивницы помогают антигистаминные препараты. Зодак, Тавегил, Ксизал, Эриус и другие лекарства снимают зуд, устраняют отек. Препараты отпускают без рецепта врача. В ряде случаев при появлении красных пятен помогают мази на основе цинка. Применяют такую мазь при опрелостях, потнице, при дерматитах, экземе. Цинка оксид подсушивает кожу, дезинфицирует, снимает воспаление и раздражение. Мазь применяется наружно, не требует рецепта врача. При появлении на коже сыпи инфекционной природы, назначают лечение основного заболевания, при устранении которого высыпания проходят вместе с причиной пятен.
Назначается детям с 12 лет и взрослым курсами. Отпускаются без рецепта врача. Тенотен и Афобазол являются противотревожными и успокоительными препаратами, снимают раздражительность, чувство тревоги, плаксивость. Применяется взрослыми курсом 2-4 недели. При появлении аллергических пятен и крапивницы помогают антигистаминные препараты. Зодак, Тавегил, Ксизал, Эриус и другие лекарства снимают зуд, устраняют отек. Препараты отпускают без рецепта врача. В ряде случаев при появлении красных пятен помогают мази на основе цинка. Применяют такую мазь при опрелостях, потнице, при дерматитах, экземе. Цинка оксид подсушивает кожу, дезинфицирует, снимает воспаление и раздражение. Мазь применяется наружно, не требует рецепта врача. При появлении на коже сыпи инфекционной природы, назначают лечение основного заболевания, при устранении которого высыпания проходят вместе с причиной пятен.
Для верной постановки диагноза обязательно необходима консультация специалиста.
Источники
Информация представлена в ознакомительных целях и не является медицинской консультацией или руководством к лечению со стороны uteka. ru.
ru.
диагностика в Германии EMEX Medical GmbH
Красные пятна на коже могут возникать по разным причинам. Это не самостоятельное заболевание, а симптом.
Красные пятна могут распространяться по всему телу или встречаться локально, например, на груди, лице, шее или животе. Двусторонняя сыпь часто свидетельствует о внутренней реакции организма, а неровные пятна указывают на воздействие внешних факторов. Красные пятна на коже могут появляться и исчезать, чесаться, жечь и опухать – все это важно учитывать для дерматологической диагностики красных пятен.
Дерматологическое обследование в Германии
Причины появления красных пятен
У появления красных пятен может быть множество причин, например, они могут быть реакцией организма на заражение вирусами или бактериями. Это также может быть защитной реакцией организма на аллерген.
К основным причинам появления красных пятен относятся:
- кожные заболевания,
- аллергические реакции,
- генетические факторы и патологии,
- гормональные изменения.

Чтобы понять причину появления красных пятен, при их появлении, стоит проконсультироваться с врачом, который сможет найти комплексный подход и провести качественную диагностику в Германии.
Томас Ружичка: клиника Мюнхена
Заболевания, которые наиболее часто провоцируют появление красных пятен
- Акне. Акне является наиболее распространенным заболеванием кожи в Германии — типичны гнойные прыщи и красные узелки, которые встречаются преимущественно на лице, а также на спине, груди, руках и плечах.
- Атопический дерматит. Это хроническое заболевание кожи, которое обычно характеризуется воспаленной кожей и зудом. Кроме того кожа часто сухая и шелушащаяся. Красные пятна могут быть неровными и хроническими.
- Псориаз. При псориазе на коже образуются красные воспаленные пластинки, которые покрыты белыми чешуйками. Иногда сыпь может сильно чесаться.

- Красный плоский лишай. Когда он развивается на коже или слизистых оболочках, появляется большая группа красноватых, зудящих узелков. Они особенно распространены на внутренней стороне запястий или лодыжек и на голени.
- Розацеа. Характеризуется расширенными венами и пятнистой красной кожей на лице. Покраснение носа, щек и лба может со временем перерасти в пустулы.
- Чесотка. При чесотке красную зудящую сыпь вызывают паразит – чесоточный клещ. Красную сыпь могут вызывать и другие паразиты, например, лобковые вши, которые в первую очередь вызывают сыпь в подмышках, груди и на лобке.
- Грибок кожи. Грибковые заболевания кожи характеризуются слегка покрасневшими, зудящими, чешуйчатыми участками кожи. В зависимости от типа возбудителя они могут оседать на самых разных участках тела, особенно часто они появляются в складках кожи.
- Инфекционные болезни. В дополнение к кожным заболеваниям, причиной красных пятен на коже могут стать инфекции.
 Покраснение может возникать при сифилисе, гепатите, болезни Лайма, лихорадке Денге.
Покраснение может возникать при сифилисе, гепатите, болезни Лайма, лихорадке Денге.
Аллергическая реакция как причина появления красных пятен
Красные пятна на теле могут возникать в результате аллергической реакции. Аллергены могут воздействовать на организм через кожу или слизистые оболочки. В случае аллергии, помимо кожной сыпи, часто есть другие симптомы, такие как насморк, кашель или зуд.
У вас может быть аллергия на различные вещества, такие как пыльца, определенные продукты питания или косметика. Контакт с химическими веществами или использование таких лекарств, как пенициллин, также могут вызвать красную сыпь.
Кроме того, красные пятна на коже могут возникать как часть солнечной аллергии.
Лечение детской аллергии в Германии
Красные пятна у детей
У детей красные пятна на коже могут появляться при прорезывании зубов или же как следствие ряда «детских болезней», большинство из которых, однако встречается не только у детей.
- Трехдневная лихорадка. Трехдневная лихорадка обычно возникает у детей в возрасте от одного до трех лет. Сначала это проявляется высокой температурой, а затем и бледно-красной сыпью. Маленькие красные пятна появляются в основном на шее и на туловище, но могут также распространяться на лицо.
- Ветряная оспа. Ветрянка поражает в основном детей дошкольного и школьного возраста. Когда инфекция возникает, по всему телу, особенно на лице и на туловище появляются красные волдыри, что сопровождается зудом.
- Краснуха. Обычно первоначально проявляется такими симптомами, как увеличение лимфатических узлов или умеренная температура. Позже возникает типичная сыпь, которая часто начинается за ушами и распространяется от лица по всему телу.
- Скарлатина. Характеризуется тяжелым заболеванием горла и лихорадкой. При дальнейшем течении болезнь часто сопровождается густой мелкозернистой сыпью и малиново-красным языком.

- Корь. Корь может поражать детей старше шести месяцев. Симптомы схожи с гриппом — лихорадка, кашель, насморк. Во второй фазе болезни появляются красные пятна, которые через некоторое время сливаются друг с другом. В отличие от ветряной оспы, красная сыпь при кори не чешется.
Диагностика красных пятен в Германии
Если вы обнаружили красные пятна на вашем теле, нужно проконсультироваться с врачом. У нас на сайте Вы можете подать запрос на лечение в Германии. Это особенно необходимо, если сыпь возникла внезапно и без видимой причины. Посещение врача необходимо, если вы страдаете и от других симптомов, таких как одышка, лихорадка, боль.
Если причина появления кожных аномалий неясна, то после подробного опроса и оценки сыпи врач назначит анализ крови для диагностики красных пятен. Также для диагностики красных пятен может потребоваться образец кожи. В случае подозрения на аллергию врач может выполнить тест на аллергию.
Проверить состаяния здоровья с помощью онлайн-теста.
Запрос на лечение
Подать запрос
Красные точки от уколов на коже, которые не чешутся: причины, дальнейшие действия
Красные или фиолетовые пятна на коже могут быть крапивницей или прыщами. Но они также могут указывать на состояние здоровья, включая инфекцию или аутоиммунное заболевание.
Здоровье и внешний вид вашей кожи постоянно меняются в зависимости от окружающей среды, образа жизни и состояния здоровья, среди прочих факторов.
Иногда проблемы с кожей имеют очевидную причину, например, солнечный ожог или укус комара. Но в других случаях на коже появляются высыпания или точки, которые труднее идентифицировать.
Петехии — это красные, лиловые или коричневые точки на коже, которые обычно безболезненны и не вызывают зуда. Эти точки образуются, когда мельчайшие кровеносные сосуды, называемые капиллярами, разрываются и из них вытекает кровь под кожу. Эта кровь скапливается под поверхностью, создавая видимость пятен.
Петехии сами по себе не считаются заболеванием. Они часто являются симптомом другой основной проблемы со здоровьем, такой как инфекция, аллергическая реакция или аутоиммунное заболевание.
В этой статье мы рассмотрим некоторые распространенные потенциальные причины петехий, симптомы, на которые следует обратить внимание, и когда следует обратиться к врачу.
Петехии могут появиться по разным причинам, включая травмы и инфекции. Во многих из этих случаев петехии являются симптомом основной проблемы со здоровьем.
Вот обзор распространенных причин петехий:
Лекарства
Аллергическая реакция на некоторые лекарства может вызвать появление на коже скоплений красных точек. Это могут быть петехии или крапивница. Крапивница часто представляет собой зудящие приподнятые рубцы, которые обычно больше, чем петехии. Лекарства, которые, как известно, вызывают петехии в редких случаях, включают:
- Антитромбоцитарные препараты
- Аспирин
- Стероиды
Инфекции
Как вирусные, так и бактериальные инфекции могут вызывать появление красных точек или других высыпаний на коже. Общие инфекции, связанные с петехиями, включают:
Общие инфекции, связанные с петехиями, включают:
- энтеровирусную инфекцию
- парвовирусную инфекцию B19
- вирусную инфекцию денге
- менингококковую инфекцию (менингит)
- скарлатину
- инфекционный эндокардит
- Пятнистая лихорадка Скалистых гор
- септицемия/сепсис
- врожденный TORCH-синдром (сопутствующая инфекция токсоплазмой гондии, другими агентами, краснухой, цитомегаловирусом и вирусом простого герпеса)
Болезни, связанные с кровью
К ним относятся рак крови
состояния и врожденные заболевания, связанные с кровью.
- тромбоцитопения
- лейкемия
- виды анемии
- дисфункция тромбоцитов
- нарушения свертывания крови
- сосудистые заболевания
- Синдром Бернара-Сулье
- Тромбастения Гланцмана
Другие хронические состояния
Петехии могут появляться и исчезать в результате хронического заболевания или болезни. Сюда входят аутоиммунные состояния и некоторые врожденные заболевания и заболевания соединительной ткани. Например:
Сюда входят аутоиммунные состояния и некоторые врожденные заболевания и заболевания соединительной ткани. Например:
- Синдромы Элерса-Данлоса (СЭД)
- Волчанка
- хронические заболевания печени
- Синдром Вискотта-Олдрича
Острые травмы, аллергические реакции и дефицит витамина К также связаны с симптомом петехий.
Вызывает ли COVID-19 петехии?
Каждый новый вариант SARS-CoV-2, вируса, вызывающего COVID-19, появляется с новыми симптомами. Различные варианты вируса вызывают определенный уровень кожных симптомов, включая петехии. Считается, что это связано с кровотечением и изменениями коагуляции, вызванными COVID-19.
Хотя у людей с COVID-19 наблюдались петехии, это не самое распространенное кожное проявление. По оценкам одного исследования, только около 3% людей с COVID-19развить этот симптом.
Петехии не всегда могут проявляться наряду с другими заметными симптомами. Эти крошечные точки обычно плоские, красного, коричневого или пурпурного цвета и имеют размер менее 2 миллиметров (мм).
Отличительной чертой петехий является то, что они не бледнеют. Это означает, что они не исчезают и не исчезают, когда вы надавливаете на кожу.
Размер — это то, что отличает петехии от пурпуры. Пурпура также вызывается лопнувшими капиллярами, из-за которых кровь скапливается под кожей, но они крупнее петехий (более 2 мм).
Хотя наряду с петехиями у вас может быть зуд, болезненность или жар, эти симптомы обычно больше связаны с проблемой, вызвавшей ваши петехии, чем с самими пятнами.
Лечение петехий зависит от основной причины, поскольку точки обычно являются симптомом другого заболевания.
Петехии, возникающие в результате травмы или инфекции, обычно проходят сами по себе через 2–3 дня. Скорее всего, вам потребуется отдых и прием антибиотиков при бактериальной инфекции. Лечение большинства вирусных инфекций включает покой и безрецептурные обезболивающие препараты (безрецептурные НПВП).
Если у вас нарушение свертываемости крови, ваш врач разработает индивидуальный план лечения.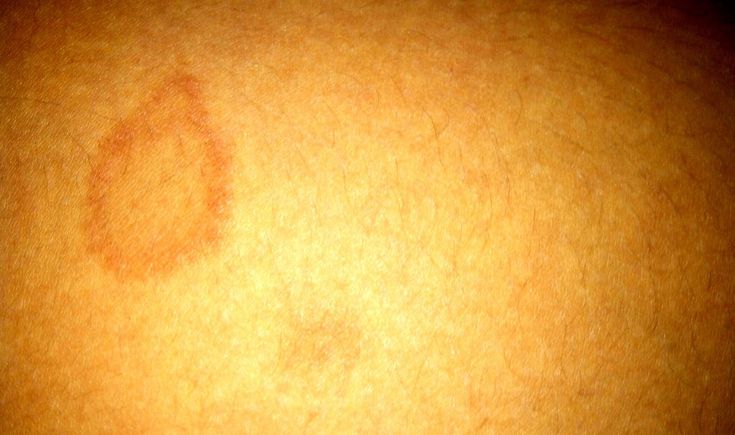 Это может включать прием реверсивных агентов для противодействия антикоагулянтам.
Это может включать прием реверсивных агентов для противодействия антикоагулянтам.
Стероиды, химиотерапия и иммунодепрессанты также могут использоваться для контроля различных аутоиммунных или воспалительных заболеваний, которые могут вызывать развитие петехий.
Иммунодепрессанты действуют путем подавления или изменения вашей иммунной системы, поэтому она не вызывает воспаления суставов, тканей и органов.
Узнайте о способах предотвращения петехий.
Если петехии у вас (или у вашего ребенка) развиваются наряду с другими симптомами, такими как лихорадка, поговорите со своим врачом.
Фебрильные (лихорадочные) состояния, возникающие при петехиях, особенно часто встречаются у детей и составляют около 2,5% обращений в педиатрическое отделение неотложной помощи каждый год.
У таких детей врачи обычно сначала оценивают наличие менингококковой инфекции.
В исследовании 2018 года от 7 до 11 % случаев петехий и лихорадки у детей были вызваны менингококковой инфекцией, а около 10 % — стафилококковой инфекцией группы А. В целом около 60% этих случаев были связаны с вирусными заболеваниями.
В целом около 60% этих случаев были связаны с вирусными заболеваниями.
Узнайте больше о том, когда следует обратиться к врачу по поводу петехий.
Красные точки на коже могут появиться при многих состояниях. Вам может понадобиться ваш врач, чтобы помочь вам отличить эти состояния от петехий.
Другие условия, которые могут производить точки или раздражение кожи, аналогично Petechiae:
- Уча
- Акне
- Укусы с жуками
- ECZEMA
- HEAT RASH
- ROSACEA
PETECHIA. Эти пятна образуются после утечки крови из ваших капилляров. Они не чешутся и не исчезают при нажатии.
Распространенными причинами петехий являются инфекции, некоторые хронические заболевания и даже травмы.
Возможно, вашему врачу придется провести несколько анализов, чтобы определить причину появления точек на коже. Лечение полностью зависит от основной причины.
В большинстве случаев эти красные, лиловые или коричневые точки исчезают через несколько дней, особенно если вылечено и вылечено заболевание, вызвавшее их появление.
Стадии заболевания печени: причины, симптомы, диагностика, лечение
Поражение печени обычно имеет четыре стадии, начиная с воспаления и заканчивая терминальной стадией заболевания печени (ESLD).
Заболевание печени относится к любому состоянию, при котором воспаляется или повреждается печень.
Повреждение печени может накапливаться на протяжении нескольких стадий заболевания печени. Каждый этап имеет кумулятивный эффект на способность вашей печени функционировать должным образом.
Четыре стадии повреждения или заболевания печени:
- воспаление
- фиброз
- цирроз
- терминальная стадия заболевания печени (ESLD)
Узнайте больше о повреждении и заболевании печени.
Повреждения при заболеваниях печени могут накапливаться в несколько стадий. С каждой стадией способность вашей печени функционировать все больше страдает.
Воспаление
На этой ранней стадии ваша печень увеличивается или воспаляется. Многие люди с воспалением печени не испытывают симптомов. Если воспаление продолжается, может произойти необратимое повреждение печени.
Многие люди с воспалением печени не испытывают симптомов. Если воспаление продолжается, может произойти необратимое повреждение печени.
Фиброз
Фиброз возникает, когда воспаленная печень начинает формировать рубцы.
Рубцовая ткань, образующаяся на этой стадии, заменяет здоровую ткань печени, но не может выполнять те же функции. Это может начать влиять на способность вашей печени функционировать оптимально.
Фиброз печени бывает трудно обнаружить, поскольку симптомы часто отсутствуют.
Цирроз
При циррозе происходит тяжелое рубцевание печени, приводящее к накоплению рубцовой ткани. Поскольку здоровой ткани печени не так много, вашей печени становится очень трудно нормально функционировать.
Хотя симптомы могут отсутствовать на более ранних стадиях, у вас могут появиться симптомы заболевания печени.
Терминальная стадия заболевания печени (ESLD)
ESLD — это общий термин, который можно использовать для описания таких состояний, как: На этой стадии функция печени резко ухудшается.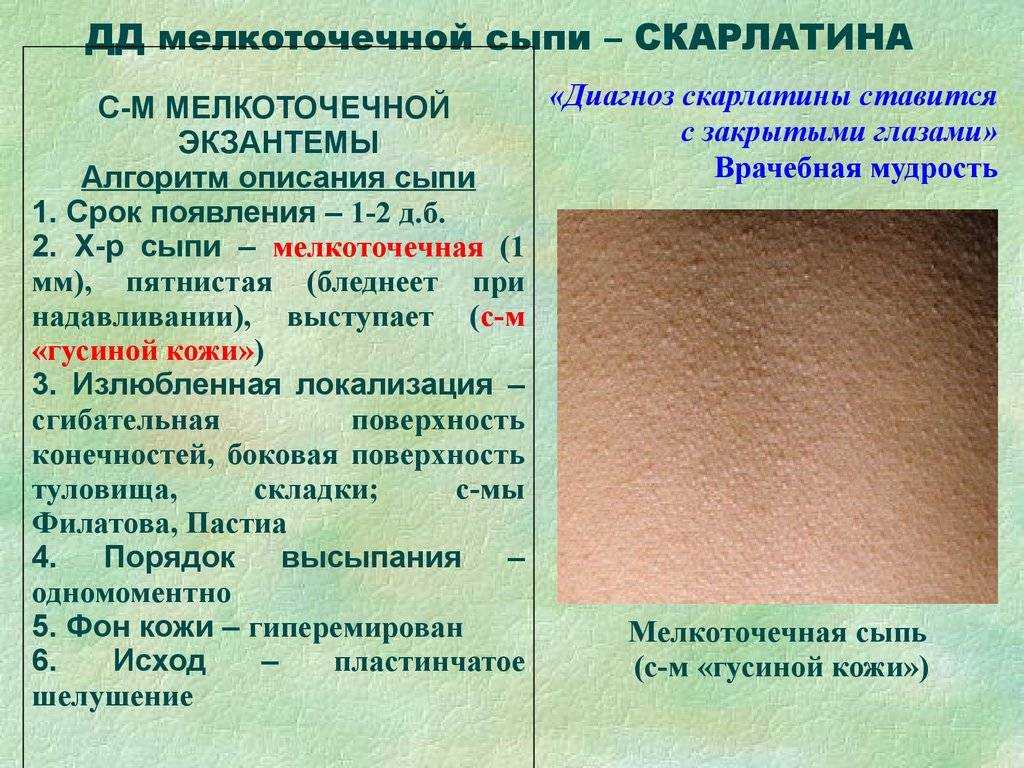
ТПН связана с такими осложнениями, как асцит (вид вздутия живота) и печеночная энцефалопатия (снижение функции головного мозга). Единственное лечение, которое может обратить вспять ESLD, — это трансплантация печени.
Печеночная недостаточность — это когда ваша печень не может работать достаточно хорошо, чтобы выполнять свои многочисленные жизненно важные функции, такие как очистка крови от токсичных веществ и выработка желчи, помогающей переваривать пищу.
Печеночная недостаточность может возникнуть из-за повреждения печени, вызванного заболеванием печени. Однако не обязательно, что повреждение и заболевание печени приведут к печеночной недостаточности.
Печеночная недостаточность может представлять угрозу для жизни и может быть острой или хронической.
Острая печеночная недостаточность развивается быстро и часто возникает у людей, у которых ранее не было заболеваний печени. Хроническая печеночная недостаточность возникает из-за повреждения печени, которое развивается медленно с течением времени.
Причины повреждения и неудачи печени включают:
- Вирусные инфекции, такие как:
- Гепатит А
- Гепатит Е
- Хронический гепатит В
- Хронический гепатит C
- 33333333 Genetis Aseetis Aseetis
- 33333333333 Genetic Aseetis Aseetis Aseetis
- 333333333333333 г.
- 333333333 гг. аутоиммунные состояния, такие как аутоиммунный гепатит
- злоупотребление алкоголем
- связанные с алкоголем заболевания печени
- неалкогольная жировая болезнь печени
- заболевания, поражающие желчные протоки, такие как холангит
- состояния, поражающие вены печени, такие как синдром Бадда-Киари
- передозировка ацетаминофена (тайленола)
- реакции на другие лекарства, такие как антибиотики, нестероидные противовоспалительные препараты (НПВП) или противоэпилептические препараты
- реакции на травяные добавки, такие как ма хуанг и кава-кава
- воздействие токсинов, например, содержащихся в промышленных химикатах или ядовитых диких грибах
Причина печеночной недостаточности может зависеть от того, является ли печеночная недостаточность острой или хронической. В некоторых случаях точная причина острой печеночной недостаточности может быть неизвестна. Хроническая печеночная недостаточность связана с повреждением или заболеванием печени.
В некоторых случаях точная причина острой печеночной недостаточности может быть неизвестна. Хроническая печеночная недостаточность связана с повреждением или заболеванием печени.
Воспаление и фиброз, самые ранние стадии повреждения или заболевания печени, редко вызывают заметные симптомы. Симптомы связаны с более поздними стадиями.
Symptoms of cirrhosis
Early on, cirrhosis may cause symptoms such as:
- tiredness or weakness
- loss of appetite
- unexplained weight loss
- mild abdominal pain
- nausea and vomiting
Symptoms of ESLD
Симптомы ESLD могут включать: 9спутанность сознания или дезориентация моча
Они могут присутствовать при таких состояниях, как декомпенсированный цирроз печени, хронический гепатит С или выраженная хроническая печеночная недостаточность.
Когда обращаться за медицинской помощью
Острая печеночная недостаточность всегда требует неотложной медицинской помощи. Если вы испытываете симптомы, характерные для острой печеночной недостаточности, немедленно обратитесь за медицинской помощью.
Если вы испытываете симптомы, характерные для острой печеночной недостаточности, немедленно обратитесь за медицинской помощью.
Эти симптомы включают в себя:
- усталость или сонливость
- Смущение или дезориентация
- желтуха
- боль в животе или живот. чрезвычайной ситуации, особенно в случаях, когда:
- у вас спутанность сознания
- у вас внутреннее кровотечение
- отек становится сильным
Чтобы диагностировать проблемы с печенью, врач начнет со сбора анамнеза и проведения медицинского осмотра.
После этого они могут провести ряд дополнительных тестов, в том числе:
- Функциональные тесты печени: Функциональные тесты печени оценивают уровни различных белков и ферментов в крови. Эти белки и ферменты могут указывать на то, насколько хорошо работает ваша печень.
- Другие анализы крови: Врач может также выполнить общий анализ крови или анализ на состояния, которые могут вызвать повреждение печени, такие как вирусный гепатит или генетические заболевания.

- Визуализирующие исследования: Технологии визуализации, такие как УЗИ, компьютерная томография или МРТ, могут помочь врачу визуализировать вашу печень.
- Биопсия: Взятие образца ткани из вашей печени может помочь врачу определить наличие рубцовой ткани. Образец также может помочь им определить, что может быть причиной вашего состояния. Узнайте больше о биопсии печени.
Существуют различные методы лечения повреждений, болезней и недостаточности печени.
Лекарства
Противовирусные препараты могут лечить инфекцию вирусного гепатита, а иммунодепрессанты могут лечить аутоиммунный гепатит.
Изменение образа жизни
Врач может порекомендовать изменение образа жизни как часть вашего лечения. Эти изменения могут включать:
- воздержание от алкоголя
- похудение, если у вас избыточный вес
- отказ от приема некоторых лекарств
Лечение острой печеночной недостаточности
Острую печеночную недостаточность часто лечат в больничном отделении интенсивной терапии (ОИТ).
 Вы получите поддерживающую помощь, которая поможет стабилизировать ваше состояние и справиться с любыми осложнениями во время лечения и восстановления.
Вы получите поддерживающую помощь, которая поможет стабилизировать ваше состояние и справиться с любыми осложнениями во время лечения и восстановления.Если медицинский работник подозревает передозировку лекарства или реакцию, он может дать вам лекарства для устранения последствий. Врач может также порекомендовать трансплантацию печени некоторым людям с острой печеночной недостаточностью.
Можно ли обратить вспять повреждение печени?
По данным группы защиты интересов American Liver Foundation, повреждения, вызванные воспалением и фиброзом на стадиях печеночной недостаточности, могут быть обращены вспять и со временем излечены, если их правильно выявить и лечить на ранней стадии.
Повреждение печени, вызванное циррозом печени, часто необратимо, хотя его можно замедлить или остановить.
Если у вас ESLD, вам может потребоваться пересадка печени. Во время трансплантации хирург удаляет больную печень и заменяет ее печенью здорового донора.
Вы можете помочь предотвратить повреждение, заболевание и недостаточность печени, изменив образ жизни, чтобы ваша печень была счастливой и здоровой.
 Вот несколько советов по улучшению здоровья печени:
Вот несколько советов по улучшению здоровья печени:- Употребляйте алкоголь умеренно и никогда не смешивайте лекарства с алкоголем.
- Принимайте лекарства только при необходимости и тщательно следуйте всем инструкциям по дозировке.
- Перед смешиванием лекарств проконсультируйтесь с врачом.
- Поддерживайте умеренный вес. Существует связь между ожирением и жировой болезнью печени.
- Сделайте прививку от гепатита А и гепатита В.
- Регулярно проходите медосмотр, во время которого ваш врач выполняет анализы функции печени.
Если вы находитесь на ранних стадиях повреждения или заболевания печени, вы часто можете вылечиться с течением времени при правильном лечении и изменении образа жизни.
Однако более поздние стадии необратимы и иногда требуют пересадки печени.
Печеночная недостаточность может представлять угрозу для жизни и требует немедленного медицинского вмешательства, независимо от того, является ли она острой или хронической.


