Наркоз это что: Что такое анестезия
Что такое анестезия
Что такое общая анестезия?
Общая анестезия (ранее называли наркоз) – это искусственно вызванное подобное глубокому сну обратимое состояние, при котором подавлены любые (в том числе и болевые) ощущения и отключено сознание пациента, расслаблены мышцы тела. Пациент не помнит то, что происходило во время наркоза. Данное состояние поддерживает врач-анестезиолог во время оперативного вмешательства путем введения определенных лекарственных средств для анестезии (анестетики). Как правило, после выполнения заблаговременной премедикации (чаще всего это прием успокоительных средств) общая анестезия начинается с введения быстродействующего снотворного медикамента через венозный катетер, установленный в периферическую вену для введения лекарств и растворов.
Общая анестезия может поддерживаться разными путями:
- повторяющимся либо постоянным введением лекарственных средств через венозный катетер (внутривенный наркоз).
 При тотальной внутривенной анестезии средство для анестезии подается исключительно внутривенно и в дыхательную смесь не добавляется испаряемый анестетик или газ. Про эту анестезию Вам детальнее расскажет врач анестезиолог-реаниматолог.
При тотальной внутривенной анестезии средство для анестезии подается исключительно внутривенно и в дыхательную смесь не добавляется испаряемый анестетик или газ. Про эту анестезию Вам детальнее расскажет врач анестезиолог-реаниматолог. - при помощи маски, которую прикладывают на область рта и носа (общая анестезия с помощью лицевой маски).
- при помощи ларингеальной (гортанной) маски, которая проводится через рот, располагается в глотке и прикрывает вход в гортань, или
- с помощью дыхательной трубки, которая помещается через рот в дыхательные пути (в трахею) (общая анестезия с искусственной вентиляцией легких через установленную в трахее трубку).
В последних трех случаях используется ингаляционный анестетик. Общим свойством ингаляционных анестетиков является способность очень быстро удаляться через легкие из организма, что способствует быстрому пробуждению после анестезии и меньшему угнетению сознания (сонливости, заторможенности) в первые сутки после проведенной анестезии. Чаще всего одновременно используется как внутривенный, так и ингаляционный анестетики (комбинированная общая анестезия).
Чаще всего одновременно используется как внутривенный, так и ингаляционный анестетики (комбинированная общая анестезия).
Через дыхательную маску, ларингеальную маску, интубационную трубку будет подаваться воздух и/или кислород и, при необходимости, испаряемый анестетик. Использование масок и трубок позволяет также осуществлять искусственное дыхание с помощью наркозно-дыхательного аппарата, что необходимо при полной миорелаксации (расслаблении мышц при проведении операции), так как расслабляется и главная дыхательная мышца — диафрагма . При анестезии с интубацией трахеи снижается риск заброса слюны или опасного кислого желудочного содержимого в легкие (аспирация). Ларингеальная маска и интубационная трубка используются только тогда, когда Вы уже находитесь в состоянии общей анестезии, для поддержания проходимости дыхательных путей, так как в той или иной мере во время анестезии нарушается самостоятельное дыхание пациента. Для проведения трубки и, возможно, для постановки ларингеальной маски требуется введение расслабляющего мускулы средства (миорелаксант).
Окончание анестезии
По окончании оперативного вмешательства подача анестетика прекращается, Вы медленно выходите из наркоза, как будто пробуждаетесь после глубокого сна. Далее анестезиолог наблюдает за Вами и, если жизненные показатели стабильные, сознание восстановлено и угрожающих жизни состояний не наблюдается, Вы будете переведены обратно в отделение. После долгих и тяжелых оперативных вмешательств может потребоваться перевод в отделение реанимации для интенсивного наблюдения и лечения. Для защиты от падений и повреждений в непосредственном послеоперационном периоде может по требоваться ограничение двигательной активности, а именно применение боковых решеток кровати и мягкая фиксация конечностей.
Местная анестезия
При местной анестезии обезболивающее средство вводится непосредственно в область оперативного вмешательства (проводится хирургами). При регионарной анестезии обезболивающее средство вводиться на расстоянии от места вмешательства вблизи нервов, иннервирующих операционное поле. При этом на определенное время блокируется болевая чувствительность обезболенной части тела, временно выключается или ограничивается двигательная активность. В отличие от общей анестезии пациент остается в сознании и доступен контакту, однако при этом нет никаких болевых ощущений. Эти методы анестезии также требуют от анестезиолога пристального наблюдения за состоянием пациента, его жизненными показателями, как и при общей анестезии. При необходимости пациент дополнительно получает легкое успокоительное средство или снотворное. Это может ограничивать воспоминания об операции. По обстоятельствам дополнительно вводятся сильные обезболивающие препараты.
При этом на определенное время блокируется болевая чувствительность обезболенной части тела, временно выключается или ограничивается двигательная активность. В отличие от общей анестезии пациент остается в сознании и доступен контакту, однако при этом нет никаких болевых ощущений. Эти методы анестезии также требуют от анестезиолога пристального наблюдения за состоянием пациента, его жизненными показателями, как и при общей анестезии. При необходимости пациент дополнительно получает легкое успокоительное средство или снотворное. Это может ограничивать воспоминания об операции. По обстоятельствам дополнительно вводятся сильные обезболивающие препараты.
Во время регионарной анестезии обезболивающее средство может вводиться однократно, а также многократно либо непрерывно через тонкий катетер.
Методики регионарной анестезии.
Спинальная анестезия
Обезболивающее средство вводится через тонкую иглу, которую проводят в области нижней части спины между позвонками до субарахноидального пространства (окружающее спинной мозг). Далее местный анестетик смешивается с ликвором (прозрачная жидкость, заполняющая субарахноидальное пространство), блокирует проведение болевой импульсации по нервам, передающим болевой сигнал в спинной мозг. Игла извлекается. Действие лекарства начинается почти сразу после инъекции, продолжается несколько часов. Количество местного анестетика минимальное.
Далее местный анестетик смешивается с ликвором (прозрачная жидкость, заполняющая субарахноидальное пространство), блокирует проведение болевой импульсации по нервам, передающим болевой сигнал в спинной мозг. Игла извлекается. Действие лекарства начинается почти сразу после инъекции, продолжается несколько часов. Количество местного анестетика минимальное.
Эпидуральная анестезия
В области спины через полую иглу в эпидуральное пространство (находится снаружи позвоночного канала, в котором находится спинной мозг, окруженный, в свою очередь, спинальным пространством) проводится тонкий катетер. Игла извлекается. Далее врач вводит лекарство через катетер. Оно распространяется по эпидуральному пространству в области проходящих нервов, блокируя болевые ощущения, обезболивая определенный регион тела пациента. В зависимости от вида оперативного вмешательства введение лекарства производится на уровне грудного или поясничного отдела позвоночника. Действие обезболивающих средств начинается через 15-30 минут и продолжается несколько часов. Этот вид анестезии успешно используется для обезболивания пациентов в послеоперационном периоде, так как один раз установленный катетер позволяет неоднократно вводить местный анестетик (до 5 суток). При этом виде анестезии требуется большее количество анестетика.
Действие обезболивающих средств начинается через 15-30 минут и продолжается несколько часов. Этот вид анестезии успешно используется для обезболивания пациентов в послеоперационном периоде, так как один раз установленный катетер позволяет неоднократно вводить местный анестетик (до 5 суток). При этом виде анестезии требуется большее количество анестетика.
К сожалению, не всегда методы регионарной анестезии позволяют достичь полного освобождения от болевых ощущений, поэтому в таких случаях оперативное вмешательство проводится под общей анестезией. Для определенных операций применяется сочетание регионарной и общей анестезии. При этом требуется меньше анестетиков, пациент быстрее пробуждается, уменьшаются болевые ощущения в послеоперационном периоде.
Вид общей анестезии выбирает врач анестезиолог-реаниматолог совместно с пациентом, безусловно учитывая особенности и потребности хирургического вмешательства.
Более подробную информацию об особенностях предлагаемой анестезии, её преимуществах и возможных осложнениях Вам расскажет врач-анестезиолог.
Виды наркоза – спинальная и эпидуральная анестезия, эндотрахеальный и местный наркоз — клиника «Добробут»
Виды наркоза – общий, внутривенный и эпидуральный
Наркоз – это обезболивание, которое дает возможность врачу оказать хирургический вид медицинской помощи. Специалисты используют в своей работе различные виды наркоза, конкретный выбор зависит от тяжести проводимой операции, общего состояния здоровья пациента и других факторов.
Ингаляционный наркоз
Это наиболее часто применяемый вид наркоза, который отличается простотой выполнения, относительно легкой управляемостью и кратковременностью действия, что важно для проведения небольших оперативных вмешательств. Ингаляционный наркоз – это введение наркотических средств посредством маски, которая обеспечивает их поступление в органы дыхательной системы. Чаще всего для проведения этого вида наркоза используют Наркотан, закись азота, Трилен, Фторотан и Этран. Существует определенная проблема – для достижения нужного результата необходимо, чтобы действие наркоза было глубоким, а это чревато серьезными осложнениями.
Внутривенный наркоз
Этот вид обезболивания относится к неингаляционным видам наркоза, которые характеризуются продолжительным действием и большей глубиной воздействия по сравнению с ингаляционным наркозом. Внутривенный наркоз может проводиться с использованием следующих препаратов:
- Тиопентал, Рекофол, Оксибутират и Пропофол – классическое обезболивание
- Фентатил с димедролом – нейролептаналгезия, которая может проводиться на спонтанном дыхании или сочетаться с искусственной вентиляцией легких
- Сибазон с Фентатилом – атаралгезия, которая обеспечивает поверхностный, щадящий наркоз и может осуществляться с другими видами обезболиваниями.
Такой вид наркоза используется для удаления абсцессов и флегмон, которые протекают с осложнениями, возможно и лечение доброкачественных опухолей небольших размеров, если их удаление под общим наркозом провести нет возможности.
Местный наркоз
Лечение под наркозом – это единственная возможность оказания хирургической помощи пациенту или проведения сложных манипуляций. Нередко врач проводит обезболивание конкретной области, что обеспечивается обкалыванием ее раствором анестетика и называется местным наркозом. Используется такое обезболивание при вскрытии гнойников, лечении зубов, иссечении грыжи. Местный наркоз – это введение анестетика в кожу и другие анатомические структуры того места, где предполагается проведение хирургического вмешательства.
Инъекции анестетика поверхностные, только в исключительных случаях врач может провести более глубокое введение препарата. Местный наркоз выполняется путем введения препарата через очень тонкую иглу, поэтому собственно процедура обезболивания является малоболезненной. Нередко введение анестетика комбинируется с седацией – в организм пациента вводят успокоительные средства, которые нормализуют психологическое состояние человека, уменьшая чувство тревоги и беспокойства.
Несмотря на то что местная анестезия применяется в медицине очень широко, последствия наркоза могут быть достаточно серьезными. Например, местные анестетики могут оказывать негативное воздействие на сердце, головной мозг, что приводит к нарушениям сердечного ритма, судорогам и потере сознания. Одновременно с этим врачи утверждают, что местная анестезия по сравнению с общим наркозом более безопасна для здоровья пациента.
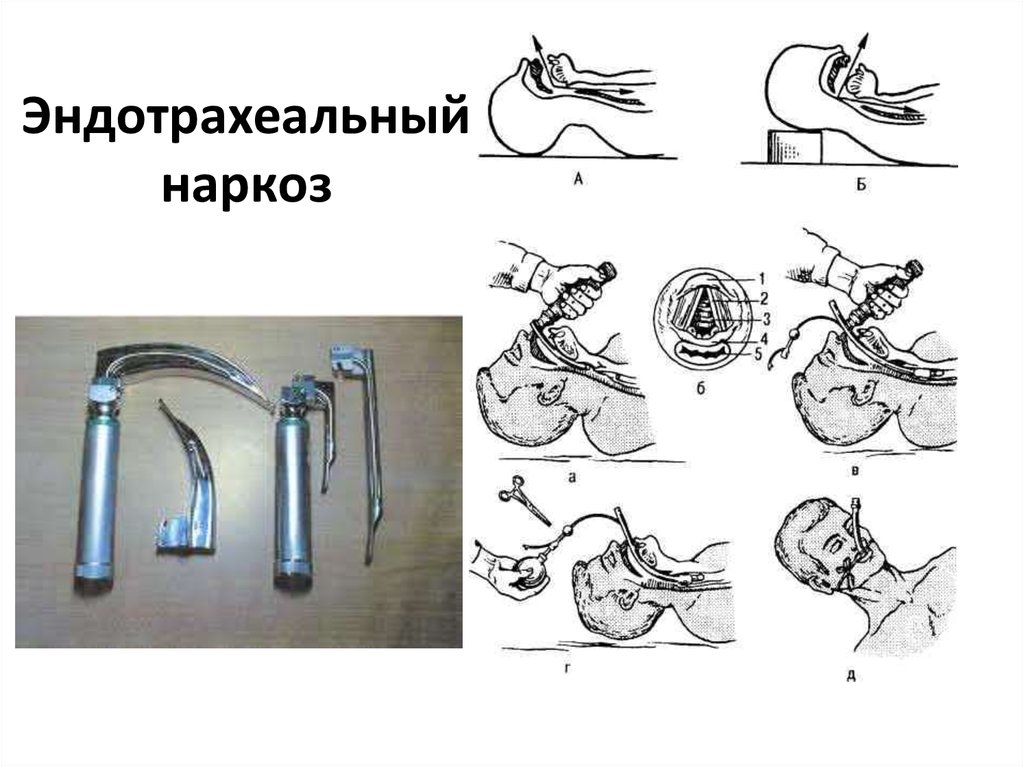
Эндотрахеальный наркоз
Один из наиболее часто применяемых методов анестезии при выполнении сложных хирургических вмешательств – эндотрахеальный наркоз, который подразумевает погружение организма в состояние глубокого наркотического (медикаментозного) сна. Одновременно с этим полностью расслабляется мускулатура, у пациента отсутствует самостоятельное дыхание. Чтобы достичь нужно состояния, врачи проводят пациенту комплекс мероприятий:
- Интубация трахеи – введение в просвет трахеи интубационной трубки, которая нужна для обеспечения искусственной вентиляции легких.

- Внутривенное введение наркотических анестетиков, седативных препаратов и транквилизаторов.
- Введение миорелаксантов – они блокируют нервно-мышечную передачу.
- Искусственная вентиляция легких.
Качество наркоза эндотрахеального вида зависит не только от опыта анестезиолога, но и от того, насколько правильно ведется контроль за состоянием больного. Обязательно нужно проводить мониторинг артериального давления, пульса, сатурации кислорода.
Спинальная и эпидуральная анестезия
Использование наркоза при кесаревом сечении – необходимая процедура. Правильно проведенная анестезия помогает активно участвовать в рождении ребенка и уменьшает риск возникновения осложнений. Кроме этого, во время операции по поводу родоразрешения не представляется возможным использование интубации трахеи.
Эпидуральный наркоз имеет ряд преимуществ:
- сознание пациента во время операции полностью сохраняется
- сердечно-сосудистая система работает стабильно
- частично сохраняется двигательная активность
- отсутствуют рефлекторные реакции на раздражение верхних дыхательных путей.

Существует и спинальный наркоз, который обеспечивает наступление эффекта максимум через 5 минут после введения препаратов, то есть представляется возможность срочно приступить к операции. Такой вид обезболивания обладает четкими преимуществами:
- в техническом плане исполнение более простое и менее опасное
- системная токсичность полностью отсутствует
- ранняя активизация женщины после проведения операции
- есть возможность раннего грудного вскармливания
- медикаментозная депрессия новорожденных отсутствует
Кстати, цена хорошего наркоза складывается из многих составляющих, что касается спинальной анестезии, то здесь расходы пациентки сокращаются.
Любая операция под общим наркозом – это стресс для организма, поэтому проводить все манипуляции по поводу введения пациента в медикаментозный сон должен специалист с опытом. Только грамотная работа анестезии может стать гарантией отсутствия последствий.
Всю информацию о том, как проводится наркоз, сколько отходят от наркоза и что опасного в нем, можно получить на нашем сайте Добробут.ком.
Связанные услуги:
Хирургические операции
Консультация семейного врача
Национальный институт общих медицинских наук
Что такое анестезия?
Анестезия — это медицинское лечение, при котором пациенты не чувствуют боли во время таких процедур, как операции, определенные скрининговые и диагностические тесты, удаление образцов тканей (например, биопсия кожи) и стоматологические вмешательства. Это позволяет людям проходить процедуры, которые ведут к более здоровой и долгой жизни.
Для анестезии врачи используют препараты, называемые
анестетики. Ученые разработали коллекцию анестезирующих препаратов с разным эффектом. Эти препараты включают общие, регионарные и местные анестетики. Общие анестетики приводят пациентов в бессознательное состояние во время процедуры, в то время как местные и регионарные анестетики просто вызывают онемение части тела и позволяют пациентам оставаться в сознании.
В зависимости от типа необходимого обезболивания врачи вводят анестетики в виде инъекций, ингаляций, местного лосьона, спрея, глазных капель или кожных пластырей.
Что такое общая анестезия?
Общая анестезия воздействует на все тело, в результате чего пациент теряет сознание и не может двигаться. Хирурги используют его при операциях на внутренних органов и для других инвазивных или трудоемких процедур, таких как операции на спине. Без общей анестезии были бы невозможны многие важные жизненно важные процедуры, включая операции на открытом сердце, операции на головном мозге и трансплантацию органов.
Общие анестетики вызывают изменения мозговых волн. Авторы и права: Охюн Квон, Массачусетская больница общего профиля/Гарвардская медицинская школа, и Эмери Н. Браун, доктор медицинских наук, Массачусетская больница общего профиля/Гарвардская медицинская школа, Институт обучения и памяти Пикауэра и Массачусетский технологический институт.
Врачи вводят общие анестетики либо непосредственно в кровоток (внутривенно), либо в виде вдыхаемого газа. Общая анестезия, введенная внутривенно, будет действовать быстро и быстро исчезнет из организма. Это позволяет пациентам быстрее вернуться домой после операции. Действие ингаляционных анестетиков может занять больше времени.
Общая анестезия, введенная внутривенно, будет действовать быстро и быстро исчезнет из организма. Это позволяет пациентам быстрее вернуться домой после операции. Действие ингаляционных анестетиков может занять больше времени.
Общие анестетики обычно очень безопасны. Но они могут представлять опасность для некоторых пациентов, таких как пожилые люди или люди с хроническими заболеваниями, такими как диабет. Кроме того, побочные эффекты могут сохраняться в течение нескольких дней у некоторых пациентов, особенно у пожилых людей и детей.
Серьезные побочные эффекты, такие как опасно низкое кровяное давление, встречаются гораздо реже, чем раньше. Тем не менее, как и при любой медицинской процедуре, существуют некоторые риски. Чтобы свести к минимуму эти риски, врачи-специалисты вызвали Анестезиологи тщательно наблюдают за пациентами, находящимися в бессознательном состоянии, и могут регулировать количество вводимого им анестетика.
Что такое местная и регионарная анестезия?
Врачи используют местные и регионарные анестетики для блокирования боли в той или иной части тела. С этими анестетиками пациенты остаются в сознании и чувствуют себя комфортно. Обычно пациенты возвращаются домой вскоре после операции.
С этими анестетиками пациенты остаются в сознании и чувствуют себя комфортно. Обычно пациенты возвращаются домой вскоре после операции.
Местные анестетики воздействуют на небольшую часть тела, например, на один зуб. Они часто используются в стоматологии, для операций на глазах, таких как удаление катаракты, и для удаления небольших новообразований кожи, включая бородавки и родинки.
Регионарные анестетики воздействуют на более крупные области, такие как рука, нога или все, что ниже талии. Например, этот вид анестезии используется при операциях на руках и суставах, для облегчения боли при родах или во время кесарева сечения.
Как действуют анестетики?
До недавнего времени мы очень мало знали о том, как действуют анестетики. Ученые теперь могут изучать, как наркотики влияют на конкретные
молекулы внутри
клетки. Большинство исследователей сходятся во мнении, что препараты нацелены на
белки в мембранах вокруг
нервные клетки. Поскольку ингаляционные анестетики действуют иначе, чем внутривенные, ученые подозревают, что эти два типа препаратов нацелены на разные наборы белков.
Поскольку ингаляционные анестетики действуют иначе, чем внутривенные, ученые подозревают, что эти два типа препаратов нацелены на разные наборы белков.
Чем занимаются анестезиологи?
Анестезиологи — это врачи, которые тщательно наблюдают за пациентами во время операции и во время восстановления. Они используют высокотехнологичные электронные устройства, которые постоянно отображают артериальное давление пациентов, уровень кислорода в крови, работу сердца и характер дыхания. Эти устройства значительно повысили безопасность общей анестезии.
Анестезиологи также обеспечивают обезболивание при менее инвазивных процедурах, таких как исследования кровеносных сосудов и внутренних органов (эндоскопия), а также во время родов.
Являясь экспертами в области обезболивания, анестезиологи могут давать пациентам и их врачам советы о том, как справиться с болью.
Как проходят подготовку анестезиологи?
Как и все врачи, анестезиологи получают высшее образование, часто в области наук о жизни, а затем медицинскую степень (MD или D. O.). После этого они проходят 4-летнюю программу резидентуры в
анестезиология. Многие также обучаются в течение дополнительного года или более по таким специальностям, как обезболивание, детская анестезиология или реаниматология.
O.). После этого они проходят 4-летнюю программу резидентуры в
анестезиология. Многие также обучаются в течение дополнительного года или более по таким специальностям, как обезболивание, детская анестезиология или реаниматология.
Анестезиологи контролируют жизненные показатели пациентов во время операции. Кредит: iStock.
Что ждет анестезиологию в будущем?
Ученые узнают больше о том, как действуют анестетики на самом базовом уровне. Они также изучают краткосрочные и долгосрочные эффекты этих препаратов на определенные группы людей, такие как пожилые люди, дети и выжившие после рака. Эти исследования покажут, лучше ли одни анестетики для этих групп, чем другие.
Исследование того, как генетическая структура человека влияет на его реакцию на анестетики, позволит врачам в дальнейшем адаптировать лекарства для каждого пациента. В будущем ученые надеются разработать более безопасные, эффективные и персонализированные анестетики.
Знание того, как анестетики влияют на боль и сознание, может также привести к новым методам лечения состояний, влияющих на сознание, таких как эпилепсия или кома. Исследования анестезии могут даже помочь нам лучше понять природу самого сознания.
Исследования анестезии могут даже помочь нам лучше понять природу самого сознания.
Недавние технологические достижения продвинули исследования в области анестезии, а также изменили практику анестезиологии. Интеграция новых технологий (таких как беспроводная связь) улучшила контроль подачи анестезии и мониторинг пациента во время процедур. Применение подходы искусственного интеллекта, такие как машинное обучение продемонстрировало большой потенциал для дальнейшего преобразования области и улучшения ухода за пациентами.
Подробнее
Ресурсы NIGMS
- Анестезиология и Анестезия ( Biomedical Beat Сообщений в блоге)
- Программы исследований и обучения в области анестезиологии
- Постдокторские исследования в области анестезиологии Учебные заведения
- Глоссарий (Произношение и понятные определения)
Другие ресурсы
- Анестезия (MedlinePlus, NIH)
- Going Under: более пристальный взгляд на анестезию ( NIH News in Health , NIH)
- Anesthesia 101 (Американское общество анестезиологов)
- Анестезия и мозг (iBiology)
NIGMS не дает конкретных медицинских рекомендаций, а скорее предоставляет пользователям информацию, которая помогает им лучше понять здоровье и болезни. Пожалуйста, проконсультируйтесь с квалифицированным медицинским работником, чтобы получить ответы на личные медицинские вопросы.
Пожалуйста, проконсультируйтесь с квалифицированным медицинским работником, чтобы получить ответы на личные медицинские вопросы.
NIGMS является частью Национальной Институты здоровья, поддерживающие основные исследования, чтобы улучшить наше понимание биологические процессы и закладывают основу для достижения в диагностике, лечении и профилактика. Для получения дополнительной информации о исследовательские и учебные программы института, посещать https://www.nigms.nih.gov.
Анестезия | Johns Hopkins Medicine
Типы анестезии
Во время операции вам будет дана какая-либо форма анестезии, то есть лекарства, которые вводятся для облегчения боли и чувствительности во время операции. Перед операцией вы встретитесь с врачом анестезиологом или медсестрой анестезиологом. Анестезиолог рассмотрит ваше состояние здоровья и анамнез, чтобы спланировать подходящую анестезию для операции.
Существуют различные формы анестезии. Тип анестезии, которую вы получите, будет зависеть от типа операции и вашего состояния здоровья. Седативные средства (чтобы вызвать сонливость) и анальгетики (чтобы облегчить боль) также могут использоваться как часть процесса анестезии. Различают следующие виды анестезии:
Тип анестезии, которую вы получите, будет зависеть от типа операции и вашего состояния здоровья. Седативные средства (чтобы вызвать сонливость) и анальгетики (чтобы облегчить боль) также могут использоваться как часть процесса анестезии. Различают следующие виды анестезии:
Местная анестезия
Местная анестезия — это анестетик, который вводится для временного купирования ощущения боли в определенной области тела. Вы остаетесь в сознании во время местной анестезии. При незначительном хирургическом вмешательстве местный анестетик может быть введен путем инъекции в место операции или может впитаться в кожу. Однако, когда необходимо обезболить большую площадь или если инъекция местного анестетика не проникает достаточно глубоко, врачи могут использовать другие виды анестезии.
Регионарная анестезия
Регионарная анестезия используется для обезболивания только той части тела, которая будет подвергаться хирургическому вмешательству. Обычно инъекцию местного анестетика делают в области нервов, которые обеспечивают чувствительность этой части тела. Существует несколько форм регионарных анестетиков:
Существует несколько форм регионарных анестетиков:
Спинномозговой анестетик. Спинномозговая анестезия используется при операциях на нижних отделах брюшной полости, таза, прямой кишки или нижних конечностей. Этот тип анестезии включает инъекцию одной дозы анестетика в область, окружающую спинной мозг. Инъекция делается в поясницу, ниже конца спинного мозга, и вызывает онемение нижней части тела. Этот вид анестезии чаще всего используется при ортопедических операциях на нижних конечностях.
Эпидуральная анестезия. Эпидуральная анестезия аналогична спинальной анестезии и обычно используется для хирургии нижних конечностей, а также во время родов. Этот тип анестезии включает постоянное введение анестетика через тонкий катетер (полую трубку). Катетер вводят в пространство, окружающее спинной мозг, в нижней части спины, вызывая онемение нижней части тела. Эпидуральная анестезия также может использоваться при операциях на грудной клетке или брюшной полости.
 В этом случае анестетик вводят в более высокое место в спине, чтобы обезболить грудную клетку и область живота.
В этом случае анестетик вводят в более высокое место в спине, чтобы обезболить грудную клетку и область живота.
Общая анестезия
Общая анестезия – это анестетик, который используется для того, чтобы вызвать бессознательное состояние во время операции. Лекарство либо вдыхают через дыхательную маску или трубку, либо вводят через внутривенную (IV) линию. В дыхательное горло может быть вставлена дыхательная трубка для поддержания правильного дыхания во время операции. После завершения операции анестезиолог прекращает введение анестетика, и вас переводят в послеоперационную палату для дальнейшего наблюдения.
О вашем анестезиологе
Анестезиологи — это врачи, обученные вводить анестезию во время хирургической процедуры и управлять ею. Они также несут ответственность за управление и лечение изменений в ваших критических жизненных функциях — дыхании, частоте сердечных сокращений и артериальном давлении — поскольку на них влияет проводимая операция. Кроме того, они диагностируют и лечат любые медицинские проблемы, которые могут возникнуть во время и сразу после операции.
Кроме того, они диагностируют и лечат любые медицинские проблемы, которые могут возникнуть во время и сразу после операции.
Перед операцией анестезиолог оценит ваше состояние и сформулирует план анестезии с учетом вашего физического состояния. Крайне важно, чтобы анестезиолог знал как можно больше о вашей истории болезни, образе жизни и лекарствах, в том числе безрецептурных и растительных добавках. Некоторая особенно важная информация, которую он должен знать, включает следующее:
Реакции на предыдущие анестетики. Если у вас когда-либо была плохая реакция на анестетик, вы должны быть в состоянии точно описать, что это была за реакция и каковы были ваши конкретные симптомы. Сообщите анестезиологу как можно больше подробностей, например, о том, что вас тошнило, когда вы проснулись, или сколько времени вам понадобилось, чтобы проснуться.
Современные травяные добавки. Некоторые растительные продукты, обычно принимаемые миллионами американцев, могут вызывать изменения частоты сердечных сокращений и артериального давления, а также усиливать кровотечение у некоторых пациентов.
 Популярные травы гингко билоба, чеснок, имбирь и женьшень могут привести к чрезмерной кровопотере, предотвращая образование тромбов. Кроме того, зверобой и кава-кава могут пролонгировать седативный эффект анестетика. Американское общество анестезиологов советует всем, кто планирует операцию, прекратить прием всех растительных добавок по крайней мере за 2–3 недели до операции, чтобы избавить организм от этих веществ.
Популярные травы гингко билоба, чеснок, имбирь и женьшень могут привести к чрезмерной кровопотере, предотвращая образование тромбов. Кроме того, зверобой и кава-кава могут пролонгировать седативный эффект анестетика. Американское общество анестезиологов советует всем, кто планирует операцию, прекратить прием всех растительных добавок по крайней мере за 2–3 недели до операции, чтобы избавить организм от этих веществ.Любая известная аллергия. Обсуждение любых известных аллергий с анестезиологом очень важно, поскольку некоторые анестетики вызывают перекрестную аллергию, особенно у людей, страдающих аллергией на яйца и соевые продукты. Следует выявить аллергию как на продукты, так и на лекарства.
Все последние и текущие рецептурные и безрецептурные лекарства. Также важно сообщить хирургу и анестезиологу о рецептурных и безрецептурных лекарствах, которые вы принимаете или недавно принимали.
 Некоторые лекарства, отпускаемые по рецепту, такие как кумадин, препарат для разжижения крови, необходимо прекратить за некоторое время до операции. Кроме того, поскольку многие люди ежедневно принимают аспирин для предотвращения сердечного приступа и некоторые пищевые добавки, врачи должны знать об этих привычках, поскольку они могут продлевать кровотечение и мешать лекарствам, используемым анестезиологами.
Некоторые лекарства, отпускаемые по рецепту, такие как кумадин, препарат для разжижения крови, необходимо прекратить за некоторое время до операции. Кроме того, поскольку многие люди ежедневно принимают аспирин для предотвращения сердечного приступа и некоторые пищевые добавки, врачи должны знать об этих привычках, поскольку они могут продлевать кровотечение и мешать лекарствам, используемым анестезиологами.Курение сигарет и употребление алкоголя. Курение сигарет и алкоголь могут воздействовать на ваш организм так же сильно (а иногда и сильнее), как и многие отпускаемые по рецепту лекарства, которые вы принимаете. Из-за того, как сигареты и алкоголь воздействуют на легкие, сердце, печень и кровь, эти вещества могут изменить действие анестетика во время операции. Важно, чтобы ваш хирург и анестезиолог знали о вашем прошлом, недавнем и текущем потреблении этих веществ до операции.
Операция может стать хорошим мотиватором к отказу от курения.
 В большинстве больниц курение запрещено, и врачи, медсестры и другие медицинские работники всегда готовы оказать вам поддержку. Кроме того, вы быстрее заживете и поправитесь, особенно в области разреза или если ваша операция связана с какими-либо костями. Отказ от курения перед операцией также снижает риск легочных осложнений после операции, таких как пневмония. Отказ от курения также снижает риск сердечных заболеваний, заболеваний легких и рака.
В большинстве больниц курение запрещено, и врачи, медсестры и другие медицинские работники всегда готовы оказать вам поддержку. Кроме того, вы быстрее заживете и поправитесь, особенно в области разреза или если ваша операция связана с какими-либо костями. Отказ от курения перед операцией также снижает риск легочных осложнений после операции, таких как пневмония. Отказ от курения также снижает риск сердечных заболеваний, заболеваний легких и рака.Употребление уличных наркотиков (таких как марихуана, кокаин или амфетамины). Люди часто неохотно раскрывают информацию об употреблении незаконных наркотиков, но вы должны помнить, что все разговоры между вами и вашим хирургом и анестезиологом являются конфиденциальными. Крайне важно, чтобы он или она знали о вашем прошлом, недавнем и текущем употреблении этих веществ, поскольку эти препараты могут влиять на заживление и реакцию на анестезию. Важно иметь в виду, что единственная заинтересованность вашего врача в этой информации состоит в том, чтобы узнать достаточно о вашем физическом состоянии, чтобы предоставить вам максимально безопасную анестезию.

Встреча с анестезиологом перед операцией
Поскольку анестезия и хирургия затрагивают все системы организма, анестезиолог проведет предоперационную беседу. Иногда это делается лично; в других случаях анестезиолог проведет с вами собеседование по телефону. Во время этого интервью анестезиолог просмотрит вашу историю болезни, а также обсудит информацию, упомянутую выше. Он или она также проинформирует вас о том, чего ожидать во время операции, и обсудит с вами варианты анестезии. Это также время обсудить, прием каких лекарств следует прекратить, а какие можно продолжать до операции, а также когда прекратить прием пищи перед операцией.
Если вы не встретились лично во время предоперационного собеседования, анестезиолог встретится с вами непосредственно перед операцией, чтобы просмотреть всю вашу историю болезни, а также результаты любых ранее проведенных медицинских анализов. К этому времени он или она будут иметь четкое представление о ваших потребностях в анестезии.
Как лечат существующие заболевания во время операции?
Если у вас есть ранее существовавшее заболевание, такое как диабет, астма, проблемы с сердцем или артрит, ваш анестезиолог будет предупрежден об этом и будет хорошо подготовлен к лечению этих состояний во время операции, а также немедленно потом. Анестезиологи обучены справляться с внезапными медицинскими проблемами, связанными с операцией, а также с любыми хроническими состояниями, которые могут потребовать внимания во время процедуры.
Как контролируется мое состояние во время операции?
Мониторинг — одна из самых важных функций анестезиолога во время операции. Посекундное наблюдение даже за малейшими изменениями широкого спектра функций организма дает анестезиологу колоссальный объем информации о вашем самочувствии. Помимо управления анестезией, анестезиолог будет управлять жизненно важными функциями, такими как частота сердечных сокращений, артериальное давление, сердечный ритм, температура тела и дыхание.


 При тотальной внутривенной анестезии средство для анестезии подается исключительно внутривенно и в дыхательную смесь не добавляется испаряемый анестетик или газ. Про эту анестезию Вам детальнее расскажет врач анестезиолог-реаниматолог.
При тотальной внутривенной анестезии средство для анестезии подается исключительно внутривенно и в дыхательную смесь не добавляется испаряемый анестетик или газ. Про эту анестезию Вам детальнее расскажет врач анестезиолог-реаниматолог.