Пятна на ногах красные круглые: Пятна на коже — виды, причины, диагностика и лечение
Красные родинки: лечение, причины появления.
Содержание
Причины появления красных родинок
Места локализации
Виды и классификация
Опасны ли красные родинки?
Красные родинки у детей
Красные родинки в период беременности
Нужно ли удалять красные родинки?
Диагностика
Методы удаления красных родинок
Этот тип новообразований обычно не является поводом для беспокойства. При условии, что они не кровоточат или не меняются в размере, форме и цвете. В противном же случае лучше будет проконсультироваться у врача. Любые изменения в родинке могут быть первыми сигналами о раке кожи, при условии, что не было механических повреждений, от которых они также могут кровоточить и чесаться, что может послужить неправильным выводам.
Причины появления красных родинок
Точная причина, почему появились красные родинки на теле, неизвестна, это может быть предрасположенность из-за генетического фактора. Но есть и другие причины:
- беременность;
- воздействие химических веществ;
- некоторые заболевания, в том числе инфекционные;
- неподходящий климат (слишком жаркий или холодный)
- механические повреждения кожи, такие как укус или порезы, при которых кусочки кожи не совсем оторвались.

Также возможны их проявления в более зрелом возрасте, связано это с постепенным снижением иммунитета. Новообразования проявляются у 75% населения в возрасте старше 60 лет.
Невозможно как-то повлиять на появление или непоявление красных родинок на теле, поскольку они заложены в нас на генетическом уровне, если у одного из родителей было их много, значит, и у детей будет похожая ситуация, и даже возможны идентичные карты расположения невусов.
Места локализации
Увеличение роста родинок наблюдается у людей в возрасте от 0 до 20 лет, а потом уже от 45 лет и старше. В остальное время они появляются, но не так активно, как в первую и последнюю фазу жизни. Обычно красные родинки возникают на верхней части тела, руках, ногах и плечах. Также любимым их местом являются голова, стопы, кисти рук. Могут располагаться по всему телу, и невозможно предугадать их последующие месторасположения. Красный цвет им придает скопление мелких кровеносных сосудов в основании, которые подпитывают их кровью.
Виды и классификация
Родинки имеют два основных вида:
- Пигментные. К ним относятся плоские, чаще коричневого цвета, невусы.
- Сосудистые, которые образуются от изменения структуры сосудов.
Также они бывают:
- Врожденными – делящимися по размеру: мелкие, средние и крупные.
- Приобретенные, делящиеся на три вида в зависимости от нахождения меланоцитов в слоях эпидермиса.
- Висячие, их еще называют папилломами.
Существуют невусы-невидимки, которые проявляются со временем меняя окрас. Также блуждающие, которые меняют свое расположения, появляясь то в одном, то в другом месте. За картой расположения своих родинок желательно следить.
Опасны ли красные родинки?
Признаки, на которые надо обратить внимание, если появились маленькие красные родинки:
- Цвет. Если он неравномерный и начинает изменяться – это причина для посещения врача.

- Воспаление вокруг образования, то есть покраснения в виде ореола вокруг родинки.
- Увеличение размера родинки или ее уплотнение.
- Появление трещин и язв на теле родинки.
- Выпадение волос, если они росли из родинки.
- Появление зуда, жжения или покалывания в месте, где находится родинка.
- Изменение краев невуса тоже говорит о том, что пора посетить специалиста.
Точный диагноз может поставить дерматолог или врач-онколог, за помощью к которым можно и нужно обращаться. Невусы не опасны, пока они находятся в стабильном состоянии, в этом случае можно повременить с врачом.
Красные родинки у детей
У большинства людей основная часть родинок появляется в первые 20 лет жизни, затем образование родинок (невусов) спадает. Также они имеют свойства иногда сами по себе исчезать, и происходит это из-за того, что кровеносные сосуды, питающие родинку, пересыхают или закупориваются.
Еще дети могут рождаться с большими голубыми пятнами на спине, их называют Монгольскими и чаще всего они встречаются у детей с азиатскими корнями. Любые родинки часто травмируются особенно в детском возрасте. Это может быть причиной осложнений, поэтому целесообразно иногда наблюдаться у врача, а также стараться беречь детей от подобных травм.
Красные родинки в период беременности
В период беременности женский организм переживает гормональную перестройку, и в это время могут появляться новые невусы, или разрастаться старые. В 85% это может быть нормой и обычной реакцией организма на беременность. Такие родинки скорее всего безопасны. В оставшиеся 15 % все же лучше проконсультироваться со специалистом и выяснить, почему на теле появляются красные родинки.
Нужно ли удалять красные родинки?
Не только можно, но и нужно. Если гемангиома увеличивается в размерах, меняет форму или окраску – это, безусловно, является прямым показанием как можно быстрее попасть на прием к онкологу для дальнейшего ее исследования, при надобности и удалении. Конечно же, не кустарными или народными методами, а при помощи современных специалистов. Если родинка ведет себя достаточно спокойно не меняет форму и окраску, то скорее всего, бояться не стоит и с удалением родинок можно повременить.
Диагностика
В медицине существует общий метод диагностики новообразований на коже. К ним относится первичный осмотр и запись всех жалоб пациента (анамнез). При подозрении на злокачественную опухоль назначается МРТ или рентгенография. Все полученные данные анализируются и делаются выводы, на основе которых ставится предварительный диагноз. Основным и окончательным пунктом в постановке диагноза является гистологический метод (биопсия).
Методы удаления красных родинок
Если родинка ничем не беспокоит и не находится в местах повышенного риска, то есть на руках, ступнях или голове и спине, то ее вполне можно не удалять.
Если же гемангиома беспокоит, то удалять ее можно только у специалистов, дерматолога или онколога. Не стоит рисковать, удаляя невус у косметолога и подвергая опасности роста неправильно удаленную гемангиому или риску заражения.
Есть несколько распространенных процедур их удаления.
- Электрокаутеризация. Невус сжигается электрическим током, подаваемым с помощью небольшого инструмента. Колодка заземления будет размещена где-нибудь так, чтобы остальная часть тела не подвергалось воздействию электричества.
- Криохирургия. Родинка замораживается с помощью жидкого азота. Его разрушает сильный холод.
 Жидкий азот распыляется в течение 10 секунд, проблема решается в течение одного сеанса. Этот метод быстрый и относительно простой. Рана тоже не требует особого ухода.
Жидкий азот распыляется в течение 10 секунд, проблема решается в течение одного сеанса. Этот метод быстрый и относительно простой. Рана тоже не требует особого ухода. - Лазерная хирургия. При этой процедуре используется концентрированный желтый луч лазера, который излучает достаточно тепла, чтобы разрушить невус изнутри. Этот метод быстр и применяется в амбулаторных условиях, то есть не требует последующей госпитализации. В зависимости от того, сколько родинок будут удалять, может потребоваться от одной до трех процедур. Возможны маленькие шрамы, которые пройдут в течение 10 дней.
- Хирургический метод. Это процесс удаления невуса с верхней части кожи путем разрезания очага поражения с последующим наложением швов. Он не является часто используемым методом, и после такого вмешательства остаются шрамики.
В любом случае, если есть беспокойство и вопросы, от чего появляются красные родинки, нужно обратится к доктору, хотя бы для того, чтобы успокоить себя хорошими анализами.
Крупные красные пятна на ногах
Красные пятна на ногах — симптомы:
- высыпания чаще всего группируются на коленях, голенях, ступнях, внешней/внутренней поверхности бедер;
- могут жечь, чесаться, шелушиться, выделять жидкость;
- сыпь бывает разной формы и цвета — от больших пятен красного цвета до маленьких точек светло-розового оттенка;
- иногда пятна появляются на фоне скачков температуры, озноба, лихорадки.
Содержание
- 1 Виды пятен
- 2 Все красные пятна на ногах принято делить на две группы:
- 3 Системные болезни:
- 4 Возможные причины
- 5 Вирусные болезни
- 6 Аллергические реакции
- 7 Грибковые заболевания
- 8 Проблемы с кровообращением
- 9 Раздражения из-за механических и химических воздействий
- 10 Сахарный диабет
- 11 Кожные заболевания
- 12 Что делать?
- 13 Причины появления красных пятен
- 14 Возможные дополнительные симптомы
- 15 Лечение симптома
- 16 Осложнения и последствия заболевания
- 17 Смотрите видео: Сильный зуд на ноге, красные пятна, экзема при варикозном расширении вен
Виды пятен
Все красные пятна на ногах принято делить на две группы:
- сосудистые (отечные, воспалительные).
 Формируются при наличии воспаления в сосудах, со временем увеличиваются в размерах. На фоне инфекции, аллергии, дерматита, экземы шелушатся и чешутся. Эритемы — большие сосудистые пятна неправильно формы, возникающие вследствие дерматитов, таксидермии, экземы. Они очень зудят, очаг поражения имеет красный и воспаленный вид;
Формируются при наличии воспаления в сосудах, со временем увеличиваются в размерах. На фоне инфекции, аллергии, дерматита, экземы шелушатся и чешутся. Эритемы — большие сосудистые пятна неправильно формы, возникающие вследствие дерматитов, таксидермии, экземы. Они очень зудят, очаг поражения имеет красный и воспаленный вид;
- геморрагические. Образуются из-за нарушения проницаемости сосудов, возникающего при травмах и воспалительных процессах.
Причины появления (фото)
Системные болезни:
- сахарный диабет. Дермопатия при диабете появляется симметрично на обеих ногах. Пятна имеют красно-коричневый цвет и небольшой диаметр (до 1 сантиметра). В 10-15% случаев у больных развивается кольцевидная гранулема Дарье — высыпания сосредотачиваются на туловище и ногах, на первом этапе выглядят как розоватые припухшие пятна, на втором — начинают сливаться, образуя своеобразные узоры;
- варикозное расширение вен.
 Первый признак варикоза — красные пятна и тяжесть в ногах. Запущенная болезнь приводит к тромбофлебиту и трофическим язвам, трудно поддающимся традиционному лечению;
Первый признак варикоза — красные пятна и тяжесть в ногах. Запущенная болезнь приводит к тромбофлебиту и трофическим язвам, трудно поддающимся традиционному лечению; - васкулит. Заболевание мультфакторной природы, характеризующееся воспалением подкожной клетчатки и кровеносных сосудов дермы. Клиника кожного васкулита: образование красных пятен папулезно-геморрагического характера на ногах и ягодицах, болят суставы — суставной синдром (боль в голеностопных/коленных суставах), лихорадка, кровь в стуле, болезненность живота, рвота.
- Вегетативная дисфункция. Может быть латентной (протекать скрытно) приступообразной или постоянной. Проявляется паническими атаками, расстройствами пищеварительного тракта, головокружениями, скачками артериального давления, появлением красных пятен на нижних/верхних конечностях. Лечение вегето-сосудистой дистонии требует назначения медикаментов различных фармакологических групп — нейролептиков, антидепрессантов, ноотропов, транквилизаторов.

- Крапивница. Возникает при непосредственном контакте с крапивой. Типичная симптоматика: красные пятна на конечностях, напоминающие волдыри, синяки, интенсивный зуд. После выяснения причины, спровоцировавшей подобную реакцию, следует устранить контакт с аллергеном, иначе не исключено дальнейшее развитие процесса, приводящее от зуда к отеку Квинке, удушью, летальному исходу.
- Телеангиэктазия (сосудистые звездочки). Синдром, характеризующийся расширением сосудов, образованием синюшно-красных пятен на коже ног, реже — туловища, лица. Самые эффективные способы лечения телеангиэктазии нижних конечностей — лазерная фотокоагуляция и склеротерапия.
- Тромбоцитопеническая пурпура (болезнь Верльгофа). Отличается двумя взаимоисключающими признаками: с одной стороны, происходит образование тромбов в мелких сосудах, что приводит к остановке кровотока, с другой — тромбы не образуются и начинается кровотечение. В итоге поверхность конечностей и туловища покрывается пурпурными пятнами.
 Прогноз обычно благоприятный, смертность составляет 4% после первичной геморрагической атаки, 8% — после многократных атак.
Прогноз обычно благоприятный, смертность составляет 4% после первичной геморрагической атаки, 8% — после многократных атак. - Алкоголь также может стать причиной пятен.
Красные пятна на ногах у ребенка
- аллергия. Красные пятна при пищевой аллергии концентрируются на стопах и в зоне голени, сопровождаются гиперемией кожи, жжением, выраженным зудом, отечностью, ощущением сухости. Сыпь, которая локализуется между ног, указывает на нарушения в режиме питания; на ягодицах и бедрах — на непереносимость отдельных продуктов;
- инфекционные и вирусные болезни. Красные пятна возникают на фоне классических симптомов простуды — высокой температуры, заложенности носа, кашля;
- паразитарные болезни;
- патологии сосудистой и кровеносных систем;
- нарушения функционирования органов пищеварительной системы, почек, поджелудочной железы;
- укусы насекомых, неудобная тесная обувь и одежда.
Красные пятна на ногах: лечение
Для адекватной диагностики необходимо пройти комплексное медицинское обследование: сдать общий и биохимический анализы крови, биохимию крови с печеночными пробами, флебографию, анализ крови на сахар, соскоб эпидермиса для определения грибковых заболеваний, бактериальный посев клеток эпидермиса. Любые высыпания на коже ног нуждаются в тщательной диагностике и врачебной терапии. Красные пятна на ногах у малышей обязательно нужно лечить под контролем доктора во избежание побочных эффектов и неприятных ошибок, которые могут повлиять на здоровье ребенка самым негативным образом.
Любые высыпания на коже ног нуждаются в тщательной диагностике и врачебной терапии. Красные пятна на ногах у малышей обязательно нужно лечить под контролем доктора во избежание побочных эффектов и неприятных ошибок, которые могут повлиять на здоровье ребенка самым негативным образом.
Если появились красные пятна на ногах, которые чешутся, то незамеченным это точно не останется, ведь это не только видно, но и доставляет дискомфорт. И даже если зуд отсутствует, то причину возникновения такого симптома стоит выяснить как можно быстрее, так как она может быть весьма серьёзной.
Какие симптомы могут возникать? Перечислим некоторые возможные:
- Красные пятна на ступнях ног. Но они могут локализоваться также и на голени, коленях, внешних или внутренних сторонах бёдер, между ног и на всех остальных частях.
- Размер и форма могут быть разными. Например, иногда возникают круглые пятна внушительных размеров, а иногда проявляется мелкая сыпь. Контуры пятен могут быть чётко очерченными или размытыми, они бывают плоскими или выпуклыми.

- Различается и цвет. Он может быть бледно розовым или ярко-красным.
- Может возникнуть зуд. У некоторых отмечается жжение.
- Также иногда повышается температура тела, возникает озноб или жар.
- Может ухудшиться общее состояние.
Возможные причины
Красные пятна на икрах ног или на других частях — это симптом, который может сопровождать самые разнообразные заболевания. Ниже будут перечислены некоторые из них.
Вирусные болезни
Некоторые вирусные заболевания могут сопровождаться высыпаниями. Такое бывает при краснухе, кори, ветряной оспе и прочих подобных болезнях. Но, вероятнее всего, высыпания будут разбросаны по всему телу, а не локализоваться на одних ногах. При этом в большинстве случаев повысится температура тела, общее состояние ухудшится.
Но существуют и более серьёзные причины, такие как сифилис. Во вторичном периоде, который длится более 5 лет, периодически возникают красные пятна на икрах ног. Но сыпь будет распространяться почти по всему телу, будет яркой. Кроме того, проявление может распространиться и на слизистые оболочки. В любом из перечисленных случаев нужно в скором времени обратиться к врачу, так как устранение сыпи — это не самый важный момент лечения, потребуется особая терапия.
Кроме того, проявление может распространиться и на слизистые оболочки. В любом из перечисленных случаев нужно в скором времени обратиться к врачу, так как устранение сыпи — это не самый важный момент лечения, потребуется особая терапия.
Аллергические реакции
Аллергия — это распространённое заболевание, имеющее несколько проявлений. Например, могут появиться красные шелушащиеся пятна на ногах. И если аллерген контактировал именно с данными конечностями, то высыпания будут локализоваться именно на этом участке. При аллергических реакциях чаще всего возникают зуд и жжение. Температура тела обычно не поднимается, состояние остаётся нормальным. Кожа нередко покрывается пузырьками, наполненными жидкостью. А иногда кожные покровы становятся сухими, шелушатся и трескаются.
Постарайтесь вспомнить, с чем и когда вы контактировали. Обычно реакция проявляется в первые сутки. Например, вы могли в босоножках или сандалиях пройтись по какой-нибудь траве, пыльца которой является сильнейшим аллергеном.
Лечение аллергии подразумевает ограничение контактов с потенциальными аллергенами, приём антигистаминных средств и местное лечение охлаждающими и снимающими воспаление мазями и гелями. Но терапия возможна только по рекомендации врача.
Грибковые заболевания
Грибок (микоз) — это поражение кожи грибковыми бактериями. Они могут попасть из внешней среды и начать активно действовать. Основные пути заражения — это бытовой (через общие предметы личной гигиены) и контактный. Например, пойдя в бассейн без обуви, вы рискуете получить такую болезнь.
Что касается симптомов, то появляются красные пятна на пальцах ног, они сильно чешутся и зудят. Нередко образуются корки, кожа становится сухой, ноготь может расслаиваться и желтеть. Лечить грибок нужно специальными противогрибковыми средствами (местными при лёгком течении заболевания или препаратами общего действия при серьёзных поражениях).
Проблемы с кровообращением
Некоторые болезни, связанные с нарушением кровотока, сопровождаются сыпью. Красные круглые пятна на ногах — это не проблемы с кожными покровами, а лопнувшие капилляры, проходящие у поверхности кожи, или тромбы в них. Например, такое проявление имеет тромбоцитопеническая пурпура, при которой возникают одновременно тромбы, кровоизлияния и локальные кровотечения. Пятна могут быть как мелкими, так и крупными. Обычно они ярко-красные, почти бордовые. Общее состояние может ухудшиться, температура остаётся нормальной. Ещё если на ноге появилось пятно, а также припухлость, то попробуйте прощупать вену. Если она кажется набухшей, то, вероятно, вы имеете дело с тромбофлебитом, при котором венозные стенки воспаляются, а также образуются тромбы.
Красные круглые пятна на ногах — это не проблемы с кожными покровами, а лопнувшие капилляры, проходящие у поверхности кожи, или тромбы в них. Например, такое проявление имеет тромбоцитопеническая пурпура, при которой возникают одновременно тромбы, кровоизлияния и локальные кровотечения. Пятна могут быть как мелкими, так и крупными. Обычно они ярко-красные, почти бордовые. Общее состояние может ухудшиться, температура остаётся нормальной. Ещё если на ноге появилось пятно, а также припухлость, то попробуйте прощупать вену. Если она кажется набухшей, то, вероятно, вы имеете дело с тромбофлебитом, при котором венозные стенки воспаляются, а также образуются тромбы.
Раздражения из-за механических и химических воздействий
Если появилось красное пятно на ноге и болит, то, вероятно, оно является следствием какого-то воздействия. Например, слишком грубые брюки попросту могли натереть кожу (особенно нежные места между ног). Могло произойти и так, что вы случайно капнули кипятком на ногу, не придали этому значения, а потом увидели пятнышко (или несколько). Ещё одна причина — химические воздействия. Некоторые агрессивные вещества и компоненты могут довольно сильно воздействовать на кожные покровы и провоцировать покраснения или высыпания. Кроме того, сыпь вполне может появиться у тех, кто бреет ноги бритвенным станком (трение вызывает раздражение).
Ещё одна причина — химические воздействия. Некоторые агрессивные вещества и компоненты могут довольно сильно воздействовать на кожные покровы и провоцировать покраснения или высыпания. Кроме того, сыпь вполне может появиться у тех, кто бреет ноги бритвенным станком (трение вызывает раздражение).
Сахарный диабет
Сахарный диабет — это заболевание, при котором страдают многие ткани, в том числе и кожные покровы. Кожа может становиться сухой и очень грубой. Появляются пятна и трещины, перерастающие в тяжёлых случаях в трофические язвы.
Кожные заболевания
Некоторые болезни, затрагивающие кожные покровы, сопровождаются высыпаниями. Пятна могут чесаться, краснеть, трескаться, кожа становится сухой. Других проявлений зачастую нет, но в тяжёлых формах могут возникать и прочие симптомы (повышение температуры тела, озноб, бессонница, повышенная нервная возбудимость).
Что делать?
Если появились красные зудящие пятна на ногах, то последите за общим состоянием.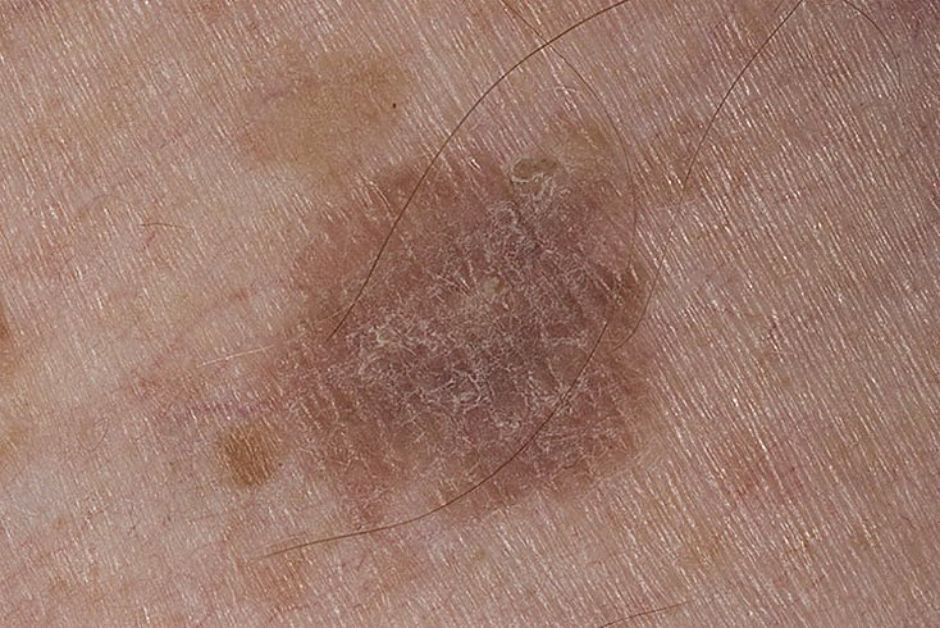 Также следует вспомнить, что вы ели, где были, с кем или с чем контактировали и чем занимались. Но даже если никаких других проявлений нет, то обращение к врачу не только не будет лишним, но и требуется обязательно. Некоторые серьёзные заболевания (например, васкулит или сифилис) сопровождаются сыпью и при этом прочие симптомы в определённые периоды времени отсутствуют. Но течение болезни может быть опасным и молниеносным.
Также следует вспомнить, что вы ели, где были, с кем или с чем контактировали и чем занимались. Но даже если никаких других проявлений нет, то обращение к врачу не только не будет лишним, но и требуется обязательно. Некоторые серьёзные заболевания (например, васкулит или сифилис) сопровождаются сыпью и при этом прочие симптомы в определённые периоды времени отсутствуют. Но течение болезни может быть опасным и молниеносным.
Можно лишь добавить, что даже мелкие пятна не стоит упускать из виду. Данный симптом может быть сигналом опасных и серьёзных болезней. Заботьтесь о себе и своём здоровье, вовремя обращайтесь к врачу.
Кожа человека выполняет в первую очередь защитную функцию. Она является индикатором как внешнего воздействия, так и внутренних нарушений. Появление красных пятен — это не просто косметический дефект, это признак заболевания, которое может быть связано как с инфекцией, так и с сосудистой патологией.
Игнорировать появление красных плотных пятен нельзя. Это сигнал, что в организме есть проблемы и их необходимо решить. В случае появления подобных симптомов нужно обратиться к врачу и пройти обследование.
Это сигнал, что в организме есть проблемы и их необходимо решить. В случае появления подобных симптомов нужно обратиться к врачу и пройти обследование.
Причины появления красных пятен
Красные твердые пятка на ногах могут быть признаком серьезной патологии
Возникновение сыпи или пятен — это защитная реакция организма на какое-либо воздействие. Причиной такого состояния часто служат сосудистые заболевания, аллергия, грибки или вирусы. Достоверно определить первопричину возникновения красных пятен может только врач.
Красные твердые пятна на ногах указывают на наличие отеков или подкожных узлов. При появлении такого симптома необходимо обратиться за медицинской помощью. В этом случае рекомендуется посетить терапевта или дерматолога. Врач оценивает размер и количество пятен, их локализацию, оттенок и контуры, уплотнения и болезненность, назначает дальнейшее обследование.
К наиболее частым причинам появления пятен на ногах относят:
- Аллергический дерматит.
 При воздействии аллергена сосуды в области непосредственного контакта расширяют, образуется красное пятно. Кожа в этом месте отекает, поэтому пятно кажется плотным. Чаще всего пятно одно или же несколько, но они могут сливаться. Аллергический дерматит может возникать при контакте с пыльцой, красителями, тканью, шерстью и т.д.
При воздействии аллергена сосуды в области непосредственного контакта расширяют, образуется красное пятно. Кожа в этом месте отекает, поэтому пятно кажется плотным. Чаще всего пятно одно или же несколько, но они могут сливаться. Аллергический дерматит может возникать при контакте с пыльцой, красителями, тканью, шерстью и т.д. - Узловатая эритема. Это заболевание чаще встречается у молодых людей, в большинстве случаев — у девушек. Подкожные сосуды воспаляются, в результате на коже появляются бордовые или красные пятна. Возникновение узловатой эритемы, как правило, связано с инфекцией, аллергией или наследственной склонностью к сосудистым заболеваниям. При этом заболевании пятна локализуются в области голеней.
- Трофические нарушения. Подобные нарушения связаны с артериальной или венозной недостаточностью. На ногах образуются красные пятна, которые начинают темнеть. Волосы на них отсутствуют. Если лечения нет, пятна со временем превращаются в трофические язвы.
- Гемангиома.
 По сути гемангиома представляет собой постоянное расширение сосуда. Это пятно напоминает крупную родинку. Локализация может быть любой. Никаких особых симптомов и осложнений в этом случае не бывает. Это доброкачественное новообразование, которое чаще всего образуется у младенцев. У взрослых оно встречается редко.
По сути гемангиома представляет собой постоянное расширение сосуда. Это пятно напоминает крупную родинку. Локализация может быть любой. Никаких особых симптомов и осложнений в этом случае не бывает. Это доброкачественное новообразование, которое чаще всего образуется у младенцев. У взрослых оно встречается редко.
Также к образованию красных пятен на ногах может приводить грибок, лишай, экзема. Нередко красные пятна на месте ссадины возникают при сахарном диабете.
Возможные дополнительные симптомы
Дополнительные симптомы помогут поставить диагноз
При возникновении красных плотных пятен на ногах нужно обращать внимание и на другие признаки заболевания. Чаще всего присутствуют дополнительные симптомы, которые помогут в диагностике.
Наличие других признаков зависит от самого заболевания. Так, например, при аллергическом дерматите нередко возникают симптомы аллергии — зуд, шелушение, слезотечение. При сосудистых заболеваниях может появляться боль в ногах, отеки.
К дополнительным симптомам, сопровождающим образование красных пятен на ногах, относятся:
- Гипертермия. Повышение температуры нередко сопровождает рожистые воспаления (сами пятна в этом случае тоже будут горячими), инфекционные заболевания, лишай. У больного появляется озноб, мышечная слабость, вялость, сонливость.
- Зуд. Зуд может возникать при аллергии, трофических нарушениях, экземе. Сильный зуд приводит к еще большему покраснению и шелушению пятна.
- Отек. Как правило, ноги отекают при заболеваниях сосудов. Жидкость скапливается в тканях, вызывая отеки. Заметить их не всегда удается сразу. Считается, что отек присутствует, если после надавливания на кожу некоторое время остается небольшая вмятина. Если отек возникает только в области пятна, появляется небольшой, но заметный бугорок.
- Усталость в ногах. При варикозе, венозных и сосудистых заболеваниях возникает усталость в ногах к концу дня. Есть ощущение, что ноги «ноют». Через некоторое время, если заболевание прогрессирует, неприятная тяжесть в ногах появляется и без физических нагрузок, в состоянии покоя, но усиливается при ходьбе.

- Болезненность. Боль при надавливании на пятно говорит о наличии воспалительного процесса. Причиной часто служат сосудистые заболевания, травмы и повреждения.
Даже если помимо образования самого пятна ничего больше не беспокоит, не стоит оставлять его без внимания. Это может быть начальный этап какого-либо заболевания. Упускать время лечения может быть опасно.
Опасным симптомом является образование подкожных шишек в области пятна. Такие уплотнения могут быть признаком серьезного заболевания. Если причиной пятен является метаболическое нарушение (например, сахарный диабет), со временем могут образоваться хронические трофические язвы, которые остаются на всю жизнь.
Лечение симптома
Чем раньше начать лечение, тем благоприятнее прогноз
Лечение пятен на ногах зависит от причин, которые их спровоцировали. Если это симптом внутреннего заболевания, то устранять необходимо в первую очередь первопричину.
Врач назначит ряд анализов, в том числе анализ крови, мочи, УЗИ внутренних органов, чтобы выявить патологию. После определения диагноза назначается лечение. Он может быть как общим, так и местным. При инфекционных поражениях сосудов нередко назначаются антибиотики.
После определения диагноза назначается лечение. Он может быть как общим, так и местным. При инфекционных поражениях сосудов нередко назначаются антибиотики.
Лечение красных пятен на ногах может включать в себя:
- Антигистаминные препараты. При аллергическом дерматите назначаются антигистаминные препараты, которые блокируют рецепторы, реагирующие на аллерген. В результате устраняются все симптомы аллергии: зуд, сыпь, покраснение, кашель и т.д.
- Нестероидные противовоспалительные препараты. Препараты типа Ибупрофена, Диклофенака назначаются для снятия воспалительного процесса. Они помогают бороться с инфекцией и уменьшают болевой синдром, нормализуют температуру тела.
- Противовоспалительные мази. Могут назначаться Гидрокортизоновая, Эритромициновая и другие мази. Они действуют на местном уровне, снимая воспаления, отек и облегчая боль. Однако лечение не должно ограничиваться применением мазей, так как они дают временный эффект, но не всегда воздействуют на первопричину заболевания.

- Народные средства. В случае с экземой или лишаем народные рецепты могут быть весьма эффективны, но в совокупности с медикаментозным лечением. Можно использовать ополаскивания отварами трав, домашние мази, компрессы, но после консультации врача.
- Диета. При сосудистых и кожных заболеваниях правильное питание играет не последнюю роль. Необходимо исключить из рациона аллергенные продукты, уменьшить употребление кофе, алкоголя, сладостей.
Стоит помнить, что эффективность лечения зависит от многих факторов: возраста и состояния организма пациента, стадии заболевания. С определенными трудностями можно столкнуться при лечении заболеваний во время беременности. Многие препараты в это время противопоказаны, но при этом наличие воспаления или инфекции может быть опасно для ребенка.
Осложнения и последствия заболевания
Важно! Любое нарушение кожной пигментации — повод пройти обследование
При своевременном и правильном лечении осложнений можно избежать. В некоторых случаях последствия касаются только косметических дефектов кожи, в других — происходят серьезные нарушения в работе сердечно-сосудистой системы и внутренних органов.
В некоторых случаях последствия касаются только косметических дефектов кожи, в других — происходят серьезные нарушения в работе сердечно-сосудистой системы и внутренних органов.
К последствиям заболеваний, которые приводят к возникновению красных пятен на ногах, относятся:
- Вирусная пневмония. Если воспалительный процесс продолжит распространяться по организму, будут поражаться другие внутренние органы, в том числе легкие. Это приводит к развитию вирусной пневмонии, которая сопровождается сильным кашлем, слабостью, повышенной температурой тела. В дальнейшем может присоединяться бактериальная инфекция.
- Менингит. Это опасное заболевание, при котором поражаются ткани головного мозга. Менингит может возникать как последствие лишая или воспалительного заболевания сосудов. Менингит сопровождается сильной головной болью, тошнотой и рвотой, потерей сознания. При отсутствии лечения заболевание может привести к летальному исходу.
- Слоновая болезнь. При этом заболевании происходят патологические изменения в лимфатической системе.
 В результате конечности (обычно ноги) увеличиваются в размере. Причиной может быть нарушение кровообращения или инфекционное заболевание. На последней стадии заболевания конечности становятся настолько огромными, что человек не может ходить, начинается некроз тканей.
В результате конечности (обычно ноги) увеличиваются в размере. Причиной может быть нарушение кровообращения или инфекционное заболевание. На последней стадии заболевания конечности становятся настолько огромными, что человек не может ходить, начинается некроз тканей. - Лимфаденит. При этом заболевании поражаются лимфоузлы. В этом случае на ногах появляются болезненные узлы, которые мешают ходить. Со временем узелки сливаются, образуя плотный отечный мешок. Одним из последствий лимфаденита является тромбофлебит.
- Сепсис. При присоединении бактериальной инфекции она может попадать в кровь, вызывая воспаление различных органов и тканей.
Подробнее о причинах появления красных пятен на коже можно узнать из видео:
Чтобы избежать неприятных последствий, необходимо придерживаться правил профилактики: правильно питаться, поддерживать иммунитет, вовремя лечить инфекционные заболевания, избегать контактов с зараженными людьми, заниматься физическими упражнениями для укрепления сосудов.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Источники
Смотрите видео: Сильный зуд на ноге, красные пятна, экзема при варикозном расширении вен
Сыпь или покраснение — широко распространенные
Это симптом вашего ребенка?
- Красная или розовая сыпь на больших участках или большей части тела (распространенная)
- Иногда только на руках, ногах и ягодицах, но одинаково на обеих сторонах тела
- Маленькие пятна, большие пятна или сплошная красная кожа
Причины распространенной сыпи или покраснения
- Вирусная сыпь. Большинство высыпаний являются частью вирусного заболевания. Вирусные высыпания обычно имеют небольшие розовые пятна. Они возникают с обеих сторон груди, живота и спины.
 У вашего ребенка также может быть лихорадка с некоторыми симптомами диареи или простуды. Они длятся 2 или 3 дня. Летом чаще.
У вашего ребенка также может быть лихорадка с некоторыми симптомами диареи или простуды. Они длятся 2 или 3 дня. Летом чаще. - Розеола. Это наиболее распространенная вирусная сыпь в первые 3 года жизни. (Подробности см. ниже).
- Ветряная оспа. Вирусная сыпь с характерным рисунком. (см. Руководство по уходу)
- Болезни рук и рта. Вирусная сыпь с характерным рисунком. Он начинается с крошечных красных пятен и волдырей на ладонях и подошвах. (см. Руководство по уходу)
- Корь. Вирус кори становится все более распространенным среди детей младшего возраста, которые не получают плановые детские прививки, включая прививку MMR (паротит, корь, краснуха). Симптомы включают лихорадку, красные глаза, насморк, кашель и пятна на внутренней стороне щек. Красная пятнистая сыпь появляется примерно на 3-й день болезни сначала на лице, а затем и на других участках.
- Оспа обезьян.
 Редкая вирусная сыпь, которая часто начинается на лице или в области гениталий. Затем распространяется на руки и ноги. Обычно не наблюдается у детей, если только кто-то в доме не болен обезьяньей оспой.
Редкая вирусная сыпь, которая часто начинается на лице или в области гениталий. Затем распространяется на руки и ноги. Обычно не наблюдается у детей, если только кто-то в доме не болен обезьяньей оспой. - Скарлатина. Скарлатина — пятнистая красная сыпь по всему телу. Имеет ощущение наждачной бумаги. Вызывается стрептококковыми бактериями. Начинается в верхней части груди и быстро распространяется на нижнюю часть груди и живот. Не более серьезно, чем стрептококковая инфекция горла без сыпи.
- Лекарственная сыпь. Большинство высыпаний, возникающих при приеме антибиотиков, являются вирусными высыпаниями. Только 10% оказываются аллергическими лекарственными высыпаниями. (подробнее см. ниже)
- Ульи. Приподнятые розовые бугорки с бледным центром. Сыпь похожа на укусы комаров. Бугристая и зудящая сыпь часто является крапивницей. В большинстве случаев крапивница вызывается вирусом. Крапивница также может быть аллергической реакцией.
 (Подробности см. в Руководстве по уходу.)
(Подробности см. в Руководстве по уходу.) - Тепловая сыпь. Мелкая розовая сыпь, вызванная перегревом. В основном затрагивает шею, грудь и верхнюю часть спины.
- Укусы насекомых. Укусы насекомых вызывают небольшие красные волдыри. Летающие насекомые могут вызвать множество шишек на открытых участках кожи. Нелетающие насекомые чаще вызывают локальные шишки.
- Сыпь в джакузи. Вызывает небольшие красные бугорки, болезненные и зудящие. В основном возникает на коже, покрытой купальным костюмом. Сыпь появляется через 12-48 часов после пребывания в горячей ванне. Вызывается чрезмерным ростом бактерий в горячих ваннах.
- Петехии Сыпь (серьезная). Петехии представляют собой крошечные точки фиолетового или темно-красного цвета. Они возникают в результате кровоизлияния в кожу. Разбросанные петехии с лихорадкой вызываются менингококкемией, пока не доказано обратное. Это опасная для жизни бактериальная инфекция кровотока.
 Пиковый возраст от 3 до 6 месяцев. В отличие от большинства розовых высыпаний, петехии не исчезают при надавливании.
Пиковый возраст от 3 до 6 месяцев. В отличие от большинства розовых высыпаний, петехии не исчезают при надавливании. - Пурпурная сыпь (серьезная). Пурпура означает кровоизлияние в кожу. Выглядит как фиолетовые или темно-красные более крупные пятна. Распространенная пурпура всегда является неотложным состоянием. Это может быть вызвано бактериальной инфекцией кровотока. Например, пятнистая лихорадка Скалистых гор.
- Пузырчатая сыпь (серьезная). Распространенные волдыри на коже — серьезный признак. Это может быть вызвано инфекциями или лекарствами. Примером может служить синдром Стивенса-Джонсона.
- Осторожно. Все широко распространенные высыпания с лихорадкой должны быть осмотрены. Их нужно диагностировать. Причина: некоторые серьезные инфекции, которые могут вызвать этот тип сыпи.
Лекарства и сыпь
- Лекарства, отпускаемые по рецепту, иногда вызывают широко распространенную сыпь.
 Некоторые вызывают аллергию, но большинство нет.
Некоторые вызывают аллергию, но большинство нет. - Лекарства, отпускаемые без рецепта (OTC), редко вызывают сыпь.
- Большинство высыпаний, возникающих при приеме безрецептурных препаратов, являются вирусными высыпаниями.
- Лекарства от лихорадки (ацетаминофен и ибупрофен) вызывают самое бесполезное беспокойство. Причина: большинство вирусных высыпаний начинается с лихорадки. Следовательно, ребенок принимает лекарство от лихорадки, когда начинается сыпь.
- Лекарственная сыпь не может быть диагностирована по телефону.
Розеола – классическая сыпь
- Большинство детей заболевают розеолой в возрасте от 6 месяцев до 3 лет.
- Сыпь: розовые, мелкие, плоские пятна на груди и животе. Затем распространяется на лицо.
- Классический признак: от 3 до 5 дней с высокой температурой без сыпи или других симптомов.
- Сыпь появляется через 12–24 часа после исчезновения лихорадки.
- Сыпь сохраняется от 1 до 3 дней.

- К моменту появления сыпи ребенок чувствует себя нормально.
- Лечение: сыпь безвредна. Кремы или лекарства не нужны.
Локализованная сыпь в сравнении с распространенной сыпью: как принять решение
- Локализованная сыпь означает, что сыпь возникает на одном небольшом участке тела. Обычно сыпь бывает только на одной стороне тела. Примером может служить сыпь на 1 стопе. Исключения: микоз может возникать на обеих стопах. Укусы насекомых могут быть разбросаны.
- Широкое распространение означает, что сыпь возникает на больших участках. Например, обе ноги или вся спина. Широкое распространение также может означать на большей части поверхности тела. Обширные высыпания всегда возникают на соответствующих (обе) сторонах тела. Многие вирусные высыпания бывают на груди, животе и спине.
- Причина широко распространенной сыпи обычно распространяется через кровоток. Примерами являются сыпь, вызванная вирусами, бактериями, токсинами, пищевой или лекарственной аллергией.

- Причиной локализованной сыпи обычно является контакт с кожей. Примерами являются сыпь, вызванная химическими веществами, аллергенами, укусами насекомых, грибком стригущего лишая, бактериями или раздражителями.
- Вот почему важно проводить это различие.
Когда звонить по поводу сыпи или покраснения – широко распространенные
Звоните 911 сейчас
- Пурпурные или кроваво-красные пятна или крошечные точки с лихорадкой в течение последних 24 часов
- Проблемы с дыханием или глотанием
- Не двигается или слишком слаб, чтобы стоять неотложная помощь
Позвоните врачу или обратитесь за медицинской помощью
- Ярко-красная кожа, которая шелушится листами
- Большие волдыри на коже
- Кровавые корки на губах
- Прием рецептурных лекарств в течение последних 3 дней
- Лихорадка
- У вашей дочери менструация и она пользуется тампонами
- Ваш ребенок выглядит или ведет себя очень больным
- Вы считаете, что ваш ребенок нуждается в осмотре, и проблема срочная
Свяжитесь с врачом в течение 24 часов
- Распространенная сыпь, но ни один из вышеперечисленных симптомов.
 Причина: все распространенные высыпания необходимо проверить у врача.
Причина: все распространенные высыпания необходимо проверить у врача.
Отделения неотложной медицинской помощи детей в Сиэтле
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
- Бельвю
- Эверетт
- Федеральный путь
- Сиэтл
- Виртуальная неотложная помощь
Рекомендации по уходу при распространенной сыпи
- Что следует знать о широко распространенной сыпи:
- Большинство высыпаний с небольшими розовыми пятнами по всему телу являются частью вирусного заболевания.

- Это более вероятно, если у вашего ребенка жар. Другие симптомы (например, диарея) также указывают на вирусную сыпь.
- Вот несколько советов по уходу, которые должны помочь, пока вы не поговорите со своим врачом.
- Большинство высыпаний с небольшими розовыми пятнами по всему телу являются частью вирусного заболевания.
- Лечение незудящей сыпи:
- Если вы подозреваете потницу, примите прохладную ванну.
- В противном случае лечение не требуется.
- Лечение зудящей сыпи:
- Один раз промойте кожу с мылом, чтобы удалить все раздражители.
- Стероидный крем. Для облегчения зуда используйте 1% гидрокортизоновый крем (например, Cortaid). Нанесите на самые зудящие места. Рецепт не нужен. Делайте это 3 раза в день.
- Прохладная ванна. При обострении зуда дайте ребенку прохладную ванну. Не используйте мыло. Делайте это в течение 10 минут. Внимание: избегайте холода. Вариант: можно добавить 2 унции (60 мл) пищевой соды на ванну.

- Царапины. Старайтесь, чтобы ваш ребенок не царапался. Коротко подстригите ногти. Причина: предотвращает заражение кожи бактериями.
- Аллергическое средство от зуда. Если зуд становится сильным, дайте лекарство от аллергии, например Бенадрил. Рецепт не нужен. Возрастное ограничение: 1 год и старше. Если требуется больше нескольких дней, переключитесь на антигистаминный препарат длительного действия, такой как Зиртек. Возрастное ограничение: 2 и старше.
- Лекарство от лихорадки:
- При лихорадке выше 102°F (39°C) дайте препарат с ацетаминофеном (например, Тайленол).
- Другим выбором является продукт ибупрофена (например, Advil).
- Примечание. Лихорадка ниже 102° F (39° C) важна для борьбы с инфекциями.
- При любой лихорадке: Обеспечьте ребенку достаточное количество жидкости. Дайте много холодной жидкости.
- Возвращение в школу:
- Большинство вирусных высыпаний могут передаваться другим людям (особенно при наличии лихорадки).

- Если у вашего ребенка высокая температура, избегайте контакта с другими детьми. Кроме того, избегайте беременных женщин, пока не будет поставлен диагноз.
- При незначительной сыпи ваш ребенок может вернуться после того, как лихорадка спадет.
- В случае серьезной сыпи ваш ребенок может вернуться в школу после того, как сыпь исчезнет. Если ваш врач дал медицинское разрешение, ваш ребенок может вернуться раньше.
- Большинство вирусных высыпаний могут передаваться другим людям (особенно при наличии лихорадки).
- Что ожидать:
- Большинство вирусных высыпаний исчезают в течение 48 часов.
- Позвоните своему врачу, если:
- Вы считаете, что ваш ребенок нуждается в осмотре
- Состояние вашего ребенка ухудшается
И помните, свяжитесь со своим врачом, если у вашего ребенка разовьется какой-либо из симптомов «Позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, берете на себя полную ответственность за то, как вы решите его использовать.
Вы, читатель, берете на себя полную ответственность за то, как вы решите его использовать.
Последняя проверка: 30.03.2023
Последняя проверка: 24.01.2023
Copyright 2000-2023. ООО «Педиатрические рекомендации Шмитта».
Кожные высыпания у детей | NHS сообщает
Сыпь у детей встречается часто и обычно не вызывает беспокойства. Большинство высыпаний безвредны и исчезают без необходимости лечения.
Однако, если у вашего ребенка появилась сыпь и он плохо себя чувствует, или если вы беспокоитесь, обратитесь к своему терапевту. Они смогут выяснить причину и порекомендовать необходимое лечение.
Эта страница может дать вам лучшее представление о том, что может быть причиной сыпи, но не используйте ее для самостоятельной диагностики состояния вашего ребенка — всегда обращайтесь к врачу общей практики для постановки правильного диагноза.
Наиболее частыми причинами сыпи у детей являются:
- флегмона
- ветряная оспа
- экзема
- Многоформная эритема
- болезнь рук, ящура
- импетиго
- фолликулярный кератоз («куриная кожа»)
- корь
- контагиозный моллюск
- розовый лишай
- потница
- псориаз
- стригущий лишай
- чесотка
- скарлатина
- синдром пощечины
- крапивница (крапивница)
Хотя менингит стал менее распространенным в последние годы, важно знать о сыпи и других признаках и симптомах менингита.
Целлюлит
Целлюлит – это инфекция более глубоких слоев кожи и подлежащих тканей. Пораженный участок будет красным, болезненным, опухшим и горячим. Чаще поражает ноги, но может возникать на любом участке тела. У вашего ребенка, вероятно, также будет высокая температура.
Немедленно обратитесь к врачу общей практики, если участок кожи вашего ребенка внезапно покраснел, стал горячим и болезненным. Если вы не можете посетить своего терапевта в тот же день, обратитесь в травмпункт или в отделение легких травм.
Целлюлит обычно можно диагностировать путем оценки симптомов и осмотра кожи. Обычно хорошо поддается лечению антибиотиками.
Ветряная оспа
Ветряная оспа — это вирусное заболевание, которым рано или поздно заражается большинство детей. Чаще всего поражает детей в возрасте до 10 лет.
Сыпь из зудящих пятен превращается в пузырьки, наполненные жидкостью. Они покрываются коркой, образуя струпья, которые через некоторое время отпадают. У некоторых детей всего несколько пятен, тогда как у других они расположены по всему телу. Пятна чаще всего появляются на лице, ушах и коже головы, под мышками, на груди и животе, а также на руках и ногах.
У некоторых детей всего несколько пятен, тогда как у других они расположены по всему телу. Пятна чаще всего появляются на лице, ушах и коже головы, под мышками, на груди и животе, а также на руках и ногах.
Специального лечения ветряной оспы не существует, но вы можете принять меры для облегчения симптомов. Например, парацетамол может облегчить лихорадку (не давайте аспирин детям младше 16 лет), а лосьон с каламином и охлаждающие гели можно использовать для облегчения зуда.
Узнайте больше о лечении ветрянки.
Экзема
Экзема — это хроническое заболевание, при котором кожа становится зудящей, красной, сухой и потрескавшейся. Наиболее распространенным типом является атопическая экзема, которая в основном поражает детей, но может продолжаться и во взрослом возрасте.
Атопическая экзема обычно развивается за коленями или на локтях, шее, глазах и ушах. Это несерьезное заболевание, но если ваш ребенок позже заразится вирусом простого герпеса, это может привести к обострению экземы и появлению крошечных волдырей, называемых герпетической экземой, и вызвать лихорадку.
Примерно у каждого пятого ребенка в Великобритании есть экзема, и в восьми из десяти случаев она развивается в возрасте до пяти лет, часто до первого дня рождения ребенка.
Узнайте о лечении атопической экземы.
Многоформная эритема
Многоформная эритема — это кожная сыпь (обычно легкая), вызванная аллергической реакцией на вирус простого герпеса.
Пятна выглядят как мишени, с темно-красным центром и более бледным кольцом снаружи. Сначала поражаются руки или ноги, затем конечности, верхняя часть тела и лицо.
Ваш ребенок, вероятно, почувствует себя плохо, у него может быть жар, который можно вылечить безрецептурными лекарствами. Может пройти от двух до шести недель, прежде чем они почувствуют себя лучше. Обратитесь к своему терапевту, если у вашего ребенка появилась сыпь и он кажется нездоровым.
В редких случаях мультиформная эритема может быть вызвана реакцией на определенные лекарства, такие как антибиотики или противосудорожные препараты. Эта более тяжелая форма называется синдромом Стивенса-Джонсона и может быть опасной для жизни.
Эта более тяжелая форма называется синдромом Стивенса-Джонсона и может быть опасной для жизни.
Болезни рук, ящура
Болезнь рук, ящура – это распространенная заразная инфекция, вызывающая язвы во рту и пятна и волдыри на ладонях рук и подошвах ног.
Это чаще всего встречается у маленьких детей (особенно у детей младше 10 лет), но также может поражать детей старшего возраста и взрослых.
Нет лекарства от болезни рук, ящура и легко распространяется, поэтому вам следует держать ребенка подальше от школы или детского сада, пока ему не станет лучше. Иммунная система вашего ребенка будет бороться с вирусом, и она должна исчезнуть примерно через 7-10 дней.
Убедитесь, что ваш ребенок пьет много жидкости, а если есть и глотать неудобно, давайте ему мягкую пищу, такую как картофельное пюре, йогурт и суп.
Импетиго
Импетиго — это распространенная и очень заразная кожная инфекция, вызывающая язвы и волдыри. Обычно это несерьезно и часто улучшается в течение недели лечения. Есть два типа импетиго, называемые небуллезными и буллезными.
Есть два типа импетиго, называемые небуллезными и буллезными.
Небуллезное импетиго обычно поражает кожу вокруг носа и рта, вызывая язвы, которые быстро лопаются, оставляя желто-коричневую корку.
Буллезное импетиго обычно поражает туловище (участок тела между талией и шеей) и вызывает заполненные жидкостью волдыри, которые лопаются через несколько дней и оставляют желтую корку.
Если вы подозреваете, что у вашего ребенка импетиго, обратитесь к своему терапевту или фармацевту. Будут назначены антибиотики в виде крема или таблеток. Это должно сократить продолжительность болезни примерно до семи-десяти дней.
Волосяной кератоз («куриная кожа»)
Волосяной кератоз — распространенное и безвредное кожное заболевание. Кожа на тыльной стороне плеч становится грубой и бугристой, как будто покрыта постоянными гусиными прыщами. Иногда также могут поражаться ягодицы, бедра, предплечья и верхняя часть спины.
Волосяной кератоз обычно начинается в детстве и ухудшается в период полового созревания. Некоторые люди обнаруживают, что после этого он улучшается и может даже исчезнуть во взрослом возрасте.
Некоторые люди обнаруживают, что после этого он улучшается и может даже исчезнуть во взрослом возрасте.
Лекарства от фолликулярного кератоза не существует, и он часто проходит сам по себе без лечения. Однако есть некоторые меры, которые вы можете предпринять, чтобы уменьшить сыпь у вашего ребенка, например, использовать немыльные моющие средства, а не мыло, и смягчающее средство для увлажнения кожи. Ваш врач общей практики или фармацевт сможет порекомендовать подходящий крем.
Корь
Корь — это высокоинфекционное заболевание, которое чаще всего поражает детей раннего возраста. Сейчас это редкость в Великобритании из-за эффективности вакцины против кори, эпидемического паротита и краснухи (MMR).
Коревая сыпь представляет собой красно-коричневые пятна. Обычно он начинается на голове или верхней части шеи, а затем распространяется наружу на остальную часть тела. У вашего ребенка также может быть лихорадка и симптомы простуды.
Немедленно позвоните своему врачу общей практики, если вы подозреваете, что у вашего ребенка корь. Перед визитом лучше позвонить по телефону, поскольку хирургу может потребоваться принять меры для снижения риска распространения инфекции среди других.
Перед визитом лучше позвонить по телефону, поскольку хирургу может потребоваться принять меры для снижения риска распространения инфекции среди других.
Корь обычно проходит примерно через 7-10 дней, не вызывая дальнейших осложнений. Парацетамол или ибупрофен можно использовать для облегчения лихорадки и болей (не давайте аспирин детям младше 16 лет). Кроме того, убедитесь, что ваш ребенок пьет много воды, чтобы избежать обезвоживания.
Узнайте больше о лечении кори.
Контагиозный моллюск
Контагиозный моллюск – это вирусная кожная инфекция, вызывающая появление на коже скоплений маленьких, твердых, приподнятых пятен.
Он обычно поражает маленьких детей в возрасте от одного до пяти лет, которые, как правило, заражаются после тесного физического контакта с другим инфицированным ребенком.
Состояние обычно безболезненное, хотя некоторые дети могут испытывать некоторый зуд. Обычно это проходит в течение 18 месяцев без необходимости лечения.
Контагиозный моллюск очень заразен. Однако большинство взрослых устойчивы к вирусу, а это означает, что они вряд ли заразятся им при контакте с ним.
Розовый лишай
Розовый лишай – относительно распространенное кожное заболевание, вызывающее временную сыпь в виде приподнятых красных чешуйчатых пятен на теле. Большинство случаев встречается у детей старшего возраста и молодых людей (в возрасте от 10 до 35 лет).
Сыпь может сильно чесаться. В большинстве случаев он проходит без лечения в течение 2–12 недель, хотя в редких случаях может длиться до пяти месяцев.
Для облегчения зуда можно использовать смягчающие средства, стероидные кремы и антигистаминные препараты. Сыпь обычно не оставляет шрамов, хотя кожа иногда может впоследствии обесцвечиваться.
Потница (потница)
Потница (потница), также известная как потница, представляет собой зудящую сыпь в виде небольших возвышающихся красных пятен, которая вызывает ощущение жжения или покалывания на коже.
Возникает при закупорке потовых протоков во внешнем слое кожи (эпидермисе). Вы можете получить потницу на любом участке тела, но чаще всего поражаются лицо, шея, спина, грудь или бедра.
У младенцев иногда может появиться потница, если они потеют больше, чем обычно — например, когда жарко и влажно или если они слишком одеты. Это несерьезное заболевание и редко требует какого-либо специального лечения.
Псориаз
Псориаз — это длительное (хроническое) заболевание кожи, при котором появляются красные, шелушащиеся, покрытые коркой участки кожи, покрытые серебристыми чешуйками.
Тяжесть псориаза сильно варьируется от человека к человеку. Для некоторых людей это просто незначительное раздражение, но для других это может серьезно повлиять на качество их жизни.
Лекарства от псориаза не существует, но есть ряд методов лечения, которые могут помочь улучшить симптомы и внешний вид кожных пятен. Например, местные кортикостероиды представляют собой кремы и мази, которые можно наносить на кожу.
Стригущий лишай
Стригущий лишай — это высокоинфекционная грибковая инфекция кожи, вызывающая кольцеобразное красное или серебристое пятно на коже, которое может быть чешуйчатым, воспаленным или зудящим.
Стригущий лишай часто поражает руки и ноги, но может появиться практически на любом участке тела. Другие подобные грибковые инфекции могут поражать кожу головы, стопы, пах и ногти.
Стригущий лишай обычно легко лечится противогрибковыми препаратами, которые доступны в аптеке. Стригущий лишай кожи головы может вызвать шелушение и участки выпадения волос. Его лечат противогрибковыми таблетками, часто в сочетании с противогрибковым шампунем.
Чесотка
Чесотка — это заразное кожное заболевание, сопровождающееся сильным зудом. Это вызвано крошечными клещами, которые зарываются в кожу.
У детей чесотка обычно распространяется при длительном контакте кожа к коже с инфицированным взрослым или ребенком, например, во время игр, драк или объятий.
Клещи любят теплые места, такие как складки кожи, между пальцами, под ногтями или вокруг ягодичных складок. Они оставляют небольшие красные пятна, которые часто встречаются на ладонях рук или подошвах ног. У младенцев волдыри обычно появляются на подошвах ног.
Обратитесь к врачу общей практики, если вы подозреваете, что у вашего ребенка чесотка. Обычно это не серьезное заболевание, но его нужно лечить. Ваш лечащий врач пропишет лосьон или крем. Узнайте больше о лечении чесотки.
Скарлатина
Скарлатина — это высококонтагиозная бактериальная инфекция, которая обычно поражает детей в возрасте от двух до восьми лет. Он вызывает характерную розово-красную сыпь, которая на ощупь напоминает наждачную бумагу и может вызывать зуд.
Заболевание часто начинается с боли в горле, лихорадки и головной боли, при этом сыпь появляется через два-пять дней после заражения. Сыпь обычно возникает на груди и животе, а затем распространяется на другие участки тела, такие как уши и шея.
Скарлатина обычно проходит примерно через неделю, но если вы подозреваете, что у вашего ребенка она может быть, обратитесь к врачу общей практики. Для его лечения применяют антибиотики (для лечения детей часто применяют жидкие антибиотики, такие как пенициллин или амоксициллин).
Синдром пощечины
Синдром пощечины – также известный как пятая болезнь или парвовирус B19 – это вирусная инфекция, которая часто встречается у детей в возрасте от 6 до 10 лет.
Она вызывает характерную ярко-красную сыпь на обеих щеках. Это может выглядеть тревожно, но обычно проходит само по себе через одну-три недели.
Если ваш ребенок не чувствует себя плохо, ему не нужно пропускать школу. После появления сыпи инфекция перестает быть заразной. Тем не менее, рекомендуется уведомить школу вашего ребенка об инфекции.
Крапивница (крапивница)
Крапивница — также известная как крапивница, волдыри, рубцы или крапивница — представляет собой возвышающуюся зудящую сыпь, которая может поражать одну часть тела или распространяться на большие участки.

