Розацеа современные методы лечения: Розацеа на лице лечение, обзор современных методов – Как лечить розацеа — лечим розацеа в домашних условиях фото и видео
Розацеа на лице лечение, обзор современных методов
Основной причиной возникновения розацеа считается высокая чувствительность сосудов на лице к определенным воздействиям, которые провоцируют подобную реакцию. Несмотря на то, что болезнь наблюдается у представителей обоих полов, чаще она проявляется у женщин во время климакса или за некоторое время до его наступления.
Оглавление:
Кроме того, считается что люди с тонкой кожей (такая кожа обычно у светло- и рыжеволосых) имеют большую вероятность пострадать от розацеа. Также к факторам риска относят заболевания ЖКТ и эндокринной системы.
Как упоминалось выше, причинами появления розовых угрей обычно являются внешние раздражители. К ним относят смену температур окружающей среды или ветер и сквозняки. Ещё вызвать подобные высыпания может алкоголь, острая, горячая или пряная пища. Розовые угри могут появиться и вследствие длительного загара как реакция на солнечные лучи.
Симптомы розацеа читайте тут, а лечение разберем далее.
Эффективное лечение розацеа
Местное лечение
Для местного лечения обычно применяются различные гели, мази, кремы и примочки. Такие терапии направлены на устранение главного раздражителя и основных симптомов. На данный момент существует достаточно большое количество препаратов для местного лечения розацеа. Выбор их зависит от стадии развития заболевания и от цели назначения.
Так, при слабой розацеа могут быть назначены средства с простым антисептическим действием для удаления микробов с кожи лица и защиты от попадания инфекции. Например, раствор борной кислоты от 1% до 2%. Если заболевание прогрессирует и возникают угри, используются препараты для устранения самих угрей и покраснений, они зачастую выполнены на основе метронидазола
Иногда розацеа начинает наблюдаться у пациента после начала приёма им гормональных препаратов. Это иллюстрирует присутствие зависимости заболевания от гормонального фона человека. Поэтому иногда врачами назначаются гормональные мази (Целестодерм, Акридерм, Дермовейт и т.д.).
Но применять их нужно аккуратно, т. к. они могут спровоцировать стероидную розацеа лечение которой довольно длительно.
Имеется много препаратов для местного лечения розацеа, но обычно они производятся с одним из следующих действующих веществ:
- ихтил
- метронидазол
- нафталан
Так, признанными гелями, которые выполнены на основе вышеуказанных веществ, являются Скинорен и Метрогил.
Так же вам может быть интересно:
- Это может коснуться каждого. Алопеции что это и как это лечить читайте здесь.
- Наиболее популярное грибковое заболевание — микроспория гладкой кожи.
- Болезнь связанная плохой экологией — кератома что это такое, как это лечить
http://idermatolog.net/boleznikogi/borodavki_i_papilomy/keratoma-chto-e-to-takoe.html
Лечение розацеа на лице медикаментозными средствами
Системное лечение розацеа применяется тогда, когда заболевание сильно развито и местные терапии не дадут нужного эффекта. Это интенсивное медикаментозное лечение с целью устранения причин болезни и укрепления иммунитета организма к нему. Основными методами лечения розацеа являются антибиотики – эритромицин, миноциклин, оксациллин и подобные им.
Немаловажным фактором системного лечения розацеа является и приём витаминов групп A, B и Е. При серьёзной необходимости могут быть назначены и ретиноиды. Но эти препараты имеют много противопоказаний, поэтому их нужно применять осторожно.
В любом случае, при серьёзных поражениях кожи вследствие данного заболевания, нужно обращаться к врачу. При самолечении симптомы могут и уйти, но вероятность рецидива и осложнения высока. Также не стоит принимать препараты указанные выше не посоветовавшись с врачом.
Прочие методы лечения розацеа
В последнее время это заболевание лечится не только медикаментозно, но и другими средствами. Более того, использование таких средств даёт положительный результат в борьбе с розацеа.
Применяются следующие методики:
- криотерапия
- электрофорез
- лечение лазером
Криотерапией называется воздействие холодом на пораженные участки кожи. Заключается в том, что азот или аргон, температура которых очень низка, наносится на пораженную кожу. Холод уничтожает ткани с розацеа и постепенно пораженная кожа сменяется новой.
Электрофорез – это введение препарата (в нашем случае это ихтил и лидаза) через кожу с помощью воздействия электроволн. Его используют в случае, когда основные очаги воспаления уже погашены, но ещё имеются остаточные явления. Для того чтобы их убрать и используется электрофорез.
Лазерная терапия – это одно из самых эффективных средств на данный момент. Лечение розацеа лазером заключается в том, что лазер удаляет сосуды, которые спровоцировали появление покраснения и угрей на лице. Так как лазер представляет собой новые и современные технологии, побочные действия от данного процесса сведены к минимуму, а эффективность – к максимуму.
Лечение розацеа на лице народными средствами в домашних условиях
Хорошим методом лечения дома является лечение клюквенным соком. Нужно просто вымочить марлю в соке клюквы и положить на лицо. Делать каждый день в течение 40 минут, пока не будет заметен эффект. После можно применять этот метод через день.
Признанный способ это лечение прополисом. Нужно лишь смазывать лицо на ночь ваткой, предварительно вымоченной в 5% настойке прополиса. С утра надо снимать образовавшуюся пленку ваткой со спиртовым раствором. Повторять нужно каждый день на протяжении месяца, после чего повторять уже с 10% настойкой прополиса с такой же частотой на протяжении месяца.
Протирание кубиками ромашкового настоя – тоже хороший метод. 100 грамм ромашки следует залить двумя литрами кипятка и дать настоятся в течение двух часов. Процедить, залить в форму и поставить в морозилку. Протирать лицо каждое утро кубикам замороженного настоя около минуты.
Перед тем как начать лечение, нужно перестать использовать косметические средства. На лицо должна наноситься маска, которая будет защищать кожу от чрезмерного воздействия солнечных лучей, ведь у более чем 80% пациентов обострения наблюдается именно из-за солнечного воздействия.
Последние достижения в понимании и терапии розацеа
От старой к новой классификации розацеа
Первая классификация розацеа была опубликована в 2002 году, признав розацеа синдромом, который подробно описан четырьмя различными клиническими подтипами, определяемыми как эритемато-телангиэктатическая, папулопустулезная, фиматозная и окулярная розацеа. Эта классификация была первой, которая систематизировала диагноз розацеа в повседневной медицинской практике и дала гибкие критерии для эффективной оценки терапевтического эффекта в каждом подтипе. Внедрение этого нового инструмента в повседневную медицинскую практику привело к заметному улучшению медицинской помощи пациентам с розацеа во всем мире.
Эпидемиология и диагностика розацеа
Только в США более 16 миллионов пациентов страдают от розацеа, а пик заболеваемости во всем мире достигает 18%, особенно в популяциях с преобладающим «кельтским» наследием, подобным наблюдаемому в Ирландии. По всему миру распространенность оценивается более 5%. Женщины и мужчины страдают в равной степени. Однако распространенность розацеа во многих странах, включая крупные страны, такие как Китай и Австралия, все еще мало изучена, и распространенность, особенно эритематозной розацеа, требует тщательной дифференциации от распространенности других эритематозных заболеваний и причин приливов, таких как нейроэндокринные опухоли. Розацеа обычно возникает симметрично в центральной части лица с учетом гендерных и возрастных предпочтений в отношении качеств поражения. Например, ринофима почти исключительно встречается у мужчин, приливы и эритема часто являются первыми признаками заболевания в более молодом возрасте, а телеангиэктазии характерны для первых поражений розацеа в более старшем возрасте. Общими проявлениями розацеа являются гиперемия, преходящая или постоянная эритема, телеангиэктазии, папулы, пустулы, фитаты и (микро) отек.
Таблица 1. Новая классификация розацеа на основе диагностических, основных и вторичных признаков розацеа.
Диагностическе признаки | Основные признаки | Вторичные признаки |
Стойкая центрофациальная эритема, усугубляемая триггерными факторами
Фиматозные изменения | Приливы/транзиторная эритема
Воспалительные папулы и пустулы
Телеангиоэктазии
Глазные проявления
Краевая зона телеангиэктазии
Блефарит, кератит, конъюнктивит и склерокератит | Жжение
Ощущение жжения
Отек
Ощущение сухости кожи |
Адаптировано из Gallo et al. и Tan et al.
Локализации розацеа в центральной части лица часто способствует развитию серьезных психосоциальных симптомов, включая ухудшение самооценки, проблемы в общении и изменения в мышлении и ощущениях. Недавние эпидемиологические исследования подтверждают эти клинические наблюдения и сообщают о значительном психологическом бремени болезней и снижении качества жизни у пациентов с розацеа. Розацеа может быть инициирована или усугублена рядом эндогенных и экзогенных триггерных факторов, включая тепло, простуду, ультрафиолетовое облучение, а также еду и напитки. Пути активации некоторых из триггеров розацеа были определены в последнее время и могут указывать на будущие терапевтические цели. Идентификация специфичных для пациента триггерных факторов представляет собой основную и фундаментальную опору терапии розацеа и позволяет избежать избирательного и терапевтического триггера. Эта стратегия, в частности, полезна для предотвращения или облегчения проявлений розацеа, которые динамически реагируют на такие триггерыв виде приливов и преходящей эритемы. В целом, на индивидуальное клиническое проявление розацеа, по-видимому, влияют особая триггерная группировка и восприимчивость пациента. Например, лысый пациент с повышенной восприимчивостью к ультрафиолетовому облучению подвергается риску развития лобно-теменных папулопустулезных поражений, в то время как у пациента, лишенного восприимчивости к ультрафиолетовому излучению, реже развиваются подобные поражения розацеа.
Таблица 2. Общие триггеры розацеа, пути их активации и текущий режим терапии.
Путь активации | Триггер | Терапевтический режим |
Ирфламасома (NALP3-домен, содержащий белок 3) | Солнце, ветер, тяжелые физические упражнения, потребление алкоголя, эмоциональный стресс, кожа средства по уходу и косметика (формальдегид), лекарства и микроорганизмы | Устранение воздействия триггера, противовоспалительная терапия и антибиотики |
TLR-2 (Toll-подобный рецептор 2) | Воздействие солнца, эмоциональный стресс, алкоголь, физические упражнения, микроорганизмы / микробиом кишечника, топические и системные препараты | Устранение воздействия триггера, солнцезащитный крем 30+ SPF и бримонидин |
TRPV1(переходный рецепторный потенциал, ваниллоид1) | физические упражнения, алкоголь и острая пища (капсаицин) | Устранение воздействия триггера и бримонидин |
TRPV2 (переходный рецепторный потенциал, ваниллоид 2) | Тепло | Устранение воздействия триггера |
TRPV4 (переходный рецепторный потенциал, ваниллоид 4) | Воздействие солнца / ультрафиолетовое облучение, влажность и осмотические изменения | Устранение воздействия триггера и солнцезащитный крем 30+ SPF |
TRPA1 (преходящий рецепторный потенциал анкирина 1) | Холодная погода, чеснок / горчичное масло (острота) и средства по уходу за кожей | Устранение воздействия триггера и бримонидин |
PAR 2 | Протеиназы и микроорганизмы | Противовоспалительная терапия и антибиотики |
Вновь введенная классификация розацеа подчеркивает важность каждого проявления розацеа и отличает диагностические признаки от основных и вторичных признаков (симптомов). Вкратце, фиматозные изменения и постоянная центрофациальная эритема считаются единственными диагностическими признаками розацеа, тогда как гиперемия, телеангиэктазии и воспалительные папулы / пустулы считаются основными симптомами, и только в комбинации можно предположить диагноз розацеа. Жжение или жгучая боль, отек и ощущение сухости определяются как вторичные признаки розацеа.
Новое в патофизиологии розацеа
Кожа при розацеа характеризуется дисрегулированным воспалительным (периваскулярным или пилосебациальным инфильтратом), сосудистым (дилатация), лимфатическим (дилатация), железистым (гиперплазия) и фиброзными процессами, отражающими многомерный процесс кожного заболевания. Одновременно эта неоднородная гистологическая картина намекает на неясное патофизиологическое начало розацеа. Происходит ли розацеа от первоначальной дисрегуляции воспалительных процессов? Является ли розацеа заболеванием сосудистой системы или, скорее, лимфатической системы? Это происходит из железистой ткани? Или розацеа представляет собой кожное заболевание, которое в конечном итоге возникает в результате комбинированных системных дисфункциональных нарушений, способных поражать кишечник?
Иммунитет
Адаптивная иммунная система наряду с врожденной иммунной системой может играть центральную роль в патофизиологии розацеа. Периваскулярные инфильтраты на ранней и поздней стадиях состоят в основном из Th 1 и 17 и демонстрируют выраженную экспрессию врожденных иммунных клеток, таких как дополнительные макрофаги и тучные клетки в папулах и эритеме, дополнительные нейтрофилы в пустулах и плазматические клетки в фимах. В инфильтрате среди иммунных клеток доминируют Т-клетки CD4 +, но в целом розацеа, как и акне, дифференцируемые с ней, демонстрируют поляризацию T h2 / T h27. Эти иммуногистохимические данные были подтверждены с помощью транскриптомного анализа, где были найдены заметно повышенная экспрессия сигнатурных генов Th2— интерферона-гамма и фактора некроза опухоли-альфа (TNF-α), и повышенная экспрессия ассоциированных с Th27 генов, кодирующих IL17A, IL22, IL6, IL20 и CCL20. Обнаружено, что ни T-ассоциированные гены, ни сигнатурные маркеры для регуляторных Т-клеток (FOXP3, IL10, CCR4 и CCR8) не изменяются в экспрессии при розацеа по сравнению со здоровой кожей. При вульгарных акне Propionibacterium acnes способны управлять поляризацией иммунных клеток Th2 / Th27 типа инфильтрата. Этот механизм также может иметь важное значение при розацеа, поскольку некоторые исследования могут связывать ее развитие с колонизацией кожи пациентов Demodex spp., Bacillus oleronius, Staphylococcus epidermidis, Helicobacter pylori и Bartonella quintana. Ассоциация розацеа с колонизацией кожи демодексом была описана довольно давно, но ее последствия для патофизиологии розацеа до сих пор не поняты и даже оспариваются некоторыми. Эти опасения были подтверждены многочисленными клиническими испытаниями, в которых достигнуто снижение или ликвидация колонизации демодекса, но часто не наблюдалось заметного улучшения клинической картины у пациентов. Однако в случае, если микробы инициируют сдвиг инфильтрата, наблюдаемый при розацеа, в сторону стабильной поляризации Th2 / Th27, эрадикация «раннего» сигнала при розацеа может иметь меньший терапевтический эффект, чем предполагалось на более поздних стадиях заболевания. Причинная роль особенно демодекса и демодекс-зависимых и -независимых микробов для поляризации Th2 / Th27, наблюдаемой при розацеа, необходимо исследовать, и важность картины Т-клеток для инициации и поддержания розацеа нуждается в подробном разъяснении. Другим патогеном, предположительно участвующим в патофизиологии розацеа, является H. pylori. Однако недавний метаанализ выявил лишь слабую связь между инфекцией H. pylori и розацеа и между успешной эрадикацией H. pylori и улучшением проявления розацеа.
Микробы и ось кателицидина при розацеа
Продукты микробов могут распознаваться клетками врожденной иммунной системы и активировать, например, Toll-подобные рецепторы (TLR) и рецептор 2, активированный протеиназой, связанной с G-белком (PAR 2), которые экспрессируются кератиноцитами и могут влиять на воспалительные процессы. Примечательно, что TLR-2 и, возможно, PAR 2 активируются у пациентов с розацеа, а активация обоих рецепторов in vitro способствует активации кателицидина, антимикробного пептида, который также сверхэкспрессируется у пациентов с розацеа. Передача сигналов TLR-2 может дополнительно активировать воспаление NLRP3 с последующей IL-1β- и TNF-опосредованной амплификацией воспаления и синтезом простагландина Е, которые поддерживают образование пустул, болевые ощущения и сосудистые реакции. Дополнительно активация TLR-2 способствует высвобождению провоспалительных цитокинов, хемокинов, протеаз и проангиогенных факторов, которые являются медиаторами, связанными с симптомами розацеа, такими как эритема, телеангиэктазии. Прямая связь между клещами, микробами и PAR 2 или TLR-2 еще не была продемонстрирована при розацеа. Кроме того, функциональные данные in vivo для кателицидина у людей все еще отсутствуют. У мышей TLR-2-индуцированная активация кателицидина нуждается в функциональной активности протеазы калликреин-5 (KLK-5) для формирования розацеаподобной эритемы и ангиогенеза. Однако KLK-5 повышается у пациентов с розацеа и KLK (s) -5 может активировать PAR. PAR 2 является известным медиатором (нейро) воспаления, зуда и болевых ощущений, привлечения Т-клеток и нейтрофилов в места воспаления, дегрануляции тучных клеток и вазодилатации, а также стимуляции высвобождения медиаторов воспаления, таких как как IL-1, IL-6, IL-8, TNF, хемокины, матриксные металлопротеиназы и простагландины. PAR 2 экспрессируется различными типами клеток кожи, включая кератиноциты, эндотелиальные клетки и врожденные и адаптивные иммунные клетки, активированные микроорганизмами — производные протеазы и взаимодействует с TLR. Сигнал или сигналы повышенных белков PAR 2, TLR-2 и KLK-5 при розацеа еще не были идентифицированы. Тем не менее, витамин D может увеличить экспрессию TLR-2 и KLK-5 в кератиноцитах и обнаруживается в избытке у некоторых пациентов с розацеа и может быть кандидатом. Дальнейшая активация провоспалительных рецепторов (например, PAR 2 ) может привести к вторичному дефициту кожного барьера, что может привести к еще большему воспалению.
Современное понимание патомеханизмов при розацеа.
Триггеры розацеа приводят к активации нижестоящих эффекторов (PAR 2, TLR-2, TRPA1, TRPV4, TRPV1, KLK5, LL37, TLSP и другие) в клетках различных типов, вероятно, путем активации нескольких специфических рецепторов и каналов, которые во взаимодействии способствуют развитию процессов (нейрогенного) воспаления, включая отек и вазодилатацию, фиброз, боль и ангиогенез. Например, рецепторы PAR 2 и TLR-2 активируются бактериальными протеазами, ассоциированными с розацеа и производными демодекса, что приводит к индукции воспаления и последующему высвобождению провоспалительных агентов, таких как фактор некроза опухоли-альфа (TNF-α) и интерлейкин-1 (IL-1), а также усилению экспрессии врожденного иммунного пептида LL-37. Важность микробов, их продуктов и их соответствующих целевых рецепторов в патофизиологии розацеа дополнительно подтверждается недавним наблюдением, что у пациентов с розацеа и SIBO (синдром избыточного бактериального роста в тонком отделе кишечника) отмечается эффект от лечения модулятором Т-клеток рифаксимином.
Нейроваскулярные процессы и нейрогенное воспаление при розацеа
Пациенты с розацеа реагируют на обширную группу факторов запуска, таких как изменения температуры, жара, холод, физические упражнения, ультрафиолетовое излучение, а также острая пища и алкогольные напитки с ухудшением течения розацеа. Точные опосредующие рецепторы и мессенджеры для каждого запускающего фактора в большинстве случаев не выявлены, но недавний транскриптомный анализ и иммуногистохимические результаты показывают, что семейство потенциальных транзиентных рецепторов, в частности, члены подсемейства анкиринов (TRPA1) и подсемейства ваниллоидов (TRPV1 и TRPV4), могут передавать клеточные ответы на некоторые специфичные для розацеа триггерные факторы. TRPV1 и TRPA1 являются хорошо описанными мишенями для различных острых соединений, таких как капсаицин (TRPV1) и горчичное масло (TRPA1 и TRPV1), и могут вызывать стимулы для розацеа, такие как тепло (TRPV1), возможно низкие температуры (TRPA1), ультрафиолетовое облучение (TRPV4), токсины и косметические ингредиенты (например, TRPA1). В частности, нейронально экспрессируемые TRP-каналы могут быть ответственны за активацию кожной сосудистой системы, приводящей к гиперемии, одной из характерных черт розацеа и эритемы, посредством нейроваскулярного механизма с участием медиаторов нейрогенного воспаления.
Триггерные факторы розацеа
Активированные TRP-каналы фактически приводят к высвобождению вазоактивных нейропептидов, таких как субстанция P (SP), пептида, активирующего аденилатциклазу гипофиза (PACAP), и связанный с мигренью пептид, связанный с геном кальцитонина (CGRP). Сенсорные нервы также экспрессируют нейровоспалительные TLR-2 и PAR 2, которые могут закреплять нарушение регуляции сосудов, наблюдаемое при розацеа. Поскольку каналы TRP (в частности, TRPA1 и TRPV1) и PAR 2 могут взаимодействовать с нейропептидными рецепторами или, по крайней мере, запускать высвобождение нейропептидов, эти взаимодействия могут помочь поддерживать нейроваскулярную реакцию и нейрогенное воспаление при розацеа. Гиперемию лица может вызывать нарушение регуляции вегетативной нервной системы (ANS) в чувствительных нервах. Тем не менее, определенная роль этого механизма в типичном для розацеа приливе не подтверждается на этом этапе, но может быть обусловлена выраженным ANS PACAP или вызванным стрессом повышением активности симпатического нерва кожи. Таким образом, нервно-сосудистые пути, которые принимают участие в патофизиологии розацеа, могут объяснить специфические для пациента профили триггеров и различия в клинической картине розацеа. Измененные нижестоящие сигнальные и целевые структуры могут объяснять фенотипическую изменчивость, наблюдаемую при розацеа.
Генетика розацеа
Существование генетических признаков, лежащих в основе розацеа, подтверждается положительным семейным анамнезом розацеа. Только недавно было проведено несколько исследований по геномным ассоциациям, которые предлагают генетические локусы риска для розацеа. Американское исследование включало лиц европейского происхождения (все клиенты генетической компании 23andme, Mountain View, CA, США), у которых идентифицировали однонуклеотидные полиморфизмы в бутирофилин-подобных 2 (BTNL2) и генах антиген-DRA лейкоцитов человека. Оба гена связаны с основным комплексом гистосовместимости приобретенной иммунной системы, что указывает на центральную роль дисрегуляции иммунной системы в патогенезе розацеа. Другое исследование показало полиморфизм нулевых мутаций в гене глутатион-S-трансферазы (GST), который кодирует фермент, участвующий в клеточном окислительном стрессе. В тематическом исследовании у пациента с гранулематозной розацеа наблюдался полиморфизм в гене NOD2 / CARD15. Белок NOD2 / CARD15 функционирует в качестве белка рекрутирования каспазы и связан с функцией рецепторов врожденной иммунной системы, таких как TLR-2, и последующими воспалительными процессами. Интересно, что недавнее популяционное исследование случаев заболевания показало, что розацеа разделяет локусы генетического риска с различными аутоиммунными заболеваниями, такими как рассеянный склероз, сахарный диабет 1 типа, целиакия и ревматоидный артрит. Это наблюдение подчеркивает важность тщательной оценки риска развития аутоиммунных расстройств у пациентов с розацеа, что предполагает организацию многопрофильной медицинской помощи.
Лечение розацеа
Общий уход за кожей
Последующее соблюдение рекомендаций по уходу за кожей и последующее применение адекватного нераздражающего ухода за кожей могут значительно предотвратить случаи обострения розацеа и улучшить качество жизни пациента. Рекомендации по уходу за кожей включают исключение или ослабление воздействия триггерных факторов (включая стресс), использование солнцезащитного крема с солнцезащитным фактором 30+, применение увлажняющих средств для устранения явлений ксероза, а также мягкое очищение всего лица.
Симптоматическое лечение
Поскольку симптомы розацеа происходят в результате различных патофизиологических процессов, терапевтический режим в большинстве случаев будет состоять из комбинаций местных препаратов с системной или физической терапией.
Приливы и эритема
Согласно последним рекомендациям, для лечения персистирующей эритемы у взрослых с розацеа могут использоваться два утвержденных препарата: бримонидин (бета2-адренергический агонист) и 1% крем оксиметазолина гидрохлорида (агонист альфа1А-адренорецепторов, который также активирует альфа2-рецепторы при более высоких концентрациях). Могут быть использованы определенные лазерные методы лечения, но их следует избегать у пациентов, чувствительных к боли. Использование не по прямым показаниям (off-label) бета-блокаторов, таких как карведилол или модуляторов адренергических рецепторов (например, бримонидин), может облегчить эти симптомы. Для обезболивания могут быть полезными в легких случаях 4% лидокаиновый гель, полидоканольный крем, антифлогистика (например, ибупрофен) и антидепрессанты (например, амитриптилин), а в более тяжелых случаях — противосудорожные препараты (например, габапентин и прегабалин).
Телеангиоэктазии
Существует только несколько вариантов лечения телеангиэктазий, среди которых чаще всего используются физическая лазеротерапия и внутрисосудистые инъекции этоксисклерола (0,5–1%).
Папулы и пустул
Пациенты с легкими и умеренными папулами и гнойничками получают пользу от местного лечения ивермектином (1%), метронидазолом (1%), азелаиновой кислотой (15%) или сульфацетамидом натрия и серы. Хорошие результаты были получены при терапии по непрямым показаниям (off-label) топического эритромицина (2%), изотретиноина, клиндамицина, перметрина, доксициклина, миноциклина и перорального эритромицина. Комбинированная терапия часто помогает продлить ремиссии. В тяжелых или резистентных к терапии случаях можно проводить системное лечение метронидазолом, кларитромицином и азитромицином. В случаях заражения демодексом терапевтический результат могут улучшить назначенные не по прямым показаниям (off-label) перметрин или крем ивермектина и пероральный ивермектин.
Фима
Пациенты, страдающие легкой формой, получают пользу от терапии тетрациклином. Стандартные методы лечения прогрессирующих фитатов — абляционная (деструктивная) лазерная и дерматохирургия. Низкие дозы изотретиноина, по-видимому, уменьшают фитаты благодаря своей противовоспалительной способности и уменьшению количества сальных желез и подавлению их пролиферации. Системная иммуномодулирующая терапия, такая как дапсон, использовалась в некоторых случаях с разной эффективностью.
Отек лица
Терапии, одобренной Управлением по контролю за продуктами и лекарствами США (FDA), не существует. Терапевтическая ценность таких опробованных методов, как иммуномодуляторы изотретиноин и дапсон, или комбинированная терапия доксициклина с преднизолоном, неясна.
Глазная розацеа
Соответствующее лечение глазной розацеа требует многопрофильных усилий со стороны офтальмологов и дерматологов. Пациент может проводить основные процедуры гигиены, такие как теплые компрессы и орошение растворами в виде глазных капель. Искусственные заменители слез способствуют сухости глаз и сопровождаются жжением и покалыванием. Недавно сообщалось об успешной терапии топическим ивермектином. В более тяжелых случаях можно назначить глазные капли циклоспорина и системный тетрациклин.
Резюме и будущие направления
Фундаментальные, трансляционные и клинические исследования значительно расширили наше понимание такого распространенного заболевания кожи, как розацеа, что привело к новым противовоспалительным и противоэритематозным методам лечения. Комбинированная терапия, подобная терапии акне и атопического дерматита, является ключом к успешной терапии этого полисимптомного заболевания. Остается ответить на несколько вопросов: какие гены участвуют в розацеа? Какова распространенность розацеа во всем мире? Каковы основные медиаторы и рецепторы розацеа при различных клинических симптомах и признаках? Какие сопутствующие заболевания связаны с розацеа? Как мы можем оптимизировать диагностику и лечение розацеа? Для лучшего понимания и лечения этого заболевания кожи необходимы трансляционные исследования.
лечение современной медициной — mterapia.ru
Розацеа – так называют хроническое заболевание кожи. Его обладателям приходится проходить долгое лечение, чтоб избавиться от стойких участков покраснения, гнойничков, образовавшихся на коже лица, бугорков и различных других высыпаний.
Болезнь, которую называют также акне розовые или розовые угри, настолько коварна, что иногда может даже поражать глаза. Лечение розацеа вынуждены проходить до 10 процентов населения планеты. Чаще болеют женщины, хотя поражает она и мужчин, у которых значительно чаще и быстрее развиваются всякого рода осложнения.- Розовые угри преимущественно встречаются у людей, имеющих кожу светлого цвета, которые находятся в возрастном промежутке от 40 лет и до 50. Детей и стариков розацеа поражает крайне редко.
Причины развития болезни
Они не изучены еще до конца, хотя сегодня имеет место быть ряд теорий, которые гласят, что причинами возникновения розацеа в определенной степени могут являться различные болезни эндокринной системы и желудка, наследственные факторы, также нарушения иммунитета различного плана.
I. Внешние факторы возникновения розацеа. Считается, что употребление пряностей в пищу, как спиртных напитков, кофе, неблагоприятно воздействует на желудок, точнее на его слизистую оболочку. По этой причине происходит рефлекторно на лице расширение сосудов.
Необходимость лечения розацеа из-за употребления в больших количествах мяса была со временем отвергнута учеными, ведь названное заболевание встречается весьма часто и среди вегетарианцев.
- Среди ученых бытовало и мнение, будто бы розацеа «расцветает» на лицах людей, которые употребляли много напитков (например, кока-колы) и кофе, что содержат кофеин.
Правда, опыты, проведенные позже, опровергли эту теорию, но доказали, что возникающие на лице покраснения появляются не столько по причине употребления названных чуть выше напитков, сколько по причине попадания в наш желудок горячей, выше 60 градусов, жидкости.
- По мнению медиков, при лечении розацеа не рекомендуется вовсе употреблять кофе, острую пищу, спиртные напитки, цитрусовые.
II. Инфекционная теория. Как известно, при розацеа появляются на лице гнойнички. Поэтому среди прочих была выдвинута и теория, что в возникновении необходимости лечения розацеа не самую последнюю роль играют бактерии.
- Теорию инфекционного фактора подтверждает, в частности, скажем, тот факт, что назначение антибиотиков уменьшает в значительной степени проявления болезни.
Хотя во время исследований гнойничков в их содержимом найти бактерию или вирус, что могли бы послужить причиной развития и лечения розацеа, ученым не удалось.
III. Роль клещей. Возникновение розацеа также связывают с возможным воздействием клещей, относящихся к роду Демодекс. Названную теорию подтверждает в некоторой степени факт обнаружения клещей в материале, что был взят с поврежденной болезнью кожи.
- Некоторый положительный эффект наблюдался специалистами также в результате проведенного лечения розацеа с применением препаратов, которые предназначались именно для уничтожения клещей.
Правда, личинки клещей находят на коже далеко не всех больных, по этой причине названная теория не получила окончательного подтверждения. А в случаях, когда при розацеа обнаруживают клещей, диагноз, который выставляется больным, звучит так: розацеаподобный демодекоз.
IV. Наследственность. Кстати, большая часть ученых отрицает, будто бы розацеа может развиться у человека по причине его генетической предрасположенности к названному заболеванию.
- Правда, проведенные в США исследования утверждают, в 40% случаев лечением розацеа занимались и близкие родственники обследуемых ими больных. Семейные случаи заболевания описаны и в литературе.
V. Роль сбоев в работе пищеварительной системы. Не согласные с такой теорией специалисты напрочь отвергают возможную связь, касающуюся заболеваний кишечника ,желудка и развития розацеа.
Хотя проведенные на этот счет исследования утверждают, что от 50 до 90 процентов проходивших лечение розацеа больных страдали гастритом, а симптомы заболеваний различного толка тонкого кишечника выявлены у 35 процентов из них.
VI. Теория психических нарушений. Психические нарушения долгое время считались одной из главных причин, из-за которых развивается розацеа у человека. На сегодняшний день многочисленные исследования данный вывод не подтверждают.
Установлено, что такая связь если и существует, то определенно лишь потому, что при развитии тяжелых форм болезни, когда розовые угри покрывают все лицо, требуется длительное лечение розацеа, у отдельных пациентов вполне могут развиться депрессии, появиться эмоциональная неустойчивость и подавленное настроение.
Клиническая картина заболевания
Отличительные признаки розацеа весьма разнообразны. Традиционное течение заболевания включает в себя несколько стадий, которые идут друг за другом.
1. Так, начальная стадия розацеа (иначе – эпизодическая эритема или розацейный диатез). Она характеризуется периодическим появлением в области средней части лба, носа, щеках покраснений.
- Также розацеа вполне может поселиться в зоне декольте на груди, если болезнь запустить, не проводить лечение.
Известно, что первый приступ покраснения спровоцировать могут такие факторы как горячий кофе, чай, другие напитки; употребление пряной острой пищи; переохлаждение организма или, наоборот, его перегревание; прием лекарственных препаратов; и даже сильный ветер; употребление спиртных напитков; стрессовая ситуация; косметические средства; как и физическое перенапряжение или наступление менопаузы.
- Пациенты, страдающие эритематозной формой, вынужденные проходить лечение розацеа, это практически всегда скромные, стеснительные, склонные к сильному волнению люди.
Приступы того же волнения, при которых лицо краснеет, повторяются раз за разом, впоследствии чего на носу, щеках, лбу человека появляются участки, которые почти всегда по цвету ярко-красные, а позже синюшные.
- Изменение цвета объясняется поражением поверхностных вен, последние постепенно начинают через кожу просвечиваться, в таких местах традиционно появляются сосудистые звездочки. Вдобавок на лице могут появиться отеки, а на коже ощущение шелушения и жжения.
2. Затем следует стадия появления папул и пустул. Например, папуло-пустулезная форма болезни на лице, которое, как отмечалось выше, уже приобрело покраснения, сопровождается появлением гнойничков и прыщей.
- При розацеа акне располагаются группами и отлично себя чувствуют на протяжении нескольких недель. Лечение розацеа заставит их исчезнуть, рубцы, возможно останутся, только они будут едва заметны. На лице отек кожи преимущественно располагается между бровями и на лбу.
Чувствительность к солнечным лучам кожи сейчас возрастает значительно. А длительное пребывание больного на солнце чревато появлением на коже бугорков. Их еще называют солнечные комедоны. На этой стадии покалывание и жжение кожи ослабевает.
Гнойничковые высыпания постепенно поражают абсолютно всю кожу лица, область груди, волосистую часть головы, случается, спину. Высыпания, появившиеся на голове, как правило, сопровождаются сильным зудом практически всегда.
3. Фиматоидная стадия. Когда заболевание прогрессирует, а человек не спешит лечить розацеа, у отдельных пациентов начинают утолщаться участки кожи, последняя выглядит бугристой, как корка апельсина.
- Довольно часто утолщение происходит и на разных частях лица. Это, например, могут быть лоб, нос, ушные раковины. Наиболее распространенное осложнение, встречающееся преимущественно у мужчин, утолщение носа.
Подобное утолщение в переводе на греческий язык называется рhyma, дословно – шишка, поэтому такой нос называют еще шишковидным. Ринофима (или шишковидный нос) имеет увеличение в размерах, по окраске нос обычно синюшный, «раскрашен» множеством кровеносных сосудов.
- Чуть позже на носу появляются глубокие борозды, они как бы разделяют его на разные отдельные бугристые дольки.
На каких-то других участках кожи названные выше изменения появляются реже, это может быть, например, утолщение кожи, скажем, на подбородке, веках или лбу, что похоже на подушку, или когда, как цветная капуста, разрастается мочки уха.
Названые симптомы розацеа у женщин при лечении устранять не приходится, те у них не встречаются практически никогда. Возможно, у женщин это связано с влиянием их половых гормонов.
Заболевания при розацеа глаз
К сожалению, при розацеа лечить глаза приходится достаточно часто. Мало того, практически у 20 процентов больных заболевания глаз случаются даже раньше, чем проявляются на коже повреждения.
- У большинства людей при розацеа развивается блефарит. Названное заболевание глаз сопровождается шелушением и покраснением кожи на веках, при блефарите в уголках глаз появляются корочки.
Возможно и развитие коньюктивита, тогда красной становится и слизистая оболочка глаз, начинается слезотечение, в глазах появляется жжение, они болезненно воспринимают свет.
В особо тяжелых случаях, если не проводить лечение розацеа, человек даже может полностью потерять зрение.
Особые формы болезни
Первая — конглобатная розацеа. Для названной формы болезни характерно на покрасневшей коже появление огромных разрастаний в форме шара, иначе — конглобатов. Подобное случается часто при употреблении лекарственных препаратов, содержащих бром или йод.
Вторая — розацеа стероидная. Ей болеют преимущественно люди, что продолжительное время применяют гормональные местные мази(особенно содержащие фтор) при наличии у них любого заболевания кожи. Стероидная форма розацеа поддается лечению весьма тяжело.
Третья — молниеносная форма. Ей чаще всего болеют молодые женщины. В числе причин, способных вызвать названную форму розацеа, значатся беременность, нервно-психические нарушения, а также гормональная перестройка организма, когда начинается менопауза.
- Молниеносная форма – пожалуй, самый сложный случай конглобатной розацеа. Заболевание развивается внезапно, болезнь очень быстро прогрессирует, ее печальный результат — обезображивание лица.
Выдержать такое способна не каждая женщина, поэтому у многих молодых женщин из-за таких изменений внешности развиваются часто неврозы и депрессивные состояния.
А лечение на лице розацеа, как правило, не дает нужного эффекта, он при такой форме болезни минимальный.
Четвертая форма – отечная или розацеа-лимфоэдема. Нужно отметить, названная форма кожного заболевания встречается достаточно редко. Болезнь приводит к очень сильным отекам на лице, они могут быть расположены на подбородке, щеках, в области глаз, носа, лба.
- По окраске отек багровый, если его надавить, никакой ямки на этом месте не останется, ведь отекло лицо не из-за лишней жидкости, а по причине разрастания подкожного слоя. Человек при этой форме чувствует себя неплохо, а вот лицо, если не проводить лечение розацеа, сильно обезображивается.
Диагностика заболевания
Поставить диагноз эритематозная розацеа для специалиста не составит большого труда. Заболевание имеет очень отличительную от других клиническую картину, иногда врачу хватит внешнего осмотра, чтоб сделать правильный вывод. Особенно, согласитесь, если болезнь уже запущена, и на носу выросла шишка.
Подтвердить установление правильного диагноза также могут помочь существующие болезни пищеварительной системы или положительные результаты анализов насчет обнаружения на коже больного клеща Демодекс.
Лечение розацеа
Как известно, факторов, что усугубляют и провоцируют течение розацеа, очень много, способы и методы лечения розацеа также весьма разнообразны.
Например, одни препараты должны способствовать уменьшению на лице розацеа, а другие методы и лекарства применяются, чтоб подлечить сопутствующие заболевания, связанные с деятельностью пищеварения, нервной системы.
1. Лечение розацеа с помощью антибиотиков. Самые эффективные в борьбе с данным заболеванием антибиотики, входящие в группу тетрациклинов (среди них можно назвать окситетрациклин, доксициклин, миноциклин, тетрациклина гидрохлорид).
- К числу эффективных препаратов специалисты относят трихопол (метронидазол). Правда, единого мнения о механизме действия последнего не существует.
Хотя установлено доподлинно, что метронидазол оказывает при розацеа противоотечное действие, он также усиливает способности слизистой восстанавливаться в кишечнике и желудке. Даёт хороший эффект в борьбе с клещом Демодекс и бактериями.
2. Местное лечение розацеа. В таком случае используются разнообразные мази, гели, кремы, различные сложные болтушки, последние на основании рецепта врача готовят фармацевты аптек.
- Лечение розацеа достаточно эффективно и в случае применения следующих препаратов:
Скинорен гель – главным компонентом этого геля стала азелаиновая кислота, обеспечивающая противоотечное, противовоспалительное и подсушивающее действие. Скинорен гель наносят тонким слоем, только кожу лица перед этим следует вымыть и высушить.
Учитывая, что названный препарат – лечебное, а не косметическое средство, о его эффективности можно судить только после регулярного применения. Использовать Скинорен для лечения розацеа вполне могут все без исключения люди. Препарат не навредит даже беременным женщинам, а также кормящим детей грудью мамам, им он также показан к применению.
Гели и крема, в составе которых метронидазол (а именно Метрогил, Розекс, Розамет) отлично снимают воспаление, уменьшают число высыпаний на лице, содержащих гной, частично выравнивают на коже поверхность.
- При лечении розацеа широко применяются гормональные крема и мази. Правда, в последние годы использовать для лечения названного заболевания мази, которые содержат гормоны, особо не рекомендуется.
Да, они дают быстрый и весьма заметный эффект, но минус в том, что их отмена может вернуть ситуацию на прежнее место, иными словами, симптомы розацеа возвращаются снова, и что самое опасное – может даже возникнуть ее тяжелая стероидная форма. Не рекомендуется также использовать во время лечения розацеа кремы с йодом, фтором или бромом.
Неплохой косметический эффект дает крем под названием Ованте, содержащий в своем составе много ингредиентов растительного происхождения и микрокапсулированную кристаллическую серу. Он достаточно безопасен, поэтому может использоваться долго.
3. Больным, у которых на лице много сосудистых звездочек, рекомендуется применять аскорутин, это витаминный препарат для укрепления стенок сосудов.
4. Если больной страдает от зуда кожи и ее сильного воспаления, для лечения розацеа подойдут препараты противоаллергические, в том числе тавегил, супрастин, фенкарол.
5. Шалфей, валериана, пустырник помогут успокоить нервную систему.
6. Лечение розацеа включает в себя и физиотерапевтические методы. Доподлинно известно, что фотолечение, например, поможет избавиться от мелких сосудистых звездочек, убрать крупные сосудистые образования поможет лазер, а также выровнять поверхность кожи.
- Хороший эффект дает курс процедур жидким азотом и сухим льдом. Правда, отдельные физиотерапевтические методы, в числе которых, в частности, можно назвать лечение лазером, стоят денег и немалых, они по карману не всем.
Посему лечение розацеа многие больные проводят и с использованием гомеопатии, а также методов народной медицины.
Лечение розацеа народными методами
К слову сказать, очень часто они также дают неплохой косметический эффект. Уход за кожей, как и лечение розацеа рекомендуется начинать с примочек соков, экстрактов растений, отваров. Только, запомните, все они должны быть обязательно охлажденными!
А сейчас о травах и растениях, которые могут помочь победить розацеа:
Например, календула. Использовать можно ее готовую настойку, купить последнюю следует в аптеке. На стакан холодной воды разводят ее 50 мл.
Раствором, что получился, пропитывают марлю, предварительно сложенную в слои, или полотенце. Затем слегка отжимают и на три часа накладывают на лицо. Повторять такую процедуру нужно ежедневно.
- Лечение розацеа розовой осуществляют с помощью настоя цветков ромашки (соотношение 1:15). Затем проводится процедура, аналогичная с календулой.
Приготовить настой можно и с чередой. Берут 1 часть травы и 30 воды. Салфетка, смоченная раствором, накладывается на 30 минут.
- Лечение розацеа проводят и соком плодов клюквы с помощью влажно-высыхающих повязок. Марлю, которую складывают предварительно 10 раз, пропитывают соком клюквы, кладут ту на лицо, затем накрывают ватой.
Повязку фиксируют бинтом, держат 30-60 минут. На первый раз сок лучше развести водой (1:3). Отреагировала кожа хорошо, значит, концентрацию можно повышать, вплоть до сока.
Кефирная и овсяная маски дают хороший результат при сосудистых звездочках (куперозе) и лечении розацеа.
Для приготовления маски овсяной в порошок измельчают две столовых ложки хлопьев овса, заливают их горячей воды (100 мл) и настаивают.
- Когда масса охладится до комнатной температуры, кашицу наносят на лицо, держат ее 40 минут. На подсохшие участки маски кладут влажную салфетку.
Маска из кефира готовится следующим образом: салфетка из марли пропитывается свежим кефиром, затем накладывается ежедневно (хватит и 10 минут) на лицо.
Соблюдение диеты
Лечение розацеа равняется на принципы правильного питания. Кушать нужно регулярно, понемногу, ограничив консервированные продукты, уксус, соль, пряности, в том числе перец, колбасные изделия, употребление сладостей, животных жиров и жареной пищи.
- Лучше убрать со своего стола груши, виноград, мандарины, апельсины, отказаться нужно также и от крепкого горячего чая, кофе, алкоголя.
Зато во время лечения розацеа можно кушать нежирные сорта мяса, что приготовлены в любом виде, вареные яйца, рыбу, масло растительное и сливочное, картофель, свеклу, морковь, капусту, свежие ягоды, огурцы, сливы, яблоки, петрушку, укроп, ревень, все кисломолочные продукты, фасоль, бездрожжевой хлеб, крупы (овсянка, гречка, рис).
- Если заболевание протекает в тяжелой форме, чтобы провести комплексное лечение розацеа, врач может посоветовать провести пятидневное лечебное голодание. Оно включает:
1-й день: обязательно утром за 30 минут больной выпивает раствор (10%-й) сульфата магния, потом весь день пьет лишь минералку (нарзан, боржоми и другую воду), всего литр-полтора.
2-й день: пациент выпивает уже 2 литра минералки.
3-й день: пьет ряженку, кефир, употребляет в пищу растительное масло, отварной картофель (200 грамм), сливочное масло (20-25 грамм), сухари, можно черствый белый хлеб (200 г), творог, несладкий чай, овощной суп, свежие огурцы, яблоки.
4-й день: продукты третьего дня пополняются крупяными изделиями, отварным мясом или рыбой (100 г).
5-й день: разрешается ввести в рацион больного любые ягоды и овощи, разрешенные при розацеа.
За и против использования при розацеа косметики
Лечение розацеа подразумевает также правильный косметический и гигиенический уход. Кожу лица нужно защищать от холода и сильного ветра, солнца, дождя и снега. В этом могут помочь, скажем, шляпа, у которой большие поля, зонтик от солнца или темные очки.
- В солнцепек, выходя на улицу, на лицо лучше нанести крем для защиты кожи от солнца, содержащий SPF 15 или выше. В солярий и сауну больным вход закрыт.
Лечение розацеа допускает использование лишь мягких косметических средств. Желательно с содержанием черники, экстрактов грейпфрута, огурца, ромашки.
Любая косметика, в том числе крема, тоники, лосьоны, не должны содержать спирта, лучше, если они вообще будут «гипоаллергенные» или «против купероза», такая пометка на них делается. Для придания косметическим средствам лечебных свойств не лишним будет в них добавить раствор димексида.
Всегда необходимо под декоративную косметику предусмотреть нанесение защитного крема.
- Для эффективного лечения розацеа мужчинам советуют пользоваться только электробритвой. Если хотите бриться с помощью лезвий, они должны быть очень острые.
Бережно удаляйте или наносите на лицо косметику, запрещается при лечении розацеа сильно растирать полотенцем кожу лица или втирать крема.
Профилактика болезни
Она состоит из устранения факторов, которые и провоцируют развитие заболевания. Людям, у кого светлая, склонная к покраснениям кожа, нельзя подставлять ее ветру, холоду или яркому солнцу.
Как отмечалось выше, из рациона нужно исключить напрочь горячий кофе и чай, а также алкоголь, острую пищу. На лицо, чтоб потом не проходить лечение розацеа, следует наносить лишь качественные косметические средства, если принимаете какие-либо медпрепараты, их вам должен назначить врач.
Розацеа или телеангиоэктазии – розовые угри или синеватые пятна на светлой коже, как с ними бороться
Если она была у кого-то из родителей, шансы, что ребенок унаследует проблему, возрастают в 10 раз. Розацеа обычно локализуется только на лице, реже в области шеи и груди. Расширяются сосуды, появляются телеангиоэктазии — красные или синеватые пятна, розовые угри. Лечение розацеа предусмотрено в обязательном порядке, иначе розацеа имеет шансы перерасти в ринофиму – деформацию и сильное покраснение носа, с которым в отдельных случаях, возможно справиться лишь хирургическим путем.

Екатерина Глаголева:
Действительно, по статистике чаще всего страдают люди с I и II фототипом по Фицпатрику, но это вовсе не исключает возможность заболевания у других групп. И, конечно, розацеа это не только удел европеоидной расы. Безусловно легкость диагностирования у светлокожих позволяет стастике делать выводы, но они не всегда объективны.
Одним из «больших» диагностических критериев розацеа является эритема (покраснение), как стойкая, так и преходящая. Физиологической основой стойкой эритемы являются телеангиоэктазии (стойко расширенные капилляры и прекапилляры).
Есть одна из интереснейших гипотез, что телеангиоэктазии результат гиперэкспрессии эндотелиального сосудистого фактора роста VEGF (vascular endothelial growth factor) и этот самый фактор эстрогенозависим. То есть, чем ниже уровень эстрогена, тем больше уровень экспрессии VEGF мембраной клеток. Это крайне важный момент для понимания патогенеза розацеа и для дальнейшей тактики ведения пациентов. VEGF по принципу прямой связи активизирует MMP-1 и MMP-2, металломатриксные протеиназы, которые разрушают коллаген. Эти патологические круги освобождают место для вновь прорастающих сосудов, тех самых телеангиоэктазий.
Все это свидетельствует о том, что патогенез розацеа, с лежащим в основе ангионеврозом, очень сложен и многогранен. Именно поэтому не может быть одного протокола и одной тактики ведения пациентов с розацеа. Действительно, каждый случай уникален.
То же самое касается пищевых ограничений. Если зайти на сайт Американской Дерматологической Ассоциации по терапии розацеа, то можно найти полный список. Многие пациенты, уже получая распечатку в руки, говорят: «Ну это нереально, я лучше не буду ни в чем себя ограничивать. Все равно это не помогает.» В этом и подвох. Возможно белокочанная капуста никак и не повлияет на течение, а вот красное вино обязательно вызовет флеш-прилив крови и ужесточит клиническую картину.
Так что совет один, вести пищевой дневник и дневник жизни в целом и прицельно наблюдать, что вызвало те или иные ощущения у пациента с розацеа. Они довольно острые и незамеченными у пациентов не проходят.
Диагноз и ограничения
Опытный врач может визуально поставить диагноз «розацеа» уже при первичном осмотре кожных покровов с помощью видеодерматоскопа. Затем нужно будет пройти расширенное обследование, потому что розацеа бывает следствием самых разных расстройств в работе органов и систем организма. Будут назначены анализы на гормоны, наличие микробных и вирусных патогенов, консультации гастроэнтеролога, флеболога и невролога.
Пациенту надо запастись терпением и соблюдать все рекомендации врача, начиная от приема препаратов и заканчивая диетой и ограничениями в образе жизни. При розацеа придется отказаться от жирной, соленой и острой пищи, исключить алкоголь и никотин, кофе и крепкий чай, как можно реже бывать на солнце, используя при этом фактор защиты не менее 15. Стоит ли говорить, что сосудам вредны и любые перепады температуры, поэтому даже самые мягкие сауны, такие как хамам, посещать не стоит. Даже на кухне надо стараться, чтобы лицо находилось как можно дальше от паров готовящейся пищи во избежание расширения сосудов.
Душ должен быть только теплым, а очищающие средства – предписанными специалистом. В конце статьи мы приведем список рекомендованных к применению при розацеа косметических продуктов. Важно не пользоваться мылом и средствами со спиртом, отдушками красителями, алоэ, камфорой, ментолом, маслами и медом. Умываться нужно только руками – даже самые мягкие спонжи исключены. Лучше всего использовать мицеллярную или фильтрованную воду.
Лечение розацеа: к кому обратиться?
За помощью лучше всего обращаться не к косметологу, а к дерматологу-венерологу, который имеет большой опыт в этой области и необходимое оборудование для лечения розацеа. Идеален вариант наблюдения и у косметолога, и у дерматолога.
Лечение розовых угрей может быть только комплексным. Какого-то одного препарата или метода, способного вызывать стойкую ремиссию пока не существует. Поэтому каждый врач предлагает свою программу борьбы с телеангиоэктазиями. Обычно терапия включает в себя прием антибиотиков, антигистаминных препаратов, фунгицидных средств, венотоников, нанесение местных лекарственных препаратов и аппаратные процедуры.Хорошо себя зарекомендовала азелаиновая кислота. Последнее время для лечения розацеа стали применять ретиноиды, например, изотретиноин. Они действительно эффективны, но имеют немало побочных эффектов. Все составляющие врач выбирает индивидуально, в зависимости от стадии болезни и особенностей ее течения.
Поскольку при розацеа многие пациенты испытывают и психоэмоциональные страдания, врачи в отдельных случаях включают в курс лечения и препараты для снятия тревожности и депрессивных состояний. И об этой составляющей терапии стоит сказать несколько слов отдельно. Опубликованы любопытные исследования: после использовании в комплексной терапии розацеа анксиолитиков, авторы делают выводы, что эта мера сократила продолжительность лечения в полтора раза и в 60% случаев продлила ремиссию. Это представляется вполне логичным – ведь если снижается тревожность, повышается качество жизни и выздоровление идет быстрее.

Екатерина Глаголева:
Лечение розацеа при помощи терапии системными препаратами
Антибактериальные средства, как и системный изотретиноин (роаккутан) применяются при розацеа курсами, чаще при папуло-пустулезной форме и при фулиминантных формах розацеа, а так же при офтальморозацеа.
Мезотерапия и озонотерапия: должны использоваться крайне осторожно, чтобы не провоцировать экспрессию VEGF. Любой стресс, в том числе множественные вколы, может вызывать провокацию клинических проявлений.
Что касается аппаратных методик при лечении розацеа, то неоценимую помощь может оказать косметолог, который два раза в неделю проводит процедуры микротокового дренажа с интактным гелем, очищая кожу мицеллярной водой и нанося максимально толерантный крем, возможно аптечной гаммы.
Такой курс процедур из 15-20 может вызвать довольно длительную ремиссию, и поможет избежать сезонных обострений.
В терапии розацеа крайне важна индивидуальность подхода к каждому пациенту. И тандем дерматолога и косметолога творит чудеса.
К сожалению, ни один их вариантов лечения не дает полного избавления от розовых угрей. Максимум, которого можно ожидать – это временное улучшение. В процессе ведения пациента, врач нередко меняет, варьирует препараты, если видит, что текущий курс лечения перестал приносить прежние результаты. Важно сказать, что лечение розацеа кортикостероидными мазями не рекомендуется. Оно действительно приносит быстрое облегчение, но способно усугубить течение болезни.
Аппаратные методы очищения
Какой бы чувствительной и реактивной ни была кожа, она все равно нуждается в очищении. И кожа с розацеа – не исключение. При розацеа оптимальна мягкая ультразвуковая чистка. Поры очищаются под воздействием высокочастотных узи-колебаний. Глубокие комедоны с помощью такой чистки удалить нелегко – для этого придется пройти целый курс, рассчитанный врачом. Для жирной кожи процедуры надо делать раз в неделю, для сухой – раз в месяц. Цена начинается от 2500р.
Удалить омертвевшие частички и очистить поры можно и методом дезинкрустации. Правда, специалисты не пришли к единому мнению, оправдано ли применение этой методики при очень чувствительной коже. Но наличие множественных телеангиоэктазий противопоказанием не является. Врач решит, целесообразна ли в конкретном случае дезуинксрустация. Если да, кожу очистят с помощью физраствора и электрического тока, сила которого зависит от чувствительности пациента. Курс лечения розацеа обычно состоит из 5 процедур раз в две недели. Повторить его можно через 3 месяца. Противопоказания: беременность, кардиостимулятор, пониженная свертываемость крови, любые новообразования, гнойные воспалительные процессы, сыпь, дерматит, экзема, непереносимость электрического тока. Стоимость гальванизации — от 1500р.
Пилинг при наличии телеангиоэктазий
Как бы парадоксально это ни звучало, но, как один из компонентов терапии, применяются отдельные виды пилингов. В этих случаях используют, прежде всего, пилинг на основе молочной кислоты, полученной из ферментированного молока. Он постепенно поникает в кожу, поэтому редко вызывает раздражение. При розацеа показан пилинг на основе уже упомянутой азелаиновой кислоты и миндальный пилинг. Для особенно хрупких капилляров применяются Аргипил с аргинином и молочой кислотой, его можно делать даже в период солнечной активности. Другой препарат – Лактипил с 90% молочной кислоты и DMAE можно делать только в отсутствие солнца. Пилинги рекомендованы курсами – от 4 до 8 поцедур раз в неделю. Цена процедуры – от 3000р.

Миндальный пилинг при розацеа также допустим, так как он мало отличается от молочного по принципу действия. Поскольку миндальная кислота, как и молочная, относится к классу альфагидрокислот, ее крупные молекулы очень медленно проникают в кожу, поэтому воздействие идет максимально бережно. Его можно делать регулярно раз в две недели или курсом из 6 процедур раз в неделю. Стоимость — от 1000р.
При аппаратном газожидкостном пилинге, который еще называют аквапилингом, кожу деликатно обрабатывают струей физиологического раствора и кислорода. Во время процедуры на кожу также наносят витаминные растворы и вещества, способствующие укреплению стенок капилляров, что очень важно при розацеа. Курс состоит из 3-10 процедур, затем екомендуется делать поддерживающие сеансы раз в месяц. Цена — от 3000р.
Практикуется и применение комбинированных пилингов-сывороток с натуральными фруктовыми кислотами. Они помогают очистить кожу, чтобы облегчить проникновение антиоксидантов и противовоспалительных препаратов и стабилизировать состояние кожного барьера. Этот метод хорошо себя зарекомендовал, но как монотерапия, он использоваться не может. Повторяем, что лечение розацеа — процесс комплексный.
Мезотерапия, озонотерапия при наличии телеангиоэктазий
Некоторые специалисты предлагают локальную озонотерапию – под кожу вводится озоно-кислородная смесь общим объемом 15 мл 3 раза в неделю в течение месяца. Проводится и мезотерапевтическое лечение розацеа. Ее основные задачи укрепить стенки сосудов и оказать противовоспалительное и дренажное действие. Коктейли с антиоксидантами, микроэлементами и витаминами вводятся паравертебрально в шейном и верхнегрудном отделах, в зоне желудка, также обкалываются отдельно папулы и пустулы. Во время менструации мезотерапию лучше не проводить – у больных с розацеа всегда повышена кровоточивость. Количество сеансов определяет врач. Цена от 2500р.
У озоно- и мезотерапии есть противопоказания: беременность, лактации,сахарный диабет,нарушение свертываемости крови,ожоги, свежие рубцы, раны, порезы, ссадины в зоне воздействия,воспалительные заболевания кожи в острой стадии,акне в стадии воспаления,аллергия в стадии обострения,острые воспалительные состояния организма,любые активные инфекционные болезни.
Электрокоагуляция и криотерапия
Несмотря на длительность курса и болезненность процедуры, для лечения розацеа до сих пор применяют электрокоагуляцию. С помощью электрода разрушают телеангиоэктазии, папулы и пустулы. Но ток слабой силы не дает ожидаемого эффекта, а более сильные разряды могут спровоцировать осложнения. Интервал между процедурами – 2-3 дня. Курс достигает 20 процедур. От 3500р. за сеанс.
Достаточно эффективна при лечении розацеа криотерапия – массаж жидким азотом очень низкой температуры – 196 градусов. Она показана на любой стадии, весьма бюджетна и оказывает выраженное сосудосуживающее и противовоспалительное действие. Курс может доходить до 15 процедур три раза в неделю, потом рекомендуются поддерживающие сеансы раз в неделю. От 800р.
Лазерные методики и фототерапия при лечении розацеа
Очень распространена лазерная терапия. При лечении розацеа используют лазеры, которые различают лишь кровеносные сосуды красного или розового цветов, это минимизирует вред эпидермису. Сейчас популярен неодимовый лазер с динамической системой охлаждения. Но при желании пациента может применяться местная анестезия. Первые результаты лечения розацеа могут быть видны уже через два сеанса, но надо понимать, что такие процессы проходят по- разному в каждом случае, все зависит от стадии заболевания, кожи пациента и прочих факторов. Не стоит доверять рекламе, утверждающей, что через 4 процедуры вы избавитесь минимум от 70% розовых угрей. Может потребоваться значительно большее количество процедур. О стоимости говорить трудно, потому что она складывается от количества вспышек. Стоимость вспышек определяется политикой клиники. Применяют также аргоновый лазер и СО2 лазер.

Аппаратная методика IPL- с использованием интенсивного пульсирующего света также помогает справиться с телеангиоэктазиями и папулами и минимизировать красноту лица. Курс разрабатывается индивидуально, а сеансы проходят с интервалом 3-4 недели. Работа по сходному принципу может проводиться и на других аппаратах для фотоомоложения, таких как FPL. Но и лазерные, и фотометодики применимы только в отсутствие солнечной активности.
Дермабразия при наличии телеангиоэктазий
При предельно запущенной стадии розацеа – ринофиме – уже применяется дермабразия. Кожу шлифуют, избавляясь от гипертрофированной соединительной ткани. Это позволяет вернуть носу былые очертания. Эпителизация наступает не раньше, чем через 10 дней после шлифовки, а краснота сохраняется до трех месяцев. Цена – от 2000р. за 1кв.см.
Домашний уход
Правильно подобранные средства для домашнего ухода – это неотъемлемая часть терапии. Они призваны ухаживать за стенками сосудов, снимать покраснения и успокаивать кожу. Обычно продукты назначает врач. Но есть ряд продуктов, которые можно использовать при розацеа даже без назначения врача – они справляются со своими задачами, гипоаллергенны, не содержат мыла, спирта и красителей.
Очищающий пенящийся гель Effaclar Purifying Foaming Gel (La Roche Posay) на основе термальной воды для жирной чувствительной кожи. 200мл, 670р.
В серии Sensibio (Bioderma) есть крем Sensibio AR для ухода за кожей, имеющей постоянные покраснения. Средство рекомендуется производителями при комплексном лечении розацеа. Крем нужно наносить дважды в день на предварительно очищенную кожу. Для очищения предлагается мицеллярная вода Sensibio Н2О. 250мл, 600р. Если покраснения и розовые угри сильно выражены, стоит нанести крем Sensbio Forte – он обещает быстро успокоить кожу. 40 мл,750р.

Марка Uriage создала для гиперчувствительной кожи линию Tolederm. Питательный и успокаивающий крем для сухой кожи Tolederm Rich обещает в самые короткие сроки вернуть коже комфортное состояния и интенсивно увлажнять ее. 50мл, 950р.
У Uriage есть и известный крем Roseliane, обогащенный термальной водой и экстрактом женьшеня. Он также призван бороться с розовыми угрями и нормализовывать микроциркуляцию. 40мл, 600р. Схожий крем Soins anti-rougeurs выпускает компания Avene. Он успокаивает, обладает противоотечным действием и содержит солнцезащитный фактор 10. 40мл, 900р.
Марка GiGi разработала Derma Clear — мультифункциональную линию для акне и розацеа + омоложение. Защитный увлажняющий крем с SPF 15 (GiGDCCreamProtective SPF-15) содержит азелаиновую кислоту, кремний и витамин Е. 75мл, 2250р.
Набор для домашнего ухода DC Kit включает в себя очищающий мусс (100мл), увлажняющий крем (75мл), гель для локальной обработки (40мл) и мягкую щеточку для кожи с розацеа. Все средства обладают противовоспалительным и восстанавливающим действием. Цена – 4700р.
Есть и отдельный гель для локальной обработки розовых угрей и пятен DC ON THE SPOT. Он содержит азелаиновую кислоту, алантоин, глицерин и экстракт корицы. Гель должен осветлять и оказывать антисептическое действие. 40мл, 2250р.
В составе терапевтической маска DC Therapeutic Mask для ухода за кожей со специфическими проблемами — азелаиновая кислота, оксид цинка, молочная кислота, каолин, карбонат магния, экстракты ромашки и гамамелиса. 75мл, 2250р.
В этой линии есть очень функциональный продукт – одноразовые ватные диски для глубокого очищения проблемной кожи. Они сделаны из высококачественного хлопка и пропитаны составом с мочевиной, азелаиновойкисотой и экстрактом гамамелиса и глицерином. После обработки лица таким диском надо умыться теплой водой. 1880р.
Американская марка lefarm представляет питательный и увлажняющий крем для кожи с розацеа Redness & Blemish Control. Он предназначен для ухода за сухой кожей, способствует быстрому исчезновению эритемы. По словам производителей, средство помогает остановить развитие розацеа. 15мл, 850р.
Швейцарская компания Quasix специализируется на выпуске продуктов для борьбы с розацеа, демодекозом и себорейным дерматитом. В линейке есть гель для жирной кожи, крем для сухой и крем-протектор для гиперчувствительной кожи, требующей защиты от внешних факторов с SPF 30. Все продукты расфасованы по 30 мл и стоят 1300р. за каждое средство.
фото симптомы и лечение у взрослых
Розацеа – это заболевание кожи с хроническим неинфекционным происхождением, оно характеризуется кожным покраснением (сосуды в виде звёздочек или высыпания с гноем, а также прыщи), чаще появляется на лице.
Без лечения на кожных покровах образуются инфильтраты и утолщения, гнойники. На самых поздних стадиях заболевания поражается роговица глаз, что приводит к постоянному слезотечению и кератитам. Лечение длительное, выбор конкретной методики зависит от стадии патологического процесса.
Обычно используются местная и системная антибиотикотерапия, хирургическое вмешательство, фотокоагуляция и лазеротерапия.
Причины и механизм развития
Розацеа – это хроническое заболевание кожи, которое проявляется устойчивым покраснением кожи щек, носа, лба, которое проявляется в виде высыпаний ярко-розового цвета, сосудистыми звездочками, гнойничками и атрофией кожи.
Даже сегодня сказать с полной уверенностью о причинах и механизмах возникновения розацеа, к сожалению, нельзя. Существует два предположения: с одной стороны, считается, что в основе заболевания лежит высокая чувствительность сосудов к различным физическим воздействиям окружающей среды (холод, жара, сухой воздух, или резкие перепады температуры), а с другой стороны, считается, что заболевание имеет наследственный характер. То есть ломкость и хрупкость сосудов – это генетическая предрасположенность, так как у основной массы людей нет никаких реакций на подобные раздражители.
Существовало предположение, что болезнь вызывает клещ под названием демодекс (Demodex folliculorum), который паразитирует на коже лица и в сальных железах волосяных фолликулов. Также считалось, что данный клещ вызывает заболевание демодекоз, которое способствует возникновению розацеа. Однако современные исследования установили, что демодекс находится на коже и у абсолютно здоровых людей и лечить его не надо.
Также существует предположение, что возникновение розацеа имеет тесную связь с заболеваниями желудочно-кишечного тракта. Появление розовых угрей вызывает бактерия Helicobacter pylori, которая несет ответственность за развитие гастрита и язвенной болезни желудка. Таким образом, заболеванию розацеа больше подвержены люди с гастритом и язвенной болезнью, чем те, у которых данная бактерия не обнаружена.
Существует мнение, что вызвать появление розовых угрей также могут лекарственные препараты. И это отчасти верно. Так, вызвать «стероидную розацею» могут кортикостероидные мази, которые нельзя применять для лица.
Таким образом, розацеа чаще развивается в следующих случаях:
- у женщин в период менопаузы, полового созревания или беременности, так как в этот период изменяется гормональный фон, что сказывается на состоянии сосудов;
- у людей с очень светлой кожей, «кельтским» фенотипом. Не зря же англичане называли розацеа – «проклятием кельтов»;
- у людей с чувствительной кожей и ломкими сосудами;
- у лиц, страдающих хроническими формами аллергического и контактного дерматита;
- при нарушениях в работе эндокринной системы;
- у лиц, страдающих вегетососудистой дистонии, с поражением сосудистой сетки лица;
- у лиц с заболеваниями желудочно-кишечного тракта;
- при употреблении алкоголя, горячей или пряной пищи;
- при резкой смене температуры на улице, в помещениях, в саунах и банях.
Розацеа встречается в анамнезе у представителей обоих полов, но женщины страдают этим заболеванием чаще. Северные народы, проживающие в условиях резко континентального климата, с генетической точки зрения больше предрасположены к появлению розовых угрей, чем люди, проживающие в теплых странах.
Симп
эффективное лечение, причины, симптомы, народные средства
Беспокоят розовые, зудящие угри, объединяющиеся в единые растущие очаги, уродующие лицо? Не знаете причину появления такого коварного заболевания кожи? Хотите знать всю информацию об этом недуге, а также современные и народные методики его лечения? Читайте внимательно – будет интересно и познавательно!
Какую информацию Вы узнаете:
Что такое розацеа
До конца не установлена точная причина появления такого заболевания
Хроническим, рецидивирующим дерматозом эпидермиса, для которого характерно течение в стадиях, имеющее полиэтиологическую природу с возможным ангионеврозом венозной системы, принято называть розацеа.
Если говорить проще, то это заболевание проявляется в виде стойких, зудящих покраснений на коже с уплотнениями в виде узелков, соединяющихся в единые образования. Они могут покрываться чешуйками, кожным жиром, а также гнойниками.
До конца не установлена точная причина появления такого заболевания. Медики выделяют несколько возможных факторов, которые могут провоцировать развитие этой патологии.
Возможные причины появления розацеа
Долгое время возбудителем этого заболевания считался подкожный клещ – демодекс. Однако на основании проведенных многочисленных научных опытов и лабораторных исследований была установлена его полная непричастность к возникновению болезни, а также рецидивам (повторным появлениям симптомов).
Возможными причинами появления розацеа в настоящее время считаются экзогенные и эндогенные факторы.
К экзогенным факторам относят: алкогольные напитки, курение, действие тепла/холода, ультрафиолетовое излучение, запыленность воздуха. В этой же категории горячая, острая, копченая, жареная и жирная пища, горячие напитки, частые стрессовые ситуации.
Эндогенными факторами считают болезни эндокринной системы, психовегетативные заболевания, нарушения в работе почек и мозга, сбои иммунной системы, наследственный фактор, инфекционные заболевания эпидермиса и ЖКТ, в том числе наличие бактерии Хеликобактер Пилори (является причиной возникновения гастритов), влияние медиаторных веществ, вазоактивных пептидов, гормональных мазей и таблеток.
В зоне риска находятся женщины от 40 до 65 лет.
Симптомы и стадии заболевания
Основными признаками розацеа считают стойкие покраснения, зуд, образование угревых узелков розового цвета, а также гнойниковых инфильтратов.
Выделяют 3 стадии течения заболевания со следующими характерными признаками этого процесса:
- Эритэматозно-телеангиэктатическая стадия выражается умеренным покраснением, периодически локализующимся по центру лица. В ходе развития болезни покраснения становятся стойкими и более обширными (могут захватывать все лицо и шею), узелки уплотняются. При этом человек испытывает чувство зуда, жжения, покалывания на пораженных участках кожи, которые со временем приобретают синеватый оттенок.
- Папуло-пустулезная стадия характеризуется появлением в области щек, носа, подбородка, лба и носогубных складок красных папул, размер которых может достигать 5 миллиметров. Их структура плотная, с тонкими чешуйками на поверхности. Локализуются они изолированно или группируются без слияния с другими очагами. Эта стадия сопровождается появлением инфильтратов и отечности кожи.
- Пустулезно-узловатая стадия проявляется в возникновении стойких отдельных покраснений с множеством новых очагов на поверхности кожи, а также бляшек, отечных узелков и папул, сливающихся в единые, обширные конгломераты. К увеличению участков поражения кожи приводят гиперплазия сальных желез, появление уплотнений соединительной ткани, рубцовые деформации. На этом фоне происходят нарушения в крово- и лимфотоке, появляется одутловатость лица. Рост опухолевидных образований обезображивает лицо, начинает развиваться тяжелая форма заболевания — ринофима.
Примерно у половины пациентов наблюдается поражение глаз, сопровождающееся покраснением, сухостью, слезотечением, резью и ощущением присутствия инородного тела.
Способы диагностирования
Результативность лечения розацеа во многом зависит от целого ряда проведенных медицинских обследований, которые могут быть многочисленными.
Лечащий врач назначает общий/биохимический анализы крови, мочи, бактериологический посев кала, липидограмму, коагулограмму, биопсию эпидермиса, УЗИ всех органов.
Такое заболевание поддается лечению, однако для него типичны периоды обострений и стойких, продолжительных ремиссий.
Методики лечения розацеа
Учитывая множественные клинические проявления этого заболевания, а также отсутствие единой концепции возникновения этой патологии, врач-дерматолог, как правило, использует различные методики лечения.
Лечение предлагается комплексное, подразумевающее назначение препаратов для внутреннего и внешнего применения, а также использование разнообразных аппаратных и физиотерапевтических методик. Будет рекомендовано и применение местных препаратов, обладающих сосудосуживающим действием.
К медикаментозным средствам относят: компрессы с 2% раствором борной кислоты, резорцина, которые эффективно устраняют чувство зуда и жжения, препараты на основе тетрациклина, антипаразитарные, группы нитромидазола, антигистаминные вещества, синтетические ретиноиды, а также антибиотики. Хороший эффект оказывают мази на основе серы.
Для жирной кожи с выраженной себореей показано применение лосьонов, а также гелей, обладающих противовоспалительным, регулирующим выделения кожного жира, очищающим, глубоко отшелушивающим, открывающим поры и дезинфицирующим кожу действием.
Под запретом спиртсодержащие и гормональные средства, а также посещение солярия, бани, сауны!
К физиотерапевтическим и аппаратным методикам относят:
- криотерапию, выполняемую путем контакта поврежденных участков кожи с жидким азотом, охлажденным до критически низких температур. Такую процедуру выполняют через день или каждодневно (необходимо не менее 10 сеансов). Она может назначаться в виде отдельной методики лечения, а также в составе комплексного воздействия с целью глубокого отшелушивания пораженных кожных слоев;
- ротационный массаж, проводимый на первой стадии болезни для исчезновения отечности и ускорения лимфооттока 2 раза в день на протяжении нескольких минут круговыми поглаживающими движениями;
- электрокоагуляцию (второе название – прижигание), проявляющуюся в непосредственном воздействии электродов на очаги поражения эпидермиса, приводящую к разрушению красных новообразований. Потребуется пройти от 20 до 100 таких процедур;
- лазерное облучение, обеспечивающее продолжительную ремиссию и высокую эффективность в лечении за счет разрушения поврежденных сосудов, близко расположенных к поверхности эпидермиса длинноволновым лазерным лучом, вызывающим тепловой эффект и не затрагивающим прилегающие ткани. Такую процедуру требуется проводить через день по 25 минут на протяжении 6 сеансов.
Хирургические методики лечения
Сеанс проводится под местными обезболивающими препаратами с помощью аппаратов
При прогрессировании заболевания до стадии ринофимы в большинстве случаев назначается хирургическое вмешательство, заключающееся в вырезании патологических тканей, разросшихся до больших размеров.
Оперативными методикам также считаются механическая шлифовка кожи и дермабразия. Они помогают снимать поверхностный слой эпидермиса вместе с верхним шаром самой дермы. Сеанс проводится под местными обезболивающими препаратами с помощью аппаратов, оснащенных специальной хирургической фрезой.
После этих процендур назначается поддерживающая терапия со специальными лекарственными средствами во избежание наступления повторных рецидивов.
Ранняя диагностика и своевременное лечение на начальных стадиях болезни способны исключить усугубление патологических процессов поражения кожи, которое может привести к полной перестройке клеток эпидермиса с перерождением их структуры.
Народные методики лечения
Хотим предупредить, что народные рецепты лечения требуют обязательного согласования с лечащим врачом, а также проведения предварительного теста на аллергическую реакцию. Они полностью не вылечат вас от этой патологии, но существенно снимут воспаления и будут способствовать скорейшему заживлению кожи.
- Пятипроцентным раствором прополиса (продается в аптеках) протирайте пораженные участки кожи на ночь, а утром снимайте образовавшуюся тонкую пленку при помощи антибактериальных составов, например хлоргексидина. Прополис показал высокую эффективность при лечении розацеа. Вместе с этим рекомендуется принимать отвар, состоящий из листьев крапивы, молодых стеблей лопуха и полевого хвоща, взятых в равных соотношениях. Две столовые ложки такой смеси заливают ½ литра воды и подвергают кипячению в течение 5 минут, принимают по 100 граммов до еды.
- Сок из клюквы издавна считался эффективным средством при лечении такой патологии. Из плодов свежей клюквы получают сок, смачивают им ватный тампон или марлевый отрез, накладывают на проблемные зоны и оставляют на 40 минут. После этого лицо потребуется ополоснуть прохладной кипяченой водой, высушить и немного припудрить. Такая процедура выполняется 1 раз в день до момента уменьшения красноты и количества узелков, после чего потребуется ее выполнять через день, затем через два и так далее — до полного исчезновения симптомов. Если у вас возникли неприятные ощущения в виде жжения, попробуйте развести сок клюквы водой в соотношении 1:1.
- Регенерирующим, противовоспалительным, заживляющим и восстанавливающим кожу действием обладает сок алоэ, листья которого были предварительно выдержаны в темном прохладном месте в течение 2 недель. Берут воду и сок алоэ в равных соотношениях, тщательно смешивают состав. Ватный диск или отрез бинта смачивают в таком растворе, накладывают на пораженные розацеа участки кожи и выдерживают в течение 20 минут. Потребуется провести не меньше 20 таких сеансов.
- Отваром из липы и ромашки также успешно лечат эту патологию. Для его приготовления берут 1 столовую ложку этих трав, смешанных 1:1, заливают ее стаканом кипящей воды, плотно закрывают крышкой и настаивают до полного охлаждения. Из такого настоя делают примочки (смотри п.3).
- Таким же образом готовится и отвар из пижмы, шалфея и череды. Полученным настоем делают примочки.
- Большой лист лопуха моют под проточной водой, делают в нем отверстия для глаз, рта и носа, после чего сразу прикладывают к лицу и придерживают руками в течение 20 минут.
- Свежие листья бузины промывают, ошпаривают кипятком, дают им немного остыть и накладывают на лицо в виде маски, держат 20 минут.
- Взятые в равных соотношениях сухие травы подмаренника, красного клевера, лопуха и конского щавеля заливают кипящей водой из расчета 1 столовая ложка смеси трав на стакан кипятка. Состав должен остыть, после чего из него нужно будет делать компрессы, выдерживая их на коже в течение 20 минут. Выполнять такую процедуру нужно будет ежедневно в течение месяца.
- Сок свежей капусты разводится теплой водой в пропорции 1:1. Из него делаются примочки на кожу лица при помощи марлевого отреза. Держат на лице такие маски не меньше 20 минут. Понадобится сделать 20 сеансов, выполняемых через день.
- Делают сок из одуванчика (перемалывают на мясорубке или в блендере цветки, листья и корни), добавляют немного меда, чтобы убрать горечь и сок ½ лимона. Пьют этот состав на протяжении 2 недель по столовой ложке 4 раза в день за 30 минут до еды.
- Хорошие результаты показал отвар из мяты и календулы, принимаемый вовнутрь. Для его приготовления берут по столовой ложке травы мяты и цветков календулы, заливают их 1 литром холодной воды, кипятят 10 минут, а настаивают 20. Процеживают получившийся отвар и пьют по стакану дважды в день за полчаса до еды. Можно добавить немного меда для вкуса. Пьют его целый месяц ежедневно, потом делают на неделю перерыв и снова употребляют месяц. Полный курс — 3 цикла.
- Отлично снимают воспаления на коже при розацеа ванночки из липы. Делаются они так. Липовый цвет (цветки) в количестве ½ стакана заливают 2 литрами воды, доводят состав до кипения и охлаждают до 15 градусов. Берут удобную широкую емкость, наливают в нее этот отвар и опускают туда лицо на 5 секунд. Отдыхают 5 секунд и снова все повторяют. Длительность процедуры 10 минут (утром и вечером).
- Останавливает прогрессирование розацеа ромашковый лед. Сначала готовят отвар, состоящий из 2 столовых ложек ромашки, проваренной на слабом огне в течение 10 минут в 0,5 литра воды. Охлажденный и процеженный отвар разливают в формочки и замораживают. Кусочки такого льда используют для умывания кожи методом массирования по 5 минут каждый день. Лицо после такой манипуляции не вытирают, а ждут его самостоятельного высыхания.
- Голубая и зеленая глина оказывает регенерирующее, укрепляющее, противовоспалительное, витаминное, тонизирующее действие, насыщает клетки всеми необходимыми микроэлементами, возвращающими коже здоровье и упругость. Берут 2 столовых ложки порошка глины, разводят ее очищенной водой до кашеобразного состояния, наносят в виде маски на кожу лица, оставляют в течение 30 минут и смывают теплой кипяченой водой. Такую маску делают каждые 4 дня по 1 разу в день, лучше всего вечером.
Видео: Розацея и гликолевый пилинг
Выздоравливайте!
лечение, причины, как лечить, причины
 Лечение розацеа на лице должно быть своевременным. Розацеа (розовые угри) — заболевание кожи, не относящееся к инфекционным, чаще появляется на лице.
Лечение розацеа на лице должно быть своевременным. Розацеа (розовые угри) — заболевание кожи, не относящееся к инфекционным, чаще появляется на лице.
Характеризуется покраснением кожи, сосудистыми звездочками, гнойничковыми высыпаниями.
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции! Здесь можно записаться на прием к врачу.
Лечение
В дерматологии разработаны комплексные способы лечения. Одни препараты убирают косметические, внешние проявления, другие направлены на устранение внутренних проблем, следствием которых является розацеа.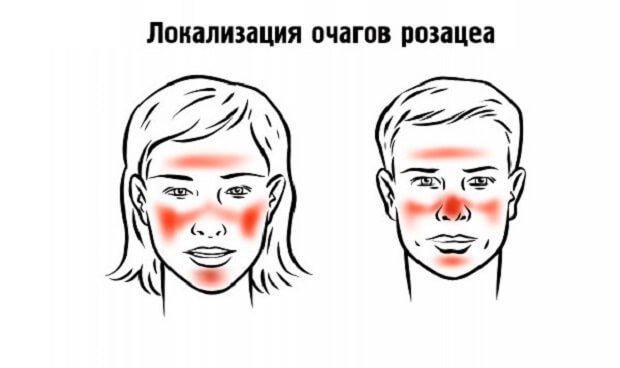
Комплексная терапия включает:
- Препараты для внутреннего потребления;
- Физиопроцедуры;
- Средства для устранения наружных проявлений болезни.
Если заболевание не интенсивно, и характеризуется слабыми высыпаниями, звездочками, то сначала могут предложить только средства наружного применения. Среди них гели, мази, кремы, разные примочки.
Одни средства наружного применения содержат антибиотики — метрогил, розекс, розамет, другие с ихтиолом, нафталанской нефтью. При тяжелом течении болезни в ход пойдут антибиотики.
Дерматологи широко используют антибиотики тетрациклиновой группы:
- Окситетрациклин;
- Тетрациклина гидрохлорид;
- Миноциклин.
Хорошо зарекомендовал себя и Метронидазол.
Заболевание сопровождается зудом. Для его устранения подбирают противоаллергические препараты — супрастин, тавегил, кларитин и другие.
Сосудистые звездочки убирают витаминным комплексом аскорутин. Он помогает укрепить стенки сосудов.
В самый разгар заболевания выписывают успокоительные препараты. При тяжелом течении — антидепрессанты.
Чтобы не провоцировать обострение болезни, надо избегать жарких и душных помещений, или наоборот переохлаждения. Нельзя долго быть под прямыми солнечными лучами.
Лечение бывает длительным, от нескольких недель и до нескольких месяцев.
Причины болезни
Врачи указывают на несколько основных причин розацеа на лице:
- Подкожные клещи. Многие сходятся во мнении, что эту болезнь вызывают микроскопические клещи демодекс, обитающие в подкожных слоях. Но не у всех больных были выявлены эти паразиты.
- Генетический фактор. В семьях, страдающих от розацеа, примерно в 40% случаев она наблюдается и у близких родственников. Иногда описывались случаи, когда были больны все члены семьи.
- Прослеживается связь между розацеа и болезнями ЖКТ. Среди заболевших страдали гастритом от 50 до 90 %, а патологиями в нормальной работе тонкого кишечника — 35%.
- Нарушения эндокринной системы — климакс, диабет, сбои в обмене веществ.
- Внешние факторы. Перегрев, переохлаждение, употребление продуктов, раздражающих слизистую желудка. Это часто находит отражение на лице в виде звездочек, прыщиков и т. д.
- Некоторые специалисты выдвигают теорию, что гнойничковые высыпания вызываются видами бактерий. Но, инфекционная теория не подтверждается и в гнойных образованиях не выявлено никаких бактерий. Антибактериальные препараты дают хороший результат при лечении.
- Применение некоторых лекарств может вызвать розацеа.
- Стрессы, длительные переживания — это тоже возможные факторы высыпаний и других кожных изменений на лице.
Симптомы заболевания
Клиника заболевания будет зависеть от стадии болезни:
- Начальная стадия или эритематозная. Начало розацеа характеризуется появлением покраснений на щеках, подбородке, крыльев и кончика носа, в центре лба. Эти пятна видны не все время, а появляются под действием раздражителей — прием острых продуктов, алкоголя, любой стресс, интенсивная физическая нагрузка, холод, жара, косметика, лекарства. Постепенно заболевание прогрессирует, и покраснения уже не исчезают, появляются сосудистые звездочки. Кожа в этот период делается сухой, появляется шелушение, отечность, зуд, стянутость, синюшность.
- Если не принимать никаких мер, то следующей стадией станет папуло-пустулезная. Эта стадия характеризуется появлением гнойничковых высыпаний. Сначала это небольшие участки, далее захватывается все большая территория, и начинает опускаться на шею, область груди, или поднимается на волосистую часть головы. В момент появления высыпаний наблюдается сильнейший зуд.
- Дальнейшее прогрессирование розацеа ведет к фиматоидной стадии. В этот период могут появляться инфильтраты, воспаление узлов. Пораженные участки уплотняются, делаются бугристыми. У мужчин может образоваться ринофима — шишковидный нос. Кончик носа увеличен, синюшного цвета с сетью красных капилляров. Бугристые образования возникают и на других частях лица — подбородке, лбу, мочке уха. Изменения характерны для мужчин. Женские гормоны не дают образоваться бугристым проявлениям.
- Розацеа поражает глаза. Иногда это происходит раньше, чем появляются кожные изменения. Больной ощущает резь в глазах, зуд, слезоточивость, появляется покраснение, отек.
Используем крем и мазь
При подборе крема или мази для лечения розовых угрей необходимо опираться на рекомендации специалиста. Чаще назначается мазь Скинорел или Метрогил гель.
Для быстрого избавления от розацеа дерматолог может предложить использовать крема с 1%-ым содержанием метронидазола. Наносится он тонким слоем, 2 раза в день.
Лечение длительное, не менее месяца. Крем «Розанет» содержит метронидазол и позволяет вылечить много других кожных заболеваний.
Крем лечит, отлично смягчает и питает кожу. Используют средство при отсутствии воспалительных процессов на лице. Если при лечении одним кремом появились дополнительные раздражения и зуд, то врач рекомендует заменить его на другой.
Для снятия побочных действий от других препаратов, часто назначают крем «Клин Ак». Он хорошо успокаивает кожные покровы, снимает красноту, раздражения. Наносят его 2 раза в день.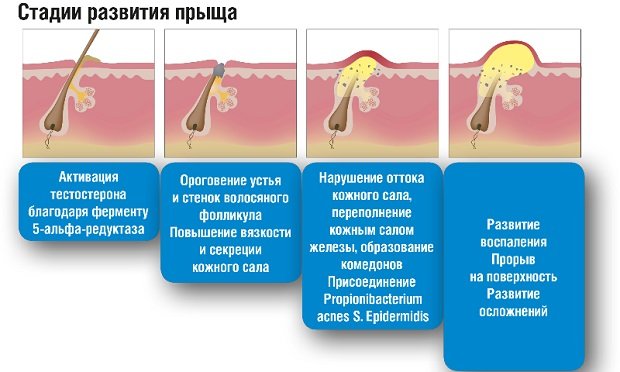
В составе крема есть масло жожоба, каритэ. Эти компоненты делают средство безопасным при розацеа и минимизируют побочные эффекты.
От покраснений и высыпаний назначают крем «Антиружер».
Чувствительная кожа хорошо реагирует на «Розалиак». В нем отсутствуют ароматизаторы и он хорошо удерживает влагу, убирает покраснения.
Кремы и мази, содержащие азелаиновую кислоту, избавляют от розовых угрей. Среди них Финацея, Азелик.
Средства наружного использования эффективны в составе комплексного лечения, когда убираются внешние причины, внутренние. Только врач подберет индивидуальный курс лечения.
Видео
Надежные лекарственные препараты
Учеными уже доказано, что ключевым фактором возникновения розацеа является недостаток в организме витамина А. Препараты с содержанием ретинилпальмитата наиболее эффективны в борьбе с болезнью. Первые видимые результаты могут появиться через месяц, а то и больше использования витаминных средств.
Их начинают применять небольшими дозами, постепенно увеличивая. Лечение идет под контролем врача.
Хорошая отдача получается при применении витамина А вместе с альфа-оксикислотой. Сначала организм подпитывают ретинилпальмитатом, а затем назначают крем, с содержанием альфа-оксикислоты.
Эффективен такой препарат, как изотретиноин с ретинолом.
Если причиной розацеа стал клещ, то назначают мази Винкельсона, Ям, бензил-бензонат — 10% суспензия, спрегаль.
В сложных ситуациях применяют антибиотики — доксициклин, миноциклин, или антибиотики из группы макролидов. Наблюдается хорошая эффективность в сочетании тетрациклина и орнидазола.
Легкая стадия лечится путем наружных мазей и метронидазола.
Косметологи предлагают свои не менее действенные методы лечения розацеа и ее последствий с помощью пилинга, шлифовки.
Как лечить патологию лазером
Лазер в сочетании со светотерапией все чаще используется в лечении розовых угрей. Метод лечения помогает восстановлению соединительных тканей, стимулирует клеточную структуру.
В борьбе с розацеа применяют импульсный лазер с длиной волны от 500 до 1200 нм. Сначала восстанавливают соединительную ткань, а затем проводят фототермолиз.
Процедура не единичная. Для достижения видимых результатов повторяется неоднократно.
Воздействие лазера вызывает дополнительные раздражения, но в дальнейшем наблюдается заметное улучшение. Постепенно кожа становится более аккуратной, сосудистые проявления исчезают.
Лазерное лечение имеет много противопоказаний, и подойдет далеко не каждому желающему. Кормящим и беременным процедура не проводится.
При следующих состояниях и болезнях будет отказано в проведении лазерного лечения:
- Инфекционные болезни в острой стадии;
- Диабет;
- Астма;
- Нарушение свертываемости крови;
- Воспаления, новообразования, повреждения в местах проведения лазеролечения;
- Проблемы психического характера;
- Туберкулез;
- Вероятность возникновения коллоидных рубцов.
Предварительно пройти необходимые обследования. Специалист даст рекомендации к этому виду лечения, или укажет на противопоказания.
Применение народных средств
Как лечить розацеа с помощью народных средств? Используют примочки с отварами из трав, настойки, самостоятельно приготовленные кремы, гели.
Хорошо в течение дня несколько раз освежать лицо термальной водой. Она убирает покраснение, сухость, раздражение, заживляет ткани. Воду просто распыляют на лицо и дают подсохнуть.
Поврежденную кожу лица успокоит и увлажнит огуречная маска. Из свежего огурца сделать сочную кашицу, добавить сока алоэ чайн. ложку и перемешать. Покрыть смесью лицо, выждать 30 минут, и ополоснуть прохладной водой.
С покраснением отлично справляются отвары из ромашки, ароматных лепестков роз, или шалфея. Столовую ложку сырья готовят 5 минут на водяной бане, поместив его в стакан горячей воды. Подготовленный отвар в холодном виде используют в виде примочек.
Клюквенный сок — еще одно отличное средство в борьбе с розовыми прыщами. Марлю, смоченную в клюквенном соке, держать на лице 40 минут.
Делать это каждый день. Когда появятся улучшение, то делать через день.
Ватный диск смочить в пятипроцентной настойке прополиса и протереть осторожными движениями лицо перед сном. Утром лицо протирается спиртовым раствором.
Использовать метод ежедневно, месяц. Затем применять 10%-ную настойку прополиса месяц.
Сделать отвар ромашки, заморозить его в виде кубиков льда и протирать ими по утрам лицо. Протирать минуту.
Сок алоэ разбавляют пополам с водой. Берут марлю или другую хлопчатобумажную ткань, смачивают в этом растворе, накладывают на лицо, выдерживают 20 минут, затем ополаскивают.
Повторять через день. Всего нужно сделать не менее 20 масок.
Полстакана липового цвета размешивают в 2 литрах воды, кипятят, остужают. В отвар опускают лицо на 5 секунд, затем перерыв 5 секунд.
Повторять в течение пяти минут. Процедуру делать утром и перед сном.
Диета при этой болезни
Используя правильные продукты, можно избежать ухудшения состояния кожи лица при розовых угрях. Важно равномерно употреблять пищу в течение светового дня. Кушать небольшими объемами 5 или даже 6 раз в день.
Нужно наполнить свой рацион фруктами, овощами. В них много клетчатки, которая хорошо прочистит кишечник, и это положительно отразится на внешнем виде.
Меню должно включать:
- Ростки пшеницы;
- Цельнозерновые продукты;
- Пивные дрожжи;
- Рыба — любая, но предпочтительнее скумбрия, тунец, сельдь;
- Яйца;
- Гусиное мясо, печень;
- Шампиньоны.
Здесь много витамина В2, который творит чудеса с кожей лица. Можно кушать и куриное мясо, крольчатину. Другие вида мяса не рекомендуются.
Орехи — фундук, грецкий, гранат, перец сладкий и чеснок повысят иммунитет. Морская капуста, морковь, абрикосы, молоко, творог, печень, зелень богаты витамином А, без которого избавиться от розацеа не возможно.
Исключить из рациона:
- Мучное и сладости;
- Жирное;
- Соки;
- Кофе;
- Алкоголь, табак.
Полный перечень продуктов разрешенных и запрещенных подготовит доктор. Чтобы правильно применять продукты и не усугубить течение болезни, сначала надо остановиться на раздельном питании, и прислушиваться и присматриваться к себе.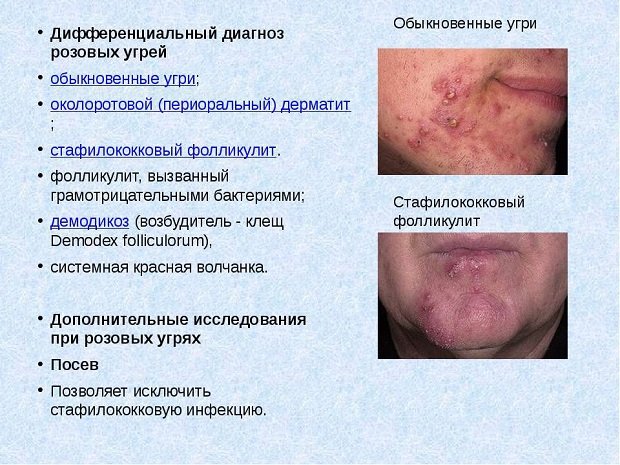
Способ позволяет быстро выявить не подходящие продукты. При отсутствии эффекта от диеты, врач предлагает определенную схему голодания.
Затем постепенно выстраивается индивидуальный список продуктов. Питание не должно быть однообразным. Оно должно содержать необходимые вещества, витамины, микроэлементы.
Возможные последствия и осложнения
Розовые угри на лице меняют внешний вид в худшую сторону. Появляются красные пятна, гнойничковые высыпания, уплотнения. Возникают психологические проблемы, падает самооценка, нарушается нормальное общение с людьми.
Человек все время испытывает чувство дискомфорта, смущения, появляется желание закрыться и не выходить на люди. В сложных случаях требуется помощь психолога.
Если болезнь переходит на глаза, то это грозит более серьезными осложнениями. Воспаляется роговица глаз (кератит), происходит искривление роговицы.
Воспаление может затронуть склеру глаза (склерит). Склерит характеризуется раздражением глаз, ухудшением зрения, появляется боль в глазах.
Это приводит без лечения к слепоте. Своевременное лечение, правильное питание поможет существенно исправить проблемы с кожей, и решить другие трудности со здоровьем и социальной адаптацией.
Розацеа, поразившая мочку уха, без лечения и контроля вызывает ее утолщение и иногда становится причиной снижения слуха.
Некоторые пораженные участки кожи настолько видоизменяются, грубеют, расползаются, что обычными средствами от них уже не избавиться, и помогает хирургическое вмешательство. К таким осложнениями относят: ринофиму, гнатофиму, бефарофиму, метофиму.
4.9 / 5 ( 7 голосов )

