Сохнут и трескаются пальцы рук лечение: Крем для рук от трещин. Что делать, если появились трещины на руках и пальцах. Какой крем выбрать для рук
Трещины на стопах — причины, симптомы, диагностика, лечение и профилактика
Это заболевание развивается вследствие линейного нарушения целостности кожного покрова из-за снижения эластичности и упругости кожи. Дефицит коллагеновых и эластиновых волокон и гидролипидный дисбаланс кожи тоже играют важную роль в появлении трещин на пятках.
Трещины на пятках появляются примерно у каждой третьей женщины и у каждого 4 мужчины старше 40 лет. Надо отметить, что заболевание «молодеет» – данная патология все чаще выявляется у молодых пациентов и у детей.
Я рекомендую вам исключить любое самолечение – чтобы сохранить здоровье стоп, стоит незамедлительно обратиться к врачу-подологу.
Виды трещин на стопах ног
Иногда трещины на стопах ног бывают небольшими, безболезненными, в других же случаях на стопах образуются глубокие кровоточащие раны (разрывы), которые мешают ходить и вести привычный образ жизни. Поверхностные (эпидермальные) трещины располагаются в пределах эпидермиса и заживают без каких-либо следов. Глубокие (эпидермодермальные) трещины захватывают также и дерму, поэтому после их заживления нередко остаются рубцы. Также трещины бывают сухими и влажными, соответственно, возникающими на очень сухой и чрезмерно влажной коже.
Поверхностные (эпидермальные) трещины располагаются в пределах эпидермиса и заживают без каких-либо следов. Глубокие (эпидермодермальные) трещины захватывают также и дерму, поэтому после их заживления нередко остаются рубцы. Также трещины бывают сухими и влажными, соответственно, возникающими на очень сухой и чрезмерно влажной коже.
Причины появления трещин на стопах ног
Причины, которые приводят к появлению трещин, могут быть эндогенными (внутренними) и экзогенными (внешними).
К внутренним факторам относятся:
- нарушения обмена веществ и эндокринные заболевания: сахарный диабет, ожирение;
- авитаминоз – дефицит витаминов А, Е, В;
- аллергия;
- заболевания ЖКТ;
- заболевания печени и почек;
- гормональные нарушения;
- деформация стоп и пальцев, например, при плоскостопии;
- сердечно-сосудистые заболевания;
- кожные заболевания, включая экзему, псориаз, ихтиоз;
- прием некоторых лекарственных препаратов;
- резкое ограничение в питании жиров.

К внешним факторам появления трещин на стопах относятся:
- ношение неудобной обуви, в том числе воздухонепроницаемой, а также синтетических носков;
- климат и состояние окружающей среды – при жаркой погоде ноги отекают, в результате обувь становится неудобной, нарушается кровообращение;
- несоблюдение правил личной гигиены;
- некорректно выполненный педикюр – например, неаккуратное срезание кожи и использование грубых пилок и пемзы;
- хлорированная вода, температурные воздействия при посещении бани и сауны;
- ходьба босиком по жесткой поверхности.
Трещины на пятках носят рецидивирующий характер. Поэтому я в своей практике всегда выявляю причину появления этой патологии.
Трещины редко являются самостоятельным заболеванием – чаще это проявление на коже, указывающее на неполадки во всем организме. В ряде случаев они являются «маркёром» нарушения нейро-эндокринно-иммунного обмена, витаминно-минерального баланса, грибковой инфекции, ортопедической патологии.
Азарова Е.С., врач-подолог (подиатр), миколог, дерматокосметолог, травматолог-ортопед.
К какому врачу обратиться при заболевании ногтей и стоп? Все о подологии.
Диагностика и лечение трещин на стопах
При подозрении на присоединение инфекции врач берет мазок содержимого ранки с целью определения возбудителей и их чувствительности к антибиотикам. При аллергии проводится кожный тест в целях выявления аллергена.
Лечение трещин на пятках зависит от причины их появления, что выясняется на приеме у врача и после обследования. При наличии внутренних причин появления трещин на стопах самолечение и применение первых попавшихся аппликаций и мазей не даст желаемого эффекта, а может только усугубить ситуацию.
Для терапии трещин врач, в зависимости от результатов обследования, порекомендует применять заживляющие мази, смягчающие кремы, которые обладают антисептическим, противовоспалительным и противомикробным действиями, контрастные ванночки.
Для профилактики появления трещин на стопах необходимо:
- уделять внимание качеству и частоте педикюра;
- соблюдать гигиену кожи стоп – мыть ноги не менее двух раз в день;
- при необходимости применять препараты, которые увлажняют кожу стоп и смягчают ее, уменьшают потоотделение, препятствуют шелушению и возникновению грибковых заболеваний;
- при плоскостопии пользоваться специальными стельками и супинаторами, а также носить ортопедическую обувь;
- применять пемзу только с мелким абразивом и не увлекаться чрезмерным удалением отмершей кожи на стопах. До полного заживления трещин пемзой и пилками пользоваться нельзя.

Несмотря на кажущуюся несерьезность такого дефекта, это заболевание является серьезным повреждением кожи, которое служит воротами для бактериальных и грибковых инфекций.
Учитывайте, что иногда лечение занимает длительное время. Поэтому, если вы планируете открыть сезон босоножек, желаете заниматься плаванием в бассейне или отправиться в отпуск, заблаговременно обратитесь к врачу для коррекции имеющейся проблемы.
Врачи-подологи и дерматологи не только избавят Вас от трещин на пятках, но и не допустят рецидива, чего не может гарантировать ни один специалист по педикюру, который может частично убрать внешние проявления заболевания. Врачи ОН КЛИНИК обладают многолетней практикой лечения кожных заболеваний, в том числе трещин на коже стоп.
Звоните и записывайтесь на прием, мы сделаем Вас не только здоровыми, но и красивыми!
 Заслуженные врачи.
Заслуженные врачи.Оборудование экспертного класса. Обращайтесь!
Изменения состояния кожных покровов при лечении рака
Какие побочные эффекты со стороны кожи возможны?
Лечение рака, в том числе лучевая и химиотерапия, могут спровоцировать ряд кожных проблем. К наиболее распространенным изменениям относятся покраснение, сыпь, сухость, шелушение и зуд. Кожа может менять цвет, местами становиться светлее или темнее. Кроме того, у онкологических пациентов часто появляются язвы или трещины на коже. Эти побочные эффекты могут вызвать дискомфорт и повысить риск инфекции.
Пациенты с онкологическим заболеванием и их родственники должны следить за признаками нарушения кожных покровов и предпринимать дополнительные меры для защиты кожи. Помочь могут даже самые простые действия: увлажняйте сухую кожу, используйте солнцезащитный крем и обращайте внимание на появление признаков инфекции.
Распространенные кожные проблемы при лечении рака
- Покраснение
- Зуд
- Сухость, шелушение
- Жжение, пощипывание или покалывание
- Сыпь или угреподобные образования
- Трещины или нарушения целостности кожи
- Изменение цвета
- Образование волдырей или шелушение
- Хрупкая, тонкая кожа
- Изменение состояния ногтевых пластин
- Повышенная чувствительность к солнечному излучению
- Медленное заживление ран
- Выпадение волос
Побочные эффекты лучевой терапии со стороны кожи (лучевой дерматит)
Изменения состояния кожных покровов при лучевой терапии встречаются весьма часто. Почти у всех пациентов, проходящих лучевую терапию, наблюдаются те или иные временные изменения состояния кожи в области облучения. Возможны покраснение, зуд, сухость или обесцвечивание кожи. Кожа может шелушиться или на ней могут появиться волдыри. Кроме того, в облученной области может наблюдаться выпадение волос.
Почти у всех пациентов, проходящих лучевую терапию, наблюдаются те или иные временные изменения состояния кожи в области облучения. Возможны покраснение, зуд, сухость или обесцвечивание кожи. Кожа может шелушиться или на ней могут появиться волдыри. Кроме того, в облученной области может наблюдаться выпадение волос.
Как правило, побочные эффекты облучения со стороны кожи развиваются медленно в течение первых нескольких недель лечения и проходят после завершения лучевой терапии. Однако облученные участки кожи будут более чувствительны к солнечному излучению как во время, так и после лечения. Кроме того, на облученных участках после курса химиотерапии может развиться реакция (т. н. реактивация лучевых ожогов).
Во время лучевой терапии кожа требует особого ухода. Важно соблюдать рекомендации врача. Узнайте больше об уходе за кожей во время лучевой терапии.
что такое реактивация лучевых ожогов?
Реактивация лучевых ожогов — это кожная реакция, которая может развиваться при назначении определенных химиотерапевтических препаратов после лучевой терапии.
Побочные эффекты химиотерапии со стороны кожи
Химиотерапия целенаправленно поражает быстрорастущие раковые клетки. Однако препараты, назначенные в рамках химиотерапии, могут также повредить другие виды клеток, в том числе клетки кожи. К распространенным изменениям состояния кожных покровов во время химиотерапии относят сыпь, покраснение, зуд и сухость кожи. Помимо этого, при применении определенных препаратов нередко наблюдается выпадение волос. Некоторые химиопрепараты вызывают потемнение или другие изменения цвета кожи, ногтей или волос. Поврежденные участки кожи зачастую становятся обесцвеченными; например, у пациента могут появиться темные полосы на месте расчесов кожи при зуде. Иногда может наблюдаться отслоение ногтей от ногтевого ложа на пальцах рук и ног. Это состояние называется «онихолизис». Химиотерапия может также вызывать светочувствительность. Это значит, что кожа становится более чувствительной к солнечному излучению, и при этом возрастает риск тяжелых солнечных ожогов.
Химиотерапия может также вызывать светочувствительность. Это значит, что кожа становится более чувствительной к солнечному излучению, и при этом возрастает риск тяжелых солнечных ожогов.
Некоторые лекарственные препараты могут вызывать раздражение кожи вокруг места инъекции, а в случае попадания препарата на кожу на ней могут образоваться язвы. Если в ходе инфузионной терапии пациент чувствует покалывание или жжение, необходимо сообщить об этом врачу или медсестре.
Вероятность возникновения той или иной кожной проблемы зависит от конкретного назначенного противоопухолевого препарата. Врачи могут рассказать семье пациента, какие именно изменения кожных покровов наиболее вероятны, когда они обычно возникают и когда должны исчезнуть.
Побочные эффекты таргетной терапии со стороны кожи
Таргетная терапия воздействует на определенные показатели, контролирующие рост раковых клеток. Тем не менее, применяемые при таргетной терапии препараты могут также оказывать влияние на клетки кожи или клетки других тканей организма, провоцируя побочные эффекты. Как правило, проблемы с кожей во время таргетной терапии менее выражены и зависят от типа и дозы препарата. Одним из основных побочных эффектов таргетной терапии со стороны кожи является сыпь, похожая на акне. Среди других частых изменений состояния кожных покровов отмечаются зуд, сухость, чувствительность к солнечному излучению и изменение цвета кожи.
Как правило, проблемы с кожей во время таргетной терапии менее выражены и зависят от типа и дозы препарата. Одним из основных побочных эффектов таргетной терапии со стороны кожи является сыпь, похожая на акне. Среди других частых изменений состояния кожных покровов отмечаются зуд, сухость, чувствительность к солнечному излучению и изменение цвета кожи.
Некоторые препараты могут вызвать кожную реакцию под названием «ладонно-подошвенный синдром», при которой из-за трения или давления на коже образуются болезненные волдыри или мозоли. При этом также может возникать онемение, пощипывание, жжение или повышенная чувствительность кистей и стоп к высокой температуре.
что такое ладонно-подошвенный синдром?
Ладонно-подошвенный синдром, также известный как ладонно-подошвенная эритродизестезия — это кожная реакция, которая развивается на ладонях рук и подошвах стоп после лечения некоторыми противоопухолевыми препаратами. Возможно также поражение кожи на других частях тела.
Среди симптомов выделяют покалывание, онемение, покраснение, отечность, шелушение, болезненность и образование волдырей. Это состояние может быть и умеренным, и ярко выраженным. При ярко выраженном ладонно-подошвенном синдроме может возникать сильная боль и затруднение при ходьбе или хватании предметов.
Риск развития ладонно-подошвенного синдрома возрастает при назначении определенных препаратов для химиотерапии или таргетной терапии. Ладонно-подошвенный синдром является побочным эффектом следующих лекарственных препаратов:
- блеомицин
- клофарабин
- цитарабин
- доксорубицин
- фторурацил
- брентуксимаб
- пазопаниб
- сорафениб
- сунитиниб
Ладонно-подошвенный синдром может проявляться через несколько недель или даже месяцев лечения. Как правило, симптомы слабеют или проходят в течение нескольких недель после отмены препарата.
Пациентам с ладонно-подошвенным синдромом следует ограничить занятия, связанные с избыточным трением или давлением на пораженные области. Необходимо беречь кожу от чрезмерных воздействий, ограничить контакт с горячей водой и избегать ходьбы босиком. Кроме того, пациенту следует избегать занятий спортом и деятельности, связанной с бегом, прыжками и хватанием предметов.
Необходимо беречь кожу от чрезмерных воздействий, ограничить контакт с горячей водой и избегать ходьбы босиком. Кроме того, пациенту следует избегать занятий спортом и деятельности, связанной с бегом, прыжками и хватанием предметов.
Лечение ладонно-подошвенного синдрома подразумевает применение кортикостероидов, увлажняющих средств и обезболивающих препаратов. При сильно выраженном ладонно-подошвенном синдроме в план лечения могут быть внесены изменения с целью снизить дозу или временно отменить препарат, вызывающий это состояние.
Побочные эффекты иммунотерапии со стороны кожи
Иммунотерапия — это метод лечения, при котором для борьбы с раком задействуется собственная иммунная система организма. Однако иммунная система может атаковать и здоровые клетки, провоцируя побочные эффекты. К частым побочным эффектам иммунотерапии со стороны кожи относят такие проблемы, как сыпь и зуд. Иногда могут наблюдаться обесцвечивание кожи и образование бугорков или волдырей. Кроме того, у пациента могут выпадать волосы на небольших участках либо по всему телу. Побочные эффекты иммунотерапии со стороны кожи могут развиваться после нескольких недель или даже месяцев лечения.
Побочные эффекты иммунотерапии со стороны кожи могут развиваться после нескольких недель или даже месяцев лечения.
Побочные эффекты со стороны кожи после трансплантации стволовых клеток
У пациентов, перенесших трансплантацию стволовых клеток (другое название — трансплантация гемопоэтических стволовых клеток или костного мозга), зачастую развиваются побочные эффекты со стороны кожи вследствие химиотерапии или облучения. Кроме того, у некоторых пациентов могут появиться проблемы с кожей из-за реакции «трансплантат против хозяина» (РТПХ). РТПХ может проявляться в острой или хронической форме.
К распространенным симптомам при острой РТПХ относятся кожная сыпь, бугорки или покраснение. Зачастую сыпь сначала появляется на шее, ушах, плечах, ладонях рук или подошвах стоп. Может наблюдаться зуд или жжение. При тяжелой форме РТПХ на коже могут появляться язвы или волдыри.
При хронической РТПХ у пациента может быть сыпь с зудом или жжением. Кожа может шелушиться. Могут появляться бугорки, язвы или волдыри. Может наблюдаться выпадение волос и повреждение или потеря ногтей на пальцах рук. Кожа может потемнеть или посветлеть. Текстура кожи может утолщаться или уплотняться, что вызывает чувство стянутости и затрудняет движения в суставах.
Может наблюдаться выпадение волос и повреждение или потеря ногтей на пальцах рук. Кожа может потемнеть или посветлеть. Текстура кожи может утолщаться или уплотняться, что вызывает чувство стянутости и затрудняет движения в суставах.
РТПХ может протекать тяжело и развиваться спустя месяцы после трансплантации. При подозрении на РТПХ необходимо немедленно связаться с врачом.
Узнайте больше о хронической РТПХ кожи.
Лечение побочных эффектов со стороны кожи
Лечение побочных эффектов со стороны кожи зависит от конкретных симптомов, тяжести их проявления и причины возникновения. Врач будет учитывать такие факторы:
- Степень поражения кожи
- Степень дискомфорта и влияние на ежедневную активность
- Улучшение или ухудшение симптомов
- Риск возникновения инфекции и иных осложнений
Общие правила ухода за кожей при онкологическом заболевании подразумевают очищение и увлажнение кожи, защиту от раздражения, повреждения и инфекций. В зависимости от проблемы врач может назначить такие лекарственные препараты, как кортикостероиды, антибиотики или антигистаминные средства. Эти препараты могут применяться перорально или в форме крема. При тяжелом поражении кожи план лечения онкологического заболевания может быть изменен до тех пор, пока симптомы не ослабнут. Для диагностики и лечения кожных проблем может потребоваться консультация дерматолога.
Эти препараты могут применяться перорально или в форме крема. При тяжелом поражении кожи план лечения онкологического заболевания может быть изменен до тех пор, пока симптомы не ослабнут. Для диагностики и лечения кожных проблем может потребоваться консультация дерматолога.
Борьба с побочными эффектами со стороны кожи: помощь семье
Зачастую при лечении рака кожа становится более чувствительной и подверженной раздражению. Семья пациента должна сообщать врачу о любых изменениях состояния кожных покровов.
Рекомендации по уходу за кожей при онкологическом заболевании:
- Используйте только продукты по уходу за кожей, рекомендованные медицинскими специалистами.
- Фотографируйте кожу, чтобы лучше следить за изменениями ее состояния.
- Бережно ухаживайте за кожей. Старайтесь не тереть, не скрести и не расчесывать раздраженную кожу. Это может усугубить раздражение и спровоцировать инфицирование.
- Увлажняйте сухую кожу в соответствии с рекомендациями врача.
 Убедитесь, что используемые средства не содержат спирта, отдушек и гипоаллергенны.
Убедитесь, что используемые средства не содержат спирта, отдушек и гипоаллергенны. - Используйте мягкие, не содержащие отдушек мыло, шампунь, очищающие средства и средства для стирки.
- Носите мягкую свободную одежду.
- Убедитесь, что одежда, обувь и медицинские устройства не натирают и не раздражают кожу.
- Принимайте ванну или душ с теплой (не горячей) водой.
- Следует пить много жидкости, чтобы поддерживать водный баланс в организме.
- Защищайте кожу от солнца. Используйте солнцезащитный крем с индексом SPF 30+, носите закрытую одежду и по возможности избегайте воздействия солнечных лучей.
- Ограничьте использование декоративной косметики на раздраженной коже.
- Избегайте применения средств для лечения акне, отпускаемых без рецепта. Хотя бугорки и сыпь могут быть похожи на акне, такие препараты могут вызывать сухость и раздражение и, следовательно, усугубить кожные проблемы.
Родственники пациента должны немедленно сообщить врачу или медсестре, если лекарственный препарат или средство по уходу за кожей вызывает пощипывание или жжение, если появляется сыпь или зуд, если симптомы ухудшаются или если отмечаются признаки инфекции. Перед применением нового средства для кожи всегда консультируйтесь с врачом.
Перед применением нового средства для кожи всегда консультируйтесь с врачом.
—
Дата изменения: апрель 2019 г.
10 Способы устранения, причины и многое другое
Сухость рук — обычное явление, и существуют разные причины. Во многих случаях вы можете увлажнить руки, чтобы уменьшить сухость и защитить их от раздражителей. Вам могут понадобиться лекарства, если причиной является основное заболевание, такое как экзема.
Сухие руки, казалось бы, незначительные, могут сильно раздражать.
В большинстве случаев причиной сухости рук являются условия окружающей среды. Погода, например, может вызвать сухость рук. Частое мытье рук, воздействие химических веществ и некоторые заболевания также могут высушить кожу рук.
Тем не менее, есть несколько способов увлажнить измученную жаждой кожу, независимо от причины. Узнайте больше о средствах от сухости, способах ее предотвращения и о том, что ее вызывает.
Для лечения сухости рук попробуйте следующие средства:
1.
 Увлажнение
УвлажнениеНесколько раз в день наносите качественный увлажняющий крем или лосьон. Лосьоны и кремы помогают восстановить влажность и запечатать ее обратно в кожу.
2. Носите перчатки
Рассмотрите возможность использования перчаток, если ваши руки часто погружаются в воду, например, при мытье посуды. Перчатки помогают предотвратить удаление водой натуральных масел с кожи.
3. Снижение стресса
Если у вас экзема, вы можете быть удивлены, узнав, что стресс может усугубить ваши симптомы. Поэтому, если ваши симптомы обостряются, найдите время, чтобы позаботиться о себе, чтобы уменьшить стресс.
4. Подумайте о лекарствах
Если у вас тяжелая экзема, могут потребоваться лекарства, чтобы ваша кожа зажила. Ваш врач может назначить стероиды, которые вы можете нанести на кожу, или даже антибиотик, который вы будете принимать внутрь.
5. Спросите своего врача о терапии УФ-светом
В некоторых случаях тяжелого псориаза ультрафиолетовая (УФ) терапия может помочь заживлению кожи. Тем не менее, вы должны поговорить со своим врачом, прежде чем пытаться использовать любую УФ-терапию.
Тем не менее, вы должны поговорить со своим врачом, прежде чем пытаться использовать любую УФ-терапию.
6. Обработайте их на ночь
Одно из лучших средств от сухости рук — намазать их на ночь лосьоном или увлажняющим средством на нефтяной основе, например, вазелином. После этого накройте руки парой мягких перчаток или носков.
Увлажняющий крем лучше впитается в кожу, и вы проснетесь с гладкими, как у младенца, руками.
7. Спросите о рецептурном креме
Для очень сухой и шелушащейся кожи врач может порекомендовать специальный лосьон, содержащий молочную кислоту или мочевину. Эти ингредиенты помогают избавиться от сухой и шелушащейся кожи.
8. Нанесите крем с гидрокортизоном
В некоторых случаях сухая кожа может перерасти в состояние, называемое дерматитом, при котором кожа воспаляется и краснеет. В этих случаях наиболее полезным может быть лосьон, содержащий гидрокортизон. Гидрокортизон успокаивает раздраженную кожу.
9.
 Используйте влажную повязку.
Используйте влажную повязку.Кожу, которая потрескалась от сухости, необходимо лечить до полного заживления. Ваш врач может порекомендовать влажную повязку, пока ваша кожа заживает.
10. Нанесите сильнодействующий увлажняющий крем
Для глубокого увлажнения подберите увлажняющий крем, изначально предназначенный для животных. Да, действительно! Такие продукты, как Bag Balm, предназначенные для заживления жестких трещин коровьего вымени, могут проникать в кожу, сохраняя ее увлажненной.
Если причиной сухости рук являются условия работы, подумайте о том, чтобы носить с собой маленькую бутылочку лосьона, чтобы вы могли повторно наносить увлажняющий крем в течение дня. Ищите увлажняющие средства, содержащие такие ингредиенты, как:
- глицерин
- масло жожоба
- масло ши
- алоэ вера
установка насосов для лосьона на стены. Если они уже существуют, используйте их с пользой.
Вам также следует избегать чрезмерного нагрева, например, от сушилок для рук. Как и холод, тепло может еще больше высушить кожу.
Как и холод, тепло может еще больше высушить кожу.
Погода
В холодные месяцы ваша кожа часто становится сухой. Изменения климата, особенно холодная погода без большого количества влаги в воздухе, могут привести к сухости рук. Пониженная влажность воздуха вытягивает влагу из кожи.
Условия на рабочем месте
Условия на рабочем месте также могут вызывать сухость рук. Люди, работа которых требует тщательного мытья рук, например медсестры, врачи или учителя, могут заметить сухость рук. Фабричные рабочие или парикмахеры могут регулярно подвергаться воздействию химикатов или других агрессивных раздражителей. Это также может привести к сухости рук.
Медицинские состояния
Некоторые медицинские состояния также могут приводить к сухости рук или подвергать человека более частому риску сухости рук.
Например, у людей с аутоиммунными заболеваниями, такими как диабет или волчанка, может быть снижено кровоснабжение рук. Это приводит к тому, что их руки легче раздражаются. Экзема и псориаз, два состояния, которые вызывают воспаление кожи, также могут вызывать сухость рук, шелушение и растрескивание кожи.
Экзема и псориаз, два состояния, которые вызывают воспаление кожи, также могут вызывать сухость рук, шелушение и растрескивание кожи.
Если сухость рук вызвана экземой или другим кожным заболеванием, у вас могут развиться такие осложнения, как инфекция или деформация ногтей.
Некоторые симптомы могут указывать на серьезную проблему. К ним относятся:
- изменение цвета кожи
- кровотечение
- сильное покраснение
- выделения из открытых участков кожи
- отек
следует обратиться за помощью к медицинскому работнику.
Сухие руки в большинстве случаев являются обычным явлением в жизни. Обычно их можно легко лечить увлажняющим кремом. Если ваши сухие руки не улучшаются с помощью домашних средств или если у вас проявляются какие-либо другие симптомы, такие как кровотечение или инфекция, обратитесь за медицинской помощью.
Как лечить сухие и потрескавшиеся руки
Время от времени сухость рук является обычным явлением. Это несерьезное состояние, но оно может раздражать и даже причинять боль, когда оно начинает трескаться или, что еще хуже, шелушиться. Сухость рук и потрескавшаяся кожа беспокоят еще больше, когда вы пытаетесь избавиться от сухости всеми возможными способами, но они все равно остаются прежними.
Это несерьезное состояние, но оно может раздражать и даже причинять боль, когда оно начинает трескаться или, что еще хуже, шелушиться. Сухость рук и потрескавшаяся кожа беспокоят еще больше, когда вы пытаетесь избавиться от сухости всеми возможными способами, но они все равно остаются прежними.
Что вызывает сухость рук?
Существует множество причин сухости рук , и важно определить, что вызвало вашу, чтобы вы могли определить, как их лечить.
Старение
Чем старше вы становитесь, тем тоньше и менее эластичной становится ваша кожа. Это связано с тем, что выработка кожного сала в вашей коже уменьшается, и поэтому вы можете заметить большую сухость и больше линий на коже с возрастом.
Погода
Холодная и сухая погода также является частой причиной сухости рук. Ваша кожа нуждается во влаге – для поддержания кожного барьера сильным и здоровым .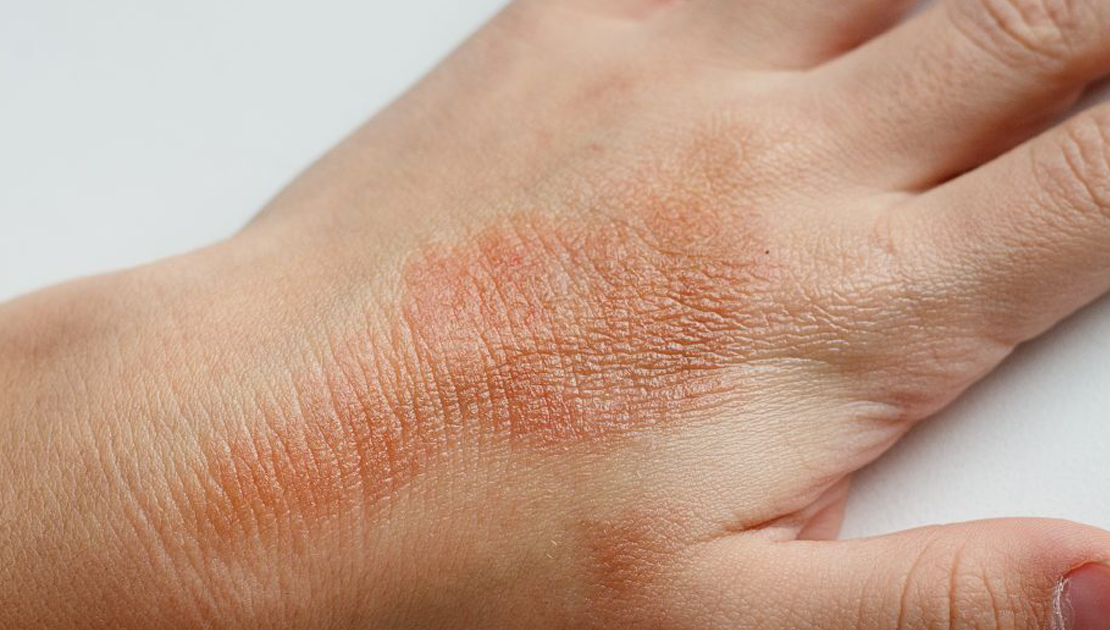 Однако низкая влажность воздуха в холодную погоду вытягивает влагу с кожи, что приводит к сухости рук.
Однако низкая влажность воздуха в холодную погоду вытягивает влагу с кожи, что приводит к сухости рук.
Проблемы с мытьем рук
Мытье рук важно для предотвращения многих видов болезней , но постоянное мытье рук может лишить кожу натуральных масел . Это приводит к более сухим рукам.
Жесткое мыло и дезинфицирующие средства
Жесткие мыло и дезинфицирующие средства также могут воздействовать на кожный барьер, поскольку они вытягивают масла и влагу из вашей кожи. Чтобы сохранить здоровую кожу, вместо этого придерживайтесь мягкого мыла и увлажняющих дезинфицирующих средств. 9. Он повреждает барьерную функцию кожи , делая кожу более чувствительной. Хотя это распространено и не заразно, это может быть очень неудобно. Чтобы получить надлежащее лечение экземы, важно проконсультироваться с сертифицированным специалистом по экземе или дерматологом.
Симптомы сухости рук
Сухие руки могут выглядеть по-разному.
Вот некоторые из наиболее распространенных симптомов сухости рук:
- Ощущение стянутости кожи, особенно после душа, ванны или плавания
- Кожа на ощупь и выглядит грубой
- Хронический зуд
- Шелушение, шелушение или шелушение кожи рук от легкого до сильного
- Тонкие линии или трещины
- Серая, пепельная кожа
- Покраснение
- Глубокие трещины, которые могут кровоточить
Как лечить сухие потрескавшиеся руки?
Профилактика всегда лучше лечения. Однако не каждый может контролировать факторы, которые могут повлиять на сухость кожи или вызвать ее. Вот почему вам нужно научиться лечить сухие, потрескавшиеся руки в домашних условиях.
Если у вас сухие или потрескавшиеся руки , вы можете еще многое сделать для их лечения.
Вот некоторые из лучших средств от трещин и сухости рук.
1. Увлажнение
Нанесение увлажняющего крема или лосьон наносите на руки (и на тело) несколько раз в день, чтобы восполнить недостаток влаги в коже . Есть много увлажняющих кремов и лосьонов на выбор, но убедитесь, что вы выбрали тот, который специально разработан для ухода за сухой кожей.
Для лучшего и более быстрого результата приобретите интенсивное увлажняющее средство .
2. Наденьте перчатки
Если погода влияет на кожу рук, защитите его, надев перчатки . Это убережет ваши руки от резкого ветра или холода, вызывающего сухость кожи.
Перчатки также полезны, когда ваши руки постоянно соприкасаются с водой . Например, мытье посуды может лишить ваши руки натуральных масел, поэтому пара перчаток должна помочь предотвратить это.
3. Снижение стресса
Знаете ли вы, что стресс на самом деле является триггером для экземы ? Когда ваш организм вырабатывает больше кортизола, чем обычно, он подавляет вашу иммунную систему и вызывает воспаление, которое может проявляться в виде сухости кожи или экземы.
Держите под контролем уровень стресса , чтобы избежать проблем со здоровьем, таких как проблемы с кожей.
4. Нанесите алоэ вера
Алоэ вера популярен благодаря своим естественным увлажняющим и противовоспалительным свойствам . Это делает его идеальным натуральным средством для сухой кожи. Его можно использовать даже на потрескавшихся губах или сухих волосах.
Чтобы избавиться от сухости и трещин на руках, просто нанесите гель алоэ вера на чистые руки. Лучше всего наносить сразу после душа , чтобы лучше удерживать влагу.
5. Используйте мягкое мыло
Многие виды мыла, представленные на рынке , лишают кожу натуральных масел , поэтому при сухой коже лучше придерживаться нежного и увлажняющего мыла.
6. Подумайте о лекарствах
Не во всех случаях сухой кожи требуется лечение. Однако, если вы страдаете от тяжелая экзема , для облегчения симптомов можно принимать определенные лекарства. Поговорите со своим врачом или сертифицированным дерматологом, чтобы получить рецепт. Они могут прописать местные стероиды или пероральные антибиотики в зависимости от тяжести вашего состояния.
Поговорите со своим врачом или сертифицированным дерматологом, чтобы получить рецепт. Они могут прописать местные стероиды или пероральные антибиотики в зависимости от тяжести вашего состояния.
7. Спросите своего врача о терапии УФ-светом
Терапия УФ-светом или фототерапия — это процедура, которая помогает ускорить процесс заживления кожи. В основном, это уменьшает воспаление и увеличивают здоровое производство клеток кожи . Обычно это рассматривается при тяжелых заболеваниях, таких как псориаз, поэтому лучше поговорить с дерматологом, прежде чем пытаться использовать любую форму УФ-лечения.
8. Обработайте их на ночь
Нанесите на руки сильнодействующий увлажняющий крем , лосьон или крем для рук , и наденьте на них перчатки или носки . Оставьте увлажняющий крем на ночь и позвольте ему творить чудеса. В большинстве случаев это должно помочь вашим рукам восстановить или удержать влагу, чтобы вы могли проснуться с более гладкими и увлажненными руками.
В большинстве случаев это должно помочь вашим рукам восстановить или удержать влагу, чтобы вы могли проснуться с более гладкими и увлажненными руками.
9. Спросите о рецептурном креме
Существует рецептурных кремов местного действия , которые ваш врач может выписать для ваших сухих рук. Эти специальные увлажняющие кремы или лосьоны могут содержать молочную кислоту или мочевину , которые помогают лечить сухую и шелушащуюся кожу.
10. Нанесите крем с гидрокортизоном
Кремы с гидрокортизоном уменьшат воспаление кожи. Кроме того, они обычно более густые и жирные, чем обычные увлажняющие средства, поэтому они лучше подходят для ухода за сухой и шелушащейся кожей.
11. Используйте влажную повязку
Трещины на сухой руке должны быть заживлены должным образом, прежде чем вы сможете лечить сухость. Поговорите об этом со своим дерматологом, и он может порекомендовать вам наложить влажную повязку или жидкую повязку на трещины для лучшего заживления.
12. Используйте увлажнитель
Увлажнитель особенно полезен для предотвращения и лечения сухости и зуда кожи. Когда в воздухе низкая влажность , ваша кожа становится более сухой и иногда зудит . Вы можете регулировать влажность и предотвратить потерю влаги кожей, используя хороший увлажнитель воздуха.
Как предотвратить сухость рук
Несмотря на то, что вы всегда можете приобрести продукты для ухода за сухими руками или проконсультироваться с дерматологом по поводу рецептов , в первую очередь важно предотвратить сухость рук.
Помните о том, что контактирует с вашей кожей , такие как агрессивные химикаты , мыло и даже вода . Наносите лосьон или увлажняющий крем на руки, даже если они не кажутся вам сухими, чтобы сохранить их эластичными и предотвратить потерю влаги.
В каких случаях необходимо лечить сухие потрескавшиеся руки?
Сухие, потрескавшиеся руки доставляют неудобства. На не только неприятно смотреть, но и может чувствовать зуд и боль . Сильно сухие, потрескавшиеся руки еще хуже. Когда вы видите трещины на руках, покраснение или даже зуд, который не проходит, немедленно обратитесь к дерматологу для раннего лечения или для диагностики для любого заболевания, о котором сигнализирует ваша сухая кожа.
На не только неприятно смотреть, но и может чувствовать зуд и боль . Сильно сухие, потрескавшиеся руки еще хуже. Когда вы видите трещины на руках, покраснение или даже зуд, который не проходит, немедленно обратитесь к дерматологу для раннего лечения или для диагностики для любого заболевания, о котором сигнализирует ваша сухая кожа.
Важно проконсультироваться с дерматологом и специалистом по коже, чтобы понять причины состояния вашей кожи и получить совет о том, что поможет высушить руки . Предварительная медицинская консультация или диагностика полезны, так как вы узнаете, нужно ли вам беспокоиться, а также поймете, что вы можете сделать, чтобы вылечить это.
Уход за руками
Сухие руки — это естественное явление с возрастом или при изменении погоды. Однако, если сухость не проходит с обычными процедурами или если ваши руки уже раздражены или болят , всегда лучше обратиться за помощью к дерматологу .


