Сухие красные пятна: Пятна на коже — виды, причины, диагностика и лечение
Красные сухие пятна на коже у ребенка, на лице, руках
Советы мамам
Причины появления покраснений на коже ребенка
У новорожденных кожа чувствительна из-за того, что сальные железы еще не приспособились вырабатывать защитные вещества.
Красные сухие пятна на коже у ребенка могут быть реакцией на погодные условия
- Фото
- Getty
Красные пятна на лице у грудного ребенка и на других частях тела могут проявляться из-за агрессивного воздействия окружающей среды: сухого или холодного воздуха, воздействия солнца или мороза
Так может проявляться реакция на жесткую воду, неподходящие средства для купания или стирки одежды.
Причиной покраснений на коже грудничка может быть меню мамы: излишне острая или аллергенная пища.
При устранении агрессивных факторов и хорошем уходе неприятные симптомы исчезнут сами собой.
Но иногда красные пятна сигнализируют о требующих лечения дерматитах:
- Атопическом или аллергическом. Пятна единичные, появляются на теле или конечностях.
- Себорейном. Покрасневшие участки сверху покрыты желтоватой коркой. Чаще всего грибковое поражение проявляется в первый месяц после рождения. Без лечения такое состояние затягивается на несколько лет.
- Пеленочном. Покраснения локализуются в районе ягодиц и половых органов. Они могут шелушиться и вызывать зуд. Сероватый налет говорит о сопутствующем грибковом поражении.
- Контактном. Красные пятна и полосы возникают в местах трения грубых швов одежды. Лечение здесь нужно, если пораженные участки воспалены.
Красные пятна на руках у ребенка или его ногах вызывает не только аллергический дерматит. Часто они являются реакцией на укусы насекомых.
Кроме дерматитов, округлые покраснения на теле крохи могут появиться из-за розового лишая. Эта грибковая инфекция передается от человека к человеку. От нее чаще страдают дети, посещающие ясли и садики.
От нее чаще страдают дети, посещающие ясли и садики.
Красноватые пятнышки бывают при дисбактериозе. Также разные виды покраснений кожи могут свидетельствовать о различных инфекционных болезнях: краснухе, кори, скарлатине, ветрянке. Обычно их сопровождает плохое самочувствие и повышенная температура.
Что делать, если ребенок покрылся красными пятнами
Прежде всего требуется исключить неблагоприятные факторы:
- Чаще менять памперсы и пользоваться специальными детскими присыпками и кремами.
- Для самых маленьких выбирать одежду со швами, смотрящими наружу.
- Использовать для стирки гипоаллергенные детские порошки. Одежду мамы тоже следует стирать с применением таких средств.
- Регулярно увлажнять воздух в детской комнате, особенно в зимнее время, когда включено отопление.
Перед прогулками в холодную погоду необходимо наносить на открытые участки защитный крем.
Если эти советы не помогают, либо покраснения сопровождаются повышенной температурой, сильным зудом или тошнотой, необходима помощь врача. Помимо посещения педиатра возможно потребуется консультация детского дерматолога.
Помимо посещения педиатра возможно потребуется консультация детского дерматолога.
Читайте далее: у ребенка красные круги под глазами
Редакция Wday.ru
Сегодня читают
Ткани на платье не хватило: новый наряд Квитко не прикрыл ничего — это фото смутит любого
3 цвета волос, которые вас старят — откажитесь от них после 45 лет
Миллионы не помогли: бывшая жена Абрамовича — Даша Жукова — надела платье как у бабушки на Met Gala
Для тех, кому «за…»: 5 вещей, которые добавляют женщине возраста — избавьтесь от них немедленно
«Нижнее белье оставила дома»: Бузова гуляет по Италии в таком виде, что поклонникам стало за нее стыдно
Красные пятна на теле | причины появления пятен на коже, лечение, диагностика и профилактика
Красные пятна на теле могут появляться у любого человека, вне зависимости от возраста и пола. Они могут появляться в любое время года, однако чаще возникают в период межсезонья, когда организм более уязвим к различным заболеваниям. Внешний вид красных пятен может варьироваться в зависимости от их причины, которые могут быть связаны как с кожными заболеваниями, так и с системными патологиями. Если вы обнаружили на своем теле красные пятна, вам следует обратиться к врачу для получения квалифицированной помощи.
Внешний вид красных пятен может варьироваться в зависимости от их причины, которые могут быть связаны как с кожными заболеваниями, так и с системными патологиями. Если вы обнаружили на своем теле красные пятна, вам следует обратиться к врачу для получения квалифицированной помощи.
Содержание:
- Что такое бляшки и пятна на коже
- Симптомы
- Виды красных пятен
- Причины появления пятен
- К какому врачу обратиться
- Диагностика
- Лечение
- Профилактика
Что такое бляшки и пятна на коже
Пятна и бляшки на коже — это патологические образования, которые могут иметь различный размер и форму. Бляшки, как правило, имеют диаметр более 1 см, немного выпуклые края и ровную форму, в то время как пятна — это изменения в цвете кожи, которые не имеют выраженных границ и могут быть разных размеров.
Размер образований может варьироваться в зависимости от их причины. Например, при вульгарном псориазе бляшки могут достигать более 10 см в диаметре, тогда как при мелкобляшечном парапсориазе они обычно не превышают 2-3 см.
Бляшки и пятна на коже могут являться симптомами различных заболеваний, включая кожные, аутоиммунные, вирусные инфекции и даже злокачественные опухоли. Поэтому, если у вас появляются подобные образования, необходимо обратиться к дерматологу или другому врачу, специализирующемуся на заболеваниях кожи, для получения квалифицированной помощи.
| Наименование услуги | Стоимость |
|---|---|
| Приём врача-дерматовенеролога | 1500 ₽ |
Записаться на прием к дерматовенерологу
Симптомы при пятнах и бляшках на коже
Симптомы, которые сопутствуют появлению бляшек и пятен на теле, могут быть различными в зависимости от причины их возникновения. Некоторые образования могут быть практически незаметными и не вызывать никаких ощущений, в то время как другие могут причинять значительный дискомфорт, такой как зуд, жжение, шелушение, болевые ощущения или отёк.
Например, при хронических заболеваниях печени к пятнам могут присоединиться боли в животе, тошнота, запор или диарея. При вирусных инфекциях, которые могут быть связаны с появлением пятен на коже, могут возникнуть общие симптомы ОРВИ, такие как повышение температуры, слабость, заложенность носа и кашель.
Если вы обнаружили пятна или бляшки на коже и испытываете дискомфорт, обязательно обратитесь к врачу. Он проведет диагностику и определит причину их возникновения, а затем назначит соответствующее лечение, которое позволит избавиться от симптомов и избежать возможных осложнений.
Виды красных пятен
У людей всех возрастов, включая младенцев, могут появляться красные пятна на коже. Такие высыпания могут иметь различную форму, размер и оттенок, в зависимости от их причины. Не стоит игнорировать даже незначительные краснушки, потому что они могут указывать на серьезные проблемы.
В общем, красные высыпания можно разделить на следующие категории:
- плоские или выпуклые;
- мокнущие или сухие;
- отечные или воспаленные;
- нечеткие контуры или четкие формы;
- гладкие или шероховатые;
- зудящие или беспричинно появившиеся;
- багровые или красноватые.
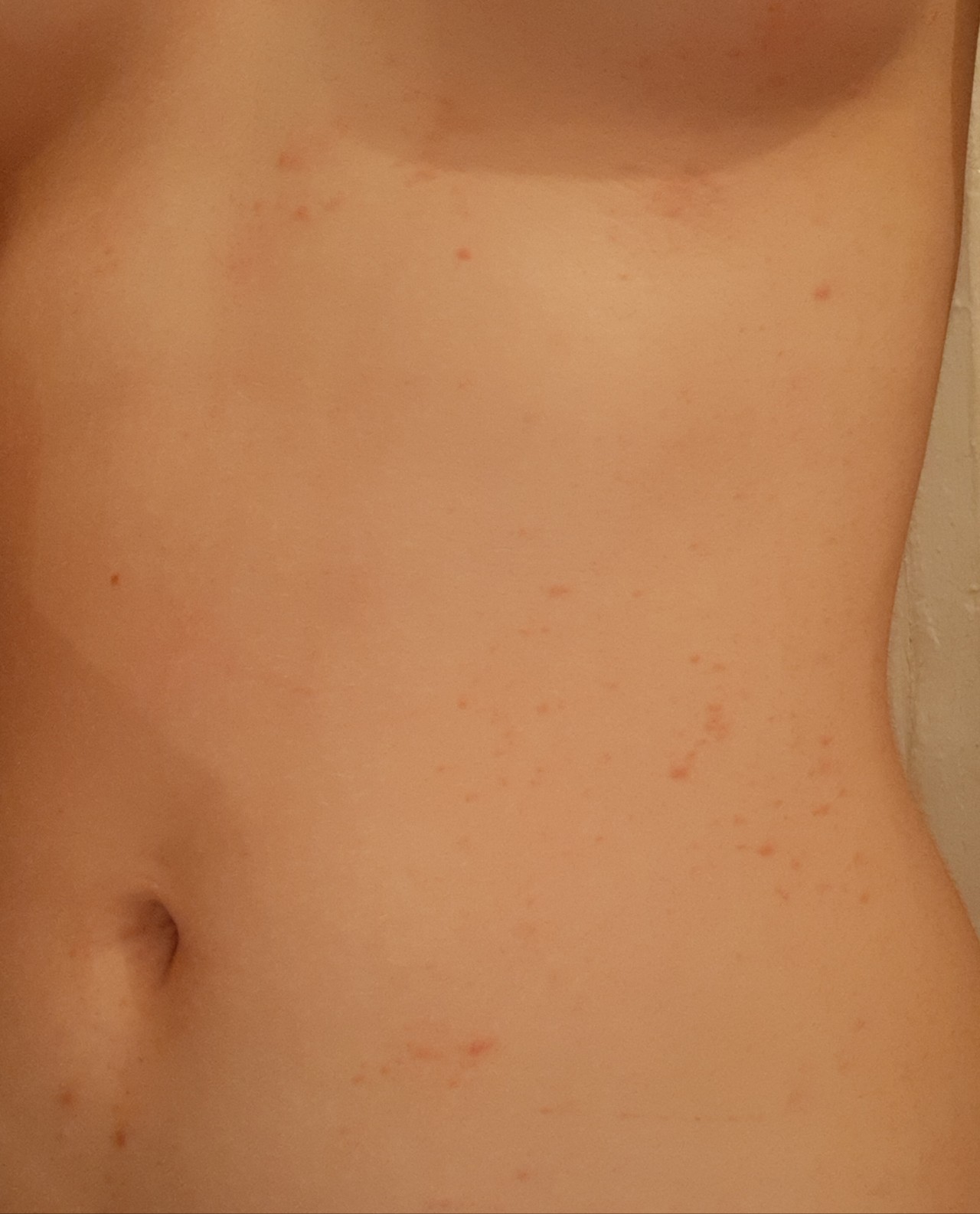
Красные пятна на теле: причины появления
Вегетативные реакции
Иногда в организме возникают ситуации, которые приводят к активации парасимпатической нервной системы. Это может происходить во время сильных психоэмоциональных стрессов, таких как страх, гнев или волнение. В результате этого активизируется кровообращение, происходит чрезмерное расширение капилляров и усиление тока крови, что может приводить к появлению красных пятен диаметром несколько сантиметров, которые могут сливаться. Кроме того, такие реакции могут сопровождаться следующими симптомами:
- учащенное сердцебиение;
- дрожь в руках;
- повышенное потоотделение.
Через некоторое время эти пятна обычно исчезают самостоятельно.
Аллергические реакции
Чаще всего красные пятна на коже являются одним из наиболее частых внешних проявлений аллергии. Такие высыпания могут иметь различный размер и форму, а также сопровождаются отечностью и зудом. Кроме того, аллергические реакции могут вызывать общее недомогание, такое как слабость и озноб. У маленьких детей такие высыпания встречаются чаще всего.
Кроме того, аллергические реакции могут вызывать общее недомогание, такое как слабость и озноб. У маленьких детей такие высыпания встречаются чаще всего.
Пятна могут появляться в результате употребления определенных продуктов или лекарств, а также при использовании косметических средств. Иногда высыпания могут быть вызваны низкими температурами, что называется холодовой аллергией.
Нервная система и сосуды
Состояние нервной системы играет огромную роль в здоровье организма, и может приводить к развитию множества заболеваний, включая волчанку, диабет, заболевания сердца и сосудов, и расстройства ЖКТ. Во многих случаях у пациентов перед появлением болезни появляются красные пятна на коже. Причины появления таких пятен могут быть различными.
В большинстве случаев это связано с генетической предрасположенностью, которая передается по наследству. Однако, также возможно появление красных пятен при легкой уязвимости, вялости, раздражительности, гневе или других негативных эмоциональных состояниях, которые могут стимулировать нервную систему и приводить к появлению пятен на коже.
Лечение таких состояний всегда индивидуально, но обычно включает антигистаминные препараты и иммуномодулирующие средства, а также противовоспалительные настойки и увлажняющие кремы. Фототерапия также может дать хороший результат.
Для улучшения состояния нервной системы и сосудов необходимо стараться как можно меньше нервничать, чаще отдыхать, избегать стрессов и правильно питаться. Укрепление иммунитета также играет важную роль. Для профилактики и улучшения здоровья рекомендуется отдыхать на морском побережье. Если у вас появились красные пятна, обязательно обратитесь к врачу, чтобы не пропустить серьезное заболевание.
Насекомые
Насекомые — животные, которые обладают огромным разнообразием видов и обитают во всех уголках планеты. Помимо их полезной роли в экосистеме, некоторые виды могут представлять опасность для человека.
Один из наиболее распространенных недугов, связанных с насекомыми — это укусы, которые часто вызывают зуд, покраснения и опухоли. Красные пятнышки на коже после укуса мошек и комаров — это довольно распространенное явление. Однако, если участок кожи в месте укуса меняет свою форму, появляется опухоль, а также возникает аллергическая реакция, это может указывать на укус ос, шмелей и шершней, которые могут быть опасными для здоровья человека.
Однако, если участок кожи в месте укуса меняет свою форму, появляется опухоль, а также возникает аллергическая реакция, это может указывать на укус ос, шмелей и шершней, которые могут быть опасными для здоровья человека.
Некоторые люди могут проявлять сильную аллергию на укусы насекомых, которая может привести к анафилактическому шоку и другим серьезным заболеваниям. Поэтому в случае появления подобных симптомов, необходимо незамедлительно обратиться за помощью к специалисту, чтобы избежать возможных осложнений.
Инфекционные заболевания и вирусы
Часто симптомы инфекционных заболеваний связывают с присутствием различных микроорганизмов, таких как вирусы, бактерии и грибки.
Среди заболеваний, которые могут вызвать пятнистую сыпь, можно выделить следующие.
Ветряная оспа
Ветрянка — заболевание, которое может привести к серьезным последствиям для здоровья. Оно вызывается инфекцией, которая может привести к гнойничковым поражениям, стоматиту, конъюнктивиту и другим неприятным симптомам. В редких случаях она может даже повредить внутренние органы и головной мозг.
В редких случаях она может даже повредить внутренние органы и головной мозг.
Один из наиболее распространенных симптомов ветрянки — красные пятна на коже. Обычно они небольшие и появляются по всему телу. Затем на них появляются маленькие пузырьки диаметром до 5 мм, которые через 2-3 дня покрываются сухой коркой. На коже могут наблюдаться как пятна, так и пузырьки одновременно. Это очень неприятный и опасный симптом, который необходимо наблюдать внимательно. Если у вас есть подозрение на ветрянку, обратитесь к врачу, чтобы получить необходимое лечение и избежать осложнений.
Корь
Острая инфекционная болезнь, которая может вызывать эпидемии. У заболевших часто наблюдается высокая температура и красные пятна.
Чаще всего корь поражает детей. Однако взрослые переносят эту болезнь гораздо тяжелее, так как она может сопровождаться повышением температуры до 40 градусов.
Скарлатина
Скарлатина – это инфекционное заболевание, вызываемое стрептококком группы А, которое может иметь серьезные последствия для здоровья. Один из первых симптомов этой болезни – появление боли в горле, после которой появляются мелкие пятнышки на коже, размером не более нескольких миллиметров. Обычно они располагаются в области живота или паха, а кожа может казаться покрасневшей и воспаленной.
Один из первых симптомов этой болезни – появление боли в горле, после которой появляются мелкие пятнышки на коже, размером не более нескольких миллиметров. Обычно они располагаются в области живота или паха, а кожа может казаться покрасневшей и воспаленной.
Краснуха
Инфекционное заболевание, которое обычно проявляется в виде красных мелких пятен на коже. Эти высыпания могут появляться по всему телу, но наибольшее скопление отмечается на спине, лице и шее. Обычно они исчезают через несколько дней, если пациент получает правильное лечение.
Краснуха чаще всего встречается у детей и сопровождается дополнительными симптомами, которые помогают поставить правильный диагноз. Один из главных факторов риска для заражения краснухой – контакт с инфекционным больным. Затем наступает инкубационный период, когда пациент может не ощущать никаких симптомов и чувствовать себя хорошо. Однако это не означает, что он не является заразным для окружающих, поэтому необходимо соблюдать меры предосторожности, чтобы избежать распространения болезни. Если у вас есть подозрения на краснуху, обратитесь к врачу, чтобы получить необходимое лечение и избежать осложнений.
Если у вас есть подозрения на краснуху, обратитесь к врачу, чтобы получить необходимое лечение и избежать осложнений.
При развитии инфекционных заболеваний на ранней стадии обычно появляются ОРЗ-подобные симптомы, такие как насморк, кашель, боль в горле и головная боль. Затем, при высокой температуре тела и интоксикации, появляются высыпания. На начальных этапах высыпания имеют пятнистый характер, который со временем приобретает специфический вид, такой как пятнисто-папулезный, полиморфный или мелкоточечный, и может располагаться по всему телу.
При кори высыпания появляются с определенной этапностью — сначала за ушами, затем распространяются на лицо, туловище, руки и ноги. В случае ветрянки, высыпания проходят несколько этапов развития — от пятна до папулы, затем везикулы, корочки и рубца. На всех этапах сыпь вызывает сильный зуд.
Скарлатина, кроме высыпаний, сопровождается ангиной — острой инфекционной болезнью, которая приводит к воспалению глотки и окружающих тканей. А при краснухе часто наблюдается субфебрильное повышение температуры тела и увеличение затылочных лимфатических узлов. Если вы заметили похожие симптомы у себя или у ребенка, обязательно обратитесь к врачу для получения квалифицированной медицинской помощи и предотвращения возможных осложнений.
А при краснухе часто наблюдается субфебрильное повышение температуры тела и увеличение затылочных лимфатических узлов. Если вы заметили похожие симптомы у себя или у ребенка, обязательно обратитесь к врачу для получения квалифицированной медицинской помощи и предотвращения возможных осложнений.
Бактерии
Если на вашем теле появилось красное пятно, это может свидетельствовать о наличии заболевания, вызванного бактериями. К таким заболеваниям относятся стрептодермия и скарлатина. Симптомы могут включать першение и сухость в горле, озноб, повышение температуры, тошноту, приступы головной боли, снижение активности и сонливость.
Для лечения болезни не обязательно быть в стационарных условиях. Важным шагом является соблюдение постельного режима в течение нескольких недель. Лечение включает использование специальных антибиотиков и растворов на основе фурацилина или ромашки для избавления от проблем со слизистой гортани.
Стрептодермия вызывается стрептококковой микрофлорой, которая передается через контакт с зараженным человеком. Высыпания на теле имеют округлую форму и размер до четырех сантиметров в диаметре с нежным, розоватым оттенком. Они чаще появляются в области лица или шеи, но могут распространяться по всему телу.
Высыпания на теле имеют округлую форму и размер до четырех сантиметров в диаметре с нежным, розоватым оттенком. Они чаще появляются в области лица или шеи, но могут распространяться по всему телу.
Для лечения болезни используются иммуностимуляторы и витамины. Важно воздерживаться от контакта с различными жидкостями на коже во время болезни. Душ и водные процедуры откладываются до полного выздоровления. Как дополнительное средство лечения могут использоваться отвары из лекарственных трав, которыми протираются пораженные участки кожи.
Лишай
Лишай — это группа заболеваний, которые могут проявляться на коже в виде разнообразных поражений: от ярких бляшек до менее заметных пятен. Существует несколько видов лишая, возбудители которых могут быть разными, такими как грибы, вирусы или аллергены.
Розовый лишай
Также известный как болезнь Жибера, является инфекционно-аллергическим заболеванием кожи, проявляющимся пятнистыми и шелушащимися высыпаниями. На коже появляются красные пятна, которые могут объединяться в более крупные. Также заболевание может сопровождаться гриппоподобными симптомами, такими как лихорадка, озноб, слабость, боль в мышцах и суставах.
Также заболевание может сопровождаться гриппоподобными симптомами, такими как лихорадка, озноб, слабость, боль в мышцах и суставах.
Для диагностики розового лишая не существует специальных методов. Однако, для дифференциальной диагностики с грибковыми заболеваниями, врач может назначить исследование соскоба кожи.
Большинство случаев розовый лишай проходит самостоятельно за 1-2 месяца.
Стригущий лишай
Дерматофития, также известная как стригущий лишай, является заболеванием, вызываемым различными грибами-дерматофитами, которое проявляется шелушащимися очагами округлых или неправильных очертаний. В этих очагах волосы разрежены, обломаны, а степень воспаления может различаться.
Стригущий лишай — очень заразное заболевание, передающееся от человека к человеку при близком контакте, таком как объятия, поцелуи, использование общих полотенец и постельного белья. Также, домашние животные могут быть источником заражения.
Данное заболевание обычно не проходит самостоятельно, и для его лечения назначают противогрибковые препараты. Кроме того, рекомендуется ограничить пребывание в воде, поскольку грибы могут распространяться по телу вместе с водой и вызывать новые очаги поражения.
Кроме того, рекомендуется ограничить пребывание в воде, поскольку грибы могут распространяться по телу вместе с водой и вызывать новые очаги поражения.
Красный плоский лишай
Представляет собой хроническое аутоиммунное заболевание, которое проявляется появлением фиолетовых бляшек на коже и слизистых оболочках. Развитие данного заболевания вызывается комплексом факторов, включая генетическую предрасположенность, хронические вирусные инфекции (такие, как гепатит В или С), тревожные расстройства, нарушения сна, воздействие определенных химических веществ и ядов.
Высыпания при красном плоском лишае часто вызывают зуд и могут причинять значительный дискомфорт. Заболевание также может приводить к деформации ногтей, которые приобретают глубокие борозды, а ногтевые пластины — темный цвет и потресканную структуру.
Лечение красного плоского лишая включает использование антигистаминных препаратов, мазей и кремов со стероидами, а также увлажняющих средств для кожи. В случае тяжелого течения заболевания может потребоваться системное лечение, например глюкокортикостероидами или противомалярийными препаратами.
Хотя возможны случаи саморазрешения заболевания, через несколько лет болезнь может вернуться.
Отрубевидный лишай
Отрубевидный лишай, также называемый разноцветным лишаем, представляет собой хроническую грибковую инфекцию, вызываемую дрожжевыми грибами рода Malassezia. Хотя эти грибы находятся на коже каждого человека, у некоторых людей может возникнуть генетическая предрасположенность к аномальному росту дрожжевых грибов, что приводит к появлению характерных высыпаний на коже.
Высыпания при отрубевидном лишае могут быть немного шелушащимися и иногда сливаться, образуя обширное поражение, размером с ладонь и больше. Чаще всего они появляются на спине, задней части шеи, в подмышечных впадинах, на груди и плечах.
Для эффективного лечения разноцветного лишая используют специальные противогрибковые средства.
Опоясывающий лишай
Этот тип герпеса, известный как опоясывающий лишай, является вирусной инфекцией, которая приводит к появлению болезненной сыпи на одной стороне тела. Хотя все, кто перенесли ветряную оспу, могут быть заражены этим вирусом, иммунная система обычно успешно борется с ним, что делает опоясывающий герпес редким заболеванием. Статистика показывает, что он встречается лишь у приблизительно 10 из 10 000 людей старше 60 лет или у 3 из 10 000 людей во всех возрастных группах.
Хотя все, кто перенесли ветряную оспу, могут быть заражены этим вирусом, иммунная система обычно успешно борется с ним, что делает опоясывающий герпес редким заболеванием. Статистика показывает, что он встречается лишь у приблизительно 10 из 10 000 людей старше 60 лет или у 3 из 10 000 людей во всех возрастных группах.
Неправильное питание
Неправильный рацион питания может привести к появлению красных пятен на коже. Избыточное потребление жареного, копченого, соленого, острого и сладкого может спровоцировать различные кожные проблемы, в том числе и высыпания. Чтобы уменьшить симптомы, необходимо исключить подозрительные продукты из рациона.
Далее следует наблюдать за состоянием кожи в течение нескольких дней после изменения рациона. Если высыпания начинают исчезать, то неправильное питание было их причиной, и важным шагом к их лечению является ограничение потребления таких продуктов в будущем.
Диатез
Аллергический диатез является распространенной проблемой, с которой сталкиваются родители в первые месяцы жизни своего ребенка. Кожа на щеках ребенка покрывается красными, сияющими пятнами, которые могут быть покрыты тонкой корочкой и шелушиться. Это вызывает боль и зуд, и ребенок становится беспокойным. Возникают также корочки на голове, потница и опрелости.
Кожа на щеках ребенка покрывается красными, сияющими пятнами, которые могут быть покрыты тонкой корочкой и шелушиться. Это вызывает боль и зуд, и ребенок становится беспокойным. Возникают также корочки на голове, потница и опрелости.
Провоцирующими факторами являются аллергические реакции на пыль, пыльцу, либо шерсть домашних животных, а также токсикоз на поздних сроках беременности, большое количество медикаментов, которые во время беременности принимала женщина, и неправильное питание будущей либо кормящей мамы, приём продуктов, провоцирующих аллергию. Несмотря на идеальный уход за ребенком, диатез может все же проявляться и иметь наследственный характер. Механизм происхождения диатеза до конца не изучен современной медициной.
Вегетососудистая дистония (ВСД)
Вегетососудистая дистония – это состояние, которое связано с нарушением баланса биохимических процессов и внутренних физических циклов в организме. У пациентов, страдающих ВСД, часто возникают следующие симптомы: быстрая утомляемость, психологический дискомфорт, нарушения сердечного ритма, появление красных пятен, перепады артериального давления, головокружение и головные боли.
Красные пятна появляются после перенервничания и являются характерной чертой ВСД. Этим симптомом чаще всего страдают женщины, и пятна могут не проходить длительное время.
Лечение ВСД является комплексным и включает в себя общеоздоровительные мероприятия, рефлексотерапию и психотерапию. Психорегуляция считается самым эффективным методом борьбы с этим недугом. Однако, одного метода недостаточно, чтобы устранить красные пятна на коже и улучшить общее состояние пациента.
Гипергидроз
Красные круглые пятна на коже могут быть следствием гипергидроза — функционального нарушения потоотделения, при котором выделяется избыточное количество пота. Это может привести к появлению покраснений в области подмышек и других затронутых участках кожи.
Грибковый микоз
Серьезное заболевание, вызываемое грибковой инфекцией, которое может проявляться появлением красных сухих бляшек на коже. Эти образования, которые выступают над поверхностью кожи, имеют четкие границы и округлую форму, что может напоминать экзему.
Псориаз
Псориаз является распространенным дерматологическим заболеванием, имеющим аутоиммунную природу. Его характеризуют мелкие бледно-красные узелковые пятна с гладкой глянцевой поверхностью, которые вскоре покрываются серебристо-белыми чешуйками. В результате происходит их рост и слияние в бляшки различного размера.
Экзема
Экзема, также известная как мокнущий лишай, проявляется в начальной стадии высыпаниями светло-красного цвета, которые могут вызывать зуд. Затем на коже могут появляться мокнущие пузырьки, напоминающие капли росы, которые быстро разрываются, оставляя точечные эрозии. Позже на месте пузырьков образуются корочки и сильное шелушение.
Эритема
Эритема — это покраснение участков кожи, возникающее из-за расширения капиллярной сетки и активизации кровообращения, обычно в ответ на эмоциональное волнение или физические перегрузки. После косметологических процедур, таких как массаж или маски, могут появляться красные пятна, которые быстро проходят и не требуют лечения.
Однако появление стойкой эритемы лица, характеризующейся пятнами, похожими на кровоподтеки или синяки, требует внимания и консультации у дерматолога. Стойкая эритема может привести к осложнениям, таким как розацеа, поэтому важно получить квалифицированную помощь.
Когда и к какому врачу обращаться при появлении бляшек или пятен на коже
Если на коже появились высыпания, изменение цвета, болезненность или зуд, необходимо обратиться к терапевту или немедленно записаться на консультацию к специалисту по лечению кожных проблем — дерматологу.
Записаться на прием к дерматологу
Бляшки и красные пятна — это только один из многих симптомов заболеваний кожи или других патологий, при которых следует обратиться к дерматологу.
Ниже приведены возможные поводы для консультации у дерматолога:
- Родинка изменила свой цвет, размер или форму;
- Проблемы с акне, которые не проходят или усугубляются;
- Появление непонятной сыпи;
- Проблемы с ногтями, такие как вросшие ногти или воспаление;
- Начали выпадать волосы.

Диагностика
Если кожа выдает красное пятно, которое сохраняется в течение нескольких дней или имеет необычную форму / вид, следует обратиться за помощью к дерматологу. Это поможет выявить причины высыпаний и исключить серьезные патологии. Беспокойство следует вызывать при наличии следующих симптомов:
- Зуд или жжение.
- Шелушение кожи.
- Увеличение размеров или количества пятен.
- Болезненность при надавливании.
- Припухлость и мокнутие.
- Начало воспалительного процесса.
Для выяснения характера образований и определения их особенностей врач проводит осмотр с использованием дерматоскопа. Важную роль играет сбор анамнеза, уточнение симптомов и выявление сопутствующих заболеваний. После осмотра врач назначает ряд дополнительных исследований, включая:
- Общий анализ крови.
- Общий анализ мочи.
- Микроскопическое исследование кожных соскобов.

- УЗИ внутренних органов.
- ЭКГ и т.д.
При необходимости, пациенту может быть назначена консультация различных специалистов, включая терапевта, эндокринолога, гастроэнтеролога и других. Такое комплексное обследование позволит выявить сопутствующие заболевания и определить, какие из них могут быть связаны с появлением красных пятен на коже.
Диагностика различных кожных высыпаний является важным этапом в определении возможных заболеваний, поскольку они могут иметь похожие симптомы. Поэтому, необходимо исключить наличие других патологий и аллергических реакций, чтобы точно определить диагноз.
Врач может выявить наличие определенных патологий уже на первом приеме, опираясь на симптомы и внешний вид высыпаний на коже. Например:
- Красные высыпания, которые похожи на укусы комаров, но не сопровождаются зудом или болезненностью, могут быть результатом стресса или тревожного состояния. В редких случаях это может быть проявлением аллергии или розового лишая Жибера.

- Пятна, которые сопровождаются болезненностью или зудом, могут указывать на наличие аутоиммунных заболеваний, крапивницы или псориаза.
- Высыпания, которые выглядят как ожоги, могут быть проявлением атопического дерматита и могут сопровождаться зудом, особенно в ночное время.
- Красные болячки или бляшки, расположенные вдоль линии роста волос, могут быть симптомом себорейного дерматита.
- Мелкие пятнышки по всему телу могут указывать на наличие кори, ветрянки или лишая. Эти симптомы также могут быть обнаружены у некоторых пациентов с коронавирусом.
- Красные шершавые пятна на коже рук могут свидетельствовать о нехватке определенных витаминов и микроэлементов в организме. В большинстве случаев это можно скорректировать путем изменения режима питания.
Методы лечения
Лечение красных пятен на коже зависит от многих факторов, таких как состояние здоровья пациента, наличие патологий и симптомов. В этом процессе применяется комплексный подход, который включает медикаментозную терапию, местную терапию и физиотерапевтические процедуры. В редких случаях может потребоваться радикальное лечение, такое как электрокоагуляция, лазерное удаление или криохирургия.
В редких случаях может потребоваться радикальное лечение, такое как электрокоагуляция, лазерное удаление или криохирургия.
Важным аспектом лечения является коррекция рациона питания и исключение взаимодействия с аллергенами. Тем не менее, использование средств народной медицины не рекомендуется, так как они могут ухудшить состояние пациента и привести к хроническому процессу.
Медикаментозная терапия может включать различные группы лекарственных препаратов, таких как антигистаминные, антибиотики, глюкокортикостероиды, транквилизаторы, диуретики, энтеросорбенты и витамины группы B. Однако, необходимо помнить, что выбор лекарства и его дозировка должны быть назначены квалифицированным специалистом.
Наконец, радикальные методы лечения применяются только в тех случаях, когда консервативное лечение не принесло желаемого результата или после проведенной терапии остались косметические дефекты. Поэтому, важно не заниматься самолечением и обратиться к доктору при любых изменениях на коже.
Профилактика
Профилактика красных пятен на коже зависит от причины патологии. Для снижения вероятности высыпаний рекомендуется исключить контакты с бездомными животными, избегать потенциальных аллергенов в пище и регулярно проходить профилактические осмотры у врачей. Это поможет на ранней стадии выявить любые нарушения в работе иммунной системы и предотвратить возможные заболевания внутренних органов.
Дополнительными мерами профилактики могут быть поддержание здорового образа жизни, включая регулярную физическую активность, употребление здоровой пищи и умеренное употребление алкоголя. Также необходимо избегать чрезмерного воздействия на кожу, такого как сильное трение и высокие температуры, которые могут вызвать раздражение и образование красных пятен. Если у вас есть предрасположенность к аллергическим реакциям, рекомендуется носить одежду из натуральных материалов и избегать сильно ароматизированных продуктов.
Заключение
Важно проконсультироваться у дерматолога, если красные пятна на коже начинают изменять свой размер, вызывать зуд и шелушение. Любые кожные высыпания являются настораживающим фактором, поэтому не стоит заниматься самолечением.
Любые кожные высыпания являются настораживающим фактором, поэтому не стоит заниматься самолечением.
Специалист поможет выявить причину возникновения красных пятен на коже, которые могут быть вызваны различными болезнями внутренних органов, аллергическими реакциями или гормональным дисбалансом. Раннее обращение к врачу поможет избежать осложнений и правильно подобрать лечение для быстрого восстановления здоровья.
Автор статьи:
Тихонова Ольга Анатольевна
дерматовенеролог
Записаться на прием
5 самых распространенных кожных высыпаний и раздражений у детей (и как их успокоить)
Кожа вашего ребенка — это щит от окружающего мира. Слишком часто этот защитный слой становится сухим, раздраженным и покрытым пятнами. Видеть, как у ваших детей появляется раздраженная сыпь или зудящие пятна, может быть стрессом, но, как говорит ванкуверский дерматолог Сунил Калия: «Чувствительная кожа довольно часто встречается у младенцев и малышей». На самом деле, большинство проблем с кожей можно предотвратить или легко лечить (увлажняющие средства часто творят чудеса). Но когда лосьон не поможет, вам понадобится более целенаправленный подход.
Слишком часто этот защитный слой становится сухим, раздраженным и покрытым пятнами. Видеть, как у ваших детей появляется раздраженная сыпь или зудящие пятна, может быть стрессом, но, как говорит ванкуверский дерматолог Сунил Калия: «Чувствительная кожа довольно часто встречается у младенцев и малышей». На самом деле, большинство проблем с кожей можно предотвратить или легко лечить (увлажняющие средства часто творят чудеса). Но когда лосьон не поможет, вам понадобится более целенаправленный подход.
Экзема
Экзема (также иногда называемая атопическим дерматитом) — это хроническое заболевание кожи, которым страдают примерно 17 процентов детей, говорит Мириам Вайнштейн, детский дерматолог из Детской больницы Торонто. Кожа не в состоянии удерживать влагу и раздражители и, как следствие, может стать сухой, зудящей и воспаленной. Подобно тому, как аллергий передаются по наследству, экзема может передаваться по наследству.
Eik Scott/ Getty Images
Каковы симптомы экземы?
Кожа будет выглядеть сухой, красной, вздутой и шелушащейся, а также будет сильно чесаться — вы, вероятно, увидите, как ваш ребенок чешется, иногда до крови.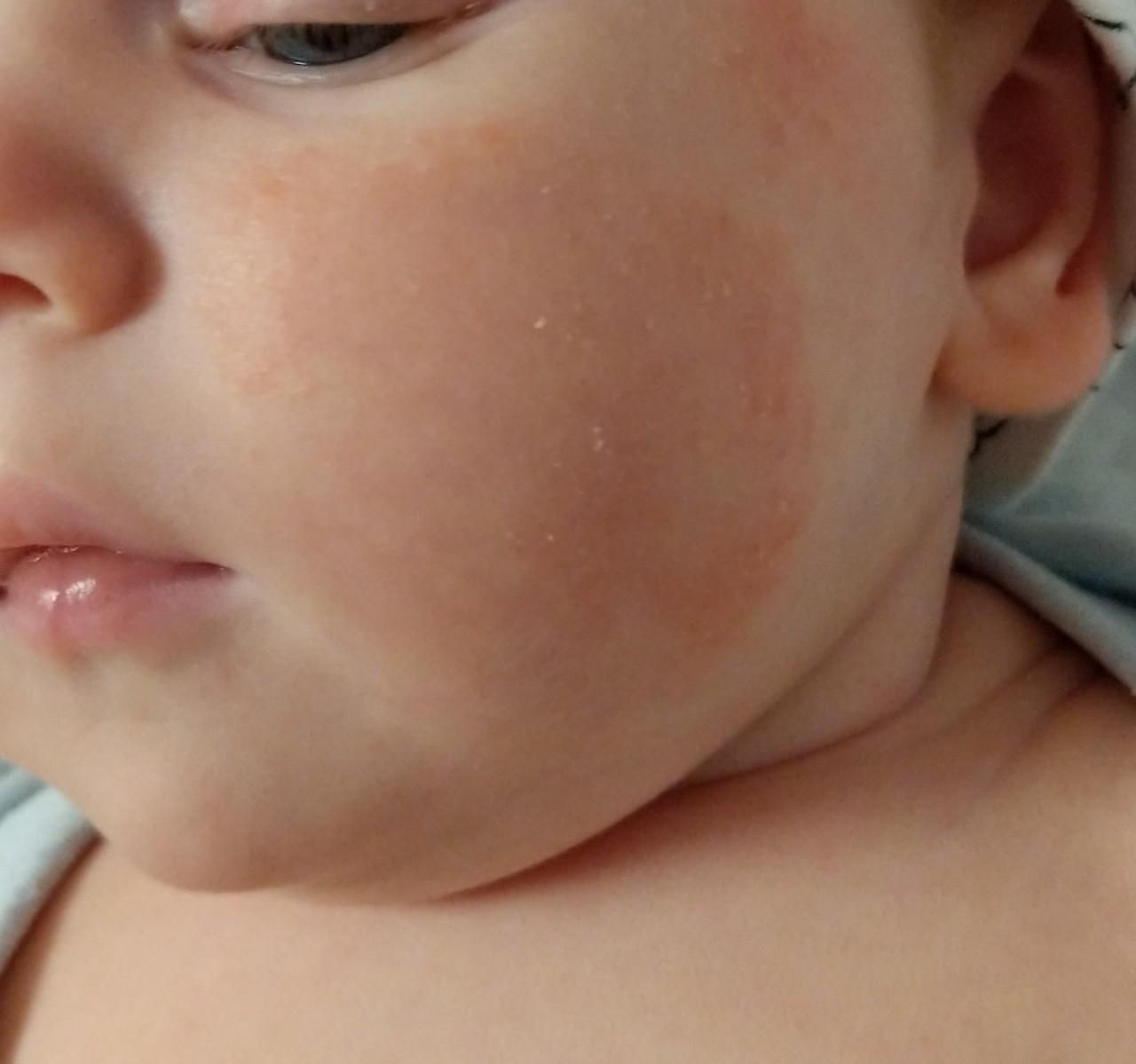 У младенцев могут быть пятна экземы на руках, ногах, волосистой части головы, лбу и щеках (область под подгузником часто остается незатронутой, потому что влага остается внутри). У малышей экзема может усиливаться в локтевых сгибах и под коленями — везде, где кожа может раздражаться от тепла и одежды. Это может ухудшиться в сухом зимнем воздухе или от жары и пота летом. Ароматизаторы и химические вещества в лосьонах, моющих средствах и шампунях, а также в одежде из полиэстера также могут еще больше раздражать кожу.
У младенцев могут быть пятна экземы на руках, ногах, волосистой части головы, лбу и щеках (область под подгузником часто остается незатронутой, потому что влага остается внутри). У малышей экзема может усиливаться в локтевых сгибах и под коленями — везде, где кожа может раздражаться от тепла и одежды. Это может ухудшиться в сухом зимнем воздухе или от жары и пота летом. Ароматизаторы и химические вещества в лосьонах, моющих средствах и шампунях, а также в одежде из полиэстера также могут еще больше раздражать кожу.
Halfpoint/getty Images
Как лечить экзему?
Экзема очень неудобна, а зуд может не давать ребенку спать по ночам. Важно поставить диагноз, но даже в этом случае его трудно контролировать. «Управление им — это не только наука, но и искусство», — говорит Вайнштейн.
Экзема может сначала выглядеть как пятно сухой кожи, но она может быстро ухудшиться, когда ваш ребенок будет чесаться. Увлажнение кожи — это ваша первая линия защиты (а также короткие ногти).
Сосредоточьтесь на увлажнении вместо того, чтобы сводить себя с ума, пытаясь понять, что вызывает вспышки, говорит Вайнштейн. «Люди перевернут свою жизнь с ног на голову в поисках той единственной вещи, от которой экзема ушла бы, если бы они только могли ее устранить. Это, как правило, направляет их на бесполезный путь».
Экзема может появиться без причины, несмотря на все ваши усилия. В этих случаях ваш врач, скорее всего, порекомендует мягкий стероидный крем (также известный как кортизон), чтобы успокоить зуд и покраснение — поврежденная кожа из-за царапин может сделать детей уязвимыми для стафилококковой инфекции. Люди с экземой часто также имеют пищевую аллергию или аллергию на окружающую среду. Эксперты не рекомендуют отказываться от продуктов в поисках триггера, так как это может привести к серьезным проблемам, таким как недоедание. «Это как светлые волосы и голубые глаза», — говорит Вайнштейн. «Это две генетические черты, которые, как правило, путешествуют вместе, но светлые волосы не вызывают голубые глаза, так же как употребление определенных продуктов обычно не вызывает вспышки экземы».
Люди с экземой часто также имеют пищевую аллергию или аллергию на окружающую среду. Эксперты не рекомендуют отказываться от продуктов в поисках триггера, так как это может привести к серьезным проблемам, таким как недоедание. «Это как светлые волосы и голубые глаза», — говорит Вайнштейн. «Это две генетические черты, которые, как правило, путешествуют вместе, но светлые волосы не вызывают голубые глаза, так же как употребление определенных продуктов обычно не вызывает вспышки экземы».
Фотодуэты / Getty Images
Потница
Потница, потница, потница — все эти термины относятся к кожным заболеваниям, которые развиваются, когда вашему ребенку становится жарко и его кожа не вентилируется должным образом. «Пот задерживается под кожей и делает ее красной и бугристой», — объясняет Тара Чоботук, педиатр из Галифакса. Зимой у младенцев часто возникает потница, когда воспитатели укутывают их слишком много слоев . По ее словам, родители должны воспринимать потницу как предупреждение. «У младенцев могут быть трудности с регулированием температуры тела, и они могут получить обезвоживает быстро. Убедитесь, что они удобны и не перегреваются». Тепловая сыпь может появиться на спине ребенка после длительного пребывания в горячем автокресле или в складках кожи из-за ношения тесной или синтетической одежды.
«У младенцев могут быть трудности с регулированием температуры тела, и они могут получить обезвоживает быстро. Убедитесь, что они удобны и не перегреваются». Тепловая сыпь может появиться на спине ребенка после длительного пребывания в горячем автокресле или в складках кожи из-за ношения тесной или синтетической одежды.
Ivan-balvan/ getty Images
Каковы симптомы потницы?
Сыпь состоит из крошечных красных бугорков. Вайнштейн говорит, что многие родители путают потницу с экземой, вызванной жарой и потом. Если сыпь появляется на закрытой области, скорее всего, это тепловая сыпь. Но когда родитель говорит ей: «Каждый раз, когда мой ребенок перегревается, у него появляется потница», это, скорее всего, обострение экземы.
Альбина Гаврилович/ Getty Images
Как лечить потницу?
Потница не представляет серьезной опасности и должна пройти сама по себе в течение одного-двух дней. Воспринимайте раздражение как признак того, что вашему ребенку некомфортно, и внесите коррективы в то, как вы его одеваете.
Воспринимайте раздражение как признак того, что вашему ребенку некомфортно, и внесите коррективы в то, как вы его одеваете.
firemanYU/ Getty Images
Крапивница
Крапивница — это реакция организма на аллерген или вирус. Наиболее распространенной причиной у детей является вирус — их может вызвать даже желудочный жук. Аллерген или вирус активирует иммунные клетки, которые выделяют гистамин, вызывая возвышающиеся, часто красные и зудящие пятна размером с точку или размером с тарелку — довольно пугающие — и могут локализоваться или распространяться по всему телу.
SBenitez/ Getty Images
Каковы симптомы крапивницы?
Отличительной чертой крапивницы является то, что она появляется и исчезает, иногда в течение нескольких минут или часов, но определенно в течение дня или двух. Если пятно существует более двух дней, это не улей. В некоторых случаях причину можно легко отследить — ваш ребенок съел клубнику, и у него на верхней губе появилось пятно. Но иногда это не так просто понять: крапивница может появиться до трех недель после прохождения вируса. Одно или два пятна не обязательно требуют визита к врачу, но если вы не уверены, проверьтесь.
Но иногда это не так просто понять: крапивница может появиться до трех недель после прохождения вируса. Одно или два пятна не обязательно требуют визита к врачу, но если вы не уверены, проверьтесь.
kwanchaichaiudom/ Getty Images
Как мне лечить крапивницу ?Если крапивница сопровождается отеком губ или языка, затрудненным дыханием или обильной рвотой, у вашего ребенка может быть анафилактическая реакция. Немедленно звоните 911. В остальном крапивница безвредна, но очень зудит. Чтобы успокоить кожу, врач может порекомендовать пероральный детский антигистаминный препарат без седативного эффекта. Поговорите со своим врачом, так как некоторые лекарства не одобрены для детей младше двух лет.
Александра Троян/ Getty Images
Потрескавшаяся кожа
Потрескавшаяся кожа раздраженная, красная и шелушащаяся, часто встречается зимой, когда лица и руки детей подвергаются воздействию холода и ветра. Частое мытье рук — хотя это и хорошая привычка — может привести к тому, что тыльная сторона рук станет сухой и воспаленной. Дети с пересохшими губами часто имеют тенденцию облизывать их, но их слюна может раздражать кожу вокруг рта. «Зимой я, вероятно, вижу 10 детей в неделю с тем, что мы называем дерматитом облизывания губ», — говорит Вайнштейн.
Частое мытье рук — хотя это и хорошая привычка — может привести к тому, что тыльная сторона рук станет сухой и воспаленной. Дети с пересохшими губами часто имеют тенденцию облизывать их, но их слюна может раздражать кожу вокруг рта. «Зимой я, вероятно, вижу 10 детей в неделю с тем, что мы называем дерматитом облизывания губ», — говорит Вайнштейн.
leadenpork/ Getty Images
Каковы симптомы потрескавшейся кожи?
Потрескавшаяся кожа приподнята, краснеет и шелушится. Хотя это обычно не зуд, кожа может ощущаться стянутой, шелушиться или трескаться, а в тяжелых случаях может кровоточить.
Evgen_Prozhyrko/ Getty Images
Как лечить потрескавшуюся кожу?
Профилактика может быть лучшим подходом. Утром нанесите немного дополнительного увлажняющего крема. Для потрескавшихся губ и кожи вокруг рта дерматолог Сунил Калия рекомендует густой, жирный бальзам для губ без отдушек или защитный крем, такой как вазелин. И напомните детям увлажнять после мытья рук. Любое покраснение должно пройти через несколько дней.
И напомните детям увлажнять после мытья рук. Любое покраснение должно пройти через несколько дней.
FotoDuets/ Getty Images
Контактный дерматит
Контактный дерматит, иногда называемый контактной экземой, представляет собой сыпь, которая появляется после контакта кожи с раздражителем или аллергеном. Она похожа на экзему — красная и чешуйчатая, — но более локализованная. Потенциальные раздражители включают моющее средство, цитрусовые или даже собственную слюну ребенка. Распространенной причиной является никель, который можно найти в украшениях, пряжках ремней и даже застежках комбинезона; другие металлы, химические вещества и ароматизаторы также могут вызывать аллергический контактный дерматит. Сыпь обычно длится до тех пор, пока присутствует триггер, но при тяжелой реакции может потребоваться помощь.
Evgen_Prozhyrko/ Getty Images
Каковы симптомы контактного дерматита?
В редких случаях причина может быть очень очевидной: Ваша дочь носит новые серьги, и на ее мочках появляется сыпь.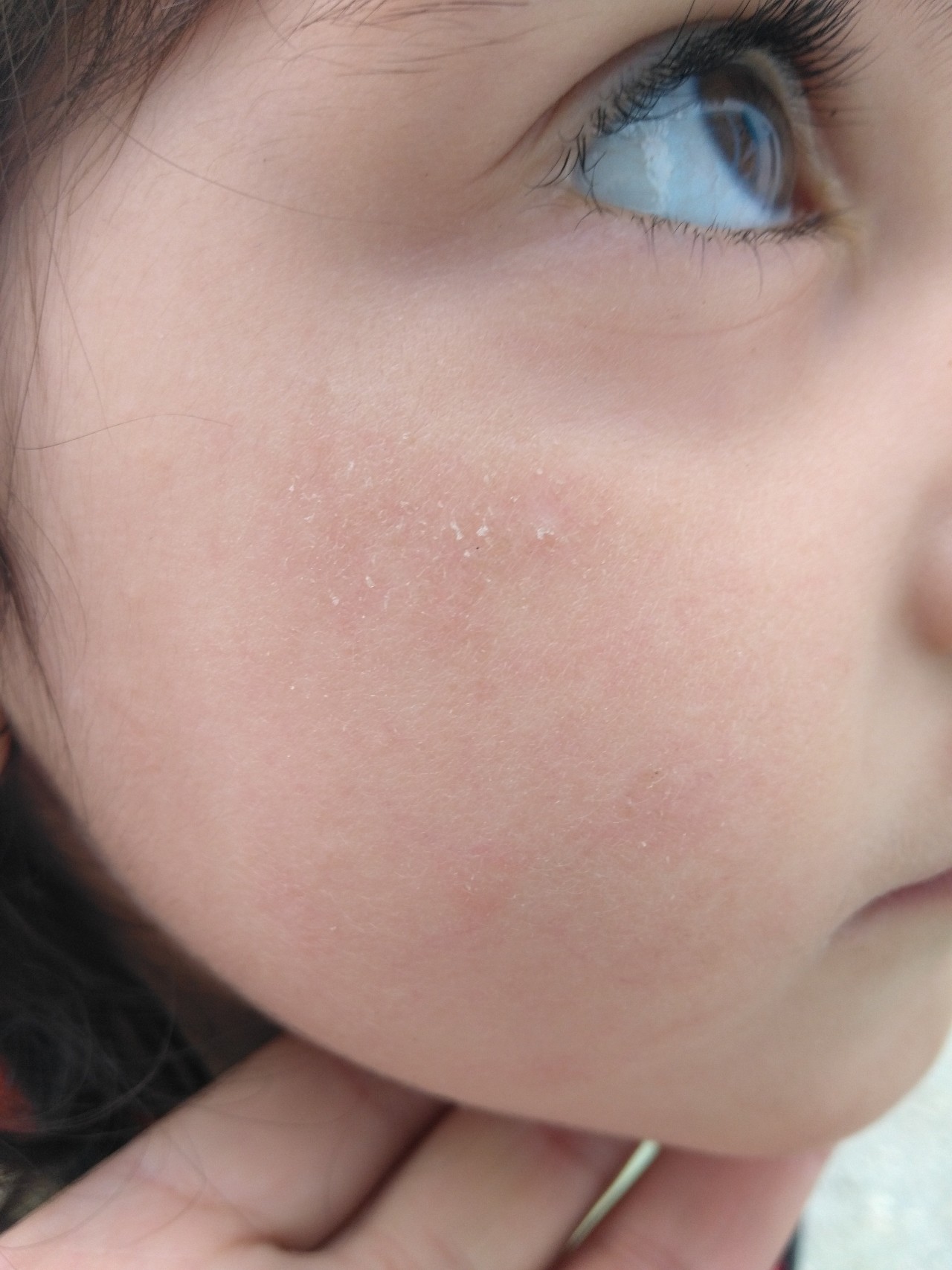 Когда триггер не так очевиден, говорит Калия, контактный дерматит часто можно принять за экзему и лечить как экзему — если сыпь не исчезает, вы имеете дело с контактным дерматитом.
Когда триггер не так очевиден, говорит Калия, контактный дерматит часто можно принять за экзему и лечить как экзему — если сыпь не исчезает, вы имеете дело с контактным дерматитом.
Татьяна Соарес./ Getty Images
Как лечить контактный дерматит?
Во-первых, определите и удалите триггер, если сможете. Если сыпь по всему телу вашего ребенка, переключитесь на стиральный порошок без запаха. Если ваш ребенок любит цитрусовые, но у него постоянно появляются высыпания на лице, перед едой нанесите на его рот защитный крем, например, вазелин. (Это также работает на подбородках и шеях младенцев со слюнями.) Серьезная, стойкая сыпь может потребовать мягкого крема с кортизоном, чтобы убрать ее.
F3al2/ Getty Images
Подробнее: Возрастное руководство по кожной сыпи и состояниям Смягчите сухую кожу с помощью ванны с овсянкой 10 распространенных высыпаний (фото): Симптомы и лечение
Первоначально эта статья была опубликована 28 февраля 2017 г.
Дискоидная экзема: симптомы, причины и лечение
Смягчающие средства и кремы от экземы Топические стероиды для Экзема Pompholyx Герпетическая экземаЭкзема (дерматит) — это термин, используемый для описания состояний, сопровождающихся воспалением кожи. Существует несколько видов экземы. Дискоидная экзема — это тип, который вызывает круглые или овальные красные пятна воспаленной кожи. Причина неясна. Лечение включает регулярное использование смягчающих средств для увлажнения кожи, стероидных кремов для уменьшения воспаления и лечения любой инфекции пораженной кожи.
Что такое дискоидная экзема?
Дискоидная экзема — это тип экземы, при котором на коже появляются красные пятна круглой или овальной формы. Экзему также называют дерматитом. Дерматит – это общий термин, означающий воспаление кожи. Дискоидная форма относится к дискообразной форме пятен экземы. Дискоидную экзему иногда называют нуммулярной экземой. Нуммуляр буквально означает монетообразный, еще один способ описания формы пятен экземы.
Симптомы дискоидной экземы
Наиболее частым симптомом дискоидной экземы являются пятна монетовидной экземы на теле. Это:
- Розово-красные, сухие и шелушащиеся пятна на коже.
- Зудящие участки кожи, которые часто усиливаются ночью.
- Пятна на коже, вызывающие жжение или жжение.
Кожа между участками дискоидной экземы выглядит нормально, за исключением того, что, как правило, у многих людей с дискоидной экземой кожа сухая.
Дискоидная экзема часто начинается на ногах. У некоторых людей будет только один или два участка дискоидной экземы, но у других может развиться много пятен. Дискоидная экзема может возникнуть на любом участке тела, но относительно часто она бывает только на ногах. На лице и волосистой части головы это редкость. Это имеет тенденцию ухудшаться в зимние месяцы в холодном, сухом климате. Солнце имеет тенденцию улучшать симптомы у большинства людей. Из-за этого дискоидную экзему иногда можно принять за псориаз.
Иногда пятна на коже могут очищаться в центре, оставляя только кольцо экземы. В этом случае дискоидную экзему иногда можно принять за стригущий лишай. Участки дискоидной экземы могут заразиться микробами (бактериями). Признаки инфекции включают:
- Повышенное покраснение.
- Мокнутие или образование пузырей на коже.
Изображение дискоидной экземы
Дискоидная экзема (также называемая нуммулярной экземой)
Mohammad2018, CC BY-SA 4.0, через Wikimedia CommonsАвтор: Mohammad2018, CC BY-SA 4.0, через Wikimedia Commons
Причины дискоидной экземы
Точная причина дискоидной экземы неизвестна. Однако у большинства людей с дискоидной экземой в целом сухая кожа. Одна из теорий состоит в том, что сухая кожа нарушает нормальный жировой слой во внешнем слое кожи (эпидермисе), который обычно помогает защитить кожу. Поскольку эта защита утрачивается, через кожу могут проникать особые белки, вызывающие аллергию (аллергены). Это может привести к аллергической или раздражающей реакции на коже, что приводит к появлению пятен экземы. На самом деле, некоторые врачи считают дискоидную экзему формой атопического (аллергического) дерматита у взрослых.
Это может привести к аллергической или раздражающей реакции на коже, что приводит к появлению пятен экземы. На самом деле, некоторые врачи считают дискоидную экзему формой атопического (аллергического) дерматита у взрослых.
Иногда некоторые лекарства могут вызвать у некоторых людей дискоидную экзему. Например, лекарства, используемые для лечения гепатита С (называемые интерфероном и рибавирином). Укусы насекомых или незначительная травма кожи также могут спровоцировать вспышку дискоидной экземы у некоторых людей.
Поскольку жировой защитный слой кожи теряется, считается, что у некоторых людей с дискоидной экземой также может быть повышен риск развития контактного дерматита. Контактный дерматит — это экзема, вызванная реакцией кожи на вещество, с которым она контактировала. К таким веществам может относиться никель в ювелирных изделиях или пряжках для ремней, косметика, консерванты в кремах и мазях, добавки к коже и т. д. Дополнительную информацию см. в отдельной брошюре «Контактный дерматит».
Насколько распространена дискоидная экзема?
Дискоидная экзема встречается довольно часто и, вероятно, поражает примерно 2 из 1000 человек. Кажется, это чаще встречается у мужчин, чем у женщин. Дискоидная экзема может поражать мужчин и женщин любого возраста, но чаще всего она поражает людей в возрасте от 50 до 65 лет и женщин в возрасте от 15 до 25 лет. У детей она встречается редко.
Диагноз дискоидной экземы
Диагностируется по типичному внешнему виду кожи. Если врач не уверен в диагнозе, ему может потребоваться исключить грибковую инфекцию кожи. Например, если кожная сыпь исчезла в центре (как описано выше), они могут предложить соскоб нескольких клеток кожи с участка кожи, который затем можно отправить в лабораторию для поиска грибковой инфекции.
Если ваш врач считает, что это может быть контактный дерматит, он может предложить тест на кожный пластырь. В ходе этой процедуры крошечные количества до 25 или более веществ наносятся в виде небольших пластырей на кожу, обычно на верхнюю часть спины. Их фиксируют антиаллергенной лентой. Через несколько дней пластыри удаляются специалистом-дерматологом, и кожа осматривается, чтобы увидеть, есть ли реакция на какое-либо из тестируемых веществ. Дополнительную информацию см. в отдельной брошюре под названием «Тестирование пластыря при контактном дерматите».
Их фиксируют антиаллергенной лентой. Через несколько дней пластыри удаляются специалистом-дерматологом, и кожа осматривается, чтобы увидеть, есть ли реакция на какое-либо из тестируемых веществ. Дополнительную информацию см. в отдельной брошюре под названием «Тестирование пластыря при контактном дерматите».
Лечение дискоидной экземы
Лечение направлено на:
- Восстановление жидкости в коже (так называемая регидратация).
- Лечение воспаления кожи.
- Также лечит любую инфекцию, которая может присутствовать.
Доступны лекарства, помогающие облегчить симптомы и контролировать состояние.
Процедуры включают:
Лечение регидратации кожи
Это делается с использованием смягчающих средств. Смягчающие средства часто называют увлажняющими. Это лосьоны, кремы, мази и добавки для ванн/душа, которые наносятся на кожу, чтобы предотвратить ее сухость. Смягчающие средства следует использовать в качестве заменителей мыла при мытье, поскольку обычное мыло сушит кожу. После принятия ванны/душа на кожу следует нанести смягчающие средства.
После принятия ванны/душа на кожу следует нанести смягчающие средства.
Регулярное использование смягчающих средств является наиболее важной частью повседневного лечения людей с экземой, включая дискоидную экзему. Смягчающие средства предотвращают сухость кожи и помогают защитить кожу от раздражителей. Их следует использовать на всей коже, а не только на участках, пораженных дискоидной экземой. Особенно важно продолжать ежедневное увлажнение кожи даже после заживления обострения дискоидной экземы. Это поможет снизить вероятность дальнейшего обострения.
Существует множество типов и марок смягчающих средств, от жидких лосьонов до густых мазей. Разница между лосьонами, кремами и мазями заключается в соотношении масла (липида) и воды. Содержание липидов самое низкое в лосьонах, среднее в кремах и самое высокое в мазях. Чем выше содержание липидов, тем более жирным и липким он кажется и тем более блестящим он выглядит на коже. Как правило, чем выше содержание липидов (чем жирнее и гуще смягчающее средство), тем лучше и дольше оно работает, но тем сложнее его использовать. Дополнительную информацию см. в отдельной брошюре «Смягчающие средства и кремы от экземы».
Дополнительную информацию см. в отдельной брошюре «Смягчающие средства и кремы от экземы».
Иногда рекомендуется использовать вазелин для увлажнения кожи.
Стероиды для местного применения для уменьшения воспаления
Стероиды для местного применения представляют собой стероидный крем или мазь, наносимые на кожу. При дискоидной экземе на участки кожи наносят местные стероиды, чтобы уменьшить воспаление. Мази, как правило, лучше кремов, потому что они лучше удерживают воду в коже и образуют лучший защитный барьер для кожи.
Стероидный крем или мазь не следует наносить на нормальную кожу, их следует использовать только при обострении дискоидной экземы. Это связано с тем, что длительное использование стероидных кремов может иметь некоторые негативные последствия для кожи, включая ее истончение. Подробнее см. в отдельной брошюре «Стероиды для местного применения при экземе».
Иногда для лечения дискоидной экземы применяют влажные обертывания с местными стероидами. Кожу сначала смачивают теплой водой, чтобы она хорошо увлажнялась. Затем на пораженные участки кожи наносят стероидную мазь. Затем влажная пижама или бинты используются, чтобы запечатать стероидную мазь примерно на один час. Эти процедуры обычно рекомендуются дерматологом, если это необходимо.
Кожу сначала смачивают теплой водой, чтобы она хорошо увлажнялась. Затем на пораженные участки кожи наносят стероидную мазь. Затем влажная пижама или бинты используются, чтобы запечатать стероидную мазь примерно на один час. Эти процедуры обычно рекомендуются дерматологом, если это необходимо.
Очень редко, в тяжелых случаях, для лечения дискоидной экземы могут потребоваться таблетки стероидов, принимаемые внутрь или вводимые в виде инъекций.
Примечание : при одновременном использовании смягчающего средства и местного стероида смягчающее средство следует наносить первым. После применения смягчающего средства следует оставить 10-15 минут до применения местного стероида. То есть смягчающее средство должно впитаться до применения стероида. (Кожа должна быть влажной или слегка липкой, но не скользкой при нанесении стероида). Это может быть в форме крема или таблетки в зависимости от тяжести инфекции.
Средство для уменьшения зуда
Антигистаминные таблетки могут помочь уменьшить зуд и могут быть особенно полезны ночью при попытках заснуть. Однако некоторые антигистаминные препараты могут вызывать сонливость (даже на следующий день), что требует осторожности при вождении автомобиля или работе с механизмами.
Однако некоторые антигистаминные препараты могут вызывать сонливость (даже на следующий день), что требует осторожности при вождении автомобиля или работе с механизмами.
Другие виды лечения
Дегтярные препараты могут быть полезны, особенно на участках кожи, которые были утолщены и шелушатся в течение длительного времени.
Такролимус и пимекролимус — это другие кремы, которые можно использовать для уменьшения воспаления у некоторых людей с дискоидной экземой. Их можно рассматривать у некоторых людей, если лечение стероидами не работает.
Поскольку дискоидная экзема имеет тенденцию к улучшению на солнце, лечение ультрафиолетовым (УФ) светом (фототерапия) иногда может быть полезным в качестве лечения. УФ-излучение помогает уменьшить воспаление кожи. Однако следует соблюдать осторожность, так как воздействие УФ-излучения несет в себе риск повреждения кожи. Это включает в себя повышенный риск рака кожи. Таким образом, риски этого типа лечения необходимо сопоставить с преимуществами. Этот тип лечения обычно используется, если дискоидная экзема тяжелая или другие методы лечения не помогли.
Этот тип лечения обычно используется, если дискоидная экзема тяжелая или другие методы лечения не помогли.
Иногда для лечения дискоидной экземы могут потребоваться лекарства, подавляющие иммунную систему. К ним относятся такие лекарства, как циклоспорин. Опять же, они обычно используются только в тяжелых случаях дискоидной экземы, которые очень трудно поддаются лечению и не реагируют на другие методы лечения.
Осложнения дискоидной экземы
Как упоминалось выше, может возникнуть бактериальная инфекция участка дискоидной экземы, которую необходимо лечить антибиотиками. Кроме того, следует соблюдать осторожность, чтобы не поцарапать зудящие участки, где это возможно, поскольку иногда могут образовываться рубцы.
После заживления дискоидной экземы у многих людей не остается никаких остаточных признаков. Однако у некоторых людей может наблюдаться необратимое коричневое обесцвечивание кожи в пораженной области. В других случаях пораженный участок кожи может стать бледнее окружающей кожи.

