Угревая болезнь причины и лечение – Прыщи (акне). Причины и лечение прыщей. Прыщи на лице, на теле, на лбу, на подбородке, на половых органах, на спине, на ногах и руках. Лечение прыщей в домашний условиях. :: Polismed.com
Угревая болезнь
Сегодня поговорим про вульгарные (обычные) угри, которые в народе называют прыщики. Или, когда совсем уж «запущено», — прыщи. Сколько драм, трагедий, переживаний — дразнилки в детских коллективах, отмененные свидания, неуспехи в личной жизни…
В том или ином виде на протяжении жизни акне встречаются у почти 100 % населения. Естественно, вокруг такой распространенной проблемы скапливается много заблуждений, мифов и диковатых способов самолечения.
Что такое угри?
Обыкновенные угри — это воспалительное заболевание сальных желез и волосяных фоликулов. Синонимы: acne vulgaris, ульгарные угри, угревая сыпь, юношеские угри.
Обычно акне появляется позже 10-летнего возраста и, при достаточном уходе за кожей, длится не более 5–10 лет.Однако в некоторых случаях прыщи могут оставаться и во взрослом возрасте.
Проблема распространена чрезвычайно, те или иные проявления угревой болезни на протяжении жизни беспокоят всех людей, а у 30 % они требуют специального лечения.
Вот несколько советов для страдающих угрями:
Совет первый. Про диету

Нет достоверных научных данных о том, что те или иные продукты обязательно влияют на тяжесть течения или вероятность обострения акне. Однако большинство дерматологов рекомендуют исключить цитрусовые и шоколад, ограничить сладости.
У некоторых пациентов бывает индивидуальная непереносимость тех или иных продуктов. К тому же у людей, страдающих среднетяжелыми и тяжелыми формами угревой болезни, нередко встречаются заболевания ЖКТ и нарушения обмена глюкозы.
Естественно, все это влияет на течение и прогноз сыпи. Поэтому при обращении к дерматологу вам предложат обследоваться и, при необходимости, параллельно лечить вышеуказанные заболевания у соответствующих специалистов.
Совет второй. Про окружающих
В народном представлении чрезвычайно распространено заблуждение о том, что угри — болезнь постыдная, прежде всего поражающая девственниц и девственников.
Люди, страдающие ими, особенно в молодежных коллективах, становятся объектами незлобивых (а иногда и не очень) шуток, разговоров о личной жизни и т. д. Мол, носишь на себе «стигмы девственности» — смирись с вторжением в свои личные границы, сейчас научим тебя, как правильно…
Помимо того, что такое поведение недопустимо для воспитанных людей, в случае с угрями оно еще и базируется на полностью ложном утверждении. Никакой связи между появлением и тяжестью течения угревой болезни и количеством и качеством половой жизни нет. И никогда не было.
Люди, «подкалывающие» страдающих угревой болезнью, кроме хамства демонстрируют еще и полную дремучесть в вопросах физиологии. А в итоге порой даже требуется консультация психолога для коррекции проблем, возникающих у жертв невежественных приколистов.
Читайте также:
Фурункул: лечение
С другой стороны, нарушения обмена веществ, регулируемого половыми гормонами, все же играют роль в развитии акне. И здесь иногда имеет смысл обследоваться.
Женщинам после консультации гинеколога нередко назначают оральные контрацептивы именно для лечения угрей. Однако в этом случае подбор препарата требует полного обследования, не стоит выбирать таблетки самостоятельно по советам подруг или рассказам в интернете.
Совет третий. Про погоду

Бывает, что на солнышке сыпь исчезает сама. В то же время пребывание на жаре вызывает и повышение отделения кожного сала, что иногда неблагоприятно влияет на проявления угревой болезни в целом. Поэтому подходит ли вам «лечение загаром» — вопрос, который следует обсудить с вашим врачом (все зависит от формы и стадии болезни).
Резкие перепады температур в зимнее время тоже не способствуют здоровью кожи.
Совет четвертый. Про гигиену и уход за кожей
Одна из самых спорных тем в дерматологии. Некоторые коллеги уверены, что слишком частое умывание вызывает высушивание кожи, которое снижает устойчивость к инфекции. Они рекомендуют пациентам умываться не чаще 2 раз в сутки, больше внимания уделяя мытью рук, поскольку на них скапливаются всякие инфекционные агенты, которые мы переносим на лицо.
Но исходя из своего опыта, я рекомендую все же умываться по мере загрязнения, особенно если вы были в грязном и пыльном месте. Однако про пересушивание кожи забывать не следует и нужно подбирать такие средства гигиены, которые минимально высушивают кожу, пользоваться эмолентами.
А руками (как и мобильным телефоном) людям с угревой болезнью желательно как можно меньше прикасаться к лицу!
Совет пятый. Про выдавливание

Практика выдавливания прыщей чрезвычайно распространена. Но «давить прыщи» категорически нельзя, так как при любой попытке выдавливания инфекция попадает в глубокие слои эпидермиса и дермы, усугубляя воспаление, Кроме того, происходит передача заражения к невоспаленным элементам акне, инициируя новые очаги. А еще, при наличии крупных гнойников, есть вероятность попадания инфекции в сосуды головного мозга (см. рисунок).
Вены лица анастомозируют с венами, впадающими в пещеристый синус твердой мозговой оболочки (через vena ophthalmica, а также через эмиссарные вены на наружном основании черепа), вследствие чего гнойные высыпания на лице по ходу вен могут распространяться на оболочки мозга с развитием тяжелейших осложнений (менингита, флебита синусов и т. д.).
Это не значит, что у вас обязательно разовьются все эти страшные осложнения. Но есть шанс, что так и будет. Последствия ужасны. Готовы рискнуть?
Совет шестой. Про самолечение
Самолечение, применение разных препаратов без учета стадии и формы заболевания ведет к развитию различных осложнений. Нерегулярное и/или в недостаточной дозе применение препаратов, содержащих антибиотики, — к росту устойчивости микроорганизмов и дальнейшим сложностям в лечении. Нерациональное применение спиртовых растворов — к пересушиванию и раздражению кожи, а неправильный выбор лекарственной формы препарата (например, мазь вместо геля) — к повышенной комедогенности.
Некоторые пациенты, исходя из ложного представления о роли клещей Demodex, начинают их «выводить» раздражающими, а то и ядовитыми средствами, что не приносит здоровья ни коже, ни организму в целом.
Совет седьмой. Самый важный
Ищите дерматолога! Угревая болезнь — многоплановое заболевание. Есть много разных состояний (от отравления галогенами до генетической патологии), требующих дифференциальной диагностики. Часто таких пациентов приходится дополнительно консультировать у гинеколога, эндокринолога, гастроэнтеролога. Но координатором, дирижером всего этого процесса должен быть дерматолог, он же и порекомендует терапию, способствующую оздоровлению именно вашей кожи.
Иногда в ходе терапии требуется назначение сильнодействующих препаратов, налагающих ограничения на образ жизни в целом. Зато результатом будет чистая кожа и уверенность в своей внешности.
Леонид Щеботанский
Фото thinkstockphotos.com
причины, симптомы, диагностика и лечение
Общие сведения
В медицинской литературе угревую болезнь часто называют просто «угри» или «вульгарные угри». Однако данные термины не являются равнозначными. Угри представляют собой частное проявление угревой болезни — кожные высыпные элементы, и не отражают всю полноту клинической картины заболевания. Угревая болезнь, характеризующаяся воспалением сальных желез, развивается в силу различных причин и имеет свои характерные особенности в зависимости от возраста пациента и патогенетических механизмов ее возникновения. Понятие «угревая болезнь» включает различные виды угревых высыпаний в юношеском возрасте, угри взрослых, а также группу дерматозов с акнеиформными высыпаниями (розовые угри, розацеа, мелкоузелковый саркоидоз лица, периоральный дерматит, туберкулез кожи). В зависимости от типа угрей и течения угревой болезни определяется метод ее лечения.
Угревая болезнь
И вульгарные угри, и угревая болезнь являются проявлением хронического воспалительного процесса сальных желез лица, груди и спины, в результате которого образуются комедоны. Заболевание вызывают грамположительные палочки Propionibacterium acnes. Появление угрей – довольно распространенное явление: в возрасте от 12 до 24 лет оно встречается у 60-80% людей. У трети пациентов требуется терапевтическое лечение угревой болезни.
Актуальность лечения угрей определяется их влиянием на психо-эмоциональное состояние пациента. Угри вызывают психологический дискомфорт и переживания по поводу эстетических проблем внешности. Пациенты с проявлениями угревой сыпи страдают от утраты привлекательности, у них снижается самооценка, они плохо адаптируются в социуме, испытывают тревогу и депрессию. Принятие решения о лечении угрей диктуется устранением психологических проблем, в частности дисморфофобии (страх, представление о надуманном уродстве внешности) и стремлением к свободной социализации в обществе.
Развитие угревой болезни
В возникновении угрей немаловажное значение имеет генетическая предрасположенность. Развитие угревой болезни происходит под воздействием определенных факторов, позволяющих проследить механизм возникновения угрей, развитие и протекание угревой болезни.
Чрезмерное выделение кожного сала
Чрезмерное выделение кожного сала служит одним из проявлений себореи. При себорее секрет, выделяемый сальными железами, характеризуется снижением бактерицидных свойств, что вызывает активное размножение бактерий и создание предпосылок для воспаления кожи и возникновения угрей.
Фолликулярный гиперкератоз
Появление черно-точечных угрей представляет серьезную эстетическую проблему для пациентов с угревой болезнью. Появление угрей сопровождается повышенным ороговением эпителиальных клеток в воронках волосяных фолликулов, в которые открываются выводные протоки сальной железы (фолликулярным гиперкератозом). Обычно этот процесс протекает в умеренном темпе, так, что роговые чешуйки успевают слущиваться в устье фолликула и вместе с кожным салом выделяются наружу. Гиперкератоз препятствует нормальному оттоку секрета сальных желез и ведет к его скоплению в фолликуле. Скопление мертвых клеток и кожного сала приводит к закупорке поры и вызывает появление черных точек – микрокомедонов, клинически себя не проявляющих.
По мере дальнейшего накопления кожного сала и давления на закупоренный фолликул происходит его кистозное расширение, что клинически проявляется в форме закрытых комедонов (невоспаленных плотных узелков). Дальнейшее развитие процесса вызывает атрофические изменения в сальной железе и расширение поры. Так возникают черно-точечные угри или открытые комедоны. При этом кожное сало имеет плотную структуру, плохо выводится наружу из-за большого скопления роговых чешуек. Черное окрашивание секрета, видимого из расширенной поры, обусловлено содержанием в нем пигмента меланина.
Размножение микроорганизмов
Кожа и волосяные фолликулы человека заселены множеством сапрофитных и условно-патогенных микроорганизмов (эпидермальный стафилококк, микобактерии, клостридии, клещи демодекс и др.). При закупорке пор и скоплении кожного сала создаются благоприятные условия для их размножения внутри волосяных фолликулов.
Воспалительный процесс
Особую роль в развитии воспалительного процесса при угревой болезни играет Propionibacterium acnes (пропионовая бактерия акне). Ее размножение в фолликуле и выделение продуктов жизнедеятельности оказывают раздражающее действие на ткани и вызывают местную воспалительную реакцию. Воспалительный процесс может возникнуть на любом этапе угревой болезни, затрагивать поверхностные или глубокие слои кожи, чем и объясняется многообразие форм и клинических проявлений заболевания.
Классификация угревой болезни
Существующие классификации угревой сыпи основываются, как правило, на клинических проявлениях угрей или на степени их выраженности. Наиболее полную классификацию угрей предложили в 1994 году ученые Г. Плевиг и А. Клигман (Plewig, Kligman).
1. Угри детского возраста (childhood acne):
2. Юношеские угри (acne juveniles):
- Комедоны (acne comedonica).
- Узловатокистозные угри (acne nodulocystica).
- Молниеносные угри (acne fulminans).
- Папулопустулезные угри (acne papulopustulosa).
3. Угри взрослых (acne adultorum):
- Поздние угри (acne tarda).
- Шаровидные или нагроможденные угри (acne conglobata).
- Инверсные угри (acne inversa, hidradenitis suppurativa).
- Pyoderma faciale.
- Bodybuilding acne.
4. Угри, вызванные механическими факторами (acne mechanica).
Угри детского возраста (childhood acne)
Угри новорожденных (acne neonatorum)
Появление угрей у новорожденных является пограничным физиологическим состоянием данного периода и происходит в результате полового (гормонального) криза. К его проявлениям также относятся нагрубание грудных желез, гидроцеле, физиологический вульвовагинит. Эти состояния обусловлены действием материнских гормонов, полученных плодом во внутриутробном периоде. Угревые высыпания новорожденных – это закрытые комедоны, расположенные на носу, щеках, подбородке и на лбу в виде точечных белых или желтоватых папул. Как правило, они исчезают самостоятельно без следа в течение 1,5-2 недель.
Угри детей (acne infantum)
У детей угри могут появляться в возрасте 3-6 месяцев и вызывать затяжные, тяжелые формы угревой болезни. Их развитие может быть связано с опасной врожденной патологией (гиперплазией или опухолью надпочечников) и требует тщательного обследования ребенка.
Юношеские угри (acne juveniles)
Юношеские или вульгарные угри (acne juveniles) – встречаются у трети подростков в возрасте от 12 до 16 лет. По статистике, девочки страдают угревой сыпью чаще, чем мальчики. В 75% случаев юношеские угри локализуются на лице, в 16% — на лице и спине. У подавляющего большинства подростков угревая сыпь исчезает к 18-20 годам. Однако, иногда угревая болезнь протекает длительно и встречается у 3% мужчин и 5% женщин в возрасте 40-50 и даже 60 лет («физиологическое акне»). Эта разновидность относится к проявлениям угрей взрослых (acne adultorum).
Комедоны (acne comedonica)
 Комедоны (acne comedonica) бразуются в результате закупорки волосяных фолликулов скоплением роговых чешуек и кожного сала. Слабо выраженные комедоны при отсутствии воспалительного компонента считаются вариантом физиологической нормы. Начальным проявлением угревой болезни служат микрокомедоны, никак не проявляющие себя клинически. На следующем этапе образуются закрытые комедоны, то есть белые плотные невоспаленные узелки диаметром около 2 мм, покрытые кожей и не имеющие открытого выхода на поверхность. Воспаление в них не выражено, но имеются благоприятные условия для его дальнейшего развития. Дальнейшее скопление в них кожного сала ведет к увеличению узелков и трансформации закрытых комедонов в открытые (черные комедоны или черно-точечные угри).
Комедоны (acne comedonica) бразуются в результате закупорки волосяных фолликулов скоплением роговых чешуек и кожного сала. Слабо выраженные комедоны при отсутствии воспалительного компонента считаются вариантом физиологической нормы. Начальным проявлением угревой болезни служат микрокомедоны, никак не проявляющие себя клинически. На следующем этапе образуются закрытые комедоны, то есть белые плотные невоспаленные узелки диаметром около 2 мм, покрытые кожей и не имеющие открытого выхода на поверхность. Воспаление в них не выражено, но имеются благоприятные условия для его дальнейшего развития. Дальнейшее скопление в них кожного сала ведет к увеличению узелков и трансформации закрытых комедонов в открытые (черные комедоны или черно-точечные угри).
Узловатокистозные угри (acne nodulocystica)
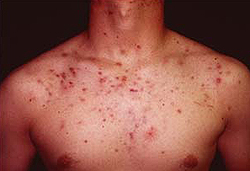 Для узловатокистозной формы угрей (acne nodulocystica) характерно образование гнойных кистозных полостей и инфильтратов глубоко в дерме, их склонность к слиянию и образованию воспалительных конгломератов. При обратном развитии такие элементы всегда заживают с образованием рубцов. Эта форма угрей обычно протекает длительно (по несколько лет), даже при среднетяжелой степени процесса.
Для узловатокистозной формы угрей (acne nodulocystica) характерно образование гнойных кистозных полостей и инфильтратов глубоко в дерме, их склонность к слиянию и образованию воспалительных конгломератов. При обратном развитии такие элементы всегда заживают с образованием рубцов. Эта форма угрей обычно протекает длительно (по несколько лет), даже при среднетяжелой степени процесса.
Молниеносные угри (acne fulminans)
Самая редкая по возникновению и самая тяжелая по клиническим проявлениям форма угревой болезни – это молниеносные угри (acne fulminans). Развивается обычно у подростков 13-18 лет, имеющих папулопустулезную или узловатокистозную форму угрей. Для молниеносной формы характерно внезапное, резкое начало, появление на туловище язвенно-некротических участков, нарастание симптомов интоксикации. Молниеносная форма угревой болезни близка по своему течению к гангренозной форме пиодермии.
Причины развития молниеносной формы не до конца изучены. Вероятно, определенную роль здесь играют токсико-аллергический и инфекционно-аллергический механизмы. Обычно, acne fulminans развивается у пациентов, страдающих тяжелыми поражениями органов пищеварения (язвенный колит, болезнь Крона и др.), или после приема некоторых лекарств: тетрациклинов, андрогенов, синтетических ретиноидов.
Развитие заболевания стремительное. На первый план выходят общие симптомы и явления интоксикации: подъем температуры тела свыше 38°С, боли в суставах и мышцах, в животе, анорексия, резкое ухудшение самочувствия. Иногда развиваются изменения в органах и тканях: размягчение костей, увеличение печени и селезенки. В крови – повышенное содержание лейкоцитов, снижение уровня гемоглобина и ускорение СОЭ, бакпосев крови – отрицательный. На коже туловища и верхних конечностей образуются участки эритемы с пустулами, а затем и язвочками. На лице высыпания отсутствуют. Впоследствии на месте высыпаний образуются многочисленные рубцы, в том числе и келоидные.
Папулопустулезные угри (acne papulopustulosa)
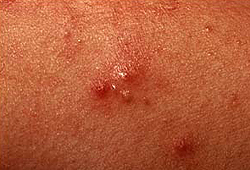 Для папулопустулезных угрей (acne papulopustulosa) характерно присоединение к закрытым или открытым комедонам воспалительного процесса. Эта форма угревой сыпи характеризуется образованием воспалительных элементов — папул (узелков) и пустул (гнойничков). Исход папулопустулезных угрей зависит от глубины поражения слоев кожи. Легкая форма обычно заживает бесследно, при вовлечении в воспалительный процесс глубоких слоев дермы и повреждении ее структуры воспалительные элементы заживают с образованием рубцового дефекта.
Для папулопустулезных угрей (acne papulopustulosa) характерно присоединение к закрытым или открытым комедонам воспалительного процесса. Эта форма угревой сыпи характеризуется образованием воспалительных элементов — папул (узелков) и пустул (гнойничков). Исход папулопустулезных угрей зависит от глубины поражения слоев кожи. Легкая форма обычно заживает бесследно, при вовлечении в воспалительный процесс глубоких слоев дермы и повреждении ее структуры воспалительные элементы заживают с образованием рубцового дефекта.
Комедоны и папулопустулезные угри – наиболее часто встречающиеся формы угрей. Другие разновидности угревой сыпи в клинической практике встречаются достаточно редко, характеризуются более тяжелым течением и требуют иной тактики лечения.
Угри взрослых (acne adultorum)
Если угри сохраняются до достижения пациентом зрелого возраста или появляются впервые у взрослых, то их относят к проявлениям acne adultorum или угрей взрослых. Они встречаются у 3-5% мужчин и женщин в возрасте от 40 до 50 лет и старше. В ряде случаев отмечается их позднее возобновление спустя годы после разрешения юношеских угрей.
Поздние угри (acne tarda)
Эта форма угрей чаще наблюдается у женщин и требует дополнительной консультации гинеколога. В 20% случаев взрослые женщины жалуются на возникновение высыпаний за несколько дней до начала менструации и самостоятельное исчезновение угрей с началом нового цикла. Нередко поздние угри присутствуют постоянно. Обычно это папулезные, папулопустулезные или узловато-кистозные угревые элементы. Причиной поздних угрей часто служит поликистоз яичников, осложненный гирсутизмом и ановуляторным менструальным циклом. Также необходимо исключить опухолевые поражения яичников и надпочечников.
Шаровидные или нагроможденные угри (acne conglobata)
Одно из наиболее тяжелых проявлений угревой болезни – шаровидные (нагроможденные) угри – встречается у мужчин на фоне густой себореи. Шаровидные угри проявляются множественными узловатокистозными элементами и крупными комедонами, расположенными не только на участках себореи, но и на коже конечностей, живота и спины. Их заживление происходит с образованием келоидных, гипертрофических и атрофических рубцов. Шаровидные угри возникают в юношеском возрасте и сохраняются, как правило, до 40 и более лет.
Инверсные угри (acne inversa, hidradenitis suppurativa)
Клиника инверсных угрей связана с вторичным вовлечением в воспалительный процесс апокринных или больших потовых желез подмышечных впадин, области промежности, лобка, пупка и др. Предрасполагают к их развитию повышенная масса тела, травмирование соответствующих зон расчесами или тесной одеждой. Заболевание характеризуется образованием бугристых болезненных инфильтратов с гнойным или кровянисто-гнойным отделяемым. Отдельные элементы, сливаясь, приводят к увеличению площади поражения. Заживают длительно с образованием свищей и рубцов. Инверсные угри имеют хроническое течение с частыми рецидивами.
Пиодермит кожи лица (Pyoderma faciale)
Многие исследователи относят пиодермит к проявлению розацеа, а не угревой болезни. Пиодермитом кожи лица чаще страдают молодые женщины 20-40 лет. Заболевание начинается появлением на лице стойкой эритемы, на фоне которой стремительно развиваются папулопустулезные высыпания и узлы, сливающиеся затем в гнойные конгломераты. Воспалительные элементы локализуются исключительно на лице, при этом отсутствуют комедоны и общая симптоматика. Заживление элементов происходит медленно, в течение года и более.
Бодибилдинг акне (Bodybuilding acne)
Возникновение бодибилдинг акне связано с приемом андрогенов или анаболических стероидов. Развивающаяся вследствие этого гиперандрогения вызывает усиление секреции кожного сала. Подобный эффект возникает и в результате длительного приема глюкокортикоидов. Прием анаболических стероидов часто сочетается с витаминными коктейлями, включающими в себя витамины группы В и вызывающими появление узловатокистозных угрей. При данной форме угрей у пациентов необходимо исключить эндокринные расстройства.
Угри, вызванные механическими факторами (acne mechanica)
Появление данного типа угрей связано с механической закупоркой протоков фолликулов в результате давления или трения (ношение тесного головного убора, гипса, при выраженной потливости и т. д.).
Угри, вызванные экзогенными причинами
- Токсические акне, профессиональные акне (Acne venenata). Возникают при контакте человека с химическими веществами и составами, приводящими к закупорке пор и возникновению угрей (деготь, смазочные масла, хлор и т.д.).
- Косметические акне (Acne cosmetica). Появляются в результате чрезмерного или неправильного использования косметики (чаще кремов для лица).
- Акне от моющих средств (Acne detergicans). Развиваются от частого пользования моющими средствами, ведущими к образованию комедонов.
- Солнечные акне (Acne aestivalis, acne Majorca).
Акнеиформные высыпания
Высыпания, при которых отсутствуют комедоны, называются акнеиформными. К ним относится большая группа дерматозов: розацеа, розовые угри, периоральный дерматит, туберкулез кожи, саркоидоз лица, лекарственная сыпь. Для акнеиформных высыпаний первичным является воспаление сально-волосяного фолликула. При диагностике их следует отличать от угревой сыпи.
Лечение угрей
Лечение угревой болезни диетой
На сегодняшний день нет никаких научно-обоснованных доказательств прямой зависимости возникновения угрей от характера питания пациента. Тем не менее, многие из них отмечают усугубление угревой болезни при употреблении в пищу цитрусовых, шоколада, кофе, свинины, красного вина, сыров.
Проведенные исследования показали, что качественный состав секрета сальных желез не зависит от характера питания пациента. Также не установлена зависимость тяжести протекания угревой болезни от общей калорийности пищи, количества в ней жиров, углеводов, белков, минеральных соединений и витаминов. Поэтому нельзя однозначно говорить о лечении угрей с помощью диетотерапии. Данный вопрос решается врачами в каждом случае индивидуально. Общие рекомендации по характеру питания пациентов с угревой болезнью направлены на снижение массы тела и ограничение напитков и пищевых продуктов, стимулирующих секрецию сальных желез.
Лечение угрей УФО
Часть пациентов с угревой болезнью связывают уменьшение проявления угрей с инсоляцией. Действительно, ультрафиолетовое излучение стимулирует отшелушивание ороговевшего эпителия и иммунные процессы в коже.
Но, с другой стороны, ультрафиолет способствует окислению компонентов кожного сала, усиливая, тем самым, их комедогенные свойства. В высоких дозах ультрафиолет ведет к снижению местного иммунитета кожи и отягощению угревой болезни. Поэтому при назначении процедур УФО следует учитывать характер клинических проявлений, степень выраженности угрей и индивидуальное течение болезни.
Наружная терапия угрей
Применение наружных средств практически всегда используется в комплексном лечении угрей. Их фармакологическое действие направлено на подавление механизмов развития угревой болезни: чрезмерного выделения кожного сала, гиперкератоза, размножения микроорганизмов, развития воспалительного процесса.
Наружными средствами от угрей смазывают весь участок пораженной кожи (лицо, грудь, спина), а не отдельные элементы угревой сыпи. Допустима комбинация препаратов, но не их одновременное нанесение. Лечение проводится в течение нескольких месяцев до исчезновения угрей. В дальнейшем требуется поддерживающий курс с менее частым применением наружных препаратов. Для наружного применения при угревой болезни используются следующие препараты: синтетические ретиноиды, производные азелаиновой кислоты, бензоилпероксид и антибиотики. Однако все они имеют слабо выраженное действие на гиперсекрецию кожного сала.
Лечение угрей ретиноидами
Ретиноиды являются синтетическими аналогами ретинола (витамина А). Формы выпуска – растворы, кремы и гели. Показаниями к применению ретиноидов служит легкая степень угревой болезни, сопровождающаяся повышенным выделением кожного сала, а также непереносимость бензоилпероксида. Препараты с ретинолом растворяют комедоны, нормализуют процессы ороговения волосяных фолликулов, оказывают антибактериальное действие и несколько уменьшают секрецию кожного сала.
Лечение угрей азелаиновой кислотой
Азелаиновая кислота входит в состав гелей и кремов для наружного применения. Лечебный эффект азелаиновой кислоты связан с нормализацией процессов ороговения стенок волосяных фолликулов, подавлением усиленного размножения микробов и развития воспаления в сальной железе. Подходит для применения пациентами с комедонами или среднетяжелой формой папулопустулезных угрей, а также в случаях неэффективности или плохой переносимости бензоилпероксида и ретиноидов. Заметное улучшение обычно наступает через месяц, а максимально выраженный эффект достигается через 2-3 месяца.
Лечение угрей бензоилпероксидом
Бензоилпероксид – активный компонент, входящий в состав многих наружных препаратов, применяется в дерматологической практике свыше 20 лет. Обладая мощным кератолитическим («растворяющим» ороговевшие ткани) и отбеливающим действием, препараты бензоилпероксида используются в лечении ихтиозов, пигментных образований. Эффективен бензоилпероксид и в отношении угрей. Препарат выпускается в различных лекарственных формах (лосьоны, линименты, кремы, гели) и концентрациях (10%, 5%, 2,5%). Может применяться в чистом виде или в составе сложных препаратов в сочетании с эритромицином, серой, гидроксихинолоном или имидазолами. Показанием к применению бензоилпероксида является легкая степень угревой болезни, характеризующаяся образованием комедонов и элементов воспаления.
Возможно применение комбинированного средства от угревой болезни, включающего бензоилпероксид и эритромицин. Этот гель готовится непосредственно перед применением. Кератолитический, антибактериальный и противовоспалительный эффект бензоилпероксида в сочетании с бактериостатическим действием антибиотика эритромицина на пропионовые бактерии акне дают хорошие результаты в лечении угрей.
Лечение угрей антибиотиками
В лечении угрей местно антибиотики обычно применяются в случаях неэффективности или непереносимости ретиноидов, бензоилпероксида и азелаиновой кислоты. Иногда антибиотики используются в качестве дополнительного препарата к первым трем основным лекарственным средствам. 1% линимент или лосьон, содержащий антибиотик клиндамицин, используется для лечения среднетяжелой формы угревой болезни при отсутствии эффекта от применения других препаратов. Проникая в сальные железы, клиндамицин останавливает размножение пропионибактерий и стафилококков.
Успешно используется препарат, содержащий порошковый комплекс эритромицина и ацетата цинка для приготовления лосьона. Эритромицин эффективен в отношении пропионовых бактерий акне и эпидермального стафилококка, а цинк подавляет излишнее салоотделение. Показаниями к применению данного препарата служат легкая и средняя степени течения угревой болезни. Из антибиотиков тетрациклинового ряда в лечении угрей чаще применяются доксициклин и миноциклин. Эти антибиотики имеют свойство накапливаться в сальных железах, обладают высокой антимикробной активностью и лучше переносятся пациентами.
По своему действию эритромицин близок к антибиотикам тетрациклинового ряда, однако к нему быстро развивается устойчивость микрофлоры. Как препарат выбора при лечении угрей может использоваться в период беременности и грудного вскармливания, в детской практике, а также в случае неэффективности тетрациклинов или их непереносимости.
Лечение угрей при неэффективности антибиотиков
Отсутствие эффекта от лечения угрей антибиотиками может быть вызвано привыканием флоры к антибактериальному препарату в случае его длительного использования либо развитием граммотрицательного фолликулита (воспаления волосяного фолликула, вызванного грамотрицательными бактериями). Для установления чувствительности микрофлоры к антибиотику проводится бактериологический посев отделяемого угревых элементов. Далее ставится вопрос о замене антибиотика или о назначении ретиноидов.
Лечение угрей у мужчин и женщин имеет свои отличия. У мужчин признаками себореи и множественными угрями на туловище наблюдается повышенное отделение кожного сала, поэтому для их лечения требуются антибиотики в высоких дозах в сочетании с изотретиноином. Изотретиноин – препарат группы синтетических ретиноидов, подавляющий секрецию кожного сала. Уже спустя 2 недели после начала лечения выработка кожного сала снижается на 90% и сохраняется на этом уровне до нескольких месяцев. После прекращения использования изотретиноина секреция кожного сала возвращается в пределы нормы. Кроме того, на фоне лечения изотретиноином нормализуются процессы ороговения в волосяных фолликулах, уменьшается число комедонов и пропионибактерий и связанных с ними воспалительные проявления.
В лечении угрей у женщин может быть эффективна гормональная терапия. Решать вопрос о целесообразности гормонотерапии должен гинеколог-эндокринолог после анализа гормонального фона женщины. Допустимо сочетание местного лечения угрей с приемом гормональных комбинированных оральных контрацептивов, содержащих антиандрогены или эстрогенный профиль. Обычно при таком лечении эффект проявляется через 3-6 месяцев и наблюдается длительно.
Лечение угрей антиандрогенами
Среди комбинированнных эстроген–прогестиновых контрацептивов наиболее эффективными являются ципротерон и этинилэстрадиол, которые могут назначаться при лечении угрей как по-отдельности, так и в комбинации друг с другом. Кортикостероидные антиандрогены применяются для подавления гиперандрогении надпочечникового генеза. Длительность лечения угрей антиандрогенами и эстрогенами может продолжаться в течение нескольких месяцев и даже лет.
Комбинированная терапия угревой болезни
Тяжелые случаи угревой болезни требуют комбинированной терапии, сочетающей стандартное местное и общее лечение. Женщинам в таких случаях возможно назначение контрацептивов с эстрогенами или антиандрогенов после предварительной консультации гинеколога-эндокринолога.
Физические методы лечения угрей
Категорически противопоказаны при угревой болезни общие разогревающие процедуры (массаж, прогревания, горячие ванны), т. к. могут усугубить воспаление. Однако, применение местных горячих лекарственных компрессов способствует удалению комедонов и рассасыванию инфильтрации. С этой целью используется раствор Алибура, содержащий сульфаты меди и цинка.
В лечении угревой болезни может применяться фототерапия и озонотерапия. Для коррекции рубцовых изменений, остающихся после разрешения элементов угревой болезни, назначается мезотерапия.
В остром периоде угревой болезни обычно не прибегают к хирургическим манипуляциям. При формировании кистозных полостей на них воздействуют жидким азотом (криотерапия) или тонкой иглой вводят внутрь раствор триамцинолона. Хирургическое вскрытие кистозных полостей ведет к образованию рубцов. Множественные подкожные кератиновые кисты (милиумы) возможно удалить лазером.
Угревая болезнь: причины и лечение
Угревая болезнь – воспалительное заболевание сальных желез кожи хронического характера. Недуг поражает людей любого возраста, но особенно страдают от него подростки. Воспаленные угри причиняют сильный психологический дискомфорт, вызывая комплексы, избегание общения.
Сущность угревой болезни
Около 80% молодежи страдают от угрей. Нарушенный обмен веществ, дисбаланс гормонов могут вызвать это заболевание также у старших людей. Сальные железы выполняют защитную функцию для кожного покрова, производят кожное сало, представляющее собой жировую смесь. Этот секрет защищает кожу от пересушивания, придавая ей эластичность. Кожное сало выполняет также терморегулирующую функцию, не пропускает внутрь бактерии и инфекции.
Угревая болезнь может возникнуть на всех участках тела с большим количеством сальных желез: спине, лице, груди. Существует несколько основных элементов процесса образования угрей:
- Гиперплазия сальных желез. Под воздействием их избыточного деления происходит увеличение численности железистых клеток. Верхний роговый слой кожного покрова утолщается.
- Увеличивается секреция сала кожными железами.
- Микрофлора кожи, состоящая из пропионбактерий и других патогенных микроорганизмов, чрезмерно размножается.
- В выводных протоках возникает фолликулярный гиперкератоз. Ороговевшие эпителиальные клетки содержат слишком большое количество кератина, что задерживает их слущивание. Происходит сужение выводных протоков, забивание их грязью и роговыми массами.
- Начинается процесс воспаления, переходящий на окружающие фолликул участки дермы.
Разновидности угрей
Для результативной терапии угревой болезни необходимо знать о видах прыщей, степени их тяжести. Воспаленные сальные железы могут приобретать разные формы:
- Открытые камедоны. Закупоренные поры имеют черный, иногда серо-коричневый цвет. Цвет точек объясняется измененным химическим составом кожного сала в результате его окисления, изначально оно прозрачное.
- Закрытые камедоны, именуемые также жировиками, милиумами. Поры имеют суженное отверстие с белым содержимым, которое трудно поддается самостоятельному удалению. Образуются они из-за заторов жира в нижней части пор. Они не воспаляются, но способны объединяться с воспаленными прыщами, образуя заполненную гноем полость.
- Папулы, наполненные гноем из-за активного размножения бактерий внутри камедона. Могут приобретать вид узлов, глубоких папул. Иногда могут образовываться болезненные кисты – цепь папул, сливающихся в одну большую полость. По структуре воспаление напоминает плотную капсулу, заполненную гноем, оставляющую после себя заметные шрамы. Выдавливать пустулы не рекомендуется, такое вмешательство провоцирует увеличение прыща.
- Пустула. Новообразование с полостью, заполненной гноем. Может образовываться из папул или самостоятельно. Выглядит как белая головка с гноем, вокруг которой красная воспаленная кожа. Смена цвета пустулы на зеленоватый должна насторожить, так как гной способен проникнуть в кровь и вызвать заражение крови.
Причины образования
Существует четыре эндогенных, вызванных внутренними причинами, фактора возникновения угревой болезни:
- гормоны;
- большой размер сальных желез;
- активное производство кожного сала;
- размножение бактерий.
Основным фактором образования угрей является гормональный дисбаланс. Влияние андрогенов, мужских гормонов, приводит к усилению производства кожного сала. Иногда это явление может быть спровоцировано наследственной причиной, неадекватной реакцией на увеличение уровня мужского гормона у обоих полов. Эстрогены, женские гормоны, снижают его производство. Взрослые пациенты страдают от угрей из-за себореи. Угревая сыпь может быть вызвана инфекционным заболеванием, но зачастую сигнализирует об уже имеющихся патологических процессах в организме. Проблемы яичников у женщин обычно сопровождаются угревыми высыпаниями на подбородке, в области рта.
Экзогенными, внешними причинами угревой болезни, являются такие факторы:
- воздействие камедогенных веществ;
- излишнее употребление косметики с содержанием жиров;
- прием анаболических стероидов среди спортсменов;
- трение кожи одеждой, бельем в течение длительного времени, вызывающее образование угрей механическим путем.
Стадии заболевания
От определения степени поражения кожного покрова угревой болезнью зависит назначаемая терапия. Врачи условно подразделяют заболевание на четыре стадии:
- Первая. На лице наблюдается небольшое количество камедонов открытого и закрытого типа. Воспаление, отек окружающей ткани отсутствует. Количество папулезных и пустулезных образований не превышает шести штук.
- Вторая. Количество папулезных элементов без сыпи и пустулезных пузырьков с гноем достигает одиннадцати. Характерно для подростков, взрослых, иногда возникают во время критических дней у женщин. Если при домашнем лечении облегчение не наступает в течение трех недель, то необходим визит к дерматологу.
- Третья стадия характеризуется очень большим количеством папулезных и пустулезных образований, достигающим сорока штук. Появляются гораздо более крупные прыщи, воспаления, нагноения. Характерным признаком является появление постакне в виде рубцов, застойных пятен. Прыщи способны бесконтрольно разрастаться, распространяясь на новые области. Визит к дерматологу обязателен, так как попытки избавиться от прыщей самостоятельно могут привести к непоправимым последствиям для красоты кожи, а также к заражению крови.
- Четвертая степень является самой тяжелой. Прыщи достигают в размере нескольких сантиметров, сливаясь и образуя узлы, кисты. Наблюдаются флегмоны, абсцессы. Могут возникать конглобатные угри, представляющие собой шаровидные образования с плотной структурой, располагающиеся в дерме и подкожной жировой клетчатке. Поверхность их неровная, имеет багрово-синюю окраску. Пораженные области кровоточат, гноятся. На коже остаются темные следы, шрамы. Обращение к дерматологу обязательно.
Диагностика
Перед назначением лечения врач проводит предварительную диагностику. Системная терапия назначается после выяснения основных причин прогрессирования угревой болезни. В процедуру обследования входит ряд анализов и исследований:
- крови и мочи;
- биохимический состав крови для выяснения содержания электролитов и глюкозы;
- анализ гормонов в крови;
- состояние ЖКТ;
- забор и посев содержимого прыщей на микрофлору, устойчивость к антибиотикам.
Может понадобиться посетить несколько специалистов: эндокринолога, гастроэнтеролога, гинеколога, диетолога.
Особенности лечения
Общей причины появления угревой болезни не существует, поэтому метод лечения подбирается индивидуально. В основном это заболевание – результат гормональных нарушений, терапия может быть только комплексной. Процесс лечения может затянуться на несколько месяцев, поэтому так важно обратиться к специалисту-дерматологу уже на ранней стадии угревой болезни. Препараты, назначаемые врачом, зависят от степени тяжести поражения кожного покрова. Существует три основных стратегии борьбы с угревой сыпью:
- медикаментозное лечение;
- правильное питание;
- лечение лазером.
Лечение легкой формы
Легкая форма акне может быть вылечена наружными средствами местного использования. Применяются кремы, гели, лосьоны, мази с содержанием различных активных веществ, препятствующих формированию камедонов. Они также нормализуют выделение кожного сала. Это такие препараты:
- ретиноиды, уничтожающие бактерии: Базирон АС, Дифферин. Оказывают иммунодулирующее, противовоспалительное действие, регулируют процессы ороговения кожи. Гель используют на очищенной поверхности кожи перед сном. Курс составляет 3 месяца. После излечения можно наносить для профилактики дважды в неделю.
- азелаиновая кислота (Скинорен), оказывающая противовоспалительное, антибактериальное, кератолическое действие. Снижает проявление пигментации. Наносить следует дважды в сутки.
- антибактериальные мази, гели и кремы, применяемые наружно 2-3 раза в день.
- Пилинговые средства с содержанием салициловой и гликолевой кислоты, резерцина, серы. Отшелушивают поверхность кожи, устраняют воспалительные процессы, регулируют работу сальных желез.
Наносить их следует ежедневно на предварительно очищенную поверхность кожи. При появлении сухости, применение препаратов следует ограничить до 1 раза в два дня. Очищение кожи нужно осуществлять специальными средствами для умывания. Косметику следует подбирать с пометкой «некамедогенно», желательно перейти к продуктам на водной основе.
Лечение средней и тяжелой формы
Более сложные формы заболевания угревой сыпью требуют добавления препаратов, принимаемых внутрь. Врач может назначить:
- Системные антибиотики;
- Системные ретиноиды, например Роаккутан (изотретиноин). Очень эффективный препарат против средней и тяжелой формы заболевания, оказывающий себостатическое и противовоспалительное действие. Принимается по 0,5-1 мг на 1 кг массы тела пациента в день. Курс длится от 4 до 8 месяцев. По окончании второго месяца дозировка уменьшается в два раза.
- Окись, либо сульфат цинка. Принимается по 20-50 мг трижды в день.
- Антиандрогенные препараты для женщин: Ципротерона ацетат, Диеногест.
- Гормональные пероральные контрацептивы для женщин (Диане-35), обладающие антиандрогенным свойством.
Антибиотики тетрациклинового и эритромицинового ряда занимают особое место в борьбе с акне:
- доксициклин: 1 прием в день по 300 мг, курс – от 10 до 12 дней, наиболее эффективен для лиц старше 18 лет;
- рондомицин: в такой же дозировке дважды в сутки в течение недели;
- сумамед (азитромицин): трижды в неделю по 500 мг, курс – 3 месяца. Обладает способностью накапливаться в воспаленных очагах, предотвращая рост патогенных микроорганизмов.
Антибиотики назначаются врачом после анализа посевов материала на чувствительность микрофлоры. Это наиболее эффективные средства, но у них есть побочные эффекты в виде дисбактериоза, аллергии, угнетения печени. К тому же патогенные микроорганизмы способны повышать свою резистентность к подобным препаратам, что снижает их эффективность со временем. Врач может также прописать специальные уколы в пораженные области кожи.
Существуют аппаратные методы быстрого избавления от акне и его последствий. Это такие процедуры: лазерный пилинг, криотерапия, мезотерапия с введением гиалуроновой кислоты, ионофорез, электропорация, дермабразия, дезинкрустация. Стойкий, достаточно быстрый результат оказывает лазерное лечение угревой сыпи. Воздействие проводится с применением разных типов источников. Наиболее легко переносится синий свет лазера. Месячный курс проводится дважды в неделю, не вызывает боли и побочных эффектов.
Питание
Развитие угревой патологии напрямую не связано с характером питания человека. Но ошибки питания приводят к снижению иммунитета, нарушению обменных процессов, усугубляют течение заболевания. Кроме того, нарушения деятельности ЖКТ, проблемы с усвоением пищи приводят к запорам. Кожа также выполняет выделительную функцию, поэтому переизбыток токсинов в организме провоцирует возникновение акне. Особенно опасны продукты, состоящие из простых углеводов: кондитерские, мучные изделия. При поступлении такой пищи организм вынужден производить большое количество инсулина и инсулиноподобного фактора роста. Это приводит к активизации выработки кожного сала. Вследствие питания жирной пищей также происходит дисбаланс липидов, что является еще одним фактором проявления признаков угревой болезни. Необходимо включать в питание белки, овощи, фрукты, клетчатку. Пища должна содержать нужные коже витамины и микроэлементы: А, B, PP, калий, цинк, селен, серу.
Комплексный подход к борьбе с угревой болезнью, включающий в себя медикаментозную терапию в сочетании с препаратами местного действия помогут успешно преодолеть заболевание. Своевременно принятые меры не допустят появления неприятных последствий от угревой сыпи. Нормализация питания, режима жизнедеятельности также будут способствовать ускорению излечения.
Что такое акне (угревая болезнь), её стадии и лечение
Акне – распространённое заболевание сальной железы, при которой происходит её закупорка с воспалением фолликула волоса. Угревая сыпь, а это второе название болезни, возникает по самым разным причинам и встречается в любом возрасте. При лечении важно учитывать индивидуальный и комплексный поход.
Такое понятие, как угревая болезнь говорит о том, что существует определённая связь этого заболевания от общего состояния организма. Причины акне могут быть самыми разными и сваливать всё только на изменения в гормональном фоне было бы неправильно.
Акне встречается практически в любом возрасте. Такой диагноз может быть поставлен новорожденному, пациенту, которому уже исполнилось 30 лет и даже пожилому человеку. Поэтому говорить о том, что акне – это только проблема подростков неправильно.
В последнее время этот диагноз всё чаще ставится людям в возрасте от 25 до 35 лет, но всё же 90% всех случаев приходится именно на подростковые прыщи. При этом молодые люди могут заметно расстраиваться из-за своей внешности и даже впадать в депрессию.
Лечение акне длительное, требует комплексного подхода. Важно обратиться к врачу при появлении первых же высыпаний, чтобы не допускать развития осложнений.
Симптомы и признаки
На коже при акне могут появиться самые разные элементы сыпи. Их лучше всего внести вот в такой список, чтобы было более понятно.
- Закрытые комедоны.
- Открытые комедоны.
- Папулёзные угри.
- Пустулёзные угри.
- Узловые образования.
- Кисты.
Теперь надо разобрать каждый тип отдельно, чтобы точно знать, с чем мы имеем дело.
Если на коже присутствуют только закрытые комедоны, можно сказать, что вам повезло. Это невоспалительные небольшие узелки белого цвета, которые не имеют выхода наружу.
Если на этапе закрытых комедонов не будет никакого лечения, далее они переходят уже в открытые. Это случается при дальнейшем накоплении кожного сала, отмершего эпителия, пыли.

Отличительной особенностью открытого комедона следует считать чёрную точку на его вершине. Обычно такие высыпания при акне наблюдаются на лице — на лбу, подбородке и крыльях носа.
Если и в этом случае против акне не принимать никаких мер, то происходит закупорка уже фолликула волоса, а активный воспалительный процесс приводит к образованию папул и пустул. В самых тяжёлых случаях на лице появляются кистозные полости, флегмонозные и некротические угри.
Прыщи при акне чаще всего представлены папулами и пустулами.

Папула или папулёзные угри (лат. «papula» — узелок, прыщ) – небольшой бугорок, который возвышается над кожей. Размер не больше горошинки. На ощупь плотный. Цвет – красноватый с небольшой синюшностью.
При скоплении большого количества папул кожа кажется слишком неровной. При этом папулы могут либо самостоятельно исчезнуть, либо перейти в более серьёзную форму – пустулы.
Пустулы или пустулёзные угри (лат. «pustulа» — гнойничок) – небольшой пузырёк с гноем внутри. Это тот самый классический прыщ, от которого так упорно пытаются избавиться подростки. Основными качествами пустулы можно назвать:
- Болезненность.
- Мягкость.
- Гной внутри.
- Различные размеры.
Если пустула имеет в размере не более 5 мм, то она при правильном лечении заживает без следа. Когда пустула слишком большая, то появляются рубцы на коже, от которых избавится уже не так просто.
Если акне будет развиваться и дальше, то пустулы начнут перерастать в узлы.
Узлы – крупные образования, размер которых превышает 5 мм, которые расположены в дерме и подкожно-жировой клетчатке. Нередко узлы распадаются, на их месте появляются настоящие язвы, которые заживают с появлением рубцовой ткани.
Киста – это полость большого размера, которая заполнена гноем. Их заживление заканчивается формированием рубцовой ткани.
Как формируется акне
Прежде, чем говорить о причинах акне, следует сказать о том, как же формируются прыщи и угри. Врачи отмечают одновременное взаимодействие 4 факторов.
- Чрезмерная работа сальных желёз. При повышенном выделении кожного сала оно не может выполнять свою бактерицидную функцию. Также значительно изменяется его консистенция. Секрет сальной железы становится слишком густым, не способным самостоятельно выбраться наружу. Это приводит к образованию пробок, которые перекрывают протоки. Наблюдается у подростков и у женщин в период менструации.
- Фолликулярный гиперкератоз. При этом происходит нарушение нормального процесса обновления клеток волосяного фолликула. Происходит заметное утолщение рогового слоя, который не успевает отторгаться, что должно наблюдаться в норме. Это вместе с сальными пробками является дополнительным препятствием для оттока секрета сальной железы.
- Размножение бактерий акне (Propionibacterium acnes). При нормальных условиях Propionibacterium acnes вполне даже полезная бактерия. Но как только появляются гнойники, именно этот микроб становится виновником острой воспалительной реакции. Развивается воспаление в сальных пробках, а питаются микробы роговым слоем эпителия. И ведущая роль в возникновении угрей принадлежит как раз пропионовым бактериям.
- Развитие воспаления. Все эти три вышеназванных фактора приводят к тому, что на коже появляется акне, которое в народе принято называть угрями и прыщами.
Кожа, склонная к акне, требует особого ухода. Только правильно подобранные косметические средства помогут предотвратить развитие воспаления, которое в некоторых случаях без лечения может привести к тяжёлой депрессии.
Внутренние причины появления акне
Основная причина появления акне – нарушение функционирования сальной железы. При этом она начинает выделать слишком много кожного сала. Происходит такое не просто так, а по определённым причинам. Самостоятельно установить такие провоцирующие факторы акне нельзя. следует обязательно посетить врача – дерматолога.
Андрогены и акне
Самая распространённая причина появления акне у подростков – гормональная перестройка организма. Чаще всего на фото можно увидеть именно такое акне. Когда в кровь начинают выбрасываться стероидные гормоны, в частности андрогены, а такое происходит и у парней, и у девушек, усиливается работа сальных желёз. Кожное само меняет не только свою консистенцию на более густую, но и свою функцию из защитной в провоцирующую угри и прыщи.
Угри при акне – это наследственность, от которой никуда не деться. Если у родителей подростка также были проблемы с прыщами, то же самое будет испытывать и молодой человек. Если же у родителей было минимальное высыпание на лице, значит и у ребёнка количество прыщей в переходном возрасте будет небольшим.
Менструальные угри
Акне у женщин нередко начинает появляться в определённые дни менструального цикла. Здесь опять же, виноват повышенный уровень стероидных гормонов. Повышение стероидов в крови наблюдается примерно за неделю до развития менструального кровотечения. Менструальные угри появляются у 70% всех женщин. У остальных в этот период может выскакивать по одному – два прыщика.
Гормональные прыщи
Появление прыщей и угрей у подростков вполне понятное явление. И если акне в этом возрасте объясняется переходным возрастом, то у взрослых людей после 25 лет прыщи чаще всего появляются в результате гормональных нарушений.
У женщин гормональные угри могут сигнализировать о поликистозе яичников. Акне может развиться при беременности или после аборта, что связано с резкими изменениями гормонального фона.
Ещё одна частая причина гормонального акне – эндокринные заболевания, которые связаны с нарушением работы надпочечников или гипофиза. Часто повышенный уровень андрогенов становится причиной появления акне у взрослых. Поэтому каждый, кто замечает у себя прыщи и угри после 25 лет, должен не только посетить дерматолога и косметолога, но и эндокринолога, а для женщин является обязательным приём у гинеколога.
Гиперкератоз
Акне взрослых нередко появляется на фоне гиперкератоза. При этом на поверхности кожи развивается утолщение верхнего рогового слоя. Причин для этого несколько:
- Нарушения гормонального фона.
- Нехватка витамина A.
- Работа с вредными веществами.
- Постоянно трение.
- Постоянное давление.
Роговой слой закупоривает сальные железы, а значит кожному салу просто нет выхода. Это станет идеальной средой для развития воспалительного процесса.
Заболевания желудка и кишечника
Болезнь акне может развиться на фоне заболеваний желудка или кишечника. Доказано, что прыщи и угри появляются у тех, что предпочитает употреблять в пищу больше углеводов, но меньше натуральных аминокислот и полезных жиров. Это становится причиной повышенной жирности кожи. и всего лишь нормализация питания позволит вылечить акне без каких-либо дополнительных лекарственных компонентов.
Если посмотреть медицинскую статистику, то окажется, что акне чаще диагностируется у пациентов при наличии гастрита или дисбактериоза. Причём есть видимая зависимость между заболеванием того или иного органа и местом появления прыщей.
- Прыщи на переносице, щеках, в уголках рта могут сигнализировать о заболеваниях поджелудочной железы.
- Акне на висках указывает на проблему желчного пузыря.
- Над верхней губой прыщи появляются при патологии толстого кишечника.
- На лбу – при заболеваниях тонкого кишечника.
А значит для установления точной причины акне у взрослых следует обязательно обратиться к гастроэнтерологу.
Индивидуальная микрофлора кожи
Микрофлора каждого человека строго индивидуальна. На коже каждого человека обитают самые разные микробы, грибки, бактерии. При хорошем иммунитете они абсолютно безопасны. Но при минимальном нарушении в здоровье бактерии, и микробы начинают активно размножаться. Это и вызывает появление прыщей и угрей не только на лице, но и на других частях тела.
Стрессы
Сам стресс не влияет на состояние кожи. но при этом в крови повышается уровень гормонов, а иммунитет начинает снижаться. Поэтому стресс в такой форме можно назвать причиной акне у женщин и мужчин, и, конечно, у подростков.
Снижение иммунитета
Иммунитет может снижаться по самым разным причинам – это и стресс, и заболевания желудка или кишечника, и другие неблагоприятные факторы. При этом микробы, которые раньше были полностью безопасны, становятся агрессивными и вызывают появление акне.
Внешние причины появления акне
Однако нарушение гормонального фона – не единственная причина появления прыщей и угрей. Кроме описанных выше внутренних факторов существует большая группа причин внешних провоцирующих составляющих. И тот, кто страдает акне, о них обязательно должен знать.
Косметика
Проблемная кожа и неправильный уход за ней – вот основные причины появления акне. Провоцирующим фактором при этом выступает так называемый комедогенный фактор. Что это значит?
Существует некоторые косметические препараты, которые забивают поры и не дают коже дышать. Это становится причиной появления прыщей и угрей, так как под маслянистой корочкой, которой покрывается кожа, бактерии развиваются очень быстро.
Надо помнить, что основными комедогенными средствами в косметической индустрии выступают именно масла – кукурузное, кокосовое, минеральное, персиковое, миндальное, а также ланолин, вазелин, сера и некоторые другие компоненты.
А если вы решите замаскировать прыщи при помощи пудры, то получите обратный эффект – воспаление только усилится.
Поэтому перед покупкой следует внимательно читать упаковку и не приобретать те косметические средства, где нет отметки «не комедогенно» или же такой надписи non comedogenic.
Жара и влажный климат
Замечено, что летом акне обостряется намного чаще. Высыпания могут наблюдаться не только на лице, но и на спине, особенно, если вы предпочитаете носить синтетическую одежду.
Важно в жаркую погоду чаще принимать душ, не носить синтетические ткани, избегать длительного пребывания на солнце.
Солнце и ультрафиолет
Есть мнение, что солнечные лучи могут помочь справиться с прыщами. Да, это так. Но только если пользоваться этим способом с умом. В противном случае можно получить абсолютно другой эффект.
Ультрафиолет, попадая на кожу, усиливает выработку кожного сала, сильно сушит роговой слой, что приводит к обострению акне. А количество прыщей заметно увеличивается. Следует помнить, что получить солнечные прыщи можно не только на пляже, но и в солярии.
Контакт с токсическими веществами
Многие в силу своей профессии постоянно контактируют с химическими веществами, которые вредны для кожи. это в первую очередь нефть и нефтехимия, хлор, масла и многое другое.
При этом первым развивается гиперкератоз и фолликулит, что и приводит к появлению акне.
Выдавливание прыщей
Многие предпочитают избавляться от акне простым и доступным методом и занимаются выдавливанием акне. Это самая большая ошибка, которую может совершить молодой человек.
Если процедура проведена неправильно, то гной вытекает не на поверхность, а оказывается внутри кожи. это приводит к дополнительным высыпаниям и воспалению.
Также нельзя использовать скрабы для устранения акне, даже если изготовлены они в домашних условиях из натуральных продуктов. Лечение акне, самое эффективное, а самое главное безопасное, проводится только в кабинете дерматолога.
Трение и давление
При ношении слишком узких шапок, которые постоянно давят на лоб, в этой области обязательно начнут появляться прыщи. То же самое касается и очков. Акне в этом случае не заставит себя долго ждать. И появятся высыпания в области носа и на висках.
Медикаментозное акне
Заболевание акне может появиться не только из-за неправильно подобранной косметики или болезней. Нередко причиной прыщей и угрей становится приём лекарств, которые содержат стероиды. И в первую очередь это гормональные средства для предотвращения беременности. А значит чаще всего медикаментозное акне развивается у женщин.
Частые умывания
Не следует думать, что слишком чистая кожа – залог полного отсутствия акне. Это не так. Частые умывания с использованием гелей, пенок и других средств сильно пересушивают кожу. А сухая кожа, как и жирная, склонна к разного рода высыпаниям.
Но это не касается рук. Их-то как раз следует мыть как можно чаще, так как бактерии с рук разносятся по всему телу.
Какие есть стадии развития акне
Акне протекает в несколько стадий. Почему же угри и прыщи чаще всего появляются именно на лице? Дело в том, что именно здесь расположено большое количество сальных желёз. А вот на ладонях и стопах их нет вовсе. А значит прыщи здесь просто не могут появиться.
Поэтому в основном угри и прыщи появляются на лбу, носу, подбородке, реже на щеках. Не меньше сальных желёз находится и на спине или на груди. А значит прыщи не редки будут и в этих местах.
Элементы акне могут быть воспалительными и невоспалительными. От этого будет зависеть лечение и дальнейшая тактика борьбы с высыпаниями.
Акне всегда протекает в четыре стадии. Каждая из них имеет свою характеристику и симптомы.
1 стадия. Это самая лёгкая форма. Диагностируется у многих подростков. На лице появляются комедоны, как закрытые, так и открытые. Воспаления не наблюдается. Может быть несколько папул. Лечится первая стадия акне легко и быстро.
2 стадия. Здесь акне уже проявляется более сильно. Наблюдается большое количество открытых и закрытых комедонов. Количество прыщей может быть от 10 до 20 и представлены они пока папулами. присутствуют признаки воспаления. Лечение занимает примерно от 6 до 8 недель. Прогноз благоприятный при своевременном обращении к врачу.
3 стадия. Тяжёлая стадия акне. Присутствуют те же признаки, что и на второй стадии, но прыщей становится значительно больше и их количество вырастает до 40 штук. требуется специализированное лечение, длительность которого составит до 3 – 6 месяцев.
4 стадия. Самая тяжёлая и серьёзная. При этом на лице отмечается большое количество папул, пустул и узлов. Их более 40. Нередко требуется стационарное лечение с использованием серьёзных препаратов.
Лечение акне
Воспаление, известное, как акне, лечится врачом – дерматологом. При этом доктор обязательно должен рассказать пациенту, каких целей во время лечения он хочет добиться.
- Профилактика появления новых высыпаний.
- Удаление имеющихся прыщей и угрей.
- Уменьшение количества кожного сала, которое выделяется сальными железами.
- Устранение воспаления и недопущение его дальнейшего развития и распространения на окружающие области.
- Уменьшение видимости рубцов на коже, если они присутствуют.
Чтобы лечение акне оказалось на самом деле действенным, следует обязательно использовать комплексное лечение с применением нескольких препаратов, а также посещения дерматолога, косметолога, а при необходимости и эндокринолога.
Препараты для наружного применения в лечении акне
Как лечить акне может сказать только врач. самолечение при этом заболевании кожи не допускается, так как может закончится развитием самых разных осложнений, в том числе и появлении рубцов, избавиться от которых будет очень непросто.
Препараты первого выбора
Бензилпероксид – самый популярный препарат при лечении акне. Это лекарство обладает сильным кератолитическим и отбеливающим эффектом. Основное свойство этого лекарства – растворять ороговевший верхний слой эпидермиса, а также прекрасный антибактериальный эффект. Используют бензилпероксид для лечения лёгкой и средней степени акне.
Лекарство прекрасно сочетается с антибиотиками, ретиноидами, препаратами серы. К тому же найти в аптеке чистый бензилпероксид для лечения акне нельзя – это всего лишь составляющий компонент многих лекарств, применяемых в терапии акне.
Азелаиновая кислота – ещё одно известное средство от акне. Она помогает избавиться от комедонов, обладает прекрасным антибактериальным свойством, имеет противовоспалительное действие. В то же время никак не влияет на способность сальной железы вырабатывать большое количество сала. Поэтому применяется вместе с другими лечебными компонентами.
Третиноин – самый известный синтетический аналог витамина A. Лечение акне на лице часто проводится именно с его помощью. Используется наружно в составе мази и крема. Причём это лучший вариант замены бензилпероксида, который иногда может оказаться не эффективным.
Лекарство помогает устранить уже имеющиеся прыщи, предотвращает развитие новых высыпаний и контролирует выработку кожного сала.
Если у пациента присутствует такое воспаление на коже, как акне, то бензилпероксид, азелаиновая кислота и третионин будут препаратами выбора в первую очередь. Их эффективность при акне наступает не раньше, чем через три месяца от начала приёма. При лечении этими лекарствами нельзя находиться на солнце, применять какие-то другие лекарства и попадать под перепады температур.
Антибиотики для местного применения (крема и мази)
Как убрать акне?
Иногда для этого приходится пользоваться антибиотиками в форме мазей, кремов или гелей. Они применяются при отсутствии эффекта после полного курса лекарств, описанных выше, а также при тяжёлом течении акне. Следует помнить, что при неправильно подобранном антибиотике при акне у бактерий, которые вызвали прыщи, может развиться стойкое привыкание к препарату. И в этом случае лекарство следует сменить.
Эритромицин – самый популярный и часто назначаемый антибиотик в борьбе с акне. Желательно выбирать те препараты, в которых эритромицин содержится вместе с цинком. Первый помогает справиться с воспалением, а второй нормализует работу сальных желёз, позволяя антибитикик проникать в самое место воспаления.
Клиндамицин – ещё одно средство для тех, кто спрашивает, как вылечить акне. Особенно лекарство активно в отношении пропионибактерий и стафилококков.
Антибиотики для системного действия (таблетки и растворы для инъекцией)
Системные антибиотики при удалении акне используются совместно с местными препаратами. Особенно хорошо такое сочетание позволяет справиться со второй и третьей стадии акне.
Чаще всего применяются миноциклин и доксициклин. Они не только быстро всасываются в желудке, но и хорошо накапливаются в сальных железах, помогая быстро справиться с имеющимся воспалением.
Реже в лечении акне применяются такие препараты, как клиндамицин в форме таблеток и эритромицин в таблетках, а также препараты, которые относятся к сульфаниламидам.
Чтобы вылечить акне препаратами из группы антибиотики, принимать их надо не менее месяца. это может вызвать развитие дисбактериоза кишечника и влагалища у женщин. В некоторых случаях развиваются язвы желудка, размягчение ногтей, гиперпигментация кожи.
Если после полного курса избавиться от акне не удалось, следует обязательно обратиться к врачу для смены препарата либо замены этой группы на ретиноиды.
Гормональные контрацептивы
Акне, которое ещё нередко называют угревой сыпью, у девушек – подростков и женщин можно попытаться вылечить при помощи противозачаточных таблеток, которые правильно называются гормональными контрацептивами.
Важно понимать, что назначить такое лекарство может только врач – гинеколог после обязательной сдачи анализа на гормоны и посещения эндокринолога.
Ретиноиды
Как лечить акне на лице, если вдруг имеющиеся лекарства оказались бессильны? Врач может посоветовать в этом случае препараты, которые относятся к ретиноидам. Используют их в терапии акне четвёртой степени практически всегда. И редко назначаются в лечении третьей стадии болезни.
Ретиноиды представлены в аптеке самыми разными средствами – мазями, кремами, таблетками. Но все лекарства отпускаются только по рецепту врача.
Прогноз
Жирная кожа, склонная к акне – это всегда повод задуматься о правильном уходе за ней. И если прыщи и угри всё же появилась, следует обязательно знать вот такие малоизвестные факты.
- Акне – хроническое генетическое (наследственное) заболевание, которое лечится с большим трудом. Даже если прыщи и угри будут полностью вылечены, под действием провоцирующего фактора заболевание может вернуться снова.
- Если заболевание уже есть, то в коже развиваются необратимые изменения. Поэтому вернуть её прежнее здоровье не получится.
- Полный курс лечения акне должен составлять не менее 4 месяцев. А в некоторых случаях доходить и до 6.
- Лечение акне на первых этапах может вызвать новое обострение. И это вполне нормальное явление, которое будет длится до полного подавления механизма развития заболевания.
- Обязательно необходим полный курс лечения акне, без единого перерыва. И даже если настало заметное улучшение, прекращать терапию нельзя, так как это вызовет новое обострение.
Даже зная, что акне – хроническая болезнь, которая будет сопровождать вас всю жизнь, не следует поддаваться панике. Современный выбор препаратов и своевременное лечение помогут свести к минимуму развитие осложнений – постакне. А лечение акне проводится на всех стадиях заболевания с хорошим косметическим эффектом и длительной ремиссией.
Автор — Анна Михайлова, врач дерматолог-косметолог первой категории, специалист Академии научной красоты. Специально для сайта «Лечим прыщи».

Мой мир
Вконтакте
Одноклассники
Читайте также:
Угревая болезнь (акне) : причины, симптомы, диагностика, лечение
Угревая болезнь не представляет опасности для жизни пациентов, однако наносит ущерб их внешности, и порой ущерб весьма значительный. Неудивительно, что врачи видят свою задачу прежде всего в том, чтобы устранить внешние проявления угревой болезни, такие, как избыточная секреция кожного сала, воспалительные элементы на коже, комедоны, расширенные поры, шрамы, остающиеся после заживления гнойников, нарушение пигментации, гиперемия и т.д. Поэтому в арсенале врачей, лечащих угревую болезнь, почетное место занимают антибиотики для лечения воспаления, вызванного микроорганизмами.
Антибиотики при угрях
На первый взгляд, применение антибиотиков при лечении акне вполне обосновано. Несомненно, мощный антибиотик, способный уничтожить микробную начинку сальной железы, может полностью очистить кожу от воспалительных элементов. Для ускорения процесса можно назначить какие-нибудь местные антибактериальные и противовоспалительные средства. Оставшиеся комедоны можно вскрыть, а протоки желез вычистить в косметическом салоне. Но на самом деле таким способом можно одержать лишь временную победу над угревой болезнью, которая при определенных условиях может обернуться сокрушительным поражением.
Как известно, микроорганизмы привыкают к антибиотикам. Исследования показывают, что в коже тех пациентов с угревой болезнью, которых ничем не лечили, присутствует до 85 % устойчивых к антибиотикам штаммов микроорганизмов. А после курса лечения антибиотиками эта цифра возрастает почти до 100 %.
Затрагивая тему использования антибиотиков в лечении акне, следует упомянуть еще о двух соединениях, которые рассматриваются как альтернативные антибиотики для наружного лечения воспалительных форм акне легкой и средней тяжести. Это фузидиевая кислота и мупироцин, к которым, по некоторым данным, у P. acnes не отмечается резистентности. Фузидиевая кислота — это антибиотик для наружного применения, выпускается в виде 2 %-ного крема, имеет высокую поверхностную активность, обладает необычайной способностью так же, как и глюкокортикоиды, проникать через неповрежденную кожу
Мупироцин оказывает бактерицидное действие на грамположительные микроорганизмы St. aureus и на устойчивые к тетрациклину, эритромицину, фузидиевой кислоте стафилококки; а также на грамотрицательные бактерии. Уровень системной абсорбции с поверхности кожи крайне низкий. Возможны ощущение жжения, покалывания, зуд в месте наложения мази. Не рекомендуется применять при беременности.
Хотя антибиотики являются самым надежным средством побороть воспаление и предупредить появление необратимых изменений кожи, нужно знать, что длительное применение одного и того же антибиотика или беспорядочное применение разных антибиотиков приносит больше вреда, чем пользы.
 [28], [29], [30], [31], [32], [33], [34], [35]
[28], [29], [30], [31], [32], [33], [34], [35]
Обезжиривающие средства
Почти все врачи назначают пациентам спиртосодержащие средства для протирания лица. Иногда пациент получает рекомендацию вообще не умываться, а лишь протирать лицо спиртовым раствором.
Однако исследования показывают, что спирт и ацетон разрушают защитный барьер кожи, в результате чего бактериям становится еще легче проникнуть в сальные железы. Кроме того, сейчас установлено, что вещества, раздражающие кожу, могут вызывать обострение угревой болезни. Остановимся на этом подробнее.
Как мы уже говорили, нервные окончания, находящиеся вокруг сальной железы, могут выделять особые вещества — нейропептиды, которые, в свою очередь, способны запускать воспалительную реакцию, а также стимулировать рост сальной железы и увеличение размера ее клеток. Показано, что у людей, страдающих акне, в коже больше чувствительных нервных окончаний, чем у здоровых людей, и что эти нервные окончания окружены большим числом тучных клеток, выделяющих медиаторы воспаления.
Поэтому пациентам с акне не рекомендуют трогать лицо руками, протирать лицо тканями (даже ватными кружочками), прикасаться лицом к шерсти животных и, конечно же, наносить на лицо раздражающие химикалии. Соответственно, лечить угревую болезнь средствами, которые вызывают раздражение кожи, — все равно что пытаться задуть хорошо разгоревшийся костер. Так как нейропептиды, выделяющиеся из чувствительных нервов кожи, усиливают воспаление и стимулируют рост сальных желез, все средства, раздражающие кожу, будут способствовать ухудшению состояния кожи при акне.
 [36], [37], [38], [39], [40]
[36], [37], [38], [39], [40]
За ушко да на солнышко?
Странная ситуация сложилась с ультрафиолетовым излучением. С одной стороны, ученые неустанно исследуют повреждающее действие УФ-излучения на кожу. Сейчас уже известно, что УФ как от искусственных источников света, так и от солнца способен вызвать изменения в генетическом аппарате клеток, которые через много лет могут привести к развитию актинического кератоза или даже рака кожи. Доказана роль УФ-излучения в развитии преждевременного старения кожи, показана его им-муносупрессивная роль. Между тем рекомендацию лечить угри УФ-облучением (УФО) слышат многие пациенты. Чем же объясняется устойчивая популярность «солнечного» лечения у врачей?
Загорать следует ограниченное время (начиная с 10–15 мин в начале курортного сезона до 1,5–2 ч в разгар летнего отдыха, преимущественно в утренние часы). Во-вторых, срок пребывания на солнце определяется типом кожи и общим состоянием здоровья. В-третьих, детям достаточно бывает тех доз ультрафиолета, которые они могут получить, находясь в тени деревьев.
Продолжительность солнечных ванн зависит от времени года, от времени суток и от географической широты. Курс лечения составляет 12–24 процедур. Проведение повторного курса гелиотерапии возможно не ранее чем через 2–3 месяца.
Можно ли рекомендовать солнечные ванны больным угревой сыпью? Лечение любого заболевания, и угревой сыпи в том числе, должно быть строго индивидуальным. Врачебные назначения определяет не только клиническая форма заболевания, но и стадия процесса. И если врач назначает солнечные ванны, то к выполнению этих процедур следует отнестись так же серьезно, как к проведению любого другого метода лечения. Необходимо уточнить продолжительность процедур и их число, время суток, наиболее предпочтительное для проведения ванн, и методику проведения процедуры. Злоупотребление же здоровыми людьми ультрафиолетовым облучением бесспорно пагубно для организма, и с этим никто не спорит».
 [41], [42], [43], [44]
[41], [42], [43], [44]
Ретиноиды
О ретиноидах ходит много легенд. Например, есть устойчивый миф, что после лечения оральными препаратами (для приема внутрь) изотретиноина (роаккутан, аккутан) девушкам уже никогда нельзя будет стать матерями. Есть и другая крайность, когда пациент сразу с порога требует назначить ему роаккутан, отвергая все альтернативы.
Действительно, ретиноиды используют для местного и системного лечения псориаза, гиперкератоза, акне и других заболеваний кожи уже более 15 лет. Ретиноиды разделяют на природные (продукты окисления витамина А (ретинола), которые присутствуют в низкой концентрации в крови) и синтетические, которые в свою очередь подразделяют на три поколения препаратов.
Эффективность ретиноидов определяется тем, что они взаимодействуют с ядерными рецепторами, влияя на рост и дифференцировку клеток кожи, активность сальных желез, а также проявляют иммуномодулирующее и противовоспалительное действие. Это означает, что они вмешиваются в программу управления функционирования клеток кожи, побуждая их вырабатывать меньше кожного сала, производить более тонкий роговой слой, быстрее отшелушивать отмершие клетки, устраняя закупорку. Отмечено также противовомикробное действие ретиноидов. Таким образом, они действительно уменьшают склонность кожи к жирности и образованию угрей, но, как и любое другое средство от угрей, не являются панацеей.
Угревая болезнь и косметические средства
Так как все лекарственные средства устраняют лишь симптомы угревой болезни, но не воздействуют на причины, приведшие к ее возникновению, основным условием поддержания проблемной кожи в хорошем состоянии является правильный косметический уход. Косметику в отличие от лекарственных средств можно применять ежедневно в течение длительного времени, и ее применение не требует никаких специальных приготовлений.
Однако все это верно лишь до тех пор, пока косметика не усугубляет проблем. Поэтому косметика для проблемной кожи не должна раздражать кожу, не должна содержать комедогенных веществ, не должна разрушать эпидермальный барьер, не должна угнетать нормальную микрофлору кожи, не должна мешать работе иммунных клеток. При этом она должна очищать кожу от избытка кожного сала, уничтожать бактерии, удалять отмершие клетки кожи, нормализовать кератинизацию, а также уменьшать продукцию кожного сала (или, по крайней мере, не стимулировать ее). Очевидно, что совместить все эти свойства в одном или даже нескольких косметических средствах крайне трудно.
 [45], [46], [47], [48], [49]
[45], [46], [47], [48], [49]
Пилинги при угревой болезни
Как показывают исследования, при лечении угревой болезни могут оказаться весьма полезными отшелушивающие средства на основе Альфа- и Бета -гидроксикислот.
Наиболее часто косметологи и дерматологи используют гликолевую кислоту — одну из АНА. Гликолевая кислота вызывает отшелушивание роговых чешуек, покрывающих кожу, улучшает отток кожного сала, уменьшает гиперкератоз протоков сальных желез. Кроме того, гликолевая кислота способствует более глубокому проникновению лекарственных веществ (ретиноидов, антибиотиков) в кожу.
Как правило, при акне пилинг гликолевой кислотой проводят каждые 2–4 недели сериями по 4–8 процедур в каждой. Помимо этого пациенты могут использовать косметику с гликолевой кислотой в домашних условиях (увлажняющие кремы, лосьоны и др.). Для домашнего ухода используются препараты гликолевой кислоты в концентрации до 10 % и с рН 4. Важно, что в отличие от ретиноидов гликолевую кислоту можно применять и во время беременности. Однако нужно помнить, что до и после пилинга, а также при пользовании косметикой с гликолевой кислотой в домашних условиях необходимо защищать кожу от солнца и использовать косметику с УФ-филь-трами.
Нередко косметические средства для проблемной кожи содержат, наряду с гликолевой кислотой, салициловую кислоту (Бета -гидроксикислоту, или BHA). Салициловая кислота растворима в жирах, поэтому она хорошо проникает в сальную железу. Косметику с гликолевой и салициловой кислотой можно применять ежедневно в рамках обычного ухода за кожей. В средства для домашнего ухода чаще входит 2 %-ная салициловая кислота. Пилинг более концентрированной салициловой кислотой проводят обычно с интервалом 2–4 недели.
Проблема комедогенности
Многие считают, что при жирной коже надо покупать косметику «без жира». Это объясняют тем, что масла и жиры могут увеличивать жирность кожи и забивать поры. Однако задумывались ли вы над тем, что это за таинственное «забивание» пор и какую роль здесь играют жиры? На самом деле сами по себе жиры не могут закупорить протоки сальных желез. Можно сказать, что сальные железы закупоривают себя сами, так как комедоны, которые затем воспаляются и превращаются в угри, образуются на фоне повышенной секреции кожного сала и интенсивного шелушения в протоках сальных желез. Именно тогда кожное сало, смешанное с отшелушенными клетками, превращается в плотную пробку, наглухо закрывающую проток железы.
Многие вещества, не являющиеся ни жирами, ни маслами, обладают комедогенным действием, т.е. они способны усиливать процессы, приводящие к закупорке сальной железы. Как правило, это вещества, которые используются в косметике в качестве загустителей, увлажнителей, эмолентов (смягчающих кожу веществ), красителей. Кроме того, усиливать воспаление и провоцировать закупорку протока могут все вещества, повреждающие кожу или вызывающие ее раздражение.
Нежирная косметика может быть источником проблем. Напротив, некоторые жиры могут даже улучшить состояние кожи. Ведь коже частенько не хватает незаменимых жирных кислот, которые она не умеет синтезировать. Дефицит незаменимых жирных кислот может приводить к нарушению барьерной функции кожи, усилению воспаления, появлению шелушения и зуда. Более того, ряд ученых считает, что именно недостаток незаменимых жирных кислот в сальной железе является основной причиной чрезмерного шелушения в протоках сальных желез. Так что при угревой болезни коже нужна косметика не свободная от жиров, а содержащая нужные жиры в нужном соотношении.
Активные добавки в косметике против акне
Рассмотрим активные добавки, которые наиболее часто встречаются в косметических средствах, предназначенных для борьбы с акне.
Бензоилпероксид — средство номер один, которое входит во многие рецептуры против акне. Эффективность подтверждена в многочисленных клинических испытаниях, причем показано, что он обладает как антибактериальным, так и кератолитическим действием, то есть действует сразу на два патогенетических фактора.
Азелаиновая кислота — вещество, выделенное из пшеницы. Обладает антимикробной активностью и нормализует кератинизацию. Хотя в одиночку азелаиновая кислота малоэффективна, она хорошо работает в комбинации с другими противоугревыми средствами, например бензоилпероксидом, ретиноидами.
Гликолевая кислота — одна из АНА, наиболее часто используемых косметологами и дерматологами в качестве отшелушивающего агента при угревой болезни.
Салициловая кислота (BHA) — обладает отшелушивающим и противовоспалительным действием. Салициловая кислота растворима в жирах, поэтому она хорошо проникает в сальную железу. Косметику с гликолевой и салициловой кислотой можно применять ежедневно в рамках обычного ухода за кожей.
Сера и резорцин (гидроокись фенола) — отшелушивающие и антибактериальные агенты, традиционные компоненты «болтушек», которые готовились в аптеке по рецепту врача для протирания жирной кожи, склонной к образованию акне.
Цинк — необходим для нормализации работы сальных желез, а также для работы антиоксидантных систем кожи. Его часто сочетают с серой и резорцином
Глина — прекрасный абсорбент, убирающий загрязнения и избыток кожного сала с поверхности кожи.
Эфирные масла, обладающие антисептическим действием. Среди них наиболее популярно масло чайного дерева, однако используют также масло гвоздики, лимона, бергамота и некоторые другие.
Растительные компоненты антибактериального и себорегулирующего действия. Большая часть растительных составов пришли из народной медицины, например экстракт крапивы, березовых почек, чистотела, ромашки, календулы и др., однако сейчас свойства многих растений подтверждены экспериментально.
 [50], [51], [52]
[50], [51], [52]
Световые методы лечения угревой болезни
Последние годы все шире используют лазеры для борьбы как с воспалительными элементами, так и постугревыми осложнениями (в первую очередь, рубцами). В качестве мишени для света определенной длины волны, излучаемого лазером или другим источником света, могут быть бактериальные клетки (точнее, порфирины внутри них) или сами себоциты. Смысл воздействия заключается в тепловом нагревании мишени, приводящем к ее разрушению. Это относительно новые методы, которые пока еще рассматриваются как вспомогательное лечение угревой болезни. Результаты обнадеживают и дают основание рассматривать их как вполне перспективные и достойные дальнейшего самого пристального изучения.
Все проходит. А угревая болезнь излечивается.
Одно из самых уродующих кожу заболеваний – угревая болезнь.
Причем уродует кожу как она сама, так и ее последствия. Это и рытвины после угрей, и синюшные пятна, и рубцы.
Самый распространенный миф об угревой болезни – то, что она возникает лишь у мелочи пузатой, то бишь подростков.
Есть еще один миф – то, что угревая болезнь в один прекрасный день возьмет и пройдет. Нужно, мол, просто подождать и вырасти.
А еще нужно протирать лицо подсушивающими лосьонами, отшелушивать кожу скрабами, и лечить желудок. Ведь все проблемы кожи – из-за внутренностей. Пардон, из-за проблем внутренностей.
И что нужно обязательно придерживаться определенной диеты (исключающей не только все радости жизни, но вообще выходящей за грань разумного и полезного).
Нет, желудок, если он с проблемами, безусловно, лечить надо. Вот только надеяться, что от этого прыщи возьмут и покинут насиженное место, бессмысленно.
Прежде всего, угревая болезнь – это хроническое заболевание. Как гипертония, как язва.
Технически, сказать, что ее вылечили, мы, пожалуй, не можем. Мы можем ввести вас в ремиссию и постараться, чтобы эта ремиссия длилась как можно дольше.
Существует несколько степеней тяжести угревой болезни. Упростим их до трех.
Легкая степень.
Вас беспокоят комедоны (черные точки) и несколько папул (эт такие небольшие воспаленные узелки. Они возвышаются над кожей, чаще имеют интенсивный розовый оттенок, не имеют внутри гноя).
Средняя степень.
Вас уже достали комедоны, папулы – предел ваших мечтаний потому, что появились пустулы (гнойнички). И их много. И они болят. И воспалительная реакция уже задолбала.
Тяжелая степень.
Множество папул, пустул, кист, узлов. Все они могут сливаться друг с другом, образуя огромные гнойные угри, а мордаха превращается в красный воспаленный покрытый рытвинами и рубцами…ммм… даже аналогию подобрать затрудняюсь… помидор, что ли…
Вы уже определили свою?
Отчего же возникают прыщи на наших милых мордашках?
Существует лишь одна причина – гормональная.
Все.
Забудьте вы про неправильное питание, неправильные мысли и карму. Съеденный гамбургер не вылезет своими жирами у вас на лице. Жир пищи и сало кожи – ну совершенно разные вещи, поймите, наконец!
Со всеми подобными бреднями можно смело отправляться на форумы – там им:
1. поверят,
2. поддержат,
3. дадут совет про уникальные чудодейственные свойства выпитого натощак льняного масла.
А также порекомендуют поджариться в солярии для того, чтобы прыщи подсохли. Ага, самое верное средство из коллекции «выслушай и сделай наоборот».
Итак, жирная пища обязательно даст вам пинка, но не коже лица.
На коже лица пляшут наши гормоны. А именно мужские половые гормоны – андрогены.
Проще говоря, существуют две причины гормонального дисбаланса в организме:
- · Истинный дисбаланс, когда у вас действительно повышен уровень андрогенов.
- · Так называемый, ложный, когда количество андрогенов в вашей крови в пределах нормы. Но! Ваши личные конкретные клетки сальных желез имеют повышенную чувствительность к андрогенам, и проявляют себя активно даже на нормальный уровень андрогенов. Этот «дисбаланс» еще называют наследственным.
Все остальные причины: неправильное питание, стрессы, проблемы с желудком, желчным пузырем и со всем организмом в целом включая психику, являются лишь триггерами (пусковыми крюками) к тому, чтобы заболевание реализовалось.
Таким образом, нет у вас гормонального дисбаланса – страдать от ваших чипсов и пива будет лишь ЖКТ, а никак не кожа. Есть у вас истинный или ложный дисбаланс – да хоть не ешьте совсем, хоть работать перестаньте во избежание стрессов. Прыщи все равно появляться будут. Возможно, не так часто и не в таких количествах. Но будут.
Как образуется прыщ, он же угрь?
На самом деле все просто.
Ваша сальная железа ненормальна. Да-да.
Она слишком любит андрогены. Андрогены влияют на сало, которое она производит.
Из-за взаимной любви между железой и андрогеном, железа рожает сало некачественное и в стахановских количествах. Оно более вязкое, более плотное, чем должно быть в норме.
Сало из железы идет по выводному протоку и выходит наружу из поры. Мы все видим эти поры у себя на лице. Это в норме оно выходит. Но если сало плотное и вязкое, оно остается внутри.
К нему присоединяются частички слущенного эпителия. Особенно, если имеется гиперкератоз – наслоения рогового слоя эпителия кожи, той же гормональной природы.
Вот пора закупорена. С одной стороны гиперкератозом, с другой – вязким и плотным салом. Это еще не прыщ. Это – комедон или черная точка. Бога ради, не надо триста раз в день мыть лицо, пытаясь от них избавиться. Черные точки – это не грязь. Это всего лишь окислившееся сало. И ваши поползновения довести кожу до отчаянного скрипа лишь удалят всю жировую мантию кожу, оставив ее (кожу) на съедение вполне себе безобидным по идее бактериям.
Итак, у нас есть комедон или закупоренная сальная железа. В нее не поступает кислород.
В этой замечательной среде начинают радостно размножаться пропионовые бактерии акне, которые в норме живут в устьях волосяных фолликулов и сальных желез.
В ответ идет воспалительная реакция кожи. К этому скопищу бактерий подходят лейкоциты и макрофаги. В результате их бурного противостояния с чужеродными завоевателями образуется гной. Далее он прорывается сквозь закрытые ворота поры.
Пора расширяется. Воспаление стихает.
Но! Гноем и воспалением уже нанесен ущерб дерме кожи. Уже есть ее дефект. Вот так образуются рытвины или постакне, как мы их профессионально обзываем.
Если дефект не слишком большой, гнойный гость располагался не слишком глубоко и не слишком долго, постакне может полностью заместиться соединительной тканью. Эта ткань будет образовываться из хлынувшей в полость бывшего прыща крови. В этом случае на месте прыща возникнет винное пятно этакой синюшной окраски. Пятно может пройти, может остаться с вами надолго.
Теперь, зная настоящую причину образования угрей, мы можем рассмотреть частные случаи.
1. Угри в подростковом периоде.
Образуются все по тем же гормональным причинам. Гормональный взрыв – и как следствие прыщи.
Да, как только вихрь охреневших от безнаказанности гормонов схлынет, угревая пройдет. Как у мальчиков, так и у девочек.
Как насчет рубцов и рытвин, которые она оставит о себе на память? Сами по себе никуда не исчезнут, зуб даю.
Поэтому ждать, когда прыщи пройдут сами собой — означает ждать, когда ваша кожа превратится в подобие лунной поверхности. Красота неописучая.
2. Угри начинаются в подростковом периоде, но с течением времени не проходят.
Наиболее вероятная причина – наследственный или ложный дисбаланс. Сами по себе не пройдут. Опять же ни у того, ни у другого пола.
Конечно, ваши прыщи не помешают вам сделать карьеру, встретить свою пару и нарожать малявок. А вдруг?
3. Угревая болезнь взяла и возникла лет этак в тридцать.
Это – наиболее вероятный симптом истинного дисбаланса. Когда имеет место настоящее повышение андрогенов. Чаще всего связан с поликлистозом яичников или с нарушением в работе надпочечников. Это у женщин.
У мужчин – сотня самых разнообразных причин, но в основном это сотня различных опухолей. Да, опухоли могут продуцировать гормоны. И при этом находиться в самых разных местах. Поэтому появление угревой болезни среди бела дня в достаточно зрелом возрасте – причина бить во все колокола.
4. Угревой болезни как таковой нет, но… практически все женщины знакомы с так называемыми «праздничными» прыщами.
В определенный период цикла они нагло вылазят изо всех щелей на вполне себе чистую мордашку.
Все дело в том, что перед менструацией уровень андрогенов относительно эстрогенов несколько пов
Угревая болезнь (акне) — симптомы, лечение, признаки, причины, угри
Общие сведения
Склонность к возникновению угрей может передаваться по наследству. Угревая болезнь обычно появляется в подростковом возрасте в виде небольших красных бугорков, иногда крупных кист и узелков. Обычно после пубертатного периода угри проходят самостоятельно. Угри чаще встречаются у мужчин, чем у женщин.
Новости по теме
Угри могут иметь вид черных точек (открытые комедоны), что представляет собой расширенные и закупоренные кожные поры. Обычно открытые комедоны черного или серовато-коричневого цвета, что объясняется химическими изменениями кожного сала в поре. Иногда черные точки может удалить врач или косметолог.
Белые точки (закрытые комедоны, белые угри) забитые поры с очень маленьким отверстием. Их трудно удалить без медицинской помощи.
Пустулы белые или желтые бугорки, которые появляются, когда внутри комедона активно размножаются бактерии, что вызывает воспаление и образование гноя. Выдавливание пустулы может привести к обострению воспаления и увеличению размера прыща. Кисты (кистозная форма угревой болезни) это глубокие, болезненные, наполненные гноем полости, от которых часто остаются шрамы.
Причины развития угревой болезни (акне)
- изменение гормонального фона может повлиять на работу сальных желез, заставляя их производить больше кожного сала (жира), что и приводит к закупориванию пор, возникновению комедонов и прыщиков;
- наследственность;
- стресс;
- применение определенных препаратов, например, кортикостероидов.
- частое сдавливание кожи (например, телефонной трубкой) или привычка трогать лицо руками.
Симптомы акне
Легкая и средняя степень тяжести угревой болезни (комедоны, небольшое количество пустул) требуют только тщательного самостоятельного ухода за кожей. Однако если после 6-8 недель лечения не наблюдается улучшений или состояние кожи ухудшается, рекомендуется обратиться к врачу.
При возникновении очень больших, красных, болезненных высыпаний, которые не проходят более 3 дней, необходимо обратиться к врачу.
Если наблюдается заниженная самооценка из-за проблемной кожи, также следует обратиться к врачу.
Что можете сделать вы для лечения угревой болезни (акне)
В большинстве случаев угри можно вылечить с помощью различных безрецептурных противоугревых препаратов (лосьонов, кремов, гелей). К наиболее распространенным ингредиентам средств от угрей относятся бензоил пероксид, азелаиновая кислота, резорцин, салициловая кислота и сера. Бензоил пероксид уничтожает бактерии, которые вызывают появление угрей. Азелаиновая кислота оказывает антибактериальное, противовоспалительное и кератолитическое действие. Резорцин, салициловая кислота и сера, хотя сегодня уже используются не так широко, как раньше, могут помочь вывести комедоны (как закрытые, так и открытые).
Наносить средства от угрей рекомендуется каждый день на пораженные области после очищения кожи. Если кожа начинает сохнуть и появляется раздражение, сократите частоту применения до одного раза в два-три дня.
Самостоятельно не выдавливайте и не вскрывайте прыщи и пустулы, это может разнести инфекцию и привести к возникновению рубцов. Очищайте лицо с помощью мягкого мыла или другого деликатного очищающего средства (лучше использовать средства, специально предназначенные для проблемной кожи) дважды в день. Каждый день мойте голову. Используйте увлажняющие средства и косметику на водной основе и с пометкой «некомедогенно», что означает, что эти продукты не закупоривают поры.
Используйте маски для лица, которые удаляют излишки кожного сала. Избегайте стрессов. Проконсультируйтесь с врачом, если угревая болезнь прогрессирует, состояние кожи тяжелое или если после прыщей остаются рубцы.
Что может сделать врач для лечения акне
Прописать средства от угрей, содержащие третиноин (лосьоны, гели, кремы), которые помогают сократить выделение кожного сала, а следовательно, остановить закупоривание пор и появление прыщей.
Выписать антибиотики, которые уничтожают бактерии и уменьшают воспаление. При особенно тяжелых формах угрей врач может прописать препарат, содержащий изотретиноин, для приема внутрь. Однако следует помнить, что у этого метода лечения есть побочные действия. В частности, он противопоказан беременным женщинам или тем, которые планируют забеременеть в ближайшем будущем.
Также можно делать в пораженные области уколы различными препаратами, которые ускоряют заживление и снимают воспаление. Этот метод позволяет также уменьшить проявление рубцов и пятен.
Регулярное применение местных препаратов от угрей в сочетании с лечением, назначенным врачом, поможет избежать сильных высыпаний и появления рубцов (пост-акне).
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.


