Урологические инфекции: причины возникновения, диагностика и лечение. – Инфекция в урологии: как выявить.
Инфекция в урологии: как выявить.
Инфекция в урологии: виды возбудителей
Стафилококк
Стафилококковая инфекция является одной из частых причин воспалительных процессов в урологии. Микроорганизмы активизируются при снижении иммунных реакций организма. У женщин стафилококки являются причиной цистита, а у мужчин — уретрита и простатита.
Продолжительность инкубационного периода составляет от 2 до 10 дней и более.
Обычно болезнь характеризуется вялым течением, в некоторых случаях возможно обострение заболевания. Стафилококковую инфекцию у человека можно выявить с помощью микроскопического анализа мочи и мазка. А также, если сделать посев выделений. Основное лечение инфекционно-воспалительного процесса, вызванного стафилококковой инфекцией, – это антибиотикотерапия.
Во время терапии необходимо полностью пройти курс приема антибиотиков. Чтобы до конца избавиться от возбудителей и таким образом избежать рецидива заболевания. Для борьбы со стафилококком используют действенные антибиотики, проводят коррекцию иммунной системы (применяют стафилококковый анатоксин), укрепляющую терапию.
Стрептококковая инфекция
Микроорганизмы отличаются высокой степенью устойчивости к воздействию антимикробных препаратов. При ослаблении иммунитета возбудитель активизируется и представляет опасность для человека. Против стрептококка назначаются, как и при стафилококковой инфекции, антибиотики широкого спектра действия, препараты, повышающие иммунитет, витаминотерапию.
Хламидии
Хламидийная инфекция вызывает заболевание хламидиоз, основной путь заражения которым – половой (преимущественно вагинальный и анальный).
Инфицирование невозможно контактно-бытовым путем и маловероятно при оральном сексе.
Возбудитель поражает, главным образом, мочеиспускательный канал, шейку матки и прямую кишку. Заболевание часто носит бессимптомный характер. В некоторых случаях больные предъявляют жалобы на такие симптомы, как: дискомфорт при мочеиспускании и наличие выделений из половых путей.
Инкубационный период хламидиоза зависит от стояния организма. Если лечение заболевания начато не вовремя, то возможно развитие бесплодия у женщин и уретрита, простатита, нарушения потенции – у мужчин. При повторном инфицировании риск развития осложнений выше, чем при первичном заражении.
ВПЧ
При поражении вирусом папилломы человека (ВПЧ) не всегда присутствуют симптомы, что характерно для штаммов с высокой онкогенной активностью. В свою очередь, при заражении менее опасными видами, заболевание проявляется урогенитальными новообразованиями (кондиломами, бородавками). Образование остроконечных кондилом характеризуется присоединением жжения, кровоточивости, боли при половом контакте.
Если процесс не лечить, то возможно развитие рака половых органов и ануса. Инкубационный период развития папилломавируса составляет от 2 недель и до нескольких лет.
Уреаплазменная инфекция
Симптомы при поражении уреаплазмой практически отсутствуют. Выявить возбудителя помогает ПЦР диагностика. Заболевание может проявляться наличием выделений и болезненным мочеиспусканием. Если не начать вовремя лечить инфекцию, то воспалительный процесс усугубится осложнением со стороны внутренних половых органов.
У мужчин – нелеченое заболевание может стать причиной бесплодия, сексуальных расстройств, простатита. У женщины – спровоцировать выкидыш и мертворождение. Длительность инкубационного периода составляет от 7 до 30 дней.
Микоплазма
Урологические заболевания могут быть вызваны микоплазмами. На сегодняшний день хорошо изучены 2 вида возбудителей болезней мочевыделительной системы: Mycoplasma hominis и Mycoplasma genitalium. Их средой обитания являются слизистые оболочки гениталий и полости рта.
Передача инфекции от больного человека здоровому, происходит, в основном, половым путем. Другие способы маловероятны. Среди осложнений – бактериальный вагиноз, воспалительный процесс внутренних половых органов, а также пиелонефрит.
Генитальный герпес
Возбудитель инфекции – вирус герпеса. Способ заражения – половой контакт любого типа. Симптомы заболевания — наличие отека, раздражения слизистой оболочки.
Спустя несколько дней появляется водянистая сыпь, после вскрытия которой, появляются изъязвления. Через 10-14 дней происходит их заживление.
При появлении благоприятных факторов для вспышки инфекции наступает рецидив. В период ремиссии заболевание никак себя не проявляет. Особую опасность представляет вирус герпеса для женщины в период беременности. Проникновение возбудителя в организм беременной приводит к заражению плода и развитию аномалий, приводя к внутриутробной гибели младенца.
Диагностика инфекций в урологии
Так как большинство урологических заболеваний имеют сходную симптоматику, то основываясь только на жалобах пациента, постановка диагноза может являться некорректной.
Современные методы диагностики инфекции в урологии, должны включать следующие исследования:
- анализы крови: определение антител методом ИФА, ПЦР
- некоторые виды мазков: бактериоскопический (по мазку можно определить присутствие патогенной флоры), бактериологический посев с целью выявления возбудителя и определение чувствительности микроорганизма к действию антибиотика;
- посев мочи
Анализы будут более информативные, если одновременно использовать различные методы исследования.

Инфекция в урологии: лечение заболеваний
Чтобы предупредить осложнения, которые могут быть вызваны урологической инфекцией, следует своевременно сдавать анализы. Терапия подбирается в зависимости от результатов исследования. В основном проводится комплексное лечение заболевания.
При урогенитальных инфекциях обычно применяются:
- Антибактериальная терапия. Назначаются антибиотики системного и местного действия.
- Противовоспалительные средства.
- Инстилляции уретры и мочевого пузыря лекарственными препаратами противомикробного действия.
В тяжелых случаях может понадобиться хирургическое вмешательство. Так как антибиотики являются эффективным средством терапии при урологических инфекциях, то их назначают в качестве основного средства.

При определенных инфекциях рекомендуется своя схема приема.
Сложность лечения заключается в изменении восприимчивости бактерий к препаратам. В результате чего возбудители становятся нечувствительными к антибактериальным средствам. Поэтому, чтобы выявить, какой из антибиотиков будет эффективен против микроорганизмов, назначается посев.
Эффективные препараты для лечения может назначить только врач, после того, как получит результат исследования на посев. Он сможет подобрать такое средство, которое окажет губительное воздействие на возбудителя заболевания. И если заниматься самолечением, подобрав неэффективный антибиотик, то в результате бактерии приобретут устойчивость и будут способствовать развитию заболевания. Это приведет к развитию осложнений.
Также, чтобы предотвратить повторное заражение следует одновременно лечиться обоим партнерам. Поскольку антибактериальные препараты губительно влияют на благоприятную микрофлору, то назначаются средства, которые ее восстанавливают. В качестве общеукрепляющего лечения применяют витаминотерапию.
Инфекция в урологии: куда обратиться
Чтобы получить направление на обследование следует посетить уролога или гинеколога – женщинам. А мужчинам записаться к урологу.
Большинство половых инфекций достаточно хорошо лечатся. От некоторых удается избавиться навсегда. Для того, чтобы не допустить развитие осложнений, следует своевременно обращаться к врачу и проходить диагностику.
При подозрении на урогенитальные инфекции обращайтесь к грамотным венерологам и урологам.
Урогенитальные инфекции. Симптомы, виды, лечение
Настоящая Политика конфиденциальности регулирует порядок обработки и использования персональных и иных данных сотрудником «Витаферон» (сайт: vitaferon.com), ответственным за Персональные данные пользователей, далее — Оператор.
Передавая Оператору персональные и иные данные посредством Сайта, Пользователь подтверждает свое согласие на использование указанных данных на условиях, изложенных в настоящей Политике конфиденциальности.
Если Пользователь не согласен с условиями настоящей Политики конфиденциальности, он обязан прекратить использование Сайта.
Безусловным акцептом настоящей Политики конфиденциальности является начало использования Сайта Пользователем.
1. ТЕРМИНЫ.
1.1. Сайт — сайт, расположенный в сети Интернет по адресу: vitaferon.com.
Все исключительные права на Сайт и его отдельные элементы (включая программное обеспечение, дизайн) принадлежат «Витаферон» в полном объеме. Передача исключительных прав Пользователю не является предметом настоящей Политики конфиденциальности.
1.2. Пользователь — лицо использующее Сайт.
1.3. Законодательство — действующее законодательство Российской Федерации.
1.4. Персональные данные — персональные данные Пользователя, которые Пользователь предоставляет о себе самостоятельно при отправлении заявки или в процессе использования функционала Сайта.
1.5. Данные — иные данные о Пользователе (не входящие в понятие Персональных данных).
1.6. Отправление заявки — заполнение Пользователем Регистрационной формы, расположенной на Сайте, путем указания необходимых сведений и отправка их Оператору.
1.7. Регистрационная форма — форма, расположенная на Сайте, которую Пользователь должен заполнить для отправления заявки.
1.8. Услуга(и) — услуги, предоставляемые «Витаферон» на основании Оферты.
2. СБОР И ОБРАБОТКА ПЕРСОНАЛЬНЫХ ДАННЫХ.
2.1. Оператор собирает и хранит только те Персональные данные, которые необходимы для оказания Услуг Оператором и взаимодействия с Пользователем.
2.2. Персональные данные могут использоваться в следующих целях:
2.2.1. Оказание Услуг Пользователю, а также для информационно-консультационных целей;
2.2.2. Идентификация Пользователя;
2.2.3. Взаимодействие с Пользователем;
2.2.4. Оповещение Пользователя о предстоящих акциях и других мероприятиях;
2.2.5. Проведение статистических и иных исследований;
2.2.6. Обработка платежей Пользователя;
2.2.7. Мониторинг операций Пользователя в целях предотвращения мошенничества, противоправных ставок, отмывания денег.
2.3. Оператор в том числе обрабатывает следующие данные:
2.3.1. Фамилия, имя и отчество;
2.3.2. Адрес электронной почты;
2.3.3. Номер мобильного телефона.
2.4. Пользователю запрещается указывать на Сайте персональные данные третьих лиц.
3. ПОРЯДОК ОБРАБОТКИ ПЕРСОНАЛЬНЫХ И ИНЫХ ДАННЫХ.
3.1. Оператор обязуется использовать Персональные данные в соответствии с Федеральным Законом «О персональных данных» № 152-ФЗ от 27 июля 2006 г. и внутренними документами Оператора.
3.2. Пользователь, отправляя свои персональные данные и (или) иную информацию, дает свое согласие на обработку и использование Оператором предоставленной им информации и (или) его персональных данных с целью осуществления по указанному Пользователем контактному телефону и (или) контактному электронному адресу информационной рассылки (об услугах Оператора, вносимых изменениях, проводимых акциях и т.п. мероприятиях) бессрочно, до получения Оператором письменного уведомления по электронной почте об отказе от получения рассылок. Пользователь также дает свое согласие на передачу, в целях осуществления действий, предусмотренных настоящим пунктом, Оператором предоставленной им информации и (или) его персональных данных третьим лицам при наличии надлежаще заключенного между Оператором и такими третьими лицами договора.
3.2. В отношении Персональных данных и иных Данных Пользователя сохраняется их конфиденциальность, кроме случаев, когда указанные данные являются общедоступными.
3.3. Оператор имеет право хранить Персональные данные и Данные на серверах вне территории Российской Федерации.
3.4. Оператор имеет право передавать Персональные данные и Данные Пользователя без согласия Пользователя следующим лицам:
3.4.1. Государственным органам, в том числе органам дознания и следствия, и органам местного самоуправления по их мотивированному запросу;
3.4.2. Партнерам Оператора;
3.4.3. В иных случаях, прямо предусмотренных действующим законодательством РФ.
3.5. Оператор имеет право передавать Персональные данные и Данные третьим лицам, не указанным в п. 3.4. настоящей Политики конфиденциальности, в следующих случаях:
3.5.1. Пользователь выразил свое согласие на такие действия;
3.5.2. Передача необходима в рамках использования Пользователем Сайта или оказания Услуг Пользователю;
3.5.3. Передача происходит в рамках продажи или иной передачи бизнеса (полностью или в части), при этом к приобретателю переходят все обязательства по соблюдению условий настоящей Политики.
3.6. Оператор осуществляет автоматизированную и неавтоматизированную обработку Персональных данных и Данных.
4. ИЗМЕНЕНИЕ ПЕРСОНАЛЬНЫХ ДАННЫХ.
4.1. Пользователь гарантирует, что все Персональные данные являются актуальными и не относятся к третьим лицам.
4.2. Пользователь может в любой момент изменить (обновить, дополнить) Персональные данные путем направления письменного заявления Оператору.
4.3. Пользователь в любой момент имеет право удалить свои Персональные данные, для этого ему достаточно отправить электронное письмо с соответствующим заявлением на Email: [email protected]. Данные будут удалены со всех электронных и физических носителей в течение 3 (трех) рабочих дней.
5. ЗАЩИТА ПЕРСОНАЛЬНЫХ ДАННЫХ.
5.1. Оператор осуществляет надлежащую защиту Персональных и иных данных в соответствии с Законодательством и принимает необходимые и достаточные организационные и технические меры для защиты Персональных данных.
5.2. Применяемые меры защиты в том числе позволяют защитить Персональные данные от неправомерного или случайного доступа, уничтожения, изменения, блокирования, копирования, распространения, а также от иных неправомерных действий с ними третьих лиц.
6. ПЕРСОНАЛЬНЫЕ ДАННЫЕ ТРЕТЬИХ, ЛИЦ ИСПОЛЬЗУЕМЫЕ ПОЛЬЗОВАТЕЛЯМИ.
6.1. Используя Сайт Пользователь имеет право заносить данные третьих лиц для последующего их использования.
6.2. Пользователь обязуется получить согласие субъекта персональных данных на использование посредством Сайта.
6.3. Оператор не использует персональные данные третьих лиц занесенные Пользователем.
6.4. Оператор обязуется предпринять необходимые меры для обеспечения сохранности персональных данных третьих лиц, занесенных Пользователем.
7. ИНЫЕ ПОЛОЖЕНИЯ.
7.1. К настоящей Политике конфиденциальности и отношениям между Пользователем и Оператором, возникающим в связи с применением Политики конфиденциальности, подлежит применению право Российской Федерации.
7.2. Все возможные споры, вытекающие из настоящего Соглашения, подлежат разрешению в соответствии с действующим законодательством по месту регистрации Оператора. Перед обращением в суд Пользователь должен соблюсти обязательный досудебный порядок и направить Оператору соответствующую претензию в письменном виде. Срок ответа на претензию составляет 7 (семь) рабочих дней.
7.3. Если по тем или иным причинам одно или несколько положений Политики конфиденциальности будут признаны недействительными или не имеющими юридической силы, это не оказывает влияния на действительность или применимость остальных положений Политики конфиденциальности.
7.4. Оператор имеет право в любой момент изменять Политику конфиденциальности, полностью или частично, в одностороннем порядке, без предварительного согласования с Пользователем. Все изменения вступают в силу на следующий день после размещения на Сайте.
7.5. Пользователь обязуется самостоятельно следить за изменениями Политики конфиденциальности путем ознакомления с актуальной редакцией.
8. КОНТАКТНАЯ ИНФОРМАЦИЯ ОПЕРАТОРА.
8.1. Контактный Email: [email protected].
Урогенитальные инфекции: список, симптомы и диагностика.
Урогенитальные инфекции – это большая группа инфекционных заболеваний органов мочевыделительной системы.
В результате развивается воспалительный процесс.
Возбудителями инфекционного процесса являются различные группы микроорганизмов, как патогенные формы, так и неспецифические.
В связи с тем, что заражение происходит посредством полового контакта, патология получила широкое распространение.
Воротами инфекции являются уретра и влагалище, которые у женщин располагаются поблизости.
Поэтому при отсутствии своевременного лечения инфекционный процесс распространяется на вышележащие отделы мочеполового тракта.
В отличие от мужчин, у женщин уретра более короткая и просвет ее шире.
Такая особенность строения позволяет инфекции с легкостью проникнуть в полость мочевого пузыря, являясь причиной цистита, который довольно часто развивается у женщин.
Проникнув во влагалище, возбудители инфекционного заболевания инфицируют:
- цервикальный канал, способствуя развитию цервицита
- слизистый слой матки, вызывая эндометрит
- маточные придатки, приводя к аднекситу, сальпингиту, оофориту
Большую угрозу инфекции несут развивающемуся плоду, если воспаление развивается у беременных женщин.
У мужчин уретра более тонкая и длинная, имеющая изгибы, поэтому распространение инфекции вверх в направлении мочевого пузыря затруднено. Но возбудители способны без труда инфицировать простату и яички.
При несвоевременном обращении к доктору заболевания принимают хроническое течение.
А при отсутствии терапии возникают серьезные осложнения, часто необратимого характера.
Виды урогенитальных инфекций
Возбудителями инфекций урогенитального тракта могут быть микроорганизмы, принадлежащие к любой из таксономических категорий.
Это могут быть представители бактериальной, грибковой, вирусной флоры, а также простейшие.
В большинстве случаев врачи имеют дело со смешанными или микст-инфекциями.
Например: гонорея соседствует с трихомониазом и уреаплазмой; микоплазмоз — с уреаплазменной инфекцией и др.
Развиваться смешанные инфекции могут на фоне лечения других патологий.
Если изначально лечатся бактериальные инфекции с помощью антибиотиков, и на фоне терапии развивается патогенная грибковая флора.
Если человек не обращается за медицинской помощью, то может возникать хроническая форма заболевания.
При этом заразность для окружающих никуда не исчезает.
По проявлению симптоматики инфекции подразделяют на:
- Специфические, то есть признаки воспаления, характерные для определенного возбудителя инфекции.
- Неспецифические. Данный вид воспаления не имеет специфических признаков.
Инфекции могут вызываться:
- патогенными микроорганизмами, способными изменять естественный биоценоз гениталий, приводя к развитию воспалительного процесса урогенитальной системы.
- условно-патогенной флорой. Это представители естественной микрофлоры, живущих в половых путях. При сохранении нормальной численности микроорганизмов воспалительный процесс не возникает.
Существует множество видов инфекций, вызывающих поражение урогенитального канала.
Список заболеваний довольно обширный, некоторые из них приведены ниже.
Симптомы урогенитальных инфекций
Наиболее часто встречающимися являются следующие виды инфекций: микоплазмоз, уреаплазмоз, хламидиоз, гонорея и другие.
Микоплазмоз
Патология чаще встречается у женщин, нежели у представителей сильного пола.
Передача инфекции происходит при половом контакте.
Не исключается инфицирование малыша больной мамой в процессе его рождения.
Возбудитель способен поражать крайнюю плоть – у мужчин, влагалище, шейку и мочеиспускательный канал – у женщин.
Заболевание часто протекает бессимптомно у мужчины, а у женщины возникает боль во время секса и присутствуют обильные выделения в межменструальный период.
Уреаплазмоз
Инфекция чаще поражает молодежь.
В первую очередь от инфекции страдают девушки в возрасте до тридцати лет.
Путь инфицирования уреаплазмами – половой.
Заболевание, как и в предыдущем случае, может иметь бессимптомное течение.
Женщины могут предъявлять жалобы на дискомфорт во время мочеиспускания и болезненность внизу живота.
У мужчин поход в туалет может сопровождаться появлением жжения.
Трихомониаз
Болезнь передается во время половой близости при отсутствии средств защиты.
Инфекцию можно подхватить и контактно-бытовым путем, если пренебрегать правилами личной гигиены.
Чаще страдают от инфекции молодые женщины. Болезнь может проявляться на фоне венерических инфекций.
Для трихомониаза характерны следующие симптомы: наличие пенистых выделений желто-зеленого оттенка со специфическим ароматом протухшего мяса.
Может присутствовать зуд и жжение слизистой вульвы, а также дискомфорт во время полового контакта.
Хламидиоз
Хламидийная инфекция способна спровоцировать различные заболевания, нередко с вовлечением в воспалительный процесс внутренних органов и систем.
Коварность патологии в том, что хламидиоз протекает без видимых проявлений каких-либо симптомов.
Поэтому часто диагноз ставится на приеме у врача после стандартных обследований на наличие ИППП.
Цитомегаловирусная инфекция
Заболевание имеет вирусное происхождение и широкое распространение.
Патология может передаваться со слюной, через кровь, а также при незащищенном сексе.
Признаки инфекции проявляются только при снижении защитных сил организма.
Больные жалуются на усталость, головные боли, наличие высокой температуры.
При осмотре у таких больных врачи выявляет увеличенные лимфатические узлы.
При инфицировании младенца во время беременности диагностируется на основании следующих признаков:
- увеличения размеров печени
- недостаточного веса
- желтушности кожных покровов и слизистых оболочек
- воспалительного процесса в легких
Бактериальный вагиноз
Патология характерна для женщин любого возраста.
Мужчины могут быть лишь носителями заболевания. Передача инфекции происходит при половом акте.
Симптомы заболевания:
- наличие выделений грязно белого цвета с наличием характерного запаха тухлой рыбы;
- жалобы на частые позывы к мочеиспусканию;
- может присутствовать чувство дискомфорта во влагалище.
Вирус папилломы человека
Инфекция распространяется не только при сексуальном контакте, но и бытовым путем.
Инкубация заболевания зависит от состояния иммунной системы.
Проявляется заболевание появлением на гениталиях остроконечных кондилом, которые доставляют своим обладателям массу неудобств и болезненные ощущения.
http://shokgid.ru/wp-content/uploads/2015/11/1447543921_Problemy-s-genitaliyami-a-u-kogo-to-s-golovoiy_34.jpg
Кандидоз
Инфекция чаще поражает женщин.
Провоцируют активизацию грибков сдвиг кислотно-щелочного равновесия вагинальной флоры и снижение иммунитета.
Симптомы заболевания – наличие выделений творожистой консистенции с неприятным запахом скисшего молока.
Возможно появление сильного зуда и жжения.
Хроническая форма урогенитальных инфекций
Инфекции урогенитального тракта могут иметь хроническое течение.
Развиваются при отсутствии терапии или при позднем обращении к специалисту.
Чаще всего встречаются хроническое течение микоплазмоза, уреаплазменной инфекции, хламидиоза.
Эти патологические состояния нередко провоцируют эндоцервицит, простатит, цистит, неспособность к зачатию ребенка (бесплодие) не только у женщин, но и у сильного пола.
Осложнения, вызванные урогенитальными инфекциями
При инфицировании урогенитального тракта могут проявляться осложнения со стороны органов мочевыделительной системы:
- воспалительный процесс придатков яичек – эпидидимит
- поражение простаты – простатит
- воспаление головки пениса – баланит, если присоединяется воспаление крайней плоти, то развивается баланопостит
- поражение маточных труб – аднексит, слизистого слоя матки — эндометрит
- воспалительный процесс семенных пузырьков – везикулит
- если происходит поражение мочеиспускательного канала – развивается уретрит, при вовлечении в процесс мочевого пузыря — цистит
- поражение почек – пиелонефрит
Развитие воспалительного процесса гениталий при отсутствии терапии или несвоевременно начатом лечении, может привести к бесплодию.
Факторы, провоцирующие развитие урогенитальных инфекций
На возникновение инфекционного заболевания могут оказывать влияние следующие факторы, которые способствую снижению иммунной защиты организма:
- частые простудные заболевания
- перенесенные грипп и ОРВИ
- переохлаждение организма, в особенности нижней половины туловища
- отсутствие полноценного питания, недостаточное поступление в организм витаминов и минералов
- злоупотребление алкогольными напитками
- редкое пребывание на свежем воздухе
- пассивный образ жизни
- курение
- наркомания
Пути проникновения инфекции в организм
Урогенитальная патологи может развиваться в результате заражения патогенными микроорганизмами.
Пути проникновения инфекции в организм следующие:
- при половом контакте с инфицированным, если не соблюдаются элементарные меры профилактики и без использования презерватива. Заражение произойдет при любой форме сексуального контакта;
- контактно-бытовым путем. Если человек пренебрегает правилами личной гигиены, пользуется личными вещами больного, то велика вероятность инфицирования заразной болезнью;
- через кровь. Использование наркоманами нестерильных шприцов, переливание крови, использование медицинскими работниками нестерильных инструментов, трансплантация органов могут способствовать инфицированию.
Как проводится диагностика урогенитальных инфекций
Многие люди не всегда понимают куда обратиться, чтобы пройти обследование на наличие половых инфекций.
Если появились симптомы инфицирования, то не стоит ждать, когда болезнь пройдет сама или лечить патологию домашними методами.
Так как это бесполезное занятие.
А затягивание с началом лечения может привести к негативным последствиям.
Какой врач будет заниматься больным, зависит от половой принадлежности пациента, его возраста и места локализации симптомов.
Как правило, лечением венерических инфекций занимается врач венеролог, решением проблем у женщин – гинеколог, а у мужчин – уролог или андролог.
Если признаки заболевания у ребенка, то вначале следует посетить педиатра, а он направит ребенка к узкому специалисту, который лечит детей.
Целью диагностического исследования является выявление возбудителя, спровоцировавшего развитие патологии.
Чтобы врач смог подобрать для пациента правильное лечение, которое будет способствовать выздоровлению.
После сбора анамнеза доктор проведет осмотр, возьмет мазок на ИППП.
При необходимости направит биоматериал на исследование методом ПЦР или культуральный посев.
В некоторых случаях может потребоваться сдать анализ крови на ИФА.
- Микроскопическое исследование мазка позволит оценить состояние микрофлоры: ее состав, наличие признаков воспалительной реакции.
- С помощью бактериологического посева врач сможет уточнить вид возбудителя и подобрать для лечения такие препараты, которые будут оказывать губительное воздействие на патогенную флору.
- Взятие крови из вены позволяет провести скрининговое обследование. Также методика позволяет оценивать результаты проведенного терапевтического курса.
- ПЦР-диагностика позволяет провести идентификацию возбудителя по наличию его генетического материала в исследуемом образце. Методика относится к одной из достоверных и точных.
Возможно, доктору потребуются результаты УЗИ, КТ, уретроскопии, чтобы оценить степень разрушающего действия инфекции на органы.
При урогенитальных инфекциях могут поражаться не только мочеполовая, но и другие системы органов.
Поэтому обследованием больного и проведением лечения могут заниматься узкие специалисты различных направлений:
- уролог
- андролог
- гинеколог
- дерматовенеролог
- ЛОР
- стоматолог
- ревматолог
- инфекционист
- гастроэнтеролог
Для каждого пациента врач составляет индивидуальный план обследования с учетом изменчивости микроорганизмов и особенностей проявления иммунной защиты организма.
Особенности урогенитальных инфекций у беременных
Каждая женщина стремится благополучно выносить и родить здорового ребенка.
Так случается, что не всегда это возможно, потому что присоединение инфекции всегда грозит неприятными последствиями.
Поэтому беременная женщина должна уделять большое внимание своему здоровью.
Если появляются подозрения на наличие проблемы, необходимо сразу же ставит об этом врача в известность, чтобы он смог своевременно принять меры профилактики осложнений.
Проходить обследование лучше заранее на этапе планирования зачатия, чтобы избежать возможных сюрпризов.
Чаще женщины обращаются в женскую консультацию, когда беременность уже наступила.
При плановом обследовании беременной сдаются анализы на некоторые инфекции, но не на все.
Урогенитальная патология не всегда может проявляться симптоматически.
Болезнь может так и остаться нераспознанной, и тогда патология может представлять опасность для здоровья будущей мамы и ее ребенка.
Одной из распространенных инфекций, несущей опасность, является хламидиоз.
Такие патологии, как уреаплазмоз и микоплазмоз часто также остаются нераспознанными.
В том случае, когда у беременной обнаружена инфекция, даже если она никак не проявляется, лечить ее надо обязательно.
Инфицирование мочевыделительной системы может вызвать цистит и пиелонефрит.
Так как при беременности снижается эластичность стенок мочевыделительного канала и в связи с этим, затруднен отток мочи.
Принципы лечения урогенитального уреаплазмоза
После того, как будет поставлен правильный диагноз, лечащий врач сможет назначить корректное лечение.
Оно поможет справиться с инфекцией, избавиться от дискомфорта, повысить защитные силы организма.
Для проведения терапии урогенитальной патологии существуют определенная схема лечения:
- Этиотропное лечение, т.е. направленное на ликвидацию причины развития патологии. Чаще всего терапия урогенитальной инфекции проводится с использованием антибактериальных средств.
- Симптоматическое лечение способствует устранению дискомфорта.
- Иммунная терапия, подразумевает назначение лекарств, которые повысят иммунную защиту.
Больному назначается индивидуальная схема лечения, которая включает препараты системного и местного действия.
В случае поражения микоплазмами назначают:
- антибиотики внутрь
- в качестве местного антисептического лечения женщинам доктор прописывает ванночки, спринцевания, свечи, мази
- чтобы выровнять кислотность вагинальной среды, назначаются свечи Ацилакт, способствующие восстановлению микрофлоры
При хламидийной инфекции и патологии, спровоцированной уреаплазмой, больной должен принимать Доксициклин и Азитромицин.
В качестве стимуляции иммунитета назначают иммуномодуляторы.
Для лечения бактериального вагиноза и трихомониаза применяют противопротозойные препараты: Орнидазол, Тинидазол.
Местно назначаются свечи с противомикробным действием.
При ВПЧ проводится местное лечение кондилом, а также их удаление.
Внутрь назначаются иммуномодуляторы.
При грибках назначаются антимикотики и проводится иммуностимулирующая терапия.
Нельзя заниматься самолечением антибиотиками, так как можно спровоцировать развитие осложнений и побочные эффекты от неправильного приема препаратов.
Для полноценного выздоровления требуется проходить оздоровительные процедуры обоим половым партнерам.
Необходимо также соблюдать диету, исключить прием алкоголя и секс.
Последствия урогенитальных инфекций
Результатом перенесенного урогенитального воспаления могут стать различные негативные последствия.
https://www.epaggelmagynaika.gr/wp-content/uploads/2018/10/3d1c4a3f97186e54818bf4d67373b1ad.jpg
Например:
- Микоплазменная инфекция может стать причиной бесплодия. Если произошло инфицирование беременной женщины, то инфекция может привести к выкидышу или преждевременным родам.
- Уреаплазмоз может способствовать снижению активности мужских половых клеток и нарушению созревания женских гамет, что приведет к невозможности зачатия ребенка. При поражении инфекцией во время беременности может произойти внутриутробное инфицирование плода, прерывание беременности, инфицирование младенца с развитием неврологической патологии.
- На фоне трихомониаза у мужчин развивается простатит, а женщина может потерять способность к зачатию. Инфицирование во время беременности может повлиять на развитие беременности, и даже стать причиной внутриутробной гибели.
Профилактика урогенитальных инфекций
Для того, чтобы избежать присоединения инфекции следует соблюдать несложные правила:
- не следует вступать в половую связь с малознакомыми людьми или лицами, в состоянии здоровья которых нет уверенности
- проходить своевременно медицинские осмотры, не реже одного раза в год
- соблюдать правила личной гигиены
- укреплять иммунитет
- при планировании беременности обращаться к врачу и проходить полное обследование. Причем диагностика необходима обоим партнерам
При подозрении на урогенитальные инфекции обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
почему возникают, диагностика и лечение.
Причинами развития заболеваний в урологии являются микроорганизмы.
По своей природе они делятся на бактерии, вирусы и грибки.
Многие из них могут находиться в организме пациента постоянно.
Такая флора называется условно-патогенной.
Чтобы развилась болезнь, нужны определенные условия.
Это снижение иммунитета, сопутствующие патологии, травмы, воздействие внешних причин.
Другие инфекционные агенты попадают в организм извне.
Они относятся к патогенным или болезнетворным видам.
Выявить возбудителя и назначить корректное лечение, это задача врача.
Точная диагностика помогает провести эффективный курс терапии.
Бактериальные инфекции в урологии
К группе этих заболеваний относят сифилис, гонорею, хламидиоз, неспецифические инфекции.
Отдельно выделяют микоплазмоз и уреаплазмоз.
Они занимают промежуточное положение между бактериальными и вирусными агентами.
Сифилис, гонорея относятся к венерическим патологиям.
Основной путь передачи — половой.
Гонорея может распространяться бытовым путем.
Опасны мокрые грязные полотенца, белье, предметы личной гигиены.
Инкубационный период бактериальных инфекций в урологии составляет от 2х дней до нескольких месяцев от момента заражения.
Многое зависит от иммунитета, вида бактерии.
Клинические проявления сифилиса в урологии
Первичным проявлением болезни считается возникновение твердого шанкра.
Он появляется вместе проникновения бледной трепонемы.
Болевые ощущения или дискомфорт при этом отсутствуют.
К урологу пациенты обращаются с жалобами на наличие образования на пенисе.
Реже встречается индуративный отек.
Вторичная стадия заболевания характеризуется кожными высыпаниями.
Они могут носить полиморфный характер.
Третичный сифилис затрагивает другие органы.
Он может поражать нервную, сердечно-сосудистую системы.
Проявления гонореи в урологии
Симптомы урологической инфекции, которая вызвана гонококками, специфичны.
Заболевание проявляется:
- Гнойными выделениями из половых путей и уретры
- Болевыми ощущениями в области промежности и низа живота
- Дискомфортом при половом акте
- Зудом в области гениталий
- Покраснением слизистых оболочек урогенитальных путей
- Кровянистым отделяемым из уретры или влагалища
При гонорейном поражении глаз или рта возникают проявления, которые характерны для конъюнктивита, фарингита или стоматита.
Основным признаком будет гнойное отделяемое.
Стрептококковая и стафилококковая инфекция в урологии
Развитие заболеваний, которые вызваны стрептококком или стафилококком происходит часто.
Инфицирование может произойти из внешней среды.
Это не обязательно происходит при половом контакте.
Часто виноваты загрязненные предметы обихода.
Но, источником инфекции может быть и сам пациент.
При наличии в организме хронического очага, ослаблении иммунитета.
Заболевание начинается после прерывания антибактериального лечения.
Или при несоблюдении длительности терапии.
Очаг инфекции остается в организме, продолжает выделять бактерии.
Как выявить стафилококковую инфекцию в урологии
Предположить данный вид возбудителя врач может после осмотра, опроса пациента.
К развитию стафилококковых заболеваний предрасположены люди, которые:
- Ведут беспорядочную половую жизнь
- Имеют патологию мочеполовой системы
- Длительно находились на жаре или холоде
- Малоподвижны
- Имеют вредные привычки
Определенных специфических критериев для определения данного возбудителя нет.
Поэтому, основным способом верификации бактерии является лабораторная диагностика.
Диагностика и лечение бактериальных инфекций в урологии
Обнаружить возбудителя помогают лабораторные методы.
Используют способы микроскопирования, посева, мазки на флору.
Изучение мазков под микроскопом позволяет определить возбудителя в короткие сроки.
Однако, такой метод наименее достоверный.
Посев мазка и анализ на флору позволяет культуральным методом выяснить, какова причина заболевания.
Материал помещают на питательную среду, где растут колонии микроорганизмов.
Метод бактериального посева помогает определить, к каким антибактериальным препаратам устойчив инфекционный агент.
Дополнительно может применяться ПЦР.
Основой лечения бактериальной инфекции будут препараты антибиотики.
При выявлении заболевания лечение начинают немедленно.
Схема и сроки терапии будут зависеть от тяжести состояния пациента, течения и стадии болезни.
Антибактериальные препараты первого ряда, это пенициллины и цефалоспорины.
Они приводит к прекращению деления клеток бактерий и их разрушению
При наличии противопоказаний к приему данных групп, применяют макролиды, тетрациклины или синтетические антибиотики.
Представителями макролидов являются Эритромицин. Азитромицин.
Их применяют для лечения гонореи у женщин в период беременности.
Подбором лекарственных средств следует заниматься исключительно врачу.
Попытки самостоятельного лечения крайне опасны для здоровья.
Они могут привести к развитию осложнений.
Диагностика и лечение протозойных инфекций в урологии
Возбудителем протозойной инфекции в урологии считают простейшие микроорганизмы.
Заболевания достаточно распространены.
К ним относят амёбиаз и трихомониаз.
Путь передачи возможен как половой, так и контактно-бытовой.
С момента заражения до развития заболевания может пройти от нескольких часов до 4 недель.
Пациенты предъявляют жалобы на:
- Выделения из половых путей с неприятным запахом
- Нарушение менструального цикла
- Покраснение, зуд в области половых органов
- Тянущие боли внизу живота
Специфическая симптоматика у таких заболеваний отсутствует.
К тому же они часто сочетаются с другими инфекциями, например, гонореей.
Поэтому, чтобы точно определиться с возбудителем, проводят ряд обследований.
Основным методом принято считать микроскопию.
Трихомонады и амебы имеют достаточно крупные размеры, поэтому хорошо видны в микроскоп.
Дополнительно могут использоваться метод ПЦР.
В зависимости от особенностей течения, врач подберет схему лечения.
Трихомониаз и амебиаз подлежат комплексной терапии.
Основой будут являться противопротозойные препараты.
Их представители — Метронидазол, Орнидазол.
В дополнение к ним могут назначаться антибактериальные средства.
Они подавляют развитие сопутствующих инфекций.
Курс лечения составляет от 2 до 4 недель.
На его сроки влияет тяжесть течения заболевания.
После завершения лечения рекомендуется выполнить контрольные анализы.
Все назначения проводятся специалистом.
Это может быть венеролог, уролог, дерматовенеролог или гинеколог.
Все зависит от того, какая симптоматика превалирует у пациента.
С целью профилактики протозойных инфекций используют барьерный метод контрацепции.
Презервативы резко снижают вероятность заражения, но не исключают его полностью.
Ежегодное обследование, как мужчин, так и женщин, способствует своевременному выявлению заболеваний.
Вирусные инфекции в урологии
В данной группе отметим вирус папилломы человека, генитальный герпес, гепатиты.
Чаще всего, поражение половых органов вызывает герпес 2 типа.
Широко распространены и другие типы герпес вирусов.
В последние несколько лет часто регистрируют ВИЧ-инфекцию.
Отдельно рассматривают вирус Эпштейн-Барра и цитомегаловирус.
Основная проблема заключается в том, что полностью удалить вирус из организма тяжело или вовсе невозможно.
После заражения заболевание переходит в латентную форму.
Это приводит к отсутствию симптоматики и низкой вероятности выявления.
При снижении защитных сил иммунитета происходит обострение с полноценной клинической картиной.
Генитальный герпес имеет вид мелких пузырьков, которые заполнены прозрачной жидкостью.
Они располагаются в области половых органов и промежности.
Высыпаниям свойственно распространятся на другие области.
Это позволяет инфекции поражать обширную площадь кожи.
Образования зудят.
Их расчесывание приводит к разрыву капсулы.
Содержимое содержит активные вирусные частицы.
Они разносятся на здоровые участки кожи и приводят к появлению новых элементов сыпи.
После вскрытия на месте пузырька образуются язвочки, которые покрываются корочкой.
Прикосновение к пораженной коже вызывает выраженные болевые ощущения.
Вирус папилломы приводит к разрастанию эпителия, образуются наросты.
Они представлены в виде бородавок, папиллом или кондилом.
Внешне напоминают соцветия цветной капусты.
При повреждении стенки образования может возникать кровотечение.
Гепатиты В и С проявляются симптомами, которые свойственны поражению печени.
Урологи обычно выявляют их при комплексном обследовании пациента.
Отмечается желтизна кожных покровов, тяжесть в правом подреберье, слабость, недомогание.
При осмотре определяется увеличение границ печени.
Возможна повышенная кровоточивость, отсюда жалобы на наличие крови в моче.
Вирус Эпштейн-Барра не имеет специфической клинической картины.
Его течение может быть, как острым, так и хроническим.
Как и цитомегаловирус он может протекать бессимптомно.
ЦМВ и Эпштейн-Барр часто становятся причиной развития бесплодия.
Именно с этой жалобой приходят к урологу или андрологу.
Пациенты узнают о заражение при случайном выявлении данных возбудителей во время обследований сопутствующих патологий.
Причиной обращения к врачу могут стать проявления цистита или простудных заболеваний.
Вирус иммунодефицита проявляется за счет сопутствующих патологий.
Под его влиянием происходит снижение защитных реакций организма.
Это приводит к развитию множества инфекционных заболеваний с низкой эффективностью лечения.
Болезни у таких пациентов могут вызывать как микроорганизмы извне, так и условно-патогенная флора.
Диагностика и лечение вирусных инфекций в урологии
Наиболее точным методом обследования является ПЦР.
Для её проведения берут мазки из уретры.
В качестве материала для данного исследования походит любая биологическая жидкость.
Дополнительно могут использовать ИФА.
С её помощью определяют стадию заболевания и течение.
Чтобы правильно подобрать метод обследования стоит, обратиться к урологу.
Основными препаратами в схеме лечения при вирусных инфекциях в урологии будут противовирусные препараты.
Кратность, длительность и дозировку подбирает лечащий врач индивидуально для каждого пациента.
В качестве вспомогательных средств используют иммуномодуляторы, противовоспалительные, ферментативные вещества.
В течение всего курса и, по его завершению, следуют сдать анализы для контроля состояния.
Осложнения вирусных инфекций
При отсутствии своевременного лечения возможна генерализация процесса.
Это приводит к поражению других систем органов, помимо мочеполовой.
При поражении нервной системы возникают головные боли, нарушения сознания и восприятия.
Отмечается воспаление мозговых оболочек и спинного мозга.
Нарушения со стороны сердечнососудистой системы проявляется миокардитами, перикардитами.
Возможно развитие нарушений ритма и проводимости сердечной мышцы.
Восходящее распространение инфекции приводит к вовлечению в процесс почек.
Это отражается на объеме выделяемой мочи.
Нарушается обмен веществ и жидкости в организме.
Появляются отеки и интоксикация.
Грибковые инфекции: симптомы в урологии
Приводить к развитию воспаления мочеполовой системы могут грибки.
Чаще всего, это род Candida, но встречаются и другие виды.
Течение заболевания может проходить как в виде острой, так и хронической форме.
Путь передачи преимущественно половой или контактный.
Возможно распространение инфекции при использовании общих предметов обихода.
Опасно посещение сауны, бани, общего бассейна.
Это связано со способностью грибков длительно существовать во влажной среде.
Они также содержаться в организме, в качестве условно-патогенной флоры.
При развитии грибковых заболеваний пациенты предъявляют жалобы на:
- Белесоватые творожистые выделение с кислым запахом
- Ощущение зуда и жжения
- Дискомфорт при мочеиспускании
- Гиперемию слизистых оболочек
Для точной постановки диагноза всегда проводится обследование.
Диагностика и лечение грибковых инфекций в урологии
Основным способом определить возбудителя считается посев на специальные среды.
С его помощью можно определить чувствительность к препаратам.
В более сложных случаях применяют метод ПЦР.
Для лечения используют противогрибковые средства.
Они могут назначаться местно, внутрь в виде таблеток или растворов.
Возможно проведение инстилляций при грибковой инфекции в урологии.
В схемах лечения используют препараты Нистатин, Флюконазол, Орунгал и их аналоги.
Курс терапии длится около 10 дней.
Это позволяет достичь положительного эффекта от лечения.
В дополнение используют иммуномодуляторы.
Чтобы лечение было полноценным, советуют проходить его одновременно с партнером.
Для комплексного воздействия могут применяться мази.
Пациентам рекомендуют соблюдение диеты.
Стоит отказаться от продуктов, которые служат питательной средой для микроорганизмов.
Главным образом, исключают сладкие и молочные продукты.
Важно обратить внимание на антибиотики, гормональные и другие препараты, которые принимал пациент.
Побочные эффекты и осложнения при лечении грибковых инфекций
Любой препарат имеет определённые негативные проявления.
Они возникают достаточно редко, но возможны.
В основном это аллергические реакции.
Они возникают вследствие индивидуальной непереносимости компонентов препарата.
Во время опроса стоит оповестить врача об аллергических проявлениях.
В основном противогрибковые препараты обладают малым количеством побочных эффектов.
Со стороны пищеварительной системы это диспепсические проявления.
Со стороны нервной системы — головокружение, головные боли.
Профилактика грибковых заболеваний в урологии
Избежать повторного развития болезни помогает соблюдение правил личной гигиены.
При половых контактах стоит использовать барьерную контрацепцию.
Часто причиной грибковых заболеваний является длительная терапия антибиотиками.
В таких случаях стоит принимать препараты, которые нормализуют микрофлору организма.
Любое лечение должно быть назначено врачом.
Самолечение может привести к негативным последствиям или осложнениям.
Грибковые заболевания у детей в урологии
Помимо взрослых, поражению грибковой инфекцией могут быть подвержены и дети.
Основной причиной развития является снижение защитных сил организма или длительный приём лекарственных препаратов.
Заболевание наблюдается как у мальчиков, так и у девочек.
Они жалуются на жжение в области урогенитальной зоны, болезненность, дискомфорт при мочеиспускании.
Могут отмечаться характерные белесоватые выделения с неприятным запахом.
Диагностика и лечение проводятся врачом.
Дозировки и длительность терапии рассчитывается на показатели веса и возраста.
На протяжении всего периода лечения, за ребенком устанавливают постоянное медицинское наблюдение.
Профилактическими мерами служат разъяснительные беседы о пользе личной гигиены.
Дети должны обладать индивидуальным полотенцем, мылом, нательным бельем.
Стоит проводить регулярную стирку одежды и обработку белья.
При подозрении на начало заболевания нужно немедленно обратиться к врачу.
Попытки лечить ребенка самостоятельно могут привести к развитию осложнений.
Уреаплазмоз и микоплазмоз в урологии
Эти заболевания вызваны мелкими микроорганизмами.
Оно находятся в промежуточном состоянии между вирусами и бактериями.
Инкубационный период в среднем составляет до 2 – 3 недель.
Уреа- и микоплазмоз передаются половым и контактным путями.
Возможно распространение через загрязнённые предметы личной гигиены.
Специфических проявлений данные заболевания не имеют.
Пациенты предъявляют жалобы, которые связаны с актом мочеиспускания.
Это может быть жжение, зуд, гиперемия слизистых оболочек.
Из уретры появляются выделения слизистого характера с желтым оттенком.
Иногда отмечается учащение мочеиспускания.
В основном, свойственно бессимптомное течение.
Это приводит к запоздалой диагностике и развитию осложнений.
Диагностика и лечение уреаплазмоза и микоплазмоза в урологии
Для выявления и подтверждения диагноза используют микробиологические, серологические методы диагностики.
Материалом служит отделяемое из уретры.
Для более точного обследования используют полимеразную цепную реакцию.
Схема терапии включает антибактериальные препараты.
Однако, стоит учитывать, что уреаплазмы, микоплазмы устойчивы к препаратам пенициллиновой и цефалоспориновой групп антибиотиков.
В качестве основных средств используют макролиды, тетрациклины и линкозамины.
Для повышения сопротивляемости организма назначают иммуномодуляторы.
Чтобы восстановить нормальную микрофлору используют лактобактерии.
Инфекции в урологии при беременности
В период вынашивания женщины проходят регулярное медицинское обследование.
Это позволяет врачам своевременно выявлять инфекционные заболевания.
Регулярная диагностика снижает риск нарушения течения беременности и развития пороков у плода.
Большинство инфекций могут передаваться через плаценту.
Это грозит развитием у ребенка воспаления или внутриутробных заболеваний.
С целью диагностики беременным берут мазки на флору.
Дополнительно могут проводиться бактериальный посев, ПЦР, ИФА.
Все обследования выполняет врач-гинеколог совместно с урологом.
Пациентка может быть консультирована дополнительно венерологом.
При лечении урологических инфекций, у беременных используют антибиотики.
Группа, дозировка и кратность приема подбирается максимально осторожно.
Предпочтение отдают препаратам, которые оказывают щадящее влияние на плод.
Сроки приема препаратов зависят от вида инфекции и клинической картины.
После лечения врачи рекомендуют пройти контрольные анализы.
Они помогают оценить эффективность терапии.
Инфекции в урологии: куда обратиться
Любое проявление заболевания требует врачебного осмотра и обследования.
Для этого стоит обратиться в медицинское учреждение.
Специалистами по лечению заболеваний мочеполовой системы считаются урологи.
Первоначально пациент проходит визуальный осмотр.
Врач осматривает область поясницы, живота, урогенитальной зоны.
Проводит диагностические манипуляции.
С целью уточнения диагноза им будут назначены анализы, в зависимости от предполагаемой патологии.
После получения результатов, на их основании, уролог назначит лечение.
Все сроки и дозы препаратов подбираются индивидуально.
Если есть подозрение на инфекцию, обращайтесь в наш специализированный центр.
Для диагностики и лечения урологических инфекций обращайтесь к автору этой статьи – урологу, венерологу в Москве с многолетним опытом работы.
список и препараты для лечения.

Все урогенитальные инфекции принято делить по типу возбудителя.
Так, различают инфекционные процессы вирусного характера, бактериального и грибкового происхождения.
В основном инфекционные заболевания урогенитального тракта представлены инфекциями, передающимися половым путем.
Ниже будет представлен основной список урогенитальных инфекций и их возбудители.

Содержание статьи
- Урогенитальные инфекции: сифилис (Treponema pallidum)
- Урогенитальные инфекции: гонорея
- Урогенитальная инфекция хламидия (Chlamydia trachomatis)
- Симптоматическое проявление
- Гарднерелла (Gardnerella vaginalis) как урогенитальная инфекция
- Клиническое проявление Gardnerella
- Урогенитальные инфекции: генитальный герпес
- Клиническое проявление герпеса
- Урогенитальные инфекции: вирус папилломы (ВПЧ, Human papillomavirus, HPV)
- Симптоматическое проявление
- Кандида (Candida albicans, молочница) как урогенитальная инфекция
- Клиническая картина
- Урогенитальная инфекция микоплазма (Mycoplasma hominis )
- Список других инфекции урогенитального тракта
- Уреаплазмоз
- Calymmatobacterium granulomatis (паховая гранулема)
- Haemophilus ducreyi (мягкий шанкр)
Урогенитальные инфекции: сифилис (Treponema pallidum)
Наиболее актуальной диагностикой урогенитальных инфекций, вызванной бледной трепонемой, считается анализ TPHA.
Исследование используется в качестве скринингового теста.
Выявляет антитела IgM, IgG и кардиолипин-AK, которые считаются маркерами воспалительной реакции.
Анализ показывает положительный результат в первые 2-3 недели после передачи.
Антитела к кардиолипину диагностируются в сыворотке приблизительно через 4-6 недель после проникновения возбудителя в организм.
При реинфекции антитела IgM могут отсутствовать.
Серологическое повторное тестирование должно быть проведено через 2-4 недели после терапии, а затем спустя 3 месяца.
Снижение АК кардиолипина на 3-4 уровня титра в течение одного года указывает на эффективную терапию.
Подтверждение вовлечения ЦНС требует параллельного тестирования крови и спинномозговой жидкости.
Лечение урогенитальных инфекций, спровоцированных Treponema pallidum, проводится с помощью препаратов пенициллина.
Бензилпенициллин является классической формой антибиотика пенициллина в терапии сифилиса.
Классическое проявление сифилитической инфекции:
| Стадия | Синоним | Клиника | Патофизиология |
| Первичный сифилис | Lues I | Основной симптом: появление твердого шанкра. · Лимфаденопатия. | Проникновение агента через микроповреждение с местной колонизацией вокруг точки входа, что и приводит к безболезненному шанкру.
|
| Вторичный сифилис | Lues II | Полиморфная сыпь на поверхности рук или ног. · Condylomata lata (разновидности папулезного сифилида).
| Развивается спустя 6-12 недель после первичного сифилиса. Запускается процесс поражения ЦНС. |
| Латентный сифилис | Lues latens | Бессимптомное пребывание патогена в организме в течение нескольких месяцев или лет. | Возможно как самопроизвольное излечение, так и возобновление заболевания.
|
| Третичный сифилис | Lues III | · Развитие третичных сифилид. · Образование гуммозных язв, поражающих мышечную, хрящевую ткань. · Наблюдается поражение мышечной оболочки сердца.
| Третичный сифилис практически не располагает контагиозностью. Развивается слабый иммунный ответ, наблюдается поражение органов, систем больного.
|
| Четвертичный сифилис | Lues IV | · Нейросифилис. · Tabes dorsalis. · Сифилитический менингит.
| Развивается спустя 10-15 на фоне неэффективной терапии. Высокий % смертности.
|
Урогенитальные инфекции: гонорея
Neisseria gonorrhoeae — грамотрицательная бактерия.
Поражает слизистые оболочки уретрального канала, шейки матки, прямой кишки; провоцирует развитие гонореи.
Инфекция является одной из наиболее распространенных в мире заболеваний урогенитального тракта, передаваемых путем в ходе сексуального контакта.
Больше всего подвержены инфицированию молодые люди в возрасте 15-25 лет.
Заражение происходит при половом акте или при прямом контакте со слизистыми оболочками.
Также инфицирование возможно во время родов.
Это часто становится причиной развития у новорожденного гонококкового воспаления глаз.
Клиническое проявление урогенитальной инфекции Neisseria gonorrhoeae
У мужчин симптомы урогенитальной инфекции на фоне гонореи появляются спустя 2-6 суток после заражения.
Отмечаются обильные гнойные выделения из уретры, особенно утром перед первым мочеиспусканием.
Гонорея часто сопровождается другими урогенитальными инфекциями, чаще хламидиозом.
По мере прогрессирования инфекции могут поражаться предстательная железа, семенные пузырьки и придатки тестикул.
Урогенитальные инфекции у женщин на фоне гонорее, как правило, сопровождаются развитием патологических выделений из влагалища.
Часто отмечается инфекция уретрального канала с болями при мочеиспускании.
Тем не менее около половины женщин с урогенитальной гонореей не имеют симптомов, что способствует развитию восходящей инфекции.
Патологический процесс может распространяться через оболочку матки и фаллопиевы трубы к яичникам в таз, вызывая хроническое воспаление и спаечный процесс.
Хроническая урогенитальная инфекция становится причиной бесплодия, внематочной беременности и хронической тазовой боли.
Гонорея во время беременности значительно повышает риск преждевременных родов, нередко прибегают к кесаревому сечению.
Сразу же после родов женщине назначается курс антибиотиков, грудное кормление ребенка исключается.
Диагностика:
- Микроскопическое исследование образцов мазка (окрашивание по Граму).
- Реакция Борде-Жангу, связывание комплемента (РСК).
ПЦР-диагностика мазков шейки матки, мочеиспускательного канала или образца мочи (у мужчин) является чаще рекомендуемым анализом на урогенитальные инфекции.
В связи с высокой точностью — 96-98%.
Преимущество исследования — возможность одновременного обнаружения других инфекций урогенитального тракта.
Стандартное лечение против гонореи — Азитромицин перорально совместно с препаратом Цефтриаксон внутримышечно.
Урогенитальная инфекция хламидия (Chlamydia trachomatis)
Chlamydia trachomatis делится на несколько сероваров или генотипов, которые различаются в зависимости от вызванных заболеваний.
Так, серовары L1, L2, L3 вызывают венерическую лимфогранулему; A, B ответственны за развитие трахомы; D, G, K провоцируют урогенитальные инфекции и конъюнктивит.
Передача хламидиоза происходит во время полового акта, инкубационный период в среднем 14 дней.
Симптоматическое проявление
Серовары DK (L1-L3) заражают столбчатые и переходные эпителиальные клетки, вызывая различные воспалительные реакции.
Часто заболевание проявляется как уретрит и цервицит, которые имеют свои особенности течения.
Однако многие случаи Chlamydia trachomatis протекают бессимптомно.
70% женщин и 50% мужчин не предъявляют жалоб на заболевание.
Поэтому заболевание не подвергается терапевтическому воздействию.
Как симптоматические, так и бессимптомные бактериальные урогенитальные инфекции могут привести в ряду осложнений.
Если в результате воспаления возникает окклюзия маточных труб, существует риск внематочной беременности или бесплодия.
Последствия у мужчин включают воспаление придатка яичка (эпидидимит) или предстательной железы.
Четких доказательств нарушения фертильности у мужчин, связанного с хламидиозом на данный момент нет.
Chlamydia trachomatis может привести к воспалительному процессу в суставной ткани и спровоцировать развитие артрита.
Диагностика включает проведение:
- ПЦР-исследования (в качестве лабораторного материала выступают урогенитальные мазки).
- ИФА (обнаружение антител в крови).
- Бак-посев (мазок на урогенитальные инфекции).
Подходящими антибиотиками в терапии хламидиоза являются Доксициклин, Азитромицин, Эритромицин, Кларитромицин, Офлоксацин, Левофлоксацин.
Из-за высокой вероятности передачи инфекции лечение требуется не только пациенту, но и его партнеру.
Гарднерелла (Gardnerella vaginalis) как урогенитальная инфекция
Бактерия Gardnerella vaginalis считается возбудителем бактериального вагиноза (гарднереллеза).
Нередко бактерия диагностируется вместе с другими патогенными микроорганизмами, которые вызывают воспаление слизистой оболочки матки, маточных труб и яичников.
Вагиноз представляет собой инфекцию влагалища из-за дисбаланса влагалищной флоры, в частности усиление колонизации Gardnerella vaginalis.
Инфекция не является типичной венерической болезнью, но может передаваться мужчине, вызывая признаки уретрита.
В 40% случаев бактериальный вагиноз вызван Gardnerella vaginalis.
Но часто диагностируются и смешанные урогенитальные инфекции, вызванные бактериями Haemophilus или Mycoplasma.
Относительно часто встречается инфекция, в которой принимают участие два или более патогенных микроорганизма, таких как бактерии и грибы.
Клиническое проявление Gardnerella
Заражение одной только Gardnerella часто протекает бессимптомно.
В этом случае диагноз вагиноз ставится случайно, в ходе планового гинекологического осмотра.
При смешанной инфекции, в ходе присоединения других болезнетворных бактерий, симптоматика становится более типичной.
Появляются выделения с неприятным, рыбным запахом, часто пенистого или гнойного характера.
Иногда возникают жгучие боли во влагалище, особенно во время полового акта и после.
Зуд, дискомфорт при мочеиспускании встречаются редко.
В качестве диагностики прибегают к микроскопии мазка по Граму.
Также возможна постановка диагноза с помощью подсчета баллов Nugent.
Анализ является «золотым стандартом» в странах Европы, однако в России к нему практически не прибегают.
Для купирования гарднереллы существуют антибиотики в виде кремов, вагинальных суппозиториев или таблеток, например Метронидазол, Клиндамицин.
Некоторые врачи рекомендуют совместное лечение партнера, другие говорят, что в этом нет необходимости.
Урогенитальные инфекции: генитальный герпес
За герпетические инфекции половых органов в 60-80% случаев отвечает ВПГ 2, реже урогенитальная инфекция в виде герпеса является следствием ВПГ 1 типа.
После первоначальной вспышки инфекции вирусы остаются в нервных ганглиях на протяжении всей жизни.
Могут активироваться повторно на фоне различных факторов: снижение иммунитета, изменение гормонального фона, стрессовые ситуации и т.п.
Передача вируса происходит при контакте кожи или слизистой оболочки со свежими герпетическими поражениями больного, как правило, во время полового акта.
В ряде случаев герпетическая урогенитальная инфекция может передаваться от матери к ребенку во время естественных родов.
Диагностика зачастую не требует прибегать к лабораторным исследованиям, типичная симптоматика инфекции позволяет врачу определить заболевание при физикальном осмотре.
Для подтверждения диагноза может рекомендоваться анализ на урогенитальные инфекции ВПГ методом ПЦР.
Также высокой информативностью обладает проба Тцанка.
Клиническое проявление герпеса
Через несколько дней после инфицирования в месте контакта образуются небольшие сгруппированные пузырьки.
Чаще в лобковой области, во влагалище, на головке полового члена, во рту или в заднем проходе.
Пузырьки заполнены экссудатом, через некоторое время лопаются и подсыхают.
В течение 2 недель поражения, как правило, заживают, но могут появляться снова в различном количестве.
Пациенты с иммунодефицитом склонны к более частым эпизодам и более тяжелому течению инфекции.
При герпесе могут возникать следующие симптомы урогенитальной инфекции.
Герпетический вульвовагинит:
- жжение и сильные боли во время мочеиспускания;
- поражение шейки матки у 80% женщин (герпетический цервицит).
Герпетический баланопостит:
- болезненное мочеиспускание, дискомфорт во время полового контакта;
- общие симптомы с усталостью, лихорадкой, головной болью.
Вирус невозможно полностью удалить из организма, поэтому лечение направлено на облегчение симптомов и сокращение длительности заболевания.
Назначаются противовирусные препараты, например, Ацикловир, Валацикловир в форме мазей или таблеток.
Средства активно подавляют размножение вируса, ускоряют процесс выздоровления.
Если существует высокая вероятность рецидива, рекомендуется длительная терапия низкими дозами противовирусных средств.
Урогенитальные инфекции: вирус папилломы (ВПЧ, Human papillomavirus, HPV)
Вирус папилломы человека (ВПЧ)— заболевание вирусной этиологии, сопровождается образованием папиллом (кондилом) в генитальной и анальной области.
Папилломы или генитальные бородавки — распространенное заболевание, передающееся половым путем.
В большинстве случаев возбудители урогенитальной вирусной инфекции — это Human papillomavirus 6 и 11 типа.
Также могут присутствовать другие типы ВПЧ, например, 16, 18, которые относятся к онкогенным штаммам, способным вызвать рак шейки матки.
Передача происходит от человека к человеку через тесный контакт (кожа-кожа, слизистая-кожа, слизистая-слизистая), как правило, при незащищенном половом контакте.
ВПЧ может передаваться от матери к ребенку во время естественных родов.
Симптоматическое проявление
Генитальные бородавки обычно не имеют выраженной клинической картины.
Визуально напоминают наросты похожие на цветную капусту, могут располагаться одиночно или сливаться в крупные очаги.
Как правило, бородавки встречаются на половых губах, слизистой влагалища и мочеиспускательного канала.
Могут локализоваться на головке пениса, возле анального отверстия, на слизистой прямой кишки и шейке матки.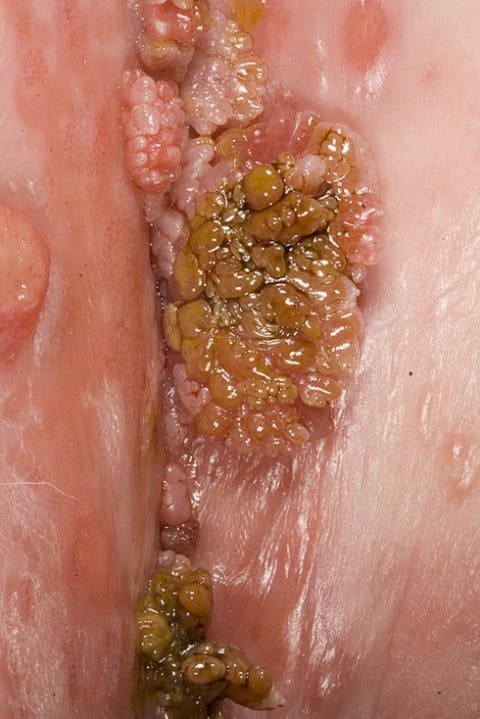
Диагноз ставится путем осмотра, дополнительно проводиться кольпоскопия и ректоскопия.
Лабораторное исследование на урогенитальные инфекции, вызванные ВПЧ вирусом, заключается в исследовании мазка методом полимеразной реакции.
Основное лечение заключается в приеме противовирусных препаратов и средств, направленных на усиление защитных функций иммунитета.
При наличии сопутствующих ИППП в обязательном порядке проводиться их терапия.
При анальных кондиломах у гомосексуальных мужчин всегда проводится тестирование на ВИЧ.
Кроме пероральных форм противовирусных средств, назначаются препараты для наружного использования.
Для самостоятельного лечения небольших, одиночных кондилом на наружных половых органах можно использовать Подофиллотоксин или Кондилин.
Медикаменты необходимо использовать с особой осторожностью, не допуская попадания вещества на здоровые участки кожного покрова.
Для получения максимального высокого терапевтического эффекта специалисты рекомендуют удаление кондилом хирургическими методами.
В частности, прибегают к иссечению образования с помощью электрокоагуляции, криохирургии, лазерного излучения.
Кондиломы имеют высокий риск рецидивирования, зачастую провоцирующим фактором является снижение иммунитета.
Врачи рекомендуют поддерживать работу иммунной системы и использовать барьерные методы контрацепции.
В качестве профилактики можно рассматривать проведение вакцинации.
В настоящее время доступны две вакцины – Гардасил и Церварикс.
Инъекции содержат очищенные белки различных типов вируса папилломы человека, используются у мужчин и женщин.
После вакцинации иммунная система способна быстрее вырабатывать антитела против вируса, защищая организм от воздействия патогена.
Кандида (Candida albicans, молочница) как урогенитальная инфекция
Около 75% женщин хотя бы раз сталкивались с проявлением молочницы, более 5% пациенток страдают хронической формой болезни.
В группу риска входят молодые, сексуально активные женщины с частой сменой партнеров, девушки, принимающие пероральные противозачаточные средства.
А также пациентки, проходящие длительный курс терапии антибиотиками.
Провоцирующие факторы: беременность, сахарный диабет, иммуносупрессивная терапия, ВИЧ-инфекция.
Клиническая картина
Кандидоз имеет типичную симптоматику в виде творожистых, обильных выделений и зуда во влагалище.
Наблюдается покраснение слизистой влагалища, половые контакты сопровождаются жжение и болезненностью.
Данный вид урогенитальной бактериальной инфекции может быть вызван двумя патогенами.
Инфекция C. albicans обычно сопровождается зудом и жжением, а также провоцирует кольпит и / или вульвит.
Кандидоз, вызванный C. glabrata, чаще бывает бессимптомным, иногда возникает зуд и слабое жжение.
Обследование на урогенитальную грибковую инфекцию заключается в клиническом осмотре половых органов и влагалища.
Проводится культуральное исследование с определением возбудителя молочницы и его резистентности к противогрибковым средствам.
Дифференциальная диагностика: гонорея, трихомонадный кольпит, бактериальный вагиноз.
Лечение заключается в использовании противогрибковых свечей.
Зачастую назначаются вагинальные суппозитории и крема на основе клотримазола: Канизон, Фунгинал, Фунгицип.
В случае рецидивирующего кандидоза C. albicans или при крайне остром течении инфекции, назначается пероральная форма противогрибковых препаратов.
Это Флуконазол, Дифлюкан, Медофлюкон.
После окончания терапии урогенитальных инфекций требуется восстановление микрофлоры влагалища, с данной целью назначаются свечи: Лабилакт, Биоспорин, Бифолак.
Урогенитальная инфекция микоплазма (Mycoplasma hominis )
- hominis является внутриклеточной грамотрицательной плеоморфной бактерией, диаметром от 0,2 до 0,3 мкм, которая принадлежит к семейству Mycoplasmataceae.
Является одной из самых маленьких бактерий, способных к самовоспроизведению.
В ней отсутствуют гены, кодирующие клеточную стенку, что приводит M. hominis к паразитическому и сапрофитному существованию.
Вместо клеточной стенки она обладает трехслойной мембраной, содержащей стерол, который извлекается из окружающей среды.
- hominis выступает как комменсал, локализуется в нижнем мочеполовом тракте здоровых людей, является условно-патогенной микрофлорой.
Под воздействием определенных факторов провоцирует инфекционно-воспалительные процессы мочеполовой системы.
Может вызвать бактериальный вагиноз, воспаление тазовых органов и цервицит.
Урогенитальные инфекции у беременных, вызванные M. hominis несут особую опасность, поскольку способны провоцировать преждевременные роды и выкидыши в первом триместре.
В основном передается половым путем, а также в период родов.
Иногда возможно бытовое заражение.
- hominis имеет разнообразное клиническое проявление.
Может имитировать другие заболевания урогенитального тракта вирусной или бактериальной этиологии.
Возможности диагностики для обнаружения инфекций М. hominis ограничены.
Эти бактерии не обладают клеточной стенкой, и поэтому они не могут быть визуализированы при окраске по Грамму.
Наиболее эффективным вариантом диагностики остается ПЦР-анализ.
Положительный результат ПЦР указывает на наличие М. hominis ДНК в образце.
Отрицательный результат указывает на отсутствие обнаруживаемой ДНК М. hominis в образце, но не исключает возможность заражения.
При урогенитальных инфекциях на фоне М. hominis назначаются антибиотики макролидного ряда.
Во многих исследованиях роль M. hominis в инфекциях мочеполовой системы до сих пор не ясна.
Есть некоторые предположения, свидетельствующие о причинно-следственном патофизиологическом воздействии бактерии на урогенитальный тракт.
Также имеются сведения, что инфекция M. hominis, может участвовать в развитии мужского бесплодия.
Список других инфекции урогенитального тракта
Уреаплазмоз
Ureaplasma urealyticum — наиболее распространенная причина негонококкового и нехламидийного уретрита.
Они характеризуются патологическими выделениями из мочеиспускательного канала, дизурией, а также воспалением слизистой влагалища.
Считается, что Ureaplasma может выступать триггером пиелонефрита, болезни Рейтера и быть причиной самопроизвольного прерывания беременности.
Также известны случаи, когда бактерия являлась причиной мужского и женского бесплодия.
Ureaplasma восприимчива к антибиотикам, которые мешают синтезу белка, таким как тетрациклины и макролиды (Кларитромицин, Азитромицин, Спектиномицин, Эритромицин).
Calymmatobacterium granulomatis (паховая гранулема)
Встречается под определениями: донованоз, гранулема паховая, гранулема венерическая.
Является инфекцией, передающейся половым путем, где возбудитель — грамотрицательная палочка Klebsiella granulomatis, ранее называемая Calymmatobacterium granulomatis.
Венерическое заболевание, поражает генитальную область, сопровождается образованием язв, вызывает паховую лимфаденопатию. Вполне неплохо поддается терапии антибиотиками.
Haemophilus ducreyi (мягкий шанкр)
Haemophilus ducreyi — это небольшой грамотрицательный коккобацилл.
Вызывает болезненные некротические язвы половых органов, которые могут сопровождаться паховой лимфаденопатией.
Шанкроид увеличивает риск передачи и приобретения ВИЧ-1.
Заболевание обладает повышенной контагиозностью (заразностью), но хорошо реагирует на лечение.
Лица, инфицированные ИППП, имеют повышенный риск заражения ВИЧ.
Инфекция значительно легче передается при воспалительных изменениях слизистой оболочки половых органов.
Поэтому раннее лечение ИППП имеет первостепенное значение.
И наоборот, люди, инфицированные ВИЧ, также имеют повышенный риск заражения другими венерическими заболеваниями.
Следует отметить, что регулярное использование презервативов обеспечивает хорошую защиту от большинства венерических инфекций.
При подозрении на урогенитальные инфекции обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Урологические инфекции
Урологических инфекций мы как-то стесняемся обычно. Ну как объяснишь, почему ты так часто бегаешь в туалет? Мы отшучиваемся, но, на самом деле, человеку, у которого случился острый цистит, пиелонефрит или уретрит не до смеха. Ему больно и плохо.
К счастью, по статистике, урологические инфекции не такое частое явление, как, скажем грипп или ОРВИ. Природа нас бережет, мочевыводящие пути максимально закрыты от возможной урологической инфекции, органы находятся внутри тела и с внешней средой не соприкасаются. Откуда же берутся микробы? Оказывается, микроорганизмы попадают в мочевой пузырь и почки восходящим путем, этим объясняется тот факт, что женщины болеют урологическими инфекциями: циститом или пиелонефритом чаще мужчин — у них мочевыводящие пути короткие. И также следует упомянуть, что, благодаря своему строению, болезни мочевыводящей системы имеют свои особенности.
Бактериальные урологические инфекции
Первая особенность в типе микроорганизмов, которые вызывают воспаление — чаще всего это бактерии.
Для пациента это хорошая новость, ведь бактериальные урологические инфекции лечить проще, чем вирусные.
Бактерии попадают из прямой кишки при недостаточной гигиене, либо же это чрезмерно расплодившаяся сапрофитная микрофлора, то есть бактерии, постоянно живущие на нашем теле, не причиняя нам вреда. Так, из кишечника в мочевой пузырь может попасть кишечная палочка Escherichia coli.
Так как в мочевых путях нет других бактерий (прежде всего, лактобактерий) сдерживающих её рост, то кишечная палочка начинает интенсивно размножаться, вызывая урологические инфекции.
Также из кишечника в мочевые пути могут попасть протей, энтерококки, клебсиеллы, сапрофитный стафилококк.
С поверхности кожи попадают другие виды стафилококков, синегнойная палочка, стрептококки, грибы рода Candida.
В норме бактерии не могут прикрепиться к стенкам уретры или мочевого пузыря, так как уничтожаются иммунной системой и смываются мочой.
Стоит упомянуть, что и моча обладает некоторым бактерицидным свойством. Но, если иммунитет ослаб, а бактерий слишком много, то бактерии используют свой шанс и начинают по восходящей развиваться урологические инфекции — уретрит (воспаление уретры), цистит (воспаление мочевого пузыря) и, наконец, пиелонефрит (воспаление почек).
Причины урологических инфекций
Провоцирующим фактором для резкого падения иммунитета может стать переохлаждение, стресс, чрезмерные физические нагрузки, травма, воспалительное заболевание органов половой сферы, постоянное пренебрежение правилами личной гигиены.
Отдельно стоит упомянуть о нарушении обмена веществ и нарушении правил здорового питания, в этом случае моча теряет свои бактерицидные свойства и делает мочевыводящую систему уязвимой для урологиеских инфекций.
Хронические урологические инфекции
Вторая особенность в том, что урологические инфекции часто переходят в хроническую форму. Особенно у женщин.
Известно, что женщины более терпеливо переносят болевые ощущения, а также стыдятся рассказывать о своей проблеме, чаще занимаются самолечением.
Поэтому, если воспаление не сопровождается сильными болезненными симптомами, женщина до врача может и не дойти, просто «перетерпит» болезнь и решит, что все прошло и так. Это большая ошибка.
Конечно, организм и сам, как может, борется с болезнью, но нужно понимать, что мочевыводящие пути – не та область, где можно все бросать на самотек, слишком это «нежный» орган.
Они не так анатомически защищены, как, скажем ротовая полость, носоглотка и прочие органы, соприкасающиеся с внешней средой, там нет мощных лимфатических узлов, нет специфической микрофлоры, противостоящей внешнему агрессору. Горло можно прополоскать, руки — помыть, а как помыть почки?
Урологические инфекции лечение
Оказывается, почки можно помыть от урологических инфекций, точнее — «промыть» с помощью лекарственных трав, обладающих антибактериальной активностью.
Однако, самостоятельно делать выбор только в пользу фитотерапии можно исключительно с целью профилактики урологических инфекций или при длительной терапии хронических урологических инфекций. В любом другом случае, это должна быть терапия дополнительная к той, которую назначит врач.
Что же такое есть в лекарственных растениях, что может помочь в лечении урологических инфекций?
Оказывается, есть вещества, обладающие бактерицидным свойством, которые выводятся почками.
Самое сильное действие проявляет вещество арбутин и больше всего его содержится в толокнянке обыкновенной (она же известна, как «медвежьи ушки»).
При употреблении отвара из толокнянки арбутин претерпевает трансформацию в печени и превращается в активное вещество гидрохинон.
Гидрохинон — это сильный антисептик, он выводится почками, и выводится в неизменном виде. Это важно, потому что только так происходит санация мочевых путей, нужно, чтобы микробы уничтожались по всему мочевыводящему тракту, от почек до уретры.
Кроме арбутина, толокнянка содержит дубильные вещества, раздражающие почечную ткань и обладающие, поэтому, мочегонным действием.
Продукты жизнедеятельности микробов, сами микробы, гной и продукты воспаления вымываются из пораженных урологической инфекцией органов. А в сочетании с антисептическим действием гидрохинона получается двойной удар по болезни, каждое мочеиспускание становится лечебным. Чем чаще человек бегает в туалет, тем лучше.
Но, чтобы лечение стало максимально эффективным, нужно, чтобы человек пролечился до конца. При этом симптомы заболевания могут исчезнуть, но, чтобы обезопасить себя от перехода острого воспаления уретры, мочевого пузыря или почек в тихое хроническое, нужно потерпеть.
Потерпеть, прежде всего, нудное заваривание лекарственного растительного сырья.
Впрочем, можно поступить по-хитрому.
Можно приобрести готовый препарат — экстракт из листьев толокнянки БАД« Урифлан».
Достоинство БАД «Урифлан» в том, что дозировка экстракта уже точно рассчитана на суточный прием, прибавим удобство применения капсул и никакой возни с завариванием.
Урифлан применяется при острых воспалительных урологических инфекциях совместно с антибиотикотерапией для предотвращения перехода острого состояния в хроническое.
А также при хронических урологических заболеваниях для предупреждения обострения.
Количество капсул в упаковке рассчитано на курс приема.
Рекомендуется применять БАД «Урифлан» с профилактической целью 2 раза в год — весной и осенью, или экстренно, если вы случайно переохладили ноги или тазовую область.
мочевые пути, инфекции мочевыводящих путей, лечение урологических инфекций, возбудители урологических инфекций, лечение цистита, мочегонные травы, Урифлан, лечение почек, толокнянка обыкновенная

